Múltiples estudios demuestran que determinados cambios en el estilo de vida son eficaces para mejorar la salud de las personas y disminuir la carga de enfermedad1, 2.
La evidencia sobre las intervenciones para el cambio de conducta (ICC) en las consultas de atención primaria (AP) ha ido aumentando en los últimos años3, y las estrategias útiles son las cognitivo-conductuales. Las ICC más intensivas se asocian con mayor magnitud y duración del beneficio. Las intervenciones individuales sobre un solo factor de riesgo tienen escaso impacto en la salud de las personas y sus determinantes, por lo que se aconseja el abordaje integral de las conductas susceptibles de cambio para mejorar el estilo de vida4. Aunque no han demostrado mejorar los resultados5, se recomienda el uso de materiales didácticos impresos como apoyo a las intervenciones breves.
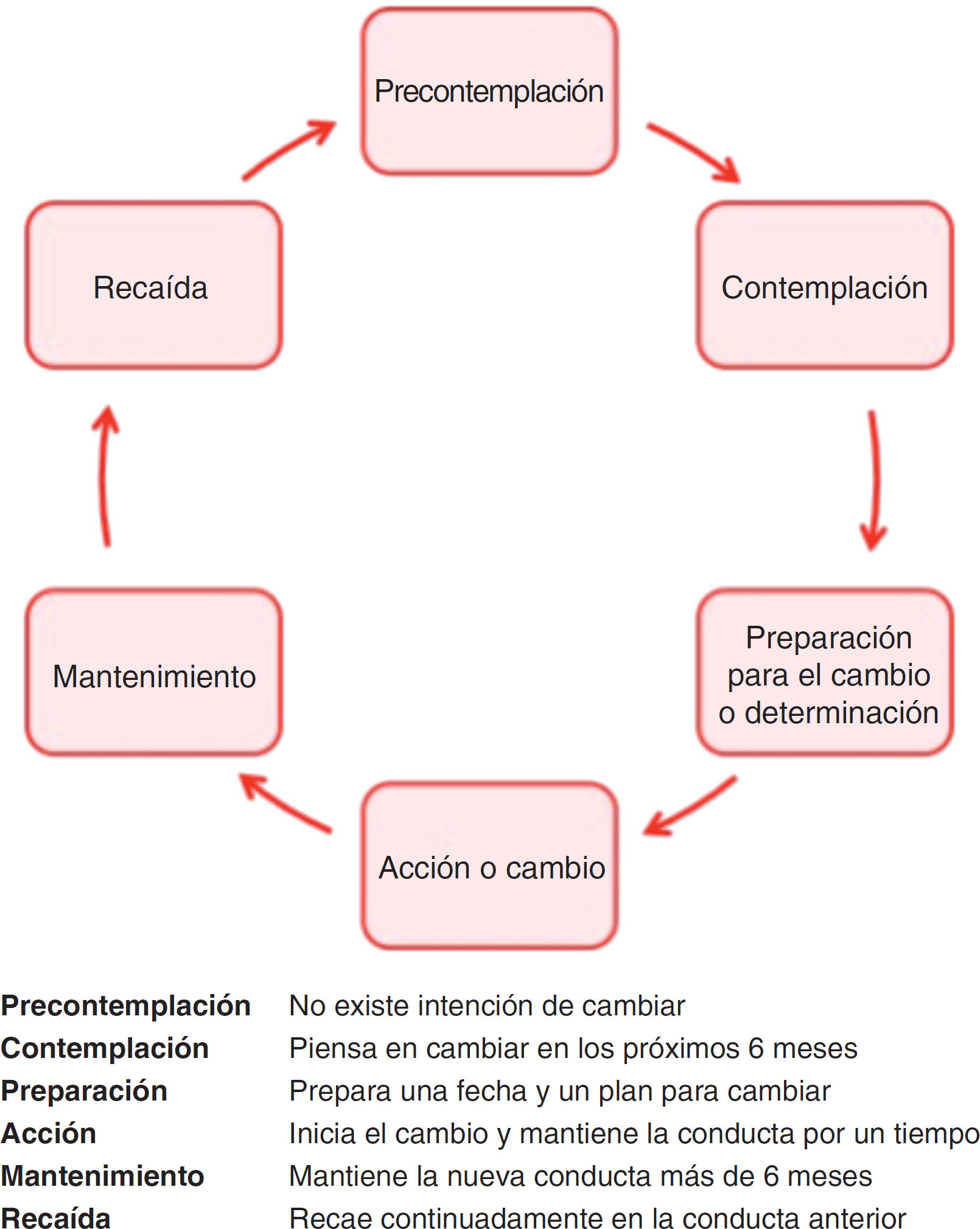
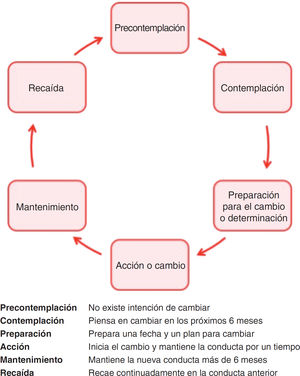
Múltiples ICC se han basado en el modelo de los estadios del cambio6: las personas cambian su conducta a través de una serie de etapas (fig. 1), por lo que el profesional debe hacer una ICC adaptada al estadio en el que se encuentra la persona. Este modelo tiene limitaciones para abordar comportamientos complejos (actividad física o conducta alimentaria) o para intervenir sobre más de una conducta al mismo tiempo, y la evidencia sobre su efectividad en AP es controvertida.
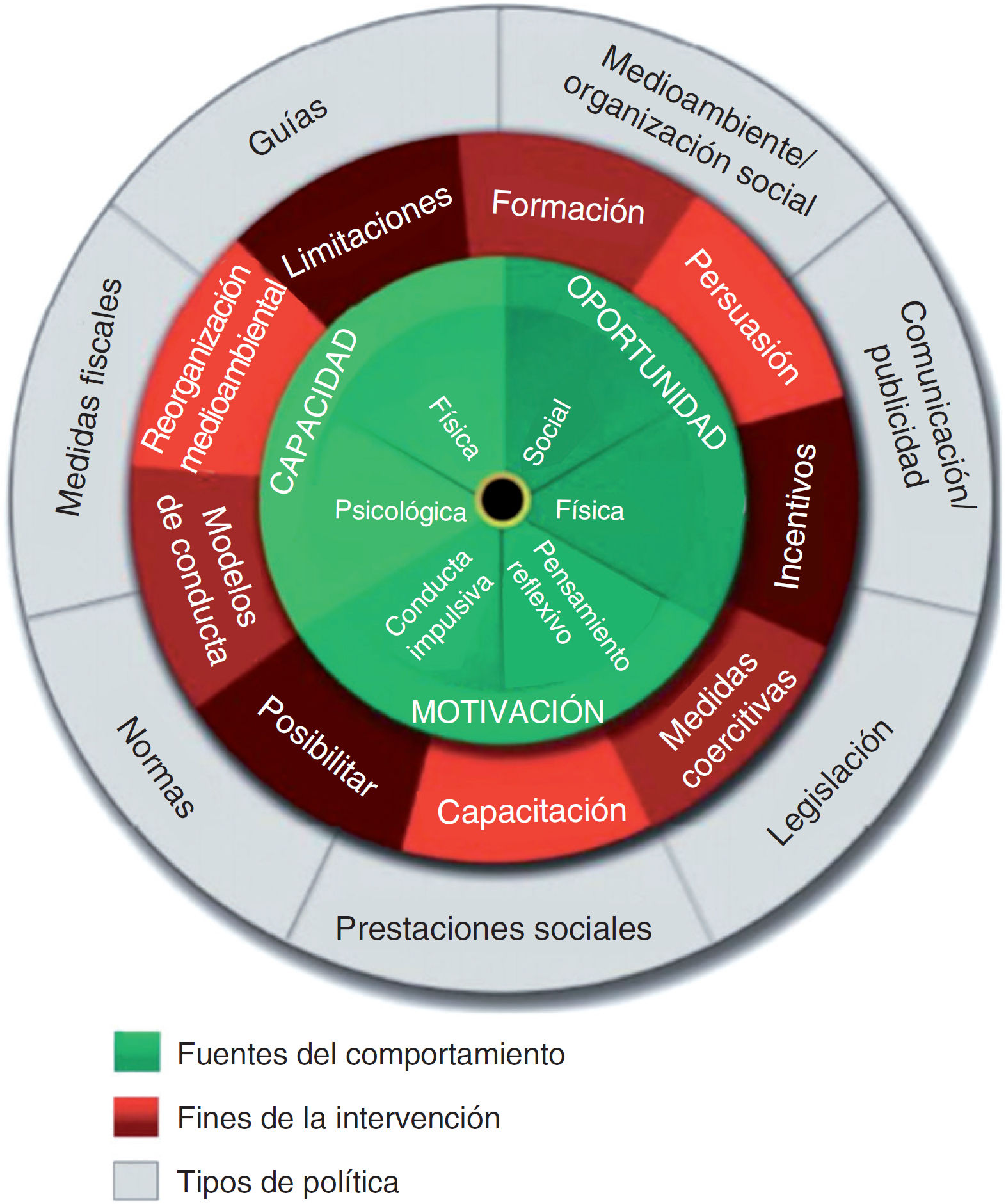
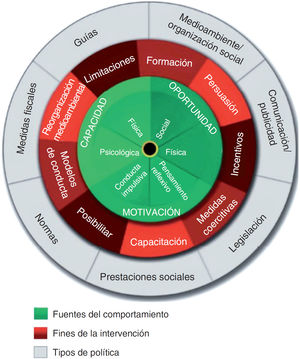
Más recientemente se promueve el modelo de la rueda del cambio en ICC7 (fig. 2), en el que en el centro se hallan la capacidad, la motivación y la oportunidad como fuentes de comportamiento, y a su alrededor otros factores que influyen. En el círculo externo se sitúan las intervenciones que pueden diseñarse con este método.
La mayoría de las recomendaciones internacionales proponen que las intervenciones conductuales y de consejo se basen en la estrategia de las 5 aes del US Preventive Services Task Force (USPSTF) (tabla 1).
Estrategia de las 5 aes para las intervenciones de asesoramiento, USPSTF 2000
| Assess-averiguar | Preguntar sobre los factores y las conductas de riesgo, así como sobre los aspectos que afectan a la elección o el cambio de la conducta |
| Advise-aconsejar | Dar consejos claros, específicos y personalizados, e incluir información sobre los riesgos/beneficios personales |
| Agree-acordar | Pactar colaborativamente los objetivos y los métodos más apropiados, basados en los intereses y en la capacidad para el cambio de la persona |
| Assist-ayudar | Usar técnicas de modificación de la conducta (autoayuda o asesoramiento) para ayudar a la persona a conseguir los objetivos pactados adquiriendo las habilidades, la confianza y el apoyo social/ambiental que favorece el cambio, junto con los tratamientos farmacológicos cuando sean adecuados |
| Arrange-asegurar | Fijar (asegurar) visitas de seguimiento (en el centro o telefónicas) para ayudar/apoyar y para ajustar el plan terapéutico como se necesite, incluida la derivación a unidades especializadas cuando sea necesario |
Además, los profesionales que aconsejan cambios de conducta deberían8:
- •
Garantizar que los usuarios tienen información clara sobre las ICC, servicios disponibles, uso y ayuda a su acceso, si es necesario.
- •
Asegurar que las ICC cubren las necesidades del individuo y son aceptables para él.
- •
Reconocer los momentos en que la persona puede estar más abierta al cambio (p. ej., tras una enfermedad relacionada con la conducta que hay que cambiar) o más resistente (circunstancias psicosociales).
Se recomienda9 evaluar los diferentes riesgos para la salud presentes en un individuo en un momento determinado, su disposición a cambiar una conducta, el apoyo social y el acceso a recursos de su comunidad. A partir de esta valoración, el profesional sanitario debe intervenir intentando aumentar la motivación y la autoeficacia del individuo. Se recomienda un asesoramiento personalizado, priorizando la conducta que hay que cambiar según el riesgo, pero también según la disposición al cambio de la persona. Establecer metas factibles a corto y medio plazo, en una toma de decisiones compartida. Es importante repetir la intervención en los sucesivos contactos con el equipo de AP, repartiendo los consejos en las diferentes visitas.
También se deben asegurar visitas de seguimiento regulares con feedback sobre el cambio de conducta, por lo menos durante 1 año, con planes por si recae (“qué hará si…”), la búsqueda del apoyo social necesario y ayuda para establecer nuevas rutinas diarias acordes con la nueva conducta saludable.
Se ha establecido10 una serie de competencias necesarias para el profesional que interviene sobre estilos de vida (tabla 2).
Competencias para el profesional que intervene sobre estilos de vida
| • Liderazgo para practicar y promover estilos de vida saludables |
| • Saber identificar los determinantes de salud del paciente relacionados con el estilo de vida y demostrar conocimiento de los cambios necesarios |
| • Valorar la motivación y la disponibilidad del paciente y su familia al cambio y establecer planes de acción conjuntos |
| • Utilizar las guías y recomendaciones para ayudar a los pacientes a abordar su conducta de salud y estilo de vida |
| • Trabajar con un equipo multidisciplinario para atender al paciente desde todos los frentes necesarios |
Fumar es una causa conocida de cáncer, enfermedad cardiovascular, complicaciones del embarazo y enfermedad pulmonar obstructiva crónica, entre más de 25 problemas de salud1. El consumo de tabaco es la primera causa de enfermedad, invalidez y muerte evitable en España, causa 51.870 muertes anuales2. Pese a ello, en España fuma a diario el 23% de los mayores de 15 años3.
Fumar es al mismo tiempo una adicción física y psicológica, una conducta aprendida y una dependencia social. Dejar de fumar supone, por lo tanto, superar la adicción a la nicotina (mediante soporte psicológico y fármacos, cuando se necesiten), desaprender una conducta (mediante estrategias psicologicoconductuales) y modificar la influencia del entorno4.
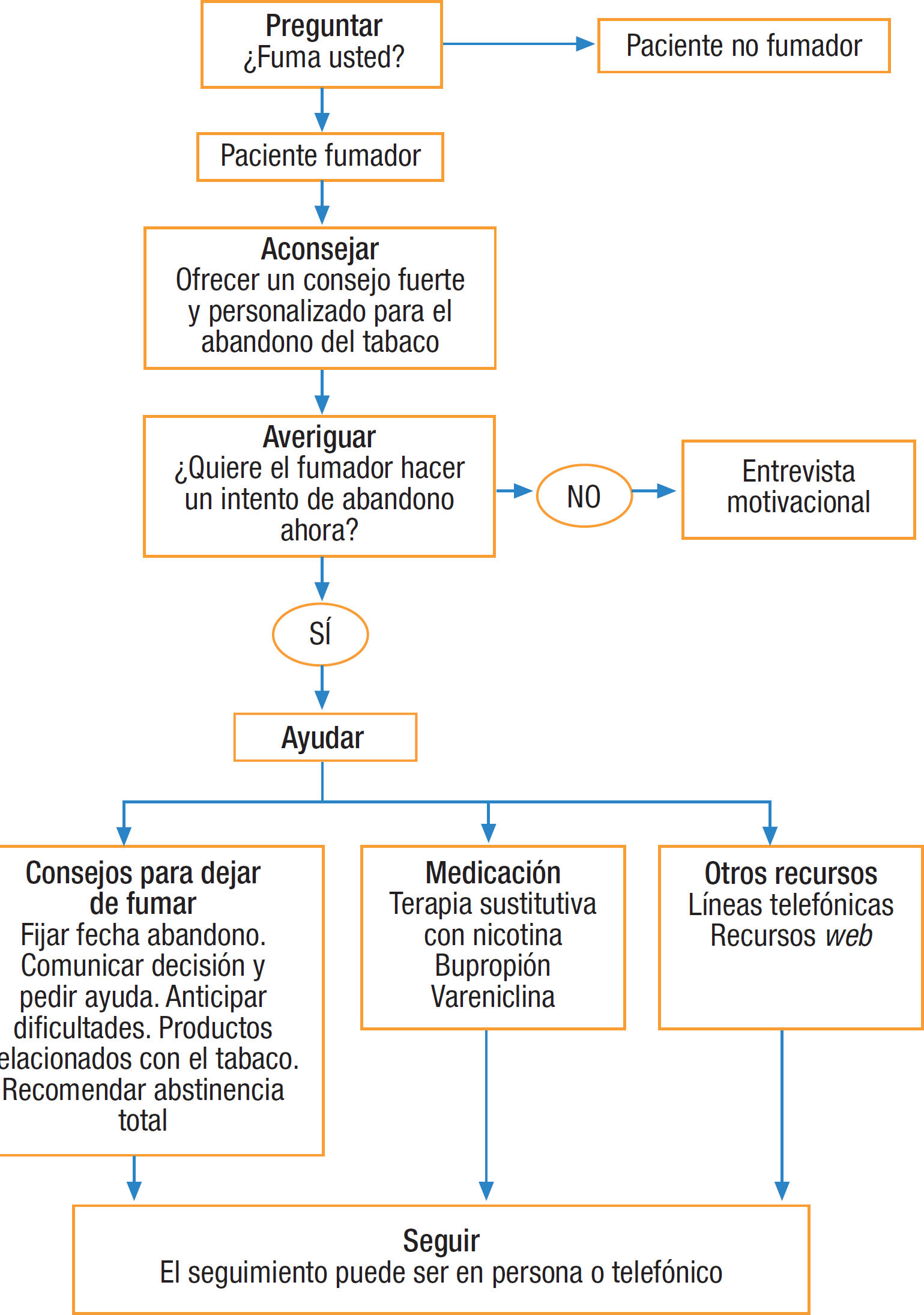
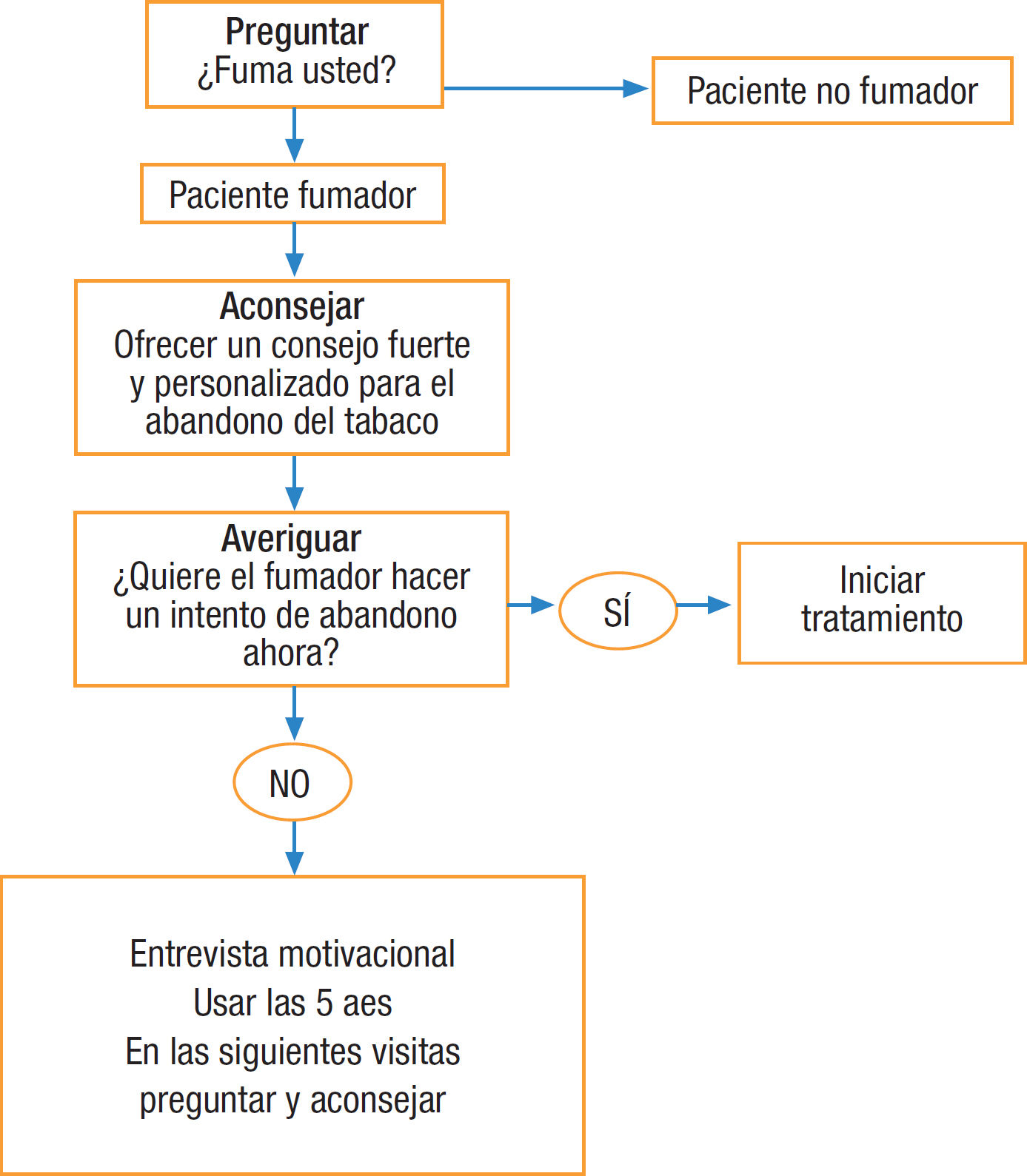
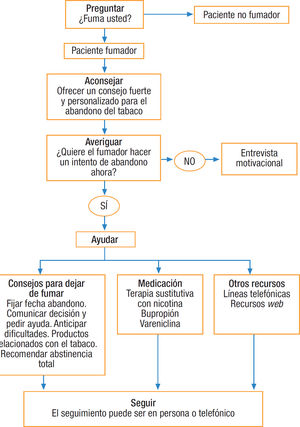
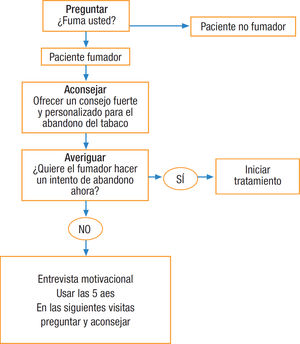
Se recomienda intervenir sobre el consumo de tabaco mediante la estrategia de las 5 aes, que consiste en preguntar al paciente si fuma, aconsejar el abandono del tabaco, valorar la disponibilidad para hacer un intento de dejar de fumar, ayudar a cada persona fumadora en el intento de abandono y, por último, fijar visitas de seguimiento5. En la consulta se debe intervenir sobre el paciente fumador según su deseo de abandono del tabaco, con intervenciones distintas según el fumador quiera dejar de fumar (fig. 1) o no quiera dejar de fumar (fig. 2)6. En la tabla 1 se especifican recomendaciones al profesional sanitario para ayudar a dejar de fumar a su paciente fumador.
Recomendaciones al profesional sanitario para ayudar a dejar de fumar
| • Tanto las intervenciones para el cambio de comportamiento como las farmacológicas son efectivas para dejar de fumar, y la mejor opción es combinarlas |
| • Se recomienda proporcionar intervenciones conductuales eficaces, que pueden incluir apoyo en el cambio de comportamiento, orientación, asesoramiento telefónico y materiales de autoayuda. Tanto las intervenciones individuales como las grupales para ayudar a dejar de fumar son efectivas |
| • Las intervenciones pueden variar en intensidad y formato, y hay una relación dosis-respuesta entre la intensidad de las intervenciones y el resultado obtenido. Estas intervenciones las deben ofrecer médicos, enfermeras, psicólogos y otros profesionales sanitarios |
| • Un asesoramiento efectivo debe incluir apoyo social y entrenamiento en habilidades para resolver las dificultades que aparecen con el abandono del tabaco |
| • Si se usan fármacos como la terapia sustitutiva con nicotina, bupropión o vareniclina se pueden multiplicar hasta por 2,5 los resultados obtenidos en el abandono del tabaco con el uso de placebo |
| • No hay evidencia suficiente, y hay dudas sobre su seguridad, para recomendar cigarrillos electrónicos para dejar de fumar |
| • Para los profesionales sanitarios que ejerzan en atención primaria, con limitación sustancial de tiempo para intervenir, puede ser de utilidad un protocolo propuesto de intervención con 3 visitas usando metodología 1, 15, 30 para el abordaje del tabaquismo en tiempo real7 |
Fuente: Últimas recomendaciones de la USPSTF7.
- •
Se recomienda preguntar a todos los adultos sobre el consumo de tabaco cuando acudan a consulta, y aconsejarles que abandonen el tabaco si fuman (evi-dencia alta, recomendación fuerte a favor)
- •
La periodicidad mínima de esta detección del consu-mo de tabaco y registro debe ser de una vez cada 2 años. No es necesario reinterrogar a las personas mayores de 25 años en las que se tenga constancia en la historia clínica de que nunca han fumado (evi-dencia baja, recomendación débil a favor)
- •
Se recomienda proporcionar intervenciones conduc-tuales y farmacológicas para ayudar a dejar de fu-mar al fumador que quiera hacer un intento de abandono del tabaco (evidencia moderada, reco-mendación fuerte a favor)
- •
Se recomienda que desde atención primaria se in-tervenga para prevenir el consumo de tabaco en ni-ños y adolescentes en edad escolar mediante la educación y las intervenciones breves (evidencia baja, recomendación débil a favor)
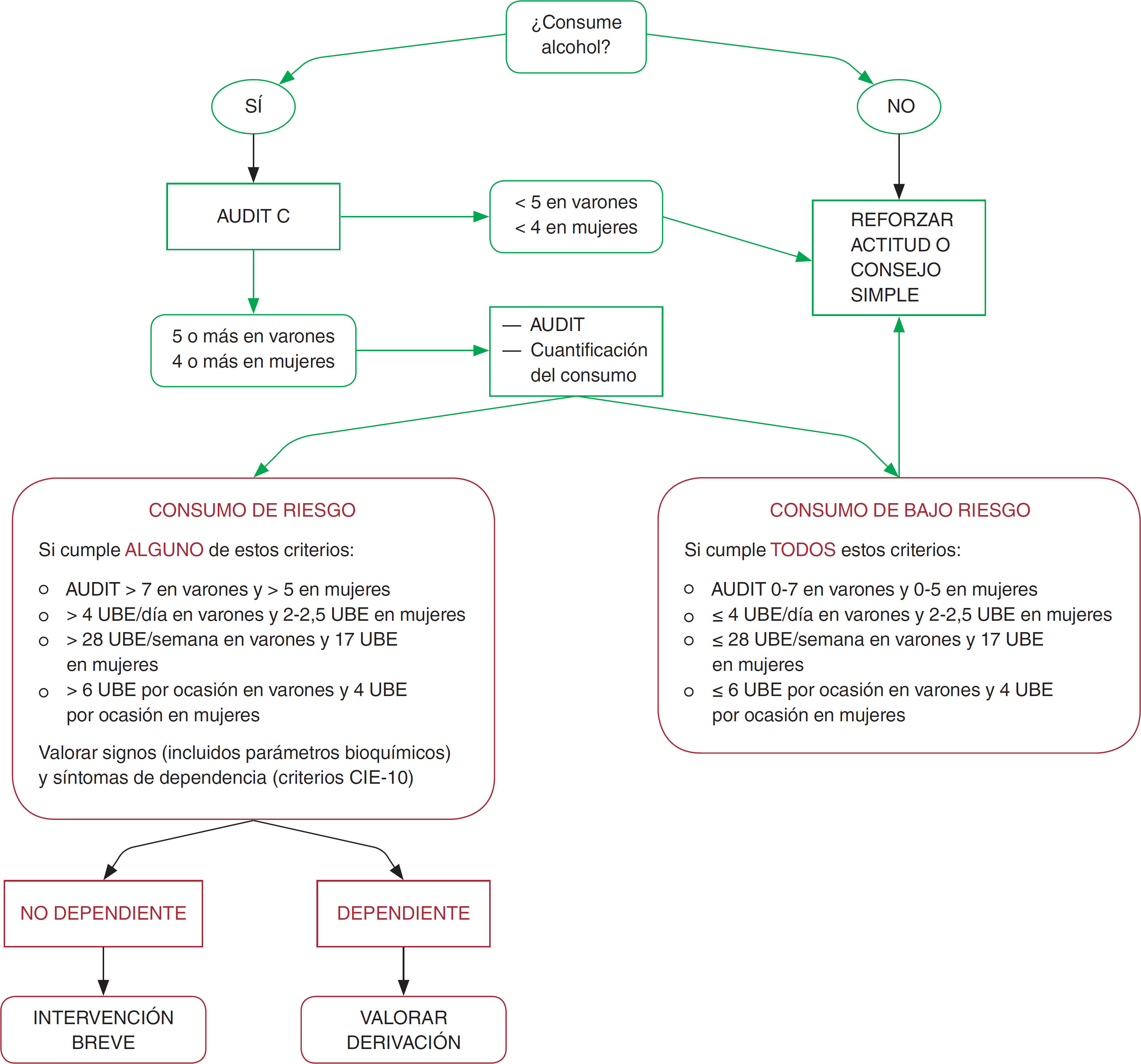
El consumo de riesgo y perjudicial de alcohol es una de las primeras causas prevenibles de morbilidad y mortalidad1. El alcohol es el tercer factor de riesgo más importante de muerte prematura y enfermedad, después del tabaquismo y la hipertensión arterial (HTA), por delante de la hipercolesterolemia y el sobrepeso. Aparte de ser una droga asociada a consumo de riesgo y dependencia, y de ser causa de más de 60 tipos de enfermedad, el alcohol es responsable de notables perjuicios sociales, mentales y emocionales, incluyendo criminalidad y todo tipo de violencia. Se estima que el alcohol fue responsable del 10% de la mortalidad total en 2011, y los gastos sociales se han calculado en un 1% del producto interior bruto2. En ese año se produjeron en España 23.403 muertes directamente relacionadas con el alcohol o muertes en las que el alcohol pudo ser determinante3.
Intervenciones breves en el alcoholLa intervención breve para reducir el consumo de alcohol en personas que presentan consumo de riesgo, ha demostrado ser efectiva para reducir este consumo y la morbimortalidad que ocasiona, por lo que todos los profesionales sanitarios deberían realizarla. Además se encuentra entre las intervenciones médicas más baratas que conducen a una mejoría en la salud.
Experiencia internacional y española de su aplicación y resultadosLa efectividad y el coste-efectividad de las intervenciones breves han sido probados por numerosos estudios, tanto nacionales como internacionales. Bertholet et al4, en una revisión sistemática y metaanálisis, concluyen que las intervenciones breves son efectivas, tanto para varones como para mujeres, en reducir el consumo de alcohol a los 6 y 12 meses, incluso en períodos superiores4. Un metaanálisis de estudios españoles en atención primaria apoya la eficacia de la intervención breve sobre personas con consumo de riesgo, aunque su efecto sea solo moderado, y encuentra una disminución en el consumo semanal de alcohol de aproximadamente 100 g.
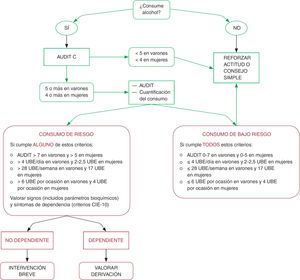
Recomendación vigente de la USPTF, 2013Las intervenciones en AP en individuos de 20 a 75 años son útiles para reducir el consumo de alcohol en 3-9 unidades/ semana, y este efecto dura de 6 a 12 meses. La evidencia es aplicable a adultos y mujeres embarazadas. La evidencia para la intervención en adolescentes es insuficiente (fig. 1 ) 5.
Hay que hacer cribado del consumo de alcohol y proveer intervención conductual a los pacientes que hagan consumo de riesgo o problemático. El cribado debe hacerse como mínimo cada 2 años en toda persona de más de 14 años, sin límite superior de edad (consenso de expertos).
Recomendaciones en alimentaciónMagnitud del problemaActualmente, en España, el 39% de los adultos presenta sobrepeso y el 22% obesidad1, y esta se asocia a más de 50 enfermedades y a un aumento de mortalidad2. Se estima que hasta el 90% de las diabetes tipo 2, el 80% de las enfermedades cardiovasculares y el 30% de las neoplasias se podrían prevenir siguiendo hábitos de vida saludables3.
Eficacia de la intervención en atención primaria- •
Pacientes sanos. Tres revisiones sistemáticas recientes, USPSTF4, de la Cochrane5 y de Bhattarai6, concluyen que los beneficios del asesoramiento sistemático para promover una alimentación saludable son escasos. Intervenciones de intensidad alta (más de 6 h), pero también de intensidad baja (intervención breve)7, consiguen cambios modestos en el consumo de calorías, sodio, fibra, frutas y verduras, así como en la presión arterial, colesterolemia y adiposidad. Los resultados sobre morbimortalidad cardiovascular no son concluyentes.
- •
Pacientes con sobrepeso/obesidad o factores de riesgo cardiovascular. El USPSTF recomienda programas estructurados de intensidad media (de 30 min a 6 h) o alta, con estrategias conductuales sobre varios hábitos de vida8. Este asesoramiento produce cambios pequeños, pero estadísticamente significativos, en el peso, la presión arterial y el colesterol, y disminuye a la mitad el riesgo de desarrollar diabetes, sin reducción de la morbimortalidad cardiovascular, cosa que, por el contrario, sí sucede con los pacientes hipertensos y diabéticos según la última revisión Cochrane9.
El consejo que fomenta la dieta mediterránea demuestra cambios positivos en la conducta alimentaria10 y reducciones en la morbimortalidad cardiovascular, tanto en prevención primaria11 como secundaria12. La dieta mediterránea es la que utiliza el aceite de oliva como grasa culinaria, rica en alimentos de origen vegetal (frutas, verduras y frutos secos), con un consumo frecuente de legumbres y cereales integrales, moderado de pescado, carnes blancas y lácteos, y una baja ingesta de sal, carnes rojas o procesadas y alimentos con azúcares añadidos.
- •
Las intervenciones para promover una alimentación saludable en persona ssin evidencia de enfermedad cardiovascular ni factores de riesgo atendidas en AP deben realizarse de forma individualizada, teniendo en cuenta las preferencias y motivación del pacien-te, así como el juicio clínico del profesional (eviden-cia moderada, recomendación débil a favor)
- •
Se recomiendan estrategias conductuales estructu-radas de intensidad media/alta sobre dieta y hábi-tos saludables en personas adultas con sobrepeso/obesidad o con otros factores de riesgo cardiovascu-lar (evidencia moderada, recomendación fuerte a favor)
- •
Dentro de los patrones de dieta saludable, la medi-terránea es la que mayor nivel de evidencia ha de-mostrado, reduciendo la morbimortalidad por enfermedades no transmisibles y es una de las que debería recomendarse (evidencia alta, recomenda-ción fuerte a favor)
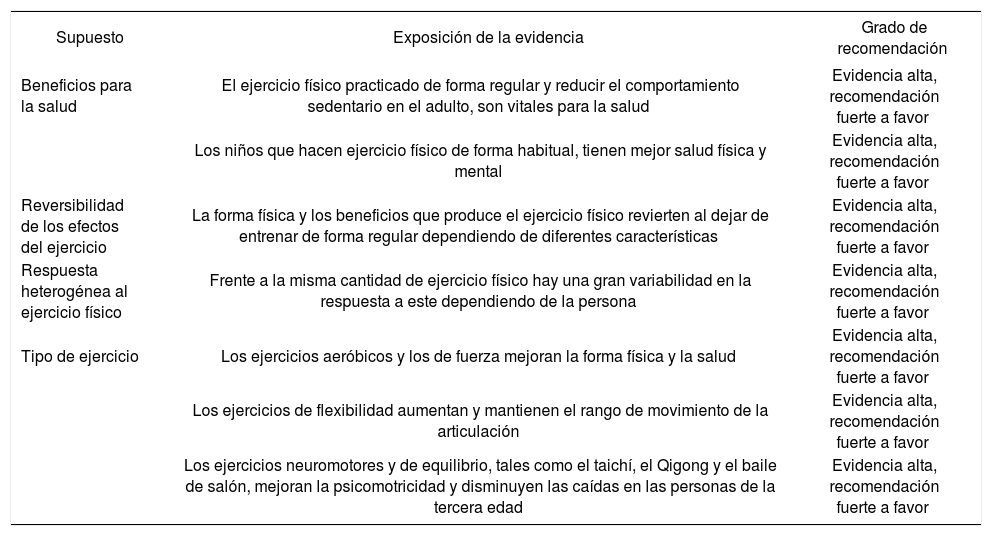
Existen múltiples evidencias de que la actividad física constituye un elemento de suma importancia en la prevención de muchas enfermedades crónicas, en la calidad de vida del individuo1 y es un componente indispensable de los sistemas de sanidad pública2. La práctica regular de ejercicio físico disminuye el riesgo de muerte precoz y aumenta en hasta 7 años la esperanza de vida media de la población activa. La inactividad física, por el contrario, es responsable del 5,5% de las muertes en el mundo y del 10% en Europa, se le atribuye el 10% de los casos de cáncer de mama y colon, el 10% de enfermedades cardiovasculares y el 7% de la diabetes tipo 2. Además, tiene un alto impacto social, pues contribuye a la incapacidad física y laboral, que producen la pérdida de miles de horas de trabajo, y un coste económico directo estimado del 10% del gasto sanitario en España3.
A pesar de ello, la cantidad de población que no cumple con los requisitos mínimos de actividad física establecidos por la Organización Mundial de la Salud (OMS) es alarmante. Si además se tiene presente el envejecimiento de la población y el aumento de esperanza de vida en muchos de los países desarrollados, es muy importante incidir en que la población de edad avanzada viva gozando de una buena salud y sin discapacidades. El aumento de la actividad física en la población puede tener un gran impacto, tanto en el descenso de la prevalencia de muchas enfermedades crónicas como en una mejor calidad de vida de las personas y, por ende, una disminución de la problemática social y gasto sanitario producido por la discapacidad4,5. Las personas que realizan actividad física de forma regular presentan una reducción del 24% en el consumo de medicamentos en relación con la población no activa3.
Grado de evidencia de la prescripción de ejercicio físico
| Supuesto | Exposición de la evidencia | Grado de recomendación |
|---|---|---|
| Beneficios para la salud | El ejercicio físico practicado de forma regular y reducir el comportamiento sedentario en el adulto, son vitales para la salud | Evidencia alta, recomendación fuerte a favor |
| Los niños que hacen ejercicio físico de forma habitual, tienen mejor salud física y mental | Evidencia alta, recomendación fuerte a favor | |
| Reversibilidad de los efectos del ejercicio | La forma física y los beneficios que produce el ejercicio físico revierten al dejar de entrenar de forma regular dependiendo de diferentes características | Evidencia alta, recomendación fuerte a favor |
| Respuesta heterogénea al ejercicio físico | Frente a la misma cantidad de ejercicio físico hay una gran variabilidad en la respuesta a este dependiendo de la persona | Evidencia alta, recomendación fuerte a favor |
| Tipo de ejercicio | Los ejercicios aeróbicos y los de fuerza mejoran la forma física y la salud | Evidencia alta, recomendación fuerte a favor |
| Los ejercicios de flexibilidad aumentan y mantienen el rango de movimiento de la articulación | Evidencia alta, recomendación fuerte a favor | |
| Los ejercicios neuromotores y de equilibrio, tales como el taichí, el Qigong y el baile de salón, mejoran la psicomotricidad y disminuyen las caídas en las personas de la tercera edad | Evidencia alta, recomendación fuerte a favor |
Grado de evidencia para las recomendaciones de forma física cardiorrespiratoria
| Supuesto | Exposición de la evidencia | Grado de recomendación |
|---|---|---|
| Intensidad | Es recomendable que los ejercicios se realicen a un nivel de intensidad moderada o intensa en la mayoría de los adultos | Evidencia alta, recomendación fuerte a favor |
| En individuos no entrenados, hacer ejercicio con una intensidad ligera a moderada puede producir beneficios cardiovasculares | Evidencia moderada, recomendación fuerte a favor | |
| Frecuencia | Se recomienda realizar ejercicio físico moderado al menos 5 días a la semana o bien un mínimo de 3 días a la semana de ejercicio intenso, o una combinación de ambos tipos de esfuerzo un mínimo de 3 días semanales alternos | Evidencia alta, recomendación fuerte a favor |
| Tiempo | Es igual de efectivo realizar un mínimo de 150 min a la semana de actividad física aeróbica moderada que 75 min semanales de actividad física aeróbica intensa, o una combinación de ambos tipos de esfuerzo | Evidencia alta, recomendación fuerte a favor |
| Tipo de ejercicio | Se recomienda el ejercicio físico regular, continuo y rítmico con trabajo de los principales grupos musculares | Evidencia alta, recomendación fuerte a favor |
| Guía | El período diario en que se realiza el ejercicio físico, se puede completar en una sola sesión o bien en varias sesiones de al menos 10 min de duración | Evidencia alta, recomendación fuerte a favor |
| Progresión | En personas con muy baja forma física puede ser útil realizar sesiones de menos de 10 min que les permitirán ir adaptándose | Evidencia moderada, recomendación fuerte a favor |
| El aumento progresivo de la dosis de ejercicio físico, adaptando su intensidad, frecuencia y duración, es adecuado para alcanzar los objetivos señalados | Evidencia moderada, recomendación fuerte a favor |
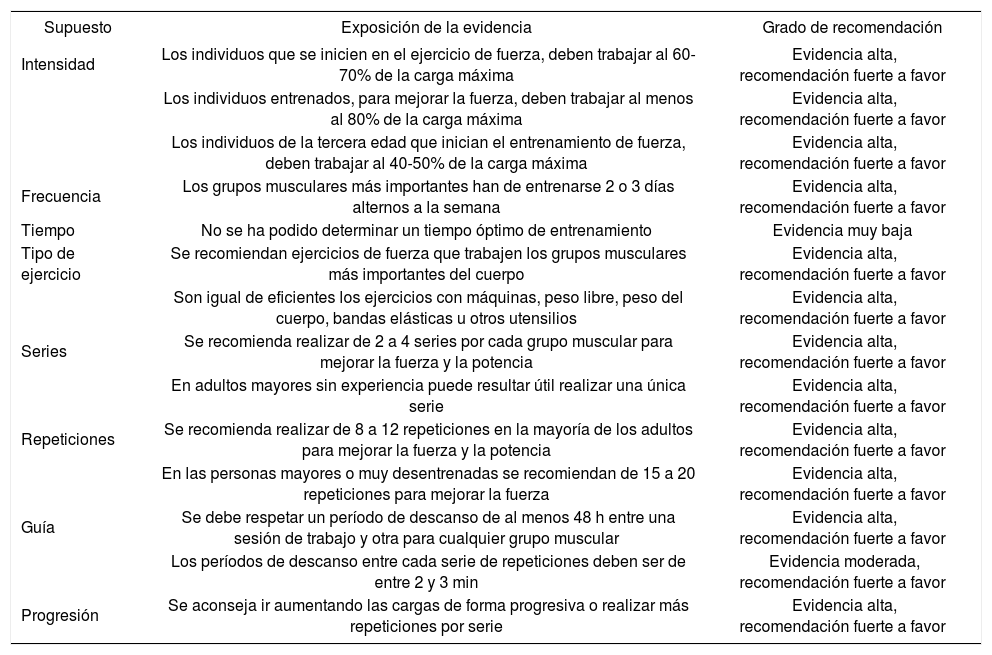
Grado de evidencia para las recomendaciones de los ejercicios de fuerza
| Supuesto | Exposición de la evidencia | Grado de recomendación |
|---|---|---|
| Intensidad | Los individuos que se inicien en el ejercicio de fuerza, deben trabajar al 60-70% de la carga máxima | Evidencia alta, recomendación fuerte a favor |
| Los individuos entrenados, para mejorar la fuerza, deben trabajar al menos al 80% de la carga máxima | Evidencia alta, recomendación fuerte a favor | |
| Los individuos de la tercera edad que inician el entrenamiento de fuerza, deben trabajar al 40-50% de la carga máxima | Evidencia alta, recomendación fuerte a favor | |
| Frecuencia | Los grupos musculares más importantes han de entrenarse 2 o 3 días alternos a la semana | Evidencia alta, recomendación fuerte a favor |
| Tiempo | No se ha podido determinar un tiempo óptimo de entrenamiento | Evidencia muy baja |
| Tipo de ejercicio | Se recomiendan ejercicios de fuerza que trabajen los grupos musculares más importantes del cuerpo | Evidencia alta, recomendación fuerte a favor |
| Son igual de eficientes los ejercicios con máquinas, peso libre, peso del cuerpo, bandas elásticas u otros utensilios | Evidencia alta, recomendación fuerte a favor | |
| Series | Se recomienda realizar de 2 a 4 series por cada grupo muscular para mejorar la fuerza y la potencia | Evidencia alta, recomendación fuerte a favor |
| En adultos mayores sin experiencia puede resultar útil realizar una única serie | Evidencia alta, recomendación fuerte a favor | |
| Repeticiones | Se recomienda realizar de 8 a 12 repeticiones en la mayoría de los adultos para mejorar la fuerza y la potencia | Evidencia alta, recomendación fuerte a favor |
| En las personas mayores o muy desentrenadas se recomiendan de 15 a 20 repeticiones para mejorar la fuerza | Evidencia alta, recomendación fuerte a favor | |
| Guía | Se debe respetar un período de descanso de al menos 48 h entre una sesión de trabajo y otra para cualquier grupo muscular | Evidencia alta, recomendación fuerte a favor |
| Los períodos de descanso entre cada serie de repeticiones deben ser de entre 2 y 3 min | Evidencia moderada, recomendación fuerte a favor | |
| Progresión | Se aconseja ir aumentando las cargas de forma progresiva o realizar más repeticiones por serie | Evidencia alta, recomendación fuerte a favor |
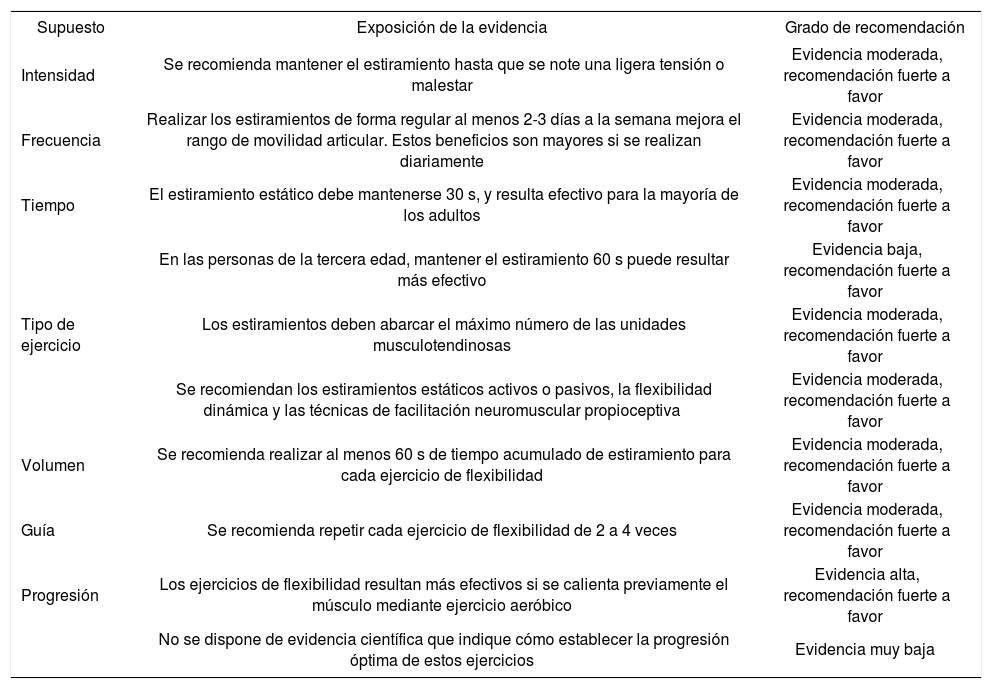
Grado de evidencia para las recomendaciones de los ejercicios de flexibilidad
| Supuesto | Exposición de la evidencia | Grado de recomendación |
|---|---|---|
| Intensidad | Se recomienda mantener el estiramiento hasta que se note una ligera tensión o malestar | Evidencia moderada, recomendación fuerte a favor |
| Frecuencia | Realizar los estiramientos de forma regular al menos 2-3 días a la semana mejora el rango de movilidad articular. Estos beneficios son mayores si se realizan diariamente | Evidencia moderada, recomendación fuerte a favor |
| Tiempo | El estiramiento estático debe mantenerse 30 s, y resulta efectivo para la mayoría de los adultos | Evidencia moderada, recomendación fuerte a favor |
| En las personas de la tercera edad, mantener el estiramiento 60 s puede resultar más efectivo | Evidencia baja, recomendación fuerte a favor | |
| Tipo de ejercicio | Los estiramientos deben abarcar el máximo número de las unidades musculotendinosas | Evidencia moderada, recomendación fuerte a favor |
| Se recomiendan los estiramientos estáticos activos o pasivos, la flexibilidad dinámica y las técnicas de facilitación neuromuscular propioceptiva | Evidencia moderada, recomendación fuerte a favor | |
| Volumen | Se recomienda realizar al menos 60 s de tiempo acumulado de estiramiento para cada ejercicio de flexibilidad | Evidencia moderada, recomendación fuerte a favor |
| Guía | Se recomienda repetir cada ejercicio de flexibilidad de 2 a 4 veces | Evidencia moderada, recomendación fuerte a favor |
| Progresión | Los ejercicios de flexibilidad resultan más efectivos si se calienta previamente el músculo mediante ejercicio aeróbico | Evidencia alta, recomendación fuerte a favor |
| No se dispone de evidencia científica que indique cómo establecer la progresión óptima de estos ejercicios | Evidencia muy baja |
Revisión resumida y sistemática de la evidencia y experiencia internacional y española de su aplicación y resultados
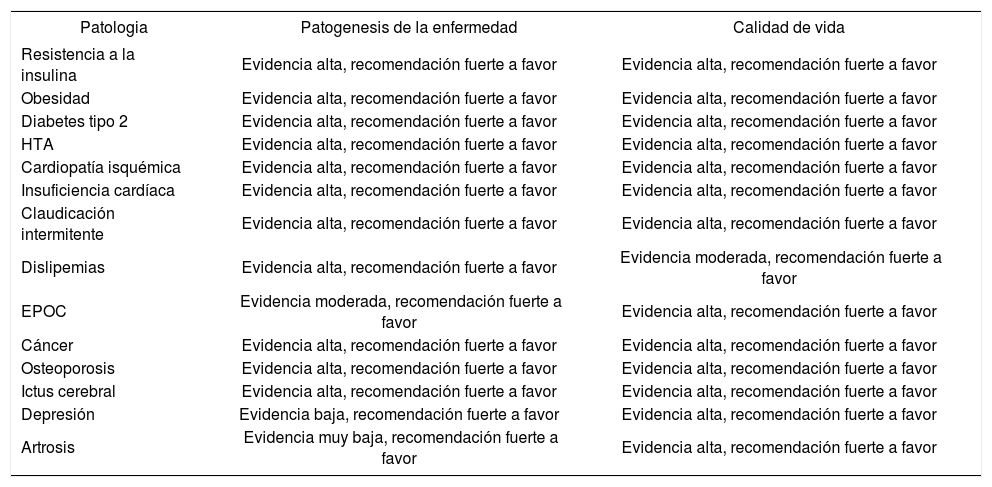
La actividad física se asocia con una reducción de la mortalidad por cualquier causa y la prevalencia de enfermedades cardiovasculares, hipertensión, síndrome metabólico, diabetes tipo 2 y depresión. Se ha demostrado su efecto en el tratamiento de hasta 26 patologías4,5.
La prescripción del ejercicio se ajustará a la evidencia actual, siguiendo los mínimos recomendados por la OMS6; superar los mínimos recomendados aporta beneficios adicionales para la salud sin detectarse un aumento de mortalidad7.
Se debe insistir en cada consulta, para que el paciente integre en su forma de vida y su tiempo libre la actividad física y el ejercicio como parte de su salud y calidad de vida8 (tablas 1 a 5).
Evidencia cientifica del ejercicio fisico en patologias frecuentes
| Patologia | Patogenesis de la enfermedad | Calidad de vida |
|---|---|---|
| Resistencia a la insulina | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Obesidad | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Diabetes tipo 2 | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| HTA | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Cardiopatía isquémica | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Insuficiencia cardíaca | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Claudicación intermitente | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Dislipemias | Evidencia alta, recomendación fuerte a favor | Evidencia moderada, recomendación fuerte a favor |
| EPOC | Evidencia moderada, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Cáncer | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Osteoporosis | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Ictus cerebral | Evidencia alta, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Depresión | Evidencia baja, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
| Artrosis | Evidencia muy baja, recomendación fuerte a favor | Evidencia alta, recomendación fuerte a favor |
EPOC: enfermedad pulmonar obstructiva crónica; HTA: hipertensión arterial.
Criterio de definicion de consumo de riesgo
| • Habitual. Se habla de bebedor de riesgo cuando el consumo de alcohol se sitúa en 28 U por semana (4/día) para los varones y en 17 U (2,5/día) por semana para las mujeres. También se considera de riesgo cualquier grado de consumo en caso de antecedentes familiares de dependencia al alcohol |
| • Intensivo (binge drinking). Se considera cuando hay un consumo ≥ 6 U (varones) o 4 U (mujeres) en una sesión de consumo (habitualmente 4-6 h) |
Las lesiones por colisiones de tráfico son un problema de salud pública. Unos 1,25 millones de personas pierden la vida cada año y suponen anualmente el 3-5% del producto interior bruto (PIB) de los países1,2, y es la principal causa de muerte entre jóvenes de 5 a 29 años3,4 (tabla 1).
Recomendaciones sobre la exploracion del consumo
| • El Audit-C es el cuestionario de elección para el cribado de consumos de riesgo en el ámbito sanitario |
| • El Audit-10 es el cuestionario de elección para la detección del síndrome de dependencia alcohólica |
| • Los marcadores biológicos no se deben utilizar como instrumentos de cribado, aunque pueden ser útiles en el abordaje clínico de los pacientes |
| • Los instrumentos de cribado adecuados se deben incorporar a las historias clínicas informatizadas |
En España, en el año 2016, se notificaron 102.362 accidentes, 1.810 fallecidos, 9.755 ingresos hospitalarios y 130.635 lesionados no hospitalizados.
Respecto a los fallecidos, el 77% eran varones, el 58% mayores de 45 años, el 42% usuarios de turismos, el 71% en vías interurbanas. El 61% eran conductores y el 21% peatones. Un 21% no utilizó cinturón de seguridad (en vías urbanas, el 33%) y el 2% de los usuarios de motocicletas en vías interurbanas no utilizaba casco5.
Los costes directos e indirectos asociados se cifran entre 5.552 y 10.269 millones de euros (el 1% del PIB de España en 2016)5. Varias revisiones Cochrane analizan el efecto de medidas legislativas para evitar lesiones y colisiones de tráfico6. Las evidencias más concluyentes se relacionan con el consejo sobre los sistemas de retención y protección en la infancia. Entidades internacionales recomiendan incorporar consejos preventivos entre las personas conductoras (tabla 2 y cuadro "Recomendaciones PAPPS en prevención de accidentes de trafico").
Drogas y conducción. Un 12% de conductores españoles ha consumido drogas ilegales o alcohol antes de conducir: cannabis (7,5%), cocaína (4,7%) y un 4%, más de una sustancia8. El 43% de los fallecidos presentó alguna sustancia psicoactiva (varones el 91,6%), las más encontradas fueron: alcohol (28,8%), drogas ilegales (13,6%) y psicofármacos (1,4%)5,9. Se considera que los conductores tienen baja percepción de cómo afectan a la conducción y que su asociación con el alcohol aumenta el riesgo de colisiones. Es necesario informar de que, según normativa nacional (RD 818/2009) y europea, a estas personas no se les puede otorgar ni prorrogar su permiso de conducción. Los profesionales sanitarios deben informar a los pacientes que si consumen drogas adoptan una conducta de riesgo para ellos y para el resto de usuarios en las vías.
Nivel de evidencia baja, recomendación débil a favor.
Fármacos y conducción. Existen pictogramas que informan del peligro en determinados medicamentos, especialmente si se asocian con alcohol10. El profesional de AP debe conocer esta información y disponer de ayuda en los sistemas informáticos, para que se incluya en los diferentes formatos de receta electrónica. Ante el uso de un fármaco, se considera necesario10:
- •
Seleccionar el medicamento que afecte menos a la conducción.
- •
Valorar factores que afectan a la capacidad para conducir: efectos adversos, interacciones farmacológicas, auto-medicación, consumo conjunto de alcohol.
- •
Elegir pautas de prescripción más adecuadas, por ejemplo usar dosis nocturnas en medicamentos con más efecto sedante.
- •
Informar al paciente y familiares: advertir sobre signos de la alteración de capacidad de conducción (visión borrosa, dificultad para permanecer alerta).
El profesional de farmacia puede y debe tener un papel muy activo en este problema.
Nivel de evidencia baja, recomendación débil a favor.
Conductor anciano. La capacidad de conducción la limita el estado de salud, no la edad. En este grupo de población se considera necesario11:
Estrategias recomendadas para reducir las lesiones relacionadas con las colisiones por tráfico (adaptadas de la CDC)7
| Peligro | Consejo preventivo | Nivel evidencia* |
|---|---|---|
| Ausencia del uso de cinturones de seguridad y sillitas para niños | Usar siempre los cinturones de seguridad, también en los vehículos de alquiler y taxis | Evidencia moderada, recomendación débil a favor |
| Utilizar sillitas adaptadas a los niños y sujetarlos correctamente | Evidencia alta, recomendación fuerte a favor | |
| Motocicletas y bicicletas | Usar siempre casco | Evidencia moderada, recomendación débil a favor |
| Conducción bajo el efecto del alcohol | No conducir después del consumo de alcohol, y evitar usar vehículos con conductores que han bebido | Evidencia baja, recomendación débil a favor |
| Uso de teléfonos móviles | No utilizar teléfonos móviles si se conduce | Evidencia baja, recomendación débil a favor |
- •
Valorar datos clínicos (uso de alcohol, movilidad, visión y capacidad cognitiva).
- •
Informar cuando deba evitar la conducción.
- •
Aconsejar a personas de edad avanzada:
– No conducir de noche ni a horas extremas.
– Descansar cada hora y media, y a ser posible hacer trayectos de corta duración.
– Revisar periódicamente la vista y la audición.
– Vigilar automedicaciones y consumos de alcohol.
Nivel de evidencia baja, recomendación débil a favor.
AgradecimientosPilar Campos Esteban, Carmen Cabezas, Asensio López y María Jiménez Muñoz.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.