El Real Decreto-ley 16/2012, de 20 de abril, de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud (SNS) y mejorar la calidad y seguridad de sus prestaciones1 indica en su preámbulo que «el uso racional de medicamentos y la adecuación terapéutica a la duración real de los tratamientos es uno de los temas en los que se debe poner el énfasis». El capítulo IV, de medidas sobre la prestación farmacéutica, reconoce que la financiación de medicamentos y productos sanitarios es uno de los grandes desafíos actuales, siendo necesario que las «decisiones de financiación estén presididas por los criterios de evidencia de coste-efectividad». El decreto autoriza a la Dirección General de Cartera Básica de Servicios del SNS y Farmacia a publicar el proyecto de resolución que actualiza la lista de medicamentos excluidos de la prestación farmacéutica. Los criterios que motivan esta exclusión de 526 medicamentos (antiácidos, laxantes, antiinflamatorios tópicos, lágrimas artificiales, antihemorroidales, flebotónicos, antivirales tópicos y otros con principios activos como ácidos omega 3, anapsos, diacereína, vincamina, nicergolina, dihidroergotoxina, buflomedilo, dihidroergocristina, ciclofalina, Ginkgo biloba o asociaciones varias) se recogen en la tabla 1.
Distribución de los motivos de exclusión de los medicamentos retirados de la prestación farmacéutica del Sistema Nacional de Salud
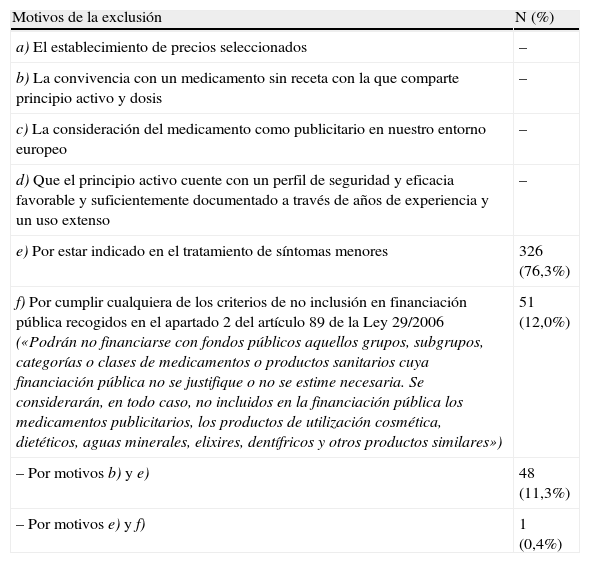
| Motivos de la exclusión | N (%) |
| a) El establecimiento de precios seleccionados | – |
| b) La convivencia con un medicamento sin receta con la que comparte principio activo y dosis | – |
| c) La consideración del medicamento como publicitario en nuestro entorno europeo | – |
| d) Que el principio activo cuente con un perfil de seguridad y eficacia favorable y suficientemente documentado a través de años de experiencia y un uso extenso | – |
| e) Por estar indicado en el tratamiento de síntomas menores | 326 (76,3%) |
| f) Por cumplir cualquiera de los criterios de no inclusión en financiación pública recogidos en el apartado 2 del artículo 89 de la Ley 29/2006 («Podrán no financiarse con fondos públicos aquellos grupos, subgrupos, categorías o clases de medicamentos o productos sanitarios cuya financiación pública no se justifique o no se estime necesaria. Se considerarán, en todo caso, no incluidos en la financiación pública los medicamentos publicitarios, los productos de utilización cosmética, dietéticos, aguas minerales, elixires, dentífricos y otros productos similares») | 51 (12,0%) |
| – Por motivos b) y e) | 48 (11,3%) |
| – Por motivos e) y f) | 1 (0,4%) |
España es el segundo país del mundo, tras Estados Unidos, en consumo de medicamentos2, situándose nuestro gasto farmacéutico público un 40% por encima del promedio europeo3. En 2009 alcanzó casi 14.000 millones de euros, 300 euros por habitante y año (80 por activo y casi 2.000 por pensionista). La factura farmacéutica representa el 25-30% del gasto sanitario total, el porcentaje más alto de Europa y principal causa de deuda sanitaria de las comunidades autónomas (18.560 millones de euros)5. Gastamos un 1,27% del PIB en medicamentos (la media europea no alcanza el 1%) y somos el país con mayor captación de medicamentos protegidos por patente (Alemania y Gran Bretaña, con potentísima industria farmacéutica, son de los que menos medicamentos nuevos consumen)2. En 2010 el gasto medio por receta se redujo pero el número de recetas aumentó (961 millones) con un gasto final de 14.587 millones de euros4. El gasto en medicamentos en atención primaria supera al dedicado a recursos humanos5.
Resulta comprensible el interés en controlar este desorbitado gasto farmacéutico. Sin embargo, las medidas adoptadas por este y anteriores gobiernos carecen del coraje político suficiente y han tenido un impacto prácticamente nulo, pues han intentado reducir el gasto bajando el precio de los medicamentos y retirando fármacos de la financiación pública. Se culpabiliza y penaliza a las víctimas, los pacientes, vistos como consumidores con ansia y sin hartura de fármacos. El desplazamiento hacia fármacos más caros y el aumento de recetas (2-3% anual) han compensado las reducciones del precio.
Seguramente los medicamentos retirados no modificarán indicadores de morbimortalidad, pero sí la satisfacción de la mayoría de la población que soporta esta medida junto al copago a pensionistas y aumento del copago a los trabajadores activos. Aunque la norma plantee excepciones (laxantes, antitusígenos, antivirales, etc.) para determinadas enfermedades, lo cierto es que para la mayoría estarán excluidos de financiación, aunque desde un punto de vista sanitario sea difícil delimitar qué son síntomas menores. ¿Molesta menos un prurito ocular por ojo seco, que no tendrá medicamentos financiados, o un prurito por conjuntivitis alérgica estacional que dispondrá de tratamiento tópico?
Está por ver si la retirada consigue ahorrar los 440 millones de euros estimados o si como en anteriores ocasiones tampoco se cumplen objetivos4. Olvida el legislador que los fármacos los autoriza el gobierno, los prescriben los médicos y el ciudadano retira de farmacia los recetados. El abuso en el consumo sanitario imputable al paciente parece muy limitado (menos del 2% del gasto), por lo que el foco debiera dirigirse al comportamiento de los proveedores. Posiblemente ocurra un desplazamiento hacia fármacos más caros (antiinflamatorios orales, combinaciones de codeína con paracetamol, antivirales orales, etc.). Sin embargo, sorprende que entre los fármacos excluidos apareciera la diacereína y que finalmente sigan financiándose todos los sysadoas (diacereína, glucosamina, condroitín sulfato y ácido hialurónico) que en 2010 costaron 103,8 millones de euros y carecen de valor terapéutico5,6. O que se retiren los llamados vasodilatadores cerebrales y persista la citicolina, de nulo valor terapéutico7 y cuya prescripción representó 86,5 millones de euros, un 13% más que en 20096.
La revisión del catálogo de medicamentos debería ser continua, puesto que la selección de medicamentos es un ejercicio de inteligencia clínica y no de austeridad en tiempos de crisis2. El SNS debiera financiar los medicamentos que demostraran superioridad (y no solo no inferioridad) a un precio razonable. Pero la administración no selecciona y financia indiscriminadamente. Con una mano aprueba fármacos de precio elevado y de valor terapéutico incierto y con la otra nos pide que no se prescriban5. Que los difosfonatos, los inhibidores de la bomba de protones y los hipolipidemiantes muestren porcentajes preocupantes de prescripción inadecuada (más del 90% los primeros) son motivos para la reflexión, como también que atorvastatina sea el fármaco con mayor coste en 2010 (535 millones) o que clopidogrel fuese el tercero (247,6 millones), risperidona el sexto (189,5 millones) y la olanzapina el noveno (168,20 millones)6.
La reducción del gasto farmacéutico es un tema complejo. La esperanza de vida, el envejecimiento poblacional y los comportamientos sociales (medicalización de la vida, fascinación por la tecnología, hedonismo social, expectativas irreales en la biomedicina) son factores que contribuyen a la expansión del consumo de medicamentos, en un contexto donde resulta anecdótico imaginar una consulta sin la prescripción de uno o más medicamentos.
Pero existen otras posibles medidas:
- -
Facilitar información de calidad e independiente sobre medicamentos, hasta ahora prácticamente monopolizada por la industria o por especialistas que actúan como sus «representantes ilustrados».
- -
Creación de una agencia evaluadora del valor adicional aportado por cada nuevo medicamento, fijando precios acordes con su relación coste-efectividad.
- -
Dispensación de productos de parafarmacia y de tratamientos crónicos en centros de salud (como se hace con tiras reactivas y lancetas para diabéticos).
- -
Ajustar la venta del medicamento a la prescripción necesaria (establecer sistemas de dispensación por tratamientos, no por envases comerciales).
- -
Regular los porcentajes de beneficio de los diferentes intermediarios en los canales de distribución.
- -
Educar en prevención cuaternaria y prescripción saludable y prudente8,9.