Introducción
La ansiedad se define como la manifestación de un estado emocional en que el individuo se siente nervioso, atemorizado o excesivamente preocupado por aspectos concretos o indefinidos. El paciente experimenta la ansiedad no sólo en el ámbito psíquico, sino también a través de manifestaciones somáticas1. Según el National Comorbidity Survey, la ansiedad está relacionada con el trastorno de ansiedad generalizada (17,2%), el trastorno de pánico (9,9%), el trastorno obsesivo-compulsivo (24,3%) o la fobia social (27,1%), en adultos con depresión mayor y un ámbito comunitario2-3.
El trastorno de ansiedad generalizada (TAG) se caracteriza por ansiedad y preocupación excesivas durante un período superior a 6 meses, y que se centran en una gama amplia de situaciones y acontecimientos. Su curso es crónico pero fluctuante, alternando fases de mejoría y empeoramiento que en general se relacionan con períodos de estrés ambiental. Se considera el trastorno de ansiedad más frecuente en el ámbito de la atención primaria (AP)4-6.
A partir de las evidencias de las que se dispone se ha observado que los factores etiológicos son una combinación de aspectos genéticos, biológicos, socioeconómicos y laborales7,8. Se presenta con una elevada prevalencia en la práctica clínica de AP y, con frecuencia, conlleva un grado considerable de deterioro funcional psicosocial9,10. Diversos estudios epidemiológicos detallan que la prevalencia anual en la población general se sitúa alrededor del 5%, aunque suele existir un infradiagnóstico de los casos, es más frecuente en la mujer (3:2), con inicio en sujetos jóvenes y se asocia con diversas comorbilidades, aunque los resultados no son concluyentes11-17. Su impacto produce, con frecuencia, una serie de consecuencias en la vida de los pacientes y de las personas de su entorno, por tanto, los pacientes refieren un deterioro de su capacidad física, actividad intelectual, estado emocional, relaciones personales y carrera profesional, de manera que son necesarias múltiples estrategias de intervención, incluido el abordaje farmacoterapéutico y conductual18-20. En el tratamiento a largo plazo de la ansiedad crónica la paroxetina, la venlafaxina y el escitalopram han demostrado su eficacia en tratamientos prolongados21.
Existe una mayor incidencia de enfermedad psicosomática en individuos que presentan ansiedad sostenida. En estos pacientes, la detección rápida de los trastornos ansiosos y su tratamiento apropiado no sólo pueden evitar estas complicaciones al enfermo, sino también optimizar recursos sanitarios consumidos innecesariamente. Ante este escenario, las evidencias de las que se dispone sobre los costes directos e indirectos y el consumo de recursos sanitarios son muy escasas hasta el momento, sobre todo en España22-24. El objetivo del estudio ha sido determinar: a) el perfil de morbilidad, uso de servicios y costes asociados en pacientes que demandan atención por TAG, y b) el uso de tratamiento recomendado, según la evidencia de la que se dispone y la indicación aprobada en España, en el ámbito de la AP de salud y en situación de práctica clínica habitual.
Métodos
Diseño general del estudio y ámbito de actuación
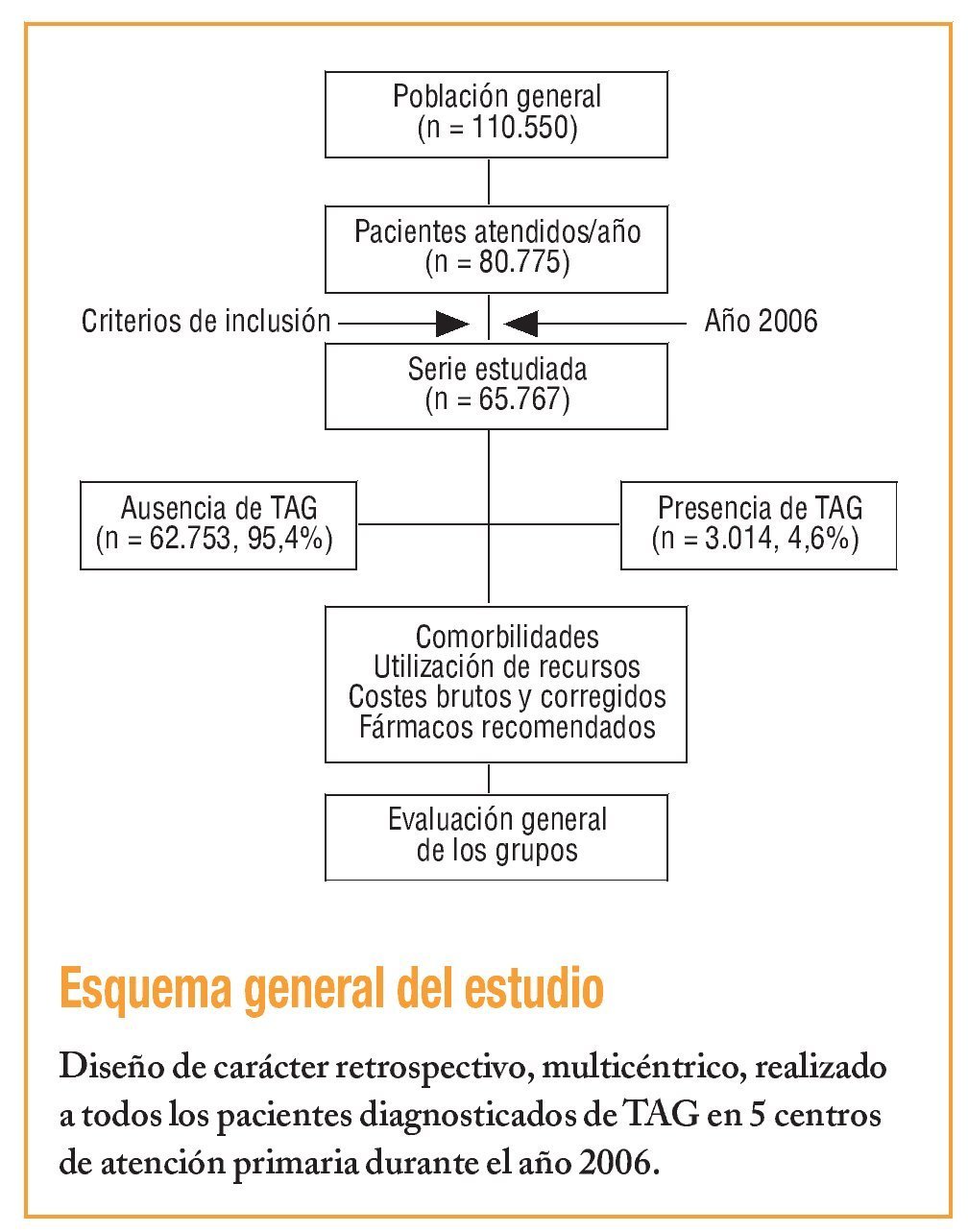
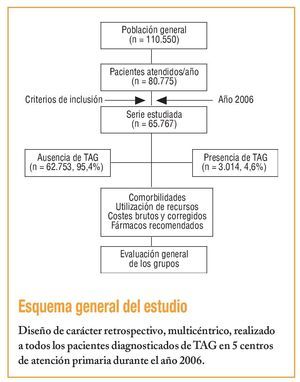
La población estudiada estuvo formada por personas de ambos sexos de 5 centros reformados de AP (Apenins-Montigalà, Morera-Pomar, Montgat-Tiana, Nova Lloreda y La Riera), gestionados por Badalona Serveis Assistencials, S.A., que dan cobertura a una población de unos 110.550 habitantes, de los que un 16,4% son mayores de 64 años. Se realizó un estudio multicéntrico a partir de la revisión retrospectiva de los registros médicos de pacientes. La población adscrita fue mayoritariamente urbana, de nivel socioeconómico medio-bajo y de predominio industrial. El tipo de organización es de titularidad pública y provisión de servicios concertada con el CatSalut. Se incluyeron en el estudio todos los pacientes que demandaron asistencia durante el año 2006, mayores de 18 años y que acudieron con regularidad a las citas programadas para seguimiento de su enfermedad. Fueron excluidos los sujetos trasladados a otros centros de AP, los que no acudieron, los desplazados o fuera de zona, los que sólo se visitaron con los especialistas integrados y los que presentaron trastornos psiquiátricos graves.
Medidas de la variable operacional y de la morbilidad
Para el diagnóstico clínico del TAG, se siguieron los criterios clínicos de la American Psychiatric Association25, según la clasificación DSM-IV26. El TAG se definió como una ansiedad y preocupación excesivas por diferentes acontecimientos durante la mayoría de los días durante al menos un período de 6 meses. La preocupación es difícil de controlar y se asocia con síntomas somáticos como tensión muscular, irritabilidad, dificultad para dormir e inquietud. Se requirieron 3 de los 6 síntomas propuestos: a) inquietud o impaciencia; b) fatigabilidad; c) dificultad para concentrarse o tener la mente en blanco; d) irritabilidad; e) tensión muscular, y f) alteraciones del sueño. Se formó un grupo de referencia con los pacientes que no presentaban TAG.
Las principales medidas fueron: edad (continua y por rangos), sexo y régimen de pensionista a la seguridad social, así como los antecedentes personales obtenidos a partir de la Clasificación Internacional de la AP (CIAP-2)27, componente 7 de enfermedades y problemas de salud, que fueron: hipertensión arterial (K86, K87), dislipemia (T93), diabetes (T90, todos los tipos), fumadores activos (P17), alcoholismo (P15), obesidad (T82), cardiopatía isquémica (K74, isquemia cardíaca con angina; K75, infarto agudo de miocardio; K76, isquemia coronaria), accidente cerebrovascular (incluye ictus y accidente isquémico transitorio), presencia de episodios cardiovasculares, enfermedad pulmonar obstructiva crónica (R95, obstrucción crónica del flujo aéreo), asma bronquial (R96), síndrome depresivo (P70), todos los tipos de insuficiencias orgánicas (cardíaca, hepática y renal), neuropatías, psicosis, fibromialgia, osteoporosis y neoplasias malignas y demencias. La carga de morbilidad general de cada paciente/año se cuantificó a partir de tres procedimientos: a) el índice de comorbilidad de Charlson28 (gravedad del paciente); b) el promedio de episodios atendidos, que fue considerado como un proceso de atención equiparable al diagnóstico, y c) los Adjusted Clinical Groups (ACG)29,30, un sistema de clasificación de pacientes por isoconsumo de recursos.
El procedimiento fue el siguiente: se realizó una conversión (mapping) de la CIAP a la Clasificación Internacional de Enfermedades, modificación clínica (CIE-9-MC); para su confección se constituyó un grupo de trabajo formado por 5 profesionales (1 documentalista, 2 médicos clínicos y 2 técnicos consultores). Los criterios seguidos fueron diferentes según se estableciera una relación nula (de uno a ninguno), unívoca (de uno a uno) o múltiple (de uno a varios) entre los códigos de las clasificaciones. El algoritmo de funcionamiento del Grouper ACG®versión 7.0 (http://www.acg.jhph.edu) está constituido por una serie de pasos consecutivos hasta la obtención de los 106 ACG, grupos mutuamente excluyentes para cada paciente atendido29,30. El aplicativo proporciona los pesos relativos medios americanos (PRM) de cada grupo respecto al coste medio total, y las bandas de utilización de recursos (BUR), es decir, cada paciente en función de su morbilidad queda agrupado en una de las 5 categorías excluyentes (1 = poca morbilidad a 5 = elevada morbilidad).
Recursos farmacéuticos y grupos de estudio
La dispensación farmacéutica se obtuvo a partir de las recetas retiradas de la oficina de farmacia, según el aplicativo de seguimiento de la prescripción farmacéutica (SPF) del CatSalut y se seleccionaron 56 principios activos obtenidos de la clasificación ATC31, que se clasificaron en tres grupos: a) benzodiacepinas; b) antidepresivos, y c) miscelánea (buspirona, clometiazol, gabapentina, hidroxicina, olanzapina, passiflora, pregabalina, risperidona, sulpirida, tiaprida, zaleplon, zolpidem, zopiclona) y combinaciones de antidepresivos con benzodiacepinas. Se formó un grupo sin uso regular o a demanda de tratamiento farmacológico. Se consideraron como principios activos de elección o de evidencia contrastada según los criterios de la Clinical Practice Guidelines: Management of Anxiety Disorders32 de la Canadian psychiatric Association y recomendados para su uso en TAG en España según la Guía de Prescripción Terapéutica33 de la Agencia Española de Medicamentos y Productos Sanitarios: alprazolam, buspirona, escitalopram, paroxetina, pregabalina y venlafaxina retard. La presencia de polifarmacia se definió como el uso de más de 5 fármacos (principios activos diferentes) durante un período de más de 240 días consecutivos al año.
Modelo de costes y uso de recursos
Los recursos sanitarios fueron las visitas o citas realizadas en el centro de AP, las derivaciones efectuadas a los especialistas de referencia, las solicitudes de las pruebas complementarias de soporte y la prescripción farmacéutica a cargo del CatSalut. La unidad de producto asistencial que sirvió de base al cálculo final fue el coste/paciente atendido durante el período de estudio. Según su dependencia con el volumen de actividad desarrollada se consideraron los costes fijos/semifijos (con criterio de imputación) y los costes variables. Se consideraron como costes fijos/semifijos (estructura), los relativos a personal (sueldos y salarios), bienes de consumo y un conjunto de gastos pertenecientes a los servicios externos, de acuerdo con el plan general contable para los centros de asistencia sanitaria y, como variables, los relacionados con las solicitudes diagnósticas, terapéuticas o derivaciones efectuadas por los profesionales del centro. Los diferentes conceptos de estudio y su valoración económica fueron los siguientes: a) pruebas complementarias, incluidas las de laboratorio (gasto medio por petición), radiología convencional (tarifa por cada prueba solicitada) y pruebas de soporte (tarifa por cada prueba solicitada); b) derivaciones efectuadas a los especialistas de referencia o a los centros hospitalarios de carácter ordinario o urgentes (tarifa adaptada por derivación), y c) prescripciones (recetas médicas agudas, crónicas o a demanda; precio de venta al público por envase). Los días de incapacidad laboral (durante el período de estudio; salario mínimo interprofesional) no se incluyeron en los costes totales de la AP, sino como costes indirectos de incapacidad. Las tarifas utilizadas procedieron de estudios de contabilidad analítica realizados en la propia organización o de precios establecidos por el CatSalut34. A partir de los costes semifijos se obtuvo un coste medio por visita realizada y se efectuó un reparto directo final para cada paciente atendido durante el período de estudio. Por tanto, el coste por paciente (Cp) fue: Cp = (coste medio por visita × número de visitas [costes semifijos]) + costes variables.
Análisis estadístico
Se revisaron cuidadosamente las historias clínicas informatizadas (OMIAPWIN), para depurar posibles errores de registro o de codificación. La calidad de los datos se consideró adecuada y se obtuvieron de forma informatizada, respetándose la confidencialidad de los registros marcada por la ley. Se efectuó un análisis estadístico descriptivo-univariado con valores de media, desviación típica e intervalos de confianza (IC) del 95%; se comprobó la normalidad de la distribución con la prueba de Kolmogorov-Smirnov. En el análisis bivariado se utilizaron las pruebas de ANOVA, de la c2 y correlación ordinal de Spearman. Se efectuó un análisis de regresión logística binomial tomando como variable dependiente el TAG (ajustado por edad, sexo e comorbilidad) con procedimiento enter, para la corrección del modelo, y de regresión logística multinominal para la corrección de los grupos de TAG, tomando como variable de referencia el grupo con combinación de fármacos. La comparación del coste ambulatorio se realizó mediante el análisis de la covarianza (ANCOVA), con el sexo, la edad y el número de comorbilidades como covariables (procedimiento: estimación de medias marginales; ajuste de Bonferroni). Se realizó un análisis de componentes principales para estimar la variable más representativa que cuantifica la carga de morbilidad general. Se utilizó el programa SPSSWIN versión 12, estableciendo una significación estadística para valores de p < 0,05.
Resultados
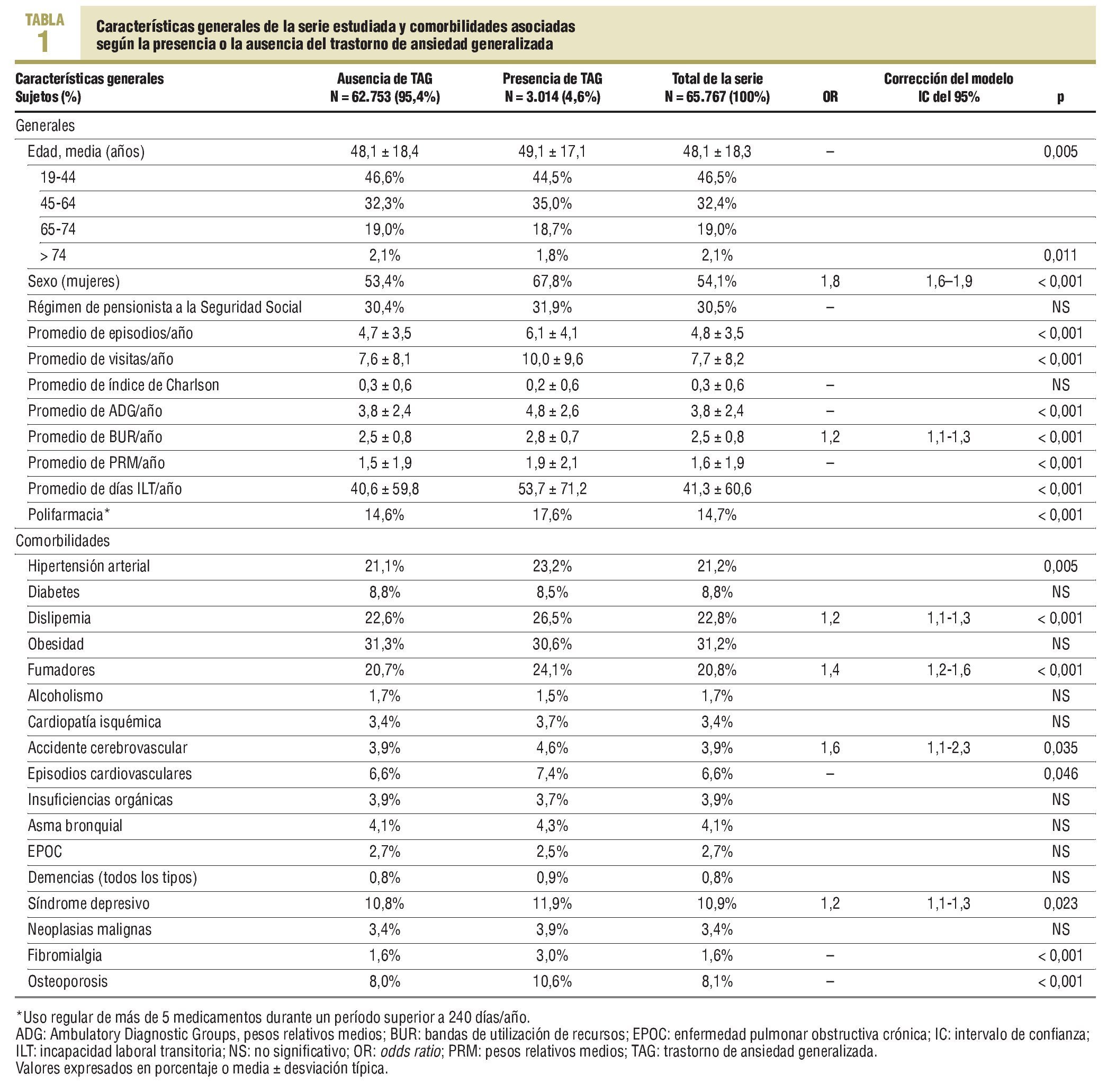
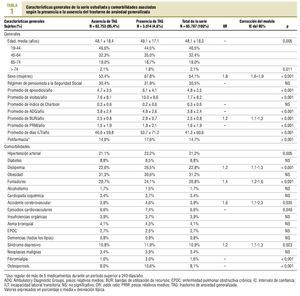
De una selección inicial de 80.775 sujetos asignados y atendidos en los 5 centros (intensidad de uso: 73,1%; frecuentación: 4,7 visitas/100 habitantes/año), finalmente se incluyeron en el estudio 65.767 pacientes. En la tabla 1 se describen sus características generales. El 4,6% (n = 3.014; IC del 95%, 3,9-5,3%) de los pacientes fueron atendidos por TAG: 5,74% en mujeres y 3,2% en varones. Durante el período de estudio, se contabilizaron 315.682 episodios/ diagnósticos y 506.406 visitas realizadas en AP, con lo que la media/anual de diagnósticos por visita fue de 0,62. Los sujetos con presencia/ausencia de TAG tuvieron una media de edad ligeramente superior y fueron, en una mayor proporción, mujeres, con un rango de 18-44 años en cuanto a la edad de la mayor proporción de sujetos. La carga de morbilidad general fue mayor en los pacientes con TAG, tanto el promedio de episodios/año, de Ambulatory Diagnostic Groups (ADG)/año, de BUR/año, como de PRM/año (p < 0,001). Cabe destacar que la media de visitas/año, de días de incapacidad laboral transitoria (ILT) y de polifarmacia también fue superior. En la corrección del modelo logístico, la presencia de TAG tuvo una relación independiente con el sexo femenino (odds ratio [OR] = 1,8), la dislipemia (OR = 1,2), el hábito tabáquico (OR = 1,4), el síndrome depresivo (OR = 1,2), el accidente cerebrovascular (OR = 1,6) y las BUR (OR = 1,2) (p < 0,02).
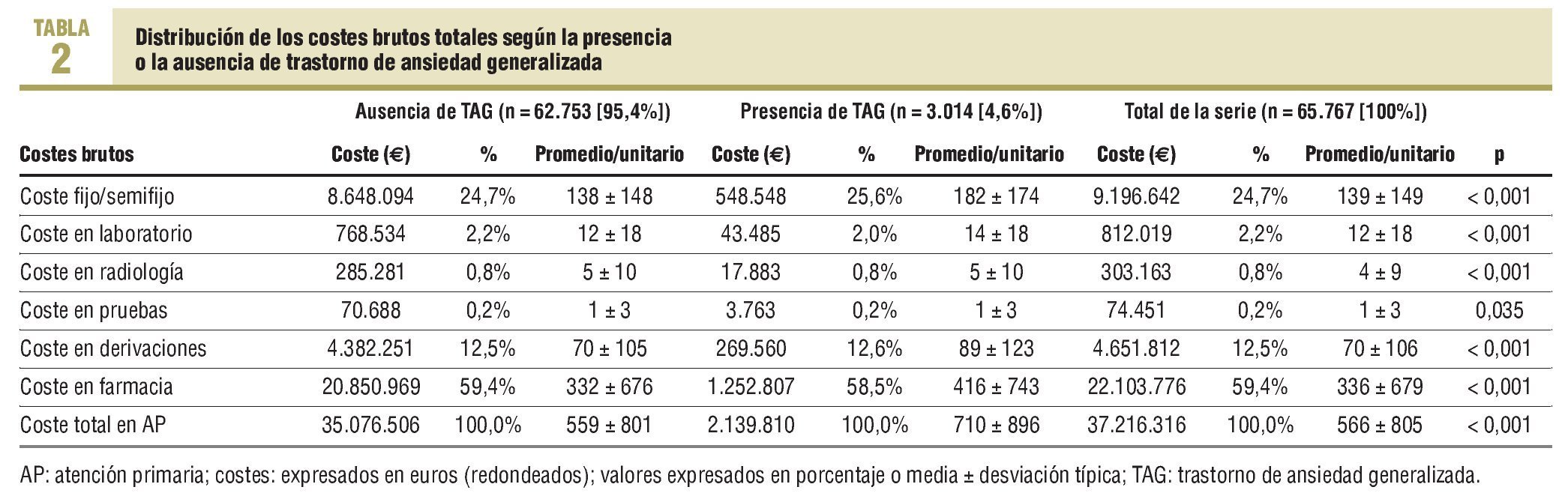
En la tabla 2 se detalla el coste directo bruto de los pacientes que demandaron asistencia en condiciones de práctica clínica habitual, que ascendió a 37,2 millones de € (costes fijos/semifijos: 24,7% y variables: 75,3%), destacando un 12,5% en derivaciones y un 59,4% en fármacos. El coste total/paciente/año (promedio/unitario), sin corregir, en pacientes en presencia/ausencia de TAG fue 710 frente a 559 €, respectivamente (p < 0,001). Estos costes anuales en AP por paciente, desagregados en todos sus componentes, fueron mayores si había TAG. En todos los rangos de edad los promedios/unitarios del coste fueron superiores en las mujeres (p < 0,001). Los promedios de costes indirectos unitarios por incapacidad laboral (tabla 1, promedio de días de ILT) en los pacientes con TAG ascendieron a 859 € por persona/año, siendo éstos superiores a los directos, 710 € en AP (p < 0,001).
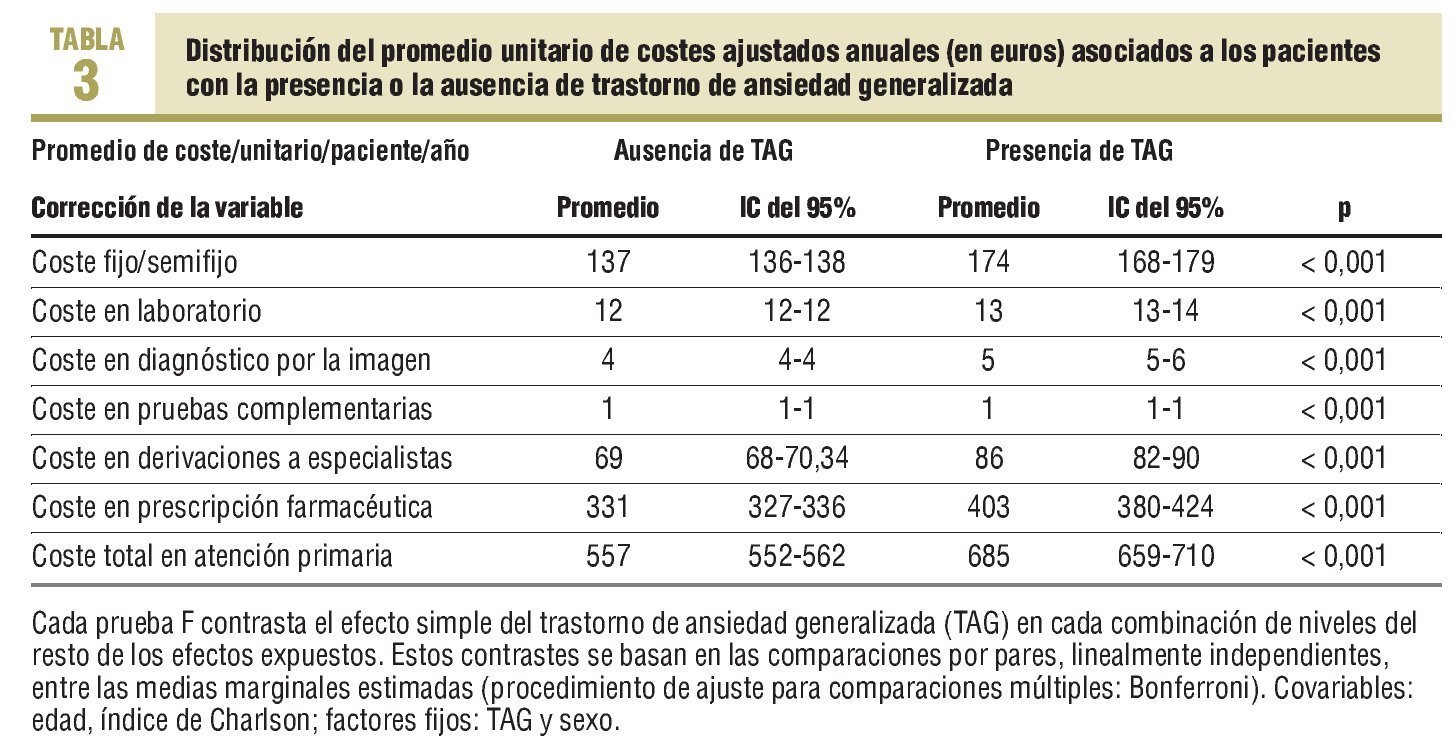
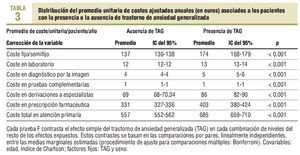
En la tabla 3 se expone la distribución del promedio unitario de los costes corregidos por edad, sexo y carga de morbilidad. El promedio de costes directos totales fue de 557 € (IC del 95%, 552-562 €) y de 685 € (IC del 95%, 659-710 €; p < 0,001). Todas las categorías de los costes fijos y variables corregidos también fueron mayores si había TAG con respecto al grupo de referencia.
Según el grupo de tratamiento habitual, el 38,9% no tomó, durante el período de estudio, medicación regular o lo hizo a demanda, un 26,1% sólo benzodiacepinas, un 4,0% sólo antidepresivos y un 31,0% una combinación de los dos anteriores. Este último grupo de estudio presentó una media de edad (56,4 años; rango de 45-64 años: 40,5%), una carga de morbilidad general (promedio de episodios/año: 7,8; de ADG/año: 5,9 y de BUR/año: 3,1) y un uso de recursos (promedio de visitas/año: 14,0 ± 12,0) superiores, y destaca una mayor presencia de factores asociados (diabetes: 12,2%; dislipemia: 32,4), episodios cardiovasculares (10,4%) y consumo en polifarmacia (30,1%) (p < 0,001). En el grupo sin tratamiento habitual destaca su menor edad (42,2 ± 15,4 años) y la presencia de tabaquismo (27,9%); en el de consumo habitual de benzodiacepinas, la presencia de hipertensión (32,8%) y de enfermedad pulmonar obstructiva crónica (EPOC) (3,7%) (p < 0,001), y en el de consumo de antidepresivos, la presencia del sexo femenino (74,2%), la obesidad (36,5%) y la fibromialgia (6,7%) (p < 0,001). En los resultados de la regresión logística multinominal, tomando como variable de referencia el grupo de combinación de medicamentos, se observa una elevada asociación respecto a los otros grupos de presentar síndrome depresivo (OR = 3,7; OR = 3,3 y OR = 2,2, p < 0,001; respectivamente).
Cabe destacar que el uso de tratamiento recomendado en los pacientes con TAG únicamente fue del 40,1% (IC, 38,4-41,8); siendo del 31,9, del 18,3 y del 51,2%, respectivamente, en los grupos de estudio (p < 0,001). En el modelo logístico, los pacientes con tratamiento recomendado tuvieron una asociación independiente con la edad (OR = 1,1; IC, 1,0-1,2), el promedio de episodios (OR = 1,1; IC, 1,0-1,2) y el síndrome depresivo (OR = 1,6; IC, 1,3-2,1) (p < 0,034). La sensibilidad y la especificidad de este modelo fueron del 82,6 y del 31,0%, respectivamente (valor global: 61,5%).
La distribución de principios activos o fármacos utilizados en los pacientes con TAG aparecen en la versión de internet del artículo. En 10 principios activos se agrupan el 72,0% de los fármacos empleados, aunque sólo alprazolam (15,8%) y paroxetina (9,9%) se consideran de elección. El uso de antidepresivos de elección (escitalopram, paroxetina y venlafaxina retard) no tuvo un perfil de diferencias importantes respecto al conjunto de variables estudiadas (generales, comorbilidades y uso de recursos). Únicamente destaca el consumo de escitalopram en pacientes con EPOC (8,9%; p = 0,038) y de venlafaxina retard con el síndrome depresivo (28,6%; p = 0,040) y la fibromialgia (9,5%; p = 0,020). El promedio de coste directo total en estos pacientes fue de 1.418, 946 y 1.430 €, respectivamente (p < 0,001).
Resultados relacionados con el consumo farmacéutico
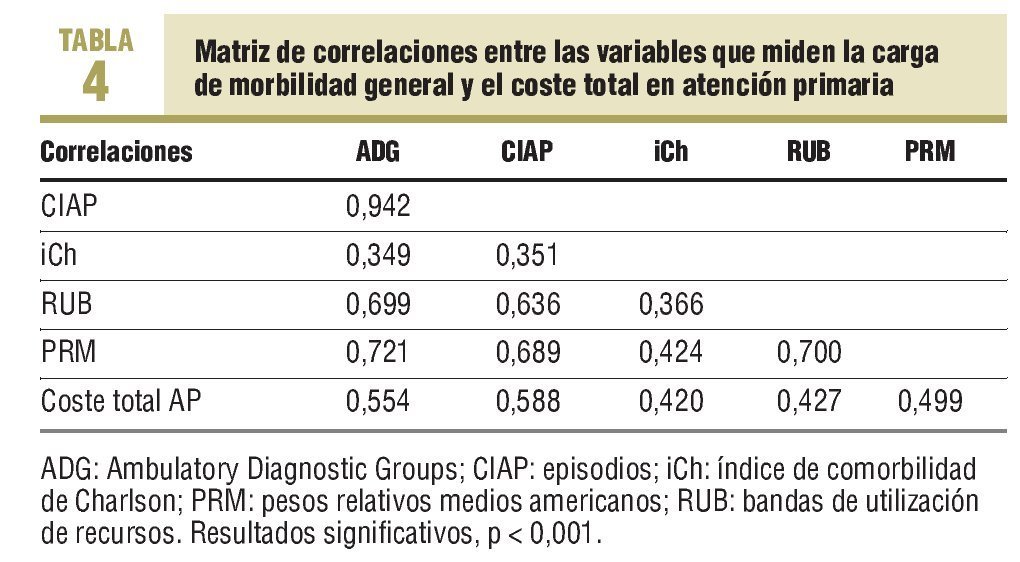
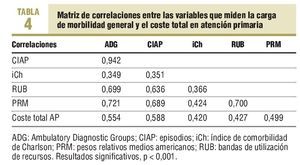
En la tabla 4 se expone la matriz de correlaciones binarias de las variables utilizadas para medir la carga de morbilidad general. Destacan unas correlaciones moderadas entre los ADG con la CIAP, los PRM y las BUR; la CIAP con los PRM americanos y las BUR con los PRM (p < 0,001). En el análisis factorial, de todas estas variables, la que presenta un mayor grado de comunalidad es el promedio de ADG (r = 0,928; medida de adecuación muestral de Kaiser-Meyer-Olkin: 77,7%)
Discusión
Es importante destacar que, sin una adecuada estandarización de las metodologías, en cuanto a las características de los pacientes, así como en el número y la medida de las variables estudiadas, los resultados obtenidos deben interpretarse con prudencia y obligándonos a ser cautelosos en cuanto a la validez externa de los resultados.
La prevalencia bruta de TAG en la población atendida fue del 4,6%, con una mayor afectación en mujeres. Estos hallazgos son similares a los de la mayoría de estudios de base poblacional publicados14,35. Según datos del estudio epidemiológico sobre trastornos mentales ESEMeD, llevado a cabo en 6 países europeos, incluida España36, la prevalencia en el último año de cualquier trastorno de ansiedad fue del 6%. Se estimó que la prevalencia de vida para los individuos diagnosticados específicamente de TAG fue del 5,1% (DSM-IV), y siguiendo los criterios de clasificación utilizados en Europa (CIE-10), del 6,5%. Por tanto, es importante destacar que diferentes criterios de diagnóstico, además de distintos instrumentos de medida o definiciones conceptuales, podrían explicar las diferencias de nuestros resultados37.
Los pacientes con TAG presentan una mayor carga de morbilidad y se asocian mayoritariamente con algunos factores de riesgo cardiovascular e incluso con la presencia de episodios cardiovasculares. El modelo de regresión logística ha demostrado que existe una relación independiente entre mujeres, fumadores, dislipemia, accidente cerebrovascular y depresión; pero sólo el sexo femenino y la presencia de depresión es un factor constante en otros estudios14,15. Sin embargo, esta posible variabilidad en las comorbilidades asociadas puede estar más relacionada con los aspectos de diseño que con las variaciones regionales o de estructura demográfica. En función de estos resultados, deberían potenciarse estrategias de intervención sobre la modificación de los estilos de vida en este tipo de pacientes desde el ámbito de la AP (hábito tabáquico y dislipemia). Respecto a la relación específica de la comorbilidad con los costes sanitarios, sólo hemos encontrado datos relativos a la presencia conjunta de dolor y TAG, donde el gasto sanitario fue 1,6 veces superior; pero si coexisten con dolor intenso, el gasto se multiplica por cuatro38.
Los datos observados sobre el tratamiento de estos pacientes coinciden con los de estudios similares, tanto europeos como americanos14,39. Casi el 40% de los pacientes diagnosticados de TAG no recibieron tratamiento, y de los que sí lo recibieron, sólo una pequeña parte lo hizo conforme a las recomendaciones de la guías de práctica clínica actuales o según la indicación aprobada32,33,40. Un pequeño grupo de pacientes sólo toma antidepresivos, pero el 31% toma tranquilizantes y antidepresivos de forma combinada, aspecto que podría corresponderse con pacientes de evolución crónica o de difícil control. En nuestro estudio, el tipo de antidepresivo que se prescribe no suele estar entre los principios activos recomendados o que han demostrado su eficacia en el tratamiento del TAG (paroxetina, venlafaxina o escitalopram); este comentario puede inducir a pensar que la prescripción puede estar asociada con la presencia de un síndrome depresivo (en el 11,9% de los casos), pero no se tuvo en cuenta la utilidad de los nuevos antidepresivos en el tratamiento concomitante del TAG33. Nuestros resultados demuestran que el antidepresivo más prescrito es paroxetina (recomendado) seguido de fluoxetina, citalopram y sertralina, que no estarían bien indicados para tratar el TAG32,33. Este hallazgo concuerda con lo encontrado en otros estudios, que también hallan que, aunque se diagnostique el trastorno de forma adecuada y según las recomendaciones de la guías de práctica clínica, el tratamiento después no se realiza de acuerdo con ellas39. Tampoco es igual el tratamiento que se prescribe según el país de residencia; en otros países de Europa el 54,5% de pacientes con TAG recibe el tratamiento adecuado, pero en España la proporción se reduce al 32,5%32.
Los costes directos en AP por paciente/año, desagregados en sus componentes, fueron mayores en todos los casos en el grupo con TAG, y destaca el consumo farmacéutico total. Además, nuestros resultados detallan un elevado coste sanitario indirecto por incapacidad de difícil comparación. Las posibles limitaciones del estudio inciden en la clasificación por categorías de la enfermedad y en la medida operativa de los costes, atribuibles al sistema de información desarrollado. Por tanto, son las limitaciones propias de los estudios retrospectivos: el infrarregistro de la enfermedad, la falta de evolución temporal en el seguimiento de los pacientes, la ausencia de registro de dosificación de los fármacos o la posible variabilidad de los profesionales. Nuestro estudio demuestra que los datos pueden ser una fuente de información útil para la gestión clínica que realizan las autoridades sanitarias y los profesionales23. En conclusión, los pacientes que demandaron atención por TAG presentan un elevado número de comorbilidades y costes directos asociados en el ámbito de la AP de salud. Los costes indirectos de incapacidad laboral son superiores a los costes directos. En la mayor parte de los pacientes con TAG, el tratamiento prescrito no se ajusta a las recomendaciones basadas en las guías de práctica clínica o a las indicaciones aprobadas en España. Se necesitaría una mejor formación de los equipos de AP para que dispongan de protocolos actualizados de diagnóstico y tratamiento de las enfermedades psiquiátricas de alta prevalencia.
Lo conocido sobre el tema
•El trastorno de ansiedad generalizada se caracteriza por la presentación de síntomas de ansiedad, la mayor parte de los días, durante varias semanas seguidas.
•Las evidencias de las que se dispone indican que los factores etiológicos son una combinación de aspectos genéticos, biológicos, socioeconómicos y laborales.
•La enfermedad se manifiesta con una elevada prevalencia en las consultas de atención primaria.
Qué aporta este estudio
•La evidencia en España de morbilidad y consumo de recursos sanitarios (costes directos e indirectos) asociados con la enfermedad.
•Los costes indirectos de incapacidad laboral son superiores a los costes directos.
•Deberían establecerse medidas encaminadas a mejorar el abordaje terapéutico de estos pacientes.
Agradecimientos
A los diferentes profesionales de la organización, ya que sin su labor diaria no hubiera sido posible la realización de este estudio.
El trabajo ha sido parcialmente financiado por Lundbeck y el Fondo de Investigaciones Sanitarias de la Seguridad Social (PI05/2837).
Confidencialidad de la información: En todo momento se respetó la confidencialidad marcada por la ley.
Correspondencia:
A. Sicras-Mainar
Gaietà Soler, 6-8, entlo. 08911 Badalona. Barcelona. España.
Correo electrónico: asicras@bsa.cat
Manuscrito recibido el 14-12-2007.
Manuscrito aceptado para su publicación el 31-3-2008.