El programa formativo de la especialidad de medicina familiar y comunitaria (MFyC), vigente desde 2005, se encuentra en proceso de revisión y actualización. Este artículo hace aportaciones para profundizar en los contenidos específicos de la especialidad que orienten hacia un desarrollo competencial más significativo.
Se plantea, para llevar a cabo una formación orientada a los valores, realizar el despliegue de la función valores y propiciar la creación de espacios asistenciales en los que la experiencia cotidiana de esos valores sea posible.
Se propone establecer una escala de valores en la que los 2 valores esenciales del médico de familia sean, por este orden, el compromiso con la persona, en singular, y el compromiso con el conjunto de las personas a su cargo, en plural. A su vez se propone la reorganización del mapa de competencias en torno a 5 integradores competenciales o metacompetencias: el método clínico centrado en el paciente, la gestión clínica de base poblacional, la atención primaria orientada a la comunidad, la promoción de la salud o salud comunitaria basada en activos y la investigación en el ámbito familiar y comunitario.
The training program for the Family and Community Medicine specialty (MFyC), which has been in effect since 2005, is currently undergoing a review and update process. This article proposes contributions to deepen the specific contents of the specialty in order to guide towards a more significant competency development.
To carry out values-oriented training, it is suggested to deploy the values function and promote the creation of care spaces where the daily experience of those values is possible.
It is proposed to establish a scale of values where the two essential values of the family physician are, in this order, a commitment to the individual person, and a commitment to the group of people under their care. Additionally, it is proposed to reorganize the competency map around five competency integrators or meta-competencies: patient-centered clinical method, population-based clinical governance, primary care oriented to the community, health promotion or community health based on assets, and research in the family and community field.
El nacimiento y el desarrollo de una especialidad en el ámbito de las ciencias de la salud debe responder a una necesidad social y esa necesidad debe incorporarse como marca de naturaleza en la génesis de la misma a través de la definición de sus valores.
La especialidad de medicina familiar y comunitaria (MFyC) surge en 19791 con el propósito de convertir al médico generalista de entonces, autodidacta, en un profesional con una cualificación menos empírica, más estructurada y fundamentada en el conocimiento científico. La visión del nuevo especialista recogió, en su esencia, los valores de los médicos de cabecera que le precedían y añadía toda una serie de elementos curriculares, de medicina comunitaria y sobre todo de biomedicina, la mayor parte procedentes de otras especialidades.
El programa de la especialidad de 20052 corrigió, en parte, las insuficiencias del primer programa e incorporó significativos avances al mismo al hacer explícitos los valores de la especialidad, al incorporar un exhaustivo inventario competencial, al dar orientaciones sobre cómo organizar y distribuir los itinerarios formativos, estableciendo prioridades y niveles de responsabilidad, etc., hasta el punto de convertirse en ejemplo para otras especialidades.
Los 18 años transcurridos nos permiten juzgar tanto sus fortalezas como sus debilidades, y necios seríamos si en todo este tiempo no hubiéramos aprendido cómo mejorarlo, considerando que el contexto social y profesional ha cambiado y puede estar necesitado de especialistas en MFyC con unas capacidades que no hemos logrado desarrollar suficientemente con el programa actual.
Nos proponemos hacer una propuesta de reestructuración del programa que haga más visibles en el mismo las competencias específicas de la MFyC y las desarrolle con el fin de profundizar en aquellos elementos competenciales a través de los cuales la medicina de familia aporta realmente valor.
El programa de la especialidad no solo guía la formación especializada en MFyC, sino que define los valores y las competencias de los médicos de familia españoles, y por tanto, es un elemento de gran relevancia para la mejora de la atención primaria y comunitaria
Formación orientada a los valores3–5Si los valores son importantes en la definición de un programa de especialidad es porque aspiran a convertirse en valores vividos6 en el ejercicio de esa especialidad y esto implica, para hacerlo posible, la presencia de 2 elementos clave: 1) el «despliegue de la función valor»7 en el diseño estructural del programa y en la didáctica del mismo y 2) que el residente, en los espacios asistenciales en los que se forma, esté inmerso en la experiencia cotidiana del valor, indispensable para que, como aprendiz, atrape los elementos nucleares y definitorios de su especialidad. Se identifica y se incorpora el valor cuando este está presente en lo cotidiano de la práctica.
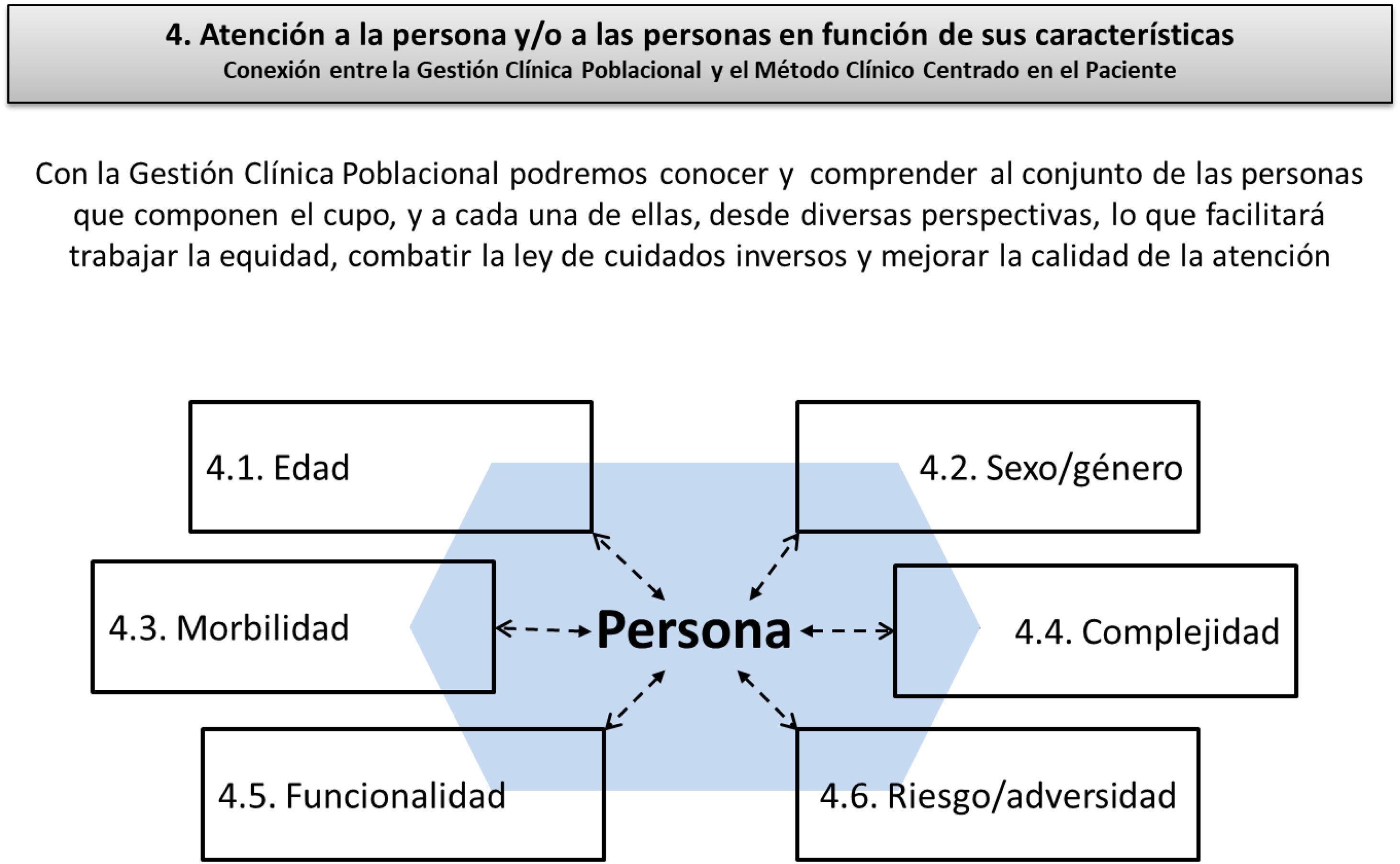
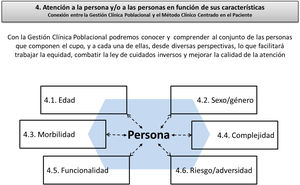
Un aspecto distintivo del programa de 2005 es que definió los valores de la profesión, y lo hizo usando como interfase una sola palabra: el compromiso. Sin embargo, no todos los compromisos descritos en el programa tienen el mismo valor, por lo que proponemos la necesidad de establecer una escala de valores, en la cual se sitúe en primer plano de prioridad el compromiso con la persona, en singular, seguido muy de cerca de otro valor nuclear que sería el compromiso con el conjunto de las personas, entendiendo el mismo en ese amplio espacio que va desde los grupos de población que comparten alguna condición de edad, sexo, morbilidad, complejidad, riesgo, funcionalidad, o adversidad, hasta la comunidad en su conjunto, que es lo que podría corresponder al valor de compromiso social que establece el programa de 2005.
A medida que nos separamos del individuo y emprendemos el camino hacia ese compromiso social, pasando por la comprensión segmentada de la población a nuestro cargo, emerge la necesidad de articular nuevos enfoques y escenarios asistenciales, formativos y de interacción social que posibiliten esa adquisición competencial, en lo que hemos dado en llamar el «despliegue de la función valor».
Una vez establecida la idea de una escala de valores y la propuesta de los 2 valores nucleares de la medicina de familia, planteamos que el resto de valores, como son el compromiso científico, con la mejora continua, con la especialidad, con la formación y el compromiso ético, están al servicio de los 2 primeros y no son específicos de la MFyC sino comunes al conjunto de la profesión médica.
Definidos los valores nucleares propios de la especialidad y valores compartidos con el conjunto de la profesión, se deduce que también tendremos competencias nucleares o específicas de la medicina de familia y otras que serán genéricas o transversales y por tanto compartidas con otras especialidades.
El despliegue de la función valorPara poder explicar adecuadamente este concepto procederemos a utilizar otro, que es el de «integrador competencial». Los integradores competenciales serían una suerte de metacompetencias encargadas de procesar y dar un nuevo sentido y utilidad a todo un conjunto de competencias que de no procesarse a través de dicho integrador no generarían el valor emergente que este les confiere (fig. 1).
El valor «compromiso con la persona» puede dar apariencia de excesivamente abstracto para señalar la articulación de un proceso de adquisición competencial, por lo que resulta necesario mostrar cuáles serían los elementos competenciales y formativos que se incluirían en el despliegue de la función de este valor así como el integrador competencial que les daría sentido.
En el despliegue de la función valor denominado «compromiso con la persona» actuaría como primer integrador competencial el «método clínico centrado en el paciente»8,9, dentro del cual anidan un conjunto de elementos competenciales como son: las habilidades clínicas generales, la medicina basada en la evidencia, las habilidades valorativas para comprender a la persona como un todo, las habilidades para la significación y/o formulación de problemas y, la capacidad para establecer una relación de ayuda que, sustentada en el razonamiento clínico y el juicio crítico, sea compasiva10,11 y empática12, pero también accesible, continuada y mantenida a lo largo del tiempo3, llevada a cabo a través de una comunicación efectiva13 y una práctica reflexiva14.
En este contexto formativo, el método clínico centrado en el paciente procesa competencias de diversa índole, desde las competencias clínicas generales, hasta otras, centradas en la persona, que profundizan en la comunicación asistencial, para reforzar la capacidad de explorar, comprender y significar la dolencia, que incorporan habilidades para la exploración física, psicoafectiva y existencial y la valoración contextual.
Esta necesaria amplitud valorativa expande las posibilidades de significación, para lo que será necesaria una categorización que va más allá de los diagnósticos de la CIE, y que, sin renunciar a ellos, avanza, en una mayor libertad narrativa, hacia una formulación de problemas, más cercanos a la singularidad de cada paciente.
En este nuevo espacio clínico, no solo es de interés conducir la relación hacia la identificación de los déficits o problemas de los pacientes, sino que también le interesa al médico de familia conocer las posibilidades con las que cuenta el paciente, sus fortalezas, sus activos para el mantenimiento o la recuperación de su salud, así como sus recursos de resistencia y la capacidad que estos tienen para influir en el sentido de coherencia de cada persona15.
Además habrá que aprender a ser competentes para fortalecer la relación y el compromiso, adquiriendo capacidades para estructurar, compartir y gestionar los planes de cuidados, no solo enfocados a los déficits y problemas identificados, sino que también incorporen las posibilidades y las capacidades de la persona y su contexto. Cualificar ese tipo de relación implica aprender a crear un ambiente participativo que favorezca la toma de decisiones compartida16,17, y a adquirir capacidades para integrar, en los sucesivos contactos con cada paciente, la prevención de la enfermedad y la promoción de la salud, valiéndose de la oportunidad que ofrece la longitudinalidad.
Como se puede intuir de lo dicho, cambia la taxonomía, cambian las palabras y la narrativa, y por tanto las posibilidades. Esa anamnesis y exploración ampliadas aportan el componente valorativo del método, que es multieje, y que nutre un proceso de significación, equivalente a la parte diagnóstica del enfoque biomédico, pero que resulta más operativo cuando se formula en términos de problemas. La participación del paciente se inicia al principio de cada encuentro, en la exploración de la dolencia, que buscará también acomodo en la significación, significación que debe reincorporar la perspectiva de género y el contexto social y debe ser compartida con, y aceptada por, el paciente para lograr que la toma de decisiones también lo sea y que el paciente realmente sea partícipe de su propio plan de cuidados. Todo esto hay que aprenderlo, tanto en sus múltiples conceptos como en su praxis.
Compromiso con las personas y sus familias, con la comunidad y socialEl compromiso con el conjunto de las personas es la base para la extensión del compromiso del MFyC al conjunto de la población a su cargo. Es el compromiso que, así expresado, nos dice que el MFyC no presta solo atención al enfermo y consultante, sino que asume la responsabilidad de velar por la salud de su familia y de una población que se le ha asignado o lo ha elegido y que, para hacerlo de un modo efectivo, debe adquirir todo un conjunto de capacidades.
El compromiso con las personas arropa dentro de sí el valor de la equidad, un valor sobresaliente del que el MFyC debe ser defensor. Por ello el MFyC deberá ser competente para identificar, al menos dentro de su población asignada, las diferencias existentes en las necesidades de salud y en el acceso a los cuidados y administrar los recursos a su disposición, para corregir o disminuir dichas diferencias. Es clave que el residente en MFyC aprenda a distribuir esos recursos a sus pacientes en función de sus necesidades y no dejarse llevar solo por sus demandas. Los avances en la experiencia cotidiana de este valor lucharán contra la ley de cuidados inversos18,19 vigente 50 años después de que Tudor Hart ya nos la advirtiera.
Este compromiso con las personas y las capacidades para desplegar lo que se ha dado en llamar atención familiar y atención a/participación de la comunidad no pueden darse por conseguidas tras recibir unas clases teóricas, hacer unos genogramas, impartir unas charlas a algún grupo de pacientes o saliendo a la calle a realizar alguna actividad puntal cuando la OMS celebra el «día de». En estos años se ha ido generando conocimiento suficiente para hacer un desarrollo competencial mucho más significativo.
Proponemos para ello la puesta en valor de 3 agrupadores competenciales clave, como son: 1) la gestión clínica poblacional20–22 y/o 2) la APOC23,24(atención primaria orientada a la comunidad) en función de las posibilidades de cada centro o unidad docente y 3) La promoción de la salud/salud comunitaria basada en activos25.
Gestión clínica poblacional y APOCLa idea básica es que una competencia específica clave de un MFyC sea la capacidad de gestionar la salud de la población que tiene a su cargo (el cupo)
Las competencias en gestión clínica poblacional y sus muchos puntos de conexión con las de la APOC23,24 («atención primaria orientada a la comunidad»), habilitan al MFyC para trabajar con su población desde su consulta. Es la herramienta que nos habilita para comprender a nuestra población desde las diversas perspectivas comentadas con anterioridad.
Estos integradores competenciales procesan competencias de gestión de la información demográfica y epidemiológica y de gestión clínica y gestión de la calidad con enfoque poblacional. Exige la aplicación de conocimientos básicos de demografía, epidemiología y estadística, e incorporar otros como pueden ser el ciclo evaluativo o la rueda de la calidad, la planificación operativa, el diseño de programas y la gestión por procesos, el audit clínico, la técnicas de priorización para la toma de decisiones, el manejo de indicadores de salud y de morbimortalidad evitable imputables a la atención primaria, etc. Todo ello permitirá dotar al residente de las competencias necesarias para conocer las características de la población adscrita y tomar decisiones operativas para el cuidado de su salud y el mantenimiento de la equidad, en función de ese conocimiento generado (fig. 2).
Esta capacidad habilitante para observar e identificar a la población a su cargo desde las diversas perspectivas de edad, sexo/género, morbilidad, complejidad, funcionalidad, riesgo y adversidad, proporciona al aprendiz un conocimiento muy relevante de la población a su cargo y le da luz para, desde la consulta, ver más allá y realizar lo que podríamos denominar atención comunitaria a nivel «meso», y aprender a implantar acciones de mejora en lo que sería un primer nivel de enfoque poblacional desde la consulta, como elemento previo necesario a la adquisición de competencias para realizar APOC, y promoción de la salud y salud comunitaria basada en activos.
Gestión clínica familiarOtro aspecto de la gestión clínica poblacional es cuando los sujetos de agrupación y observación son las unidades familiares en las que se agrupa la población asignada. Esta competencia nos propone ir más allá de entender a la persona en su contexto familiar para convertir a la familia en un sujeto de atención.
Aquí se buscaría una confluencia de competencias, las de gestión clínica poblacional y las de atención familiar, contenidas en el método clínico centrado, con el fin de activar algún elemento de gestión, que permita tener identificadas a las unidades familiares a nuestro cargo, y poder dirigir la atención hacia aquellas que estén en situación de mayor necesidad o adversidad. Dentro de este apartado, este es el despliegue que presenta mayores barreras, dado que los sistemas de organización y registro no facilitan los accesos a esta información y por tanto nos privan de esas posibilidades. No obstante, debe destacarse la conveniencia de avanzar por este camino.
Promoción de la salud/salud comunitaria basada en activosEl compromiso con las personas tiene muchas más connotaciones desde el punto de vista del perfil profesional del MFyC y por tanto de su mapa competencial. El MFyC no debe poner solo el énfasis en los déficits de la salud de sus pacientes o de la población a su cargo, sino que debe de incorporar en su práctica el concepto de salud positiva, de los activos para la salud, de los recursos de resistencia y el sentido de coherencia15,25–27. Aquí tenemos otro gran agrupador competencial que incorporar con amplitud a la formación específica, y debe hacerse estableciendo escenarios formativos en los que el residente no solo conozca estos conceptos, sino pueda llegar al nivel de «saber hacer, haciendo».
Al igual que la competencia en gestión clínica poblacional, la implementación y participación de los residentes en proyectos de promoción de la salud basados en activos debería comenzar a ser una actividad habitual en un centro de salud docente, lo que no solo mejoraría la calidad del servicio que presta a su población, sino que ampliaría sus elementos de valor para una formación especializada orientada a los valores.
Estos enfoques, centrado en la persona, poblacional, salutogénico y de gestión clínica poblacional, una vez iniciados, se nutren entre sí y vuelven a conectar con la práctica clínica individual.
Al igual que a día de hoy el residente, antes de terminar su especialidad, aporta «unos entregables», su portfolio, el proyecto de investigación finalizado, etc., se debería añadir el proyecto de gestión clínica poblacional de su cupo, con los resultados de un plan de mejora implementado y evaluado y un proyecto o un conjunto de actividades con un enfoque salutogénico o de promoción de la salud basado en activos.
ConclusiónHemos argumentado la necesidad de realizar, tanto en el diseño del programa de la especialidad como en su puesta en práctica, un despliegue de la función «valores», para lo cual es necesario establecer una escala de valores e identificar los valores nucleares de la especialidad que distinguen al especialista en MFyC de otros especialistas.
Proponemos 2 valores nucleares del médico de familia y por este orden: el compromiso con la persona y el compromiso con las personas, en plural, que va desde el cupo asignado o segmentos del mismo hasta la comunidad en su conjunto (compromiso social).
El despliegue de la función valores necesita experiencia cotidiana del valor sustentada en una red asistencial y docente de calidad y en unas altas capacidades y posibilidades tutoriales que faciliten que el residente identifique, integre y exprese dichos valores en el transcurso de su formación.
Planteamos que para desplegar la función «valores» se utilicen 4 integradores competenciales a través de los cuales se desarrollará la especificidad de la formación del médico de familia:
- 1.
El método clínico centrado en el paciente.
- 2.
La gestión clínica poblacional aplicada al cupo.
- 3.
La APOC, y
- 4.
La promoción de la salud/salud comunitaria basada en activos.
La atención familiar es en sí misma un integrador competencial pero también un componente esencial del método clínico centrado en el paciente, mientras que la investigación, la innovación, la formación y la docencia cobran especial significación y especificidad cuando se aplican necesariamente al ámbito de la MFyC y la atención primaria.
Todas las competencias que describe el programa son susceptibles de nutrir estos 4 integradores competenciales y cobran un sentido específico cuando son procesadas a través de ellos, emergiendo unas nuevas características capaces de expresar mejor los valores de la MFyC.
La consolidación de una serie de competencias transversales, compartidas con otras especialidades, abriría un camino para establecer las bases operativas de lo que es troncal o transversal y lo que es específico de cada especialidad.
Creemos que este planteamiento ayuda a distinguir las competencias que son genuinamente de la medicina de familia, hecho que tiene el doble valor de orientar a residentes y tutores sobre los elementos competenciales clave, sin los cuales el aprendiz no lograría la cualidad de especialista, y de marcar el camino hacia un desarrollo efectivo de la profesión firmemente orientado a los valores.
FinanciaciónEste artículo se ha realizado con los medios propios de los autores y sin financiación externa.
Conflicto de interesesLos autores declaran no tener conflictos de interés.
El presente artículo ha sido enriquecido con los comentarios y aportaciones que han realizado al mismo Verónica Casado Vicente, Amando Martín Zurro, Rafael Cofiño Fernández, Ana María Arbáizar Martínez así como los grupos de trabajo constituidos por los jefes de estudios de Canarias y el creado ad hoc por semFYC, con el fin de revisar y hacer aportaciones al nuevo programa de la especialidad de MFyC en el periodo de información pública. A todos ellos les agradecemos sus inestimables aportaciones, sin que ello implique que necesariamente validen la totalidad de lo manifestado en el mismo, que es responsabilidad exclusiva de los firmantes.
Grupo de trabajo de jefes de estudios de Canarias: José Carlos Salas Hospital, Verónica Gutiérrez Yánez, Encarnación Duque Bolívar, Sara Rodríguez Gómez, María Teresa Marco García y José Ramón Vázquez Díaz
Grupo de trabajo semFYC: Elena Polentinos, Antonina Rodríguez, José Luis Hernández, Jesús Martín, Montserrat Pouplana, Jorge Lema, Araceli Griñó, Fran Pablo Cerezuela, María Eugenia Ursúa, Ana Eguillor, María Ruiz, Eva Gómez Iglesias, María Teresa Marco y José Ramón Vázquez Díaz