Conocer la prevalencia de retinopatía diabética en una zona básica de salud rural, clasificándola según tipo y grado de severidad y conocer su relación con la presencia de otros factores de riesgo cardiovascular y con el sexo.
DiseñoEstudio descriptivo transversal o de prevalencia.
EmplazamientoZona básica de salud rural en España. Nivel de atención primaria.
ParticipantesQuinientos pacientes diabéticos mayores de 18 años.
Mediciones principalesEstudio de la retina mediante retinografía bajo midriasis, según protocolo de la Joslin Vision Network, incorporando un centro de lectura para diagnóstico. Correlación de la existencia y gravedad de la retinopatía con los factores de riesgo cardiovascular –tabaquismo, hipertensión e hiperlipemia– y las características de la diabetes –tipo, tiempo de evolución, tratamiento, control metabólico y función renal–
ResultadosPrevalencia encontrada del 16,4%, sin diferencias significativas entre sexos. Las variables tabaquismo e hipertensión estaban relacionadas con la existencia de retinopatía y la variable años de evolución de la diabetes con su existencia y su gravedad. El 9,6% de las personas afectadas fueron derivadas a oftalmología con carácter preferente, por retinopatía amenazante para la visión y el 6,8% de las personas estudiadas fueron derivadas por otras patologías oftalmológicas.
ConclusionesEs posible el seguimiento oftalmológico del 82% de la población diabética en atención primaria, implicando a sus profesionales y trabajando en equipo con el servicio de oftalmología. Es fundamental considerar esta enfermedad en el contexto global de la persona con diabetes, relacionándola con las otras complicaciones microvasculares y la enfermedad cardiovascular.
To investigate the prevalence of diabetic retinopathy in a rural health basic area, and to establish the type, the severity degree and the relationship with sex and with another cardiovascular risk factors.
DesignCross-sectional or prevalence descriptive study.
LocationRural health basic area in Spain. Primary health care level.
Participants500 patients over 18 years old with diabetes.
Main measurementsStudy of the retina through retinography under mydriasis, according to the Joslin Vision Network protocol, with the incorporation of a diagnostic reading center. Correlation of the existence and severity of the retinopathy with the cardiovascular risk factors –smoking, hypertension and hyperlipidemia– and the characteristics of the diabetes –type, evolution time, treatment, metabolic control and renal function–.
ResultsThe findings showed a 16.4% prevalence, with no significant differences between both sexes. The variables smoking and high blood pressure were related to the existence of retinopathy, and the variable years of diabetes evolution was correlated to both the existence and the severity of the retinopathy. In the study, 9.6% of the affected people were preferentially referred to the ophthalmologists because of sight-threatening retinopathy, and 6.8% of the people studied were referred due to other ophthalmological pathologies.
ConclusionsIt is possible to do the ophthalmological follow-up of 82% of the population with diabetes in primary health care, involving its professionals and team-working with the ophthalmologists. It is paramount to consider diabetic retinopathy within the global context of the person with diabetes, relating diabetic retinopathy with the other microvascular complications and cardiovascular diseases.
Debido al aumento de la prevalencia de diabetes tipo 2 y de la esperanza de vida de las personas con diabetes, la retinopatía diabética (RD) sigue siendo la principal causa de ceguera prevenible en adultos en edad laboral en los países desarrollados1, excepto en aquellos, como Reino Unido, que tienen un programa de screening nacional muy bien desarrollado2. Según datos de la Organización Mundial de la Salud del año 2015, la RD ocupaba el cuarto lugar entre las causas de ceguera y el quinto lugar entre las causas de discapacidad visual en el mundo3.
Los datos de prevalencia en España se sitúan en alrededor del 12% en atención primaria (AP)4, aunque en un reciente metanálisis de estudios publicados entre 2009 y 2020, se ha encontrado una prevalencia media del 15,28%5. La influencia del sexo está bien documentada en la prevalencia de las complicaciones macrovasculares de la diabetes, pero es menos conocida en las complicaciones microvasculares como la RD.
La RD es susceptible de entrar en un programa de cribado por su elevada prevalencia, su gravedad, su curso clínico conocido y el beneficio demostrado del tratamiento durante el estadio presintomático6. El modelo de cribado tradicional ha sido desplazado por nuevos modelos basados en el empleo de la retinografía digital y la teleoftalmología. Se trata de una prueba diagnóstica no invasiva válida por ser reproducible, tener buena sensibilidad (>70-80%) y especificidad (>90%) y elevado valor predictivo positivo7. Además, es coste-eficaz y bien aceptada por los pacientes8.
Existe gran heterogeneidad entre los diferentes modelos de programas de cribado. En general, están dotados de personal técnico formado y certificado en la realización de las retinografías, pero existe gran disparidad con respecto a los profesionales encargados de su interpretación. La sobrecarga asistencial en AP y en los servicios de oftalmología motiva que algunos programas, como el del Reino Unido, hayan incorporado centros de lectura que centralizan dicha tarea, aumentado así la cobertura poblacional.
El presente estudio parte de la implantación de un programa de cribado y seguimiento de la RD en Castilla y León, que reproduce, en cuanto a la metodología, el esquema del Reino Unido. Sus objetivos principales son prevenir la pérdida de visión provocada por esta complicación de la diabetes y mejorar la eficiencia en su manejo.
El objetivo de este estudio es conocer la prevalencia de la RD en nuestra zona de salud, clasificándola según el tipo y el grado de severidad y, además, conocer su relación con la presencia de otros factores de riesgo cardiovascular y con el sexo de la persona con diabetes.
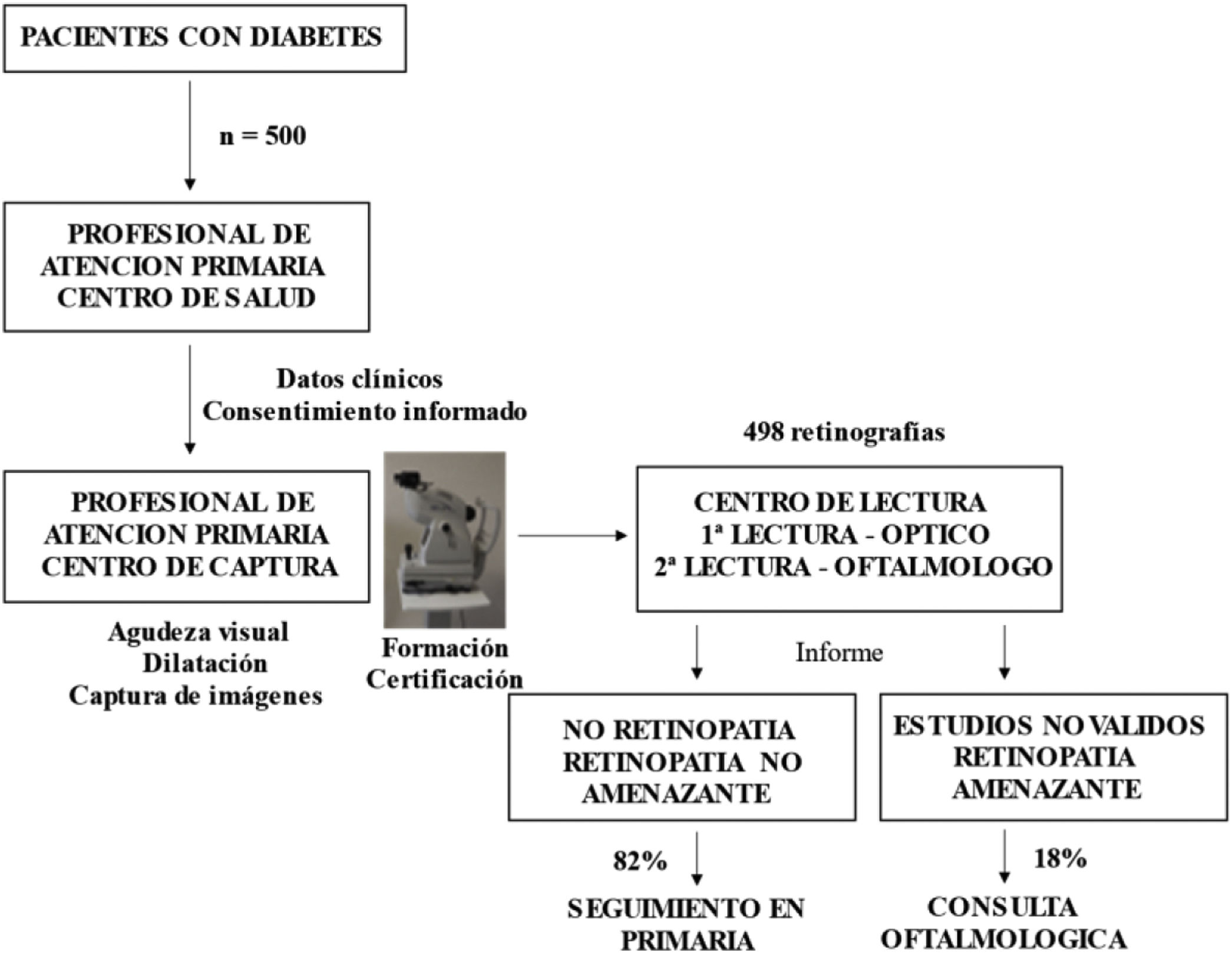
Material y métodosPoblación de estudio. Es un estudio observacional, transversal, que recoge la experiencia de la zona básica de salud rural de Peñafiel, en Valladolid, distante 60km del hospital de referencia y constituida por 24 municipios con gran dispersión geográfica. La población, a finales de 2017, se aproximaba a los 10000 habitantes, con 688 pacientes registrados con diabetes tipo 2 –con una mayor prevalencia en varones, 59% frente al 41% de mujeres– y 18 pacientes registrados con diabetes tipo 1.
Descripción de la muestra. Las 500 personas con diabetes incluidas fueron seleccionadas mediante captación oportunista, cuando acudían a consulta de medicina o enfermería. En una fase posterior, se realizó una captación activa, mediante llamada telefónica a las personas afectadas que no acudían regularmente a las consultas.
Los criterios de inclusión eran las personas con diabetes, tipo 1 o tipo 2, a partir de 18 años, sin retinografía previa ni seguimiento oftalmológico, quedando excluidas las personas inmovilizadas, con deterioro cognitivo u otra circunstancia que impidiera el acceso a la prueba diagnóstica.
Las variables incluidas en el estudio fueron: sexo, edad, factores de riesgo cardiovascular, tipo de diabetes, años de evolución, tipo de tratamiento, valor de hemoglobina glicosilada –considerando buen control los niveles ≤ 7% para los pacientes<75 años y los niveles ≤ 8% para los pacientes ≥ 75 años– y valor de filtrado glomerular –considerando afectación renal un filtrado inferior a 60ml/min/m2–. Esta información se registraba en la guía asistencial de cribado de la RD de la historia clínica electrónica.
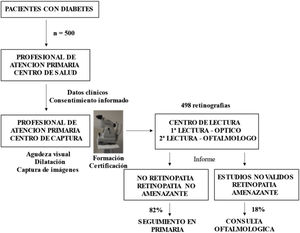
Retinografías y protocolo de captura. Se realizaron un total de 498 estudios. A dos pacientes no se les pudo realizar la prueba por ausencia de dilatación pupilar, quedando excluidos del análisis de los resultados del cribado. El periodo de estudio comprendió desde noviembre de 2017 hasta enero de 2022. Para la prueba se utilizó el retinógrafo modelo Topcon TRC-NW8. Una médica de familia previamente certificada era la responsable de la realización de las retinografías.
Siguiendo el protocolo de la Joslin Vision Network, se incluyeron tres campos de cada ojo –central, nasal y temporal superior– más la imagen de reflejo de fondo9. Las retinografías se realizaron bajo midriasis farmacológica. Se consideraron criterios de calidad de las imágenes: papila de límites perfectamente definidos, vasos con pared nítida, mácula bien definida, ausencia de artefactos y artefacto periférico ausente o inferior a 1/3. Las imágenes capturadas, junto con los datos clínicos, cumpliendo los estándares de DICOM y HL7, respectivamente, eran enviadas al centro de lectura, ubicado en la Universidad de Valladolid.
Interpretación de las retinografías. Los ópticos del centro de lectura son personal certificado para la lectura de retinografías y son los responsables de la primera valoración de las imágenes, para discriminar entre estudios válidos y no válidos y normales o patológicos. Estos últimos son asignados para valoración por el servicio de oftalmología, el cual emite el informe diagnóstico, que queda incorporado a la historia clínica electrónica.
Se consideran pacientes susceptibles de seguimiento en AP los que no tienen RD y los que tienen los grados leve o moderado de RD no proliferante (RDNP), mientras que las personas con RD amenazante para la visión –grado severo de la RDNP, RD proliferante (RDP) y cualquier sospecha de edema macular– son derivados con carácter preferente para valoración oftalmológica presencial.
Análisis estadístico. El análisis estadístico de los datos se ha efectuado mediante la aplicación informática: IBM-SPSS Statistics versión 2610. Algunos de los gráficos/figuras han sido obtenidos a través de la aplicación informática: R-Studio11. La tabulación, ordenación y limpieza de la base de datos se ha realizado con el programa Microsoft Excel12.
El estudio se ha realizado cumpliendo la normativa de protección de datos (Ley Orgánica 15/1999, de 13 de diciembre, de Protección de Datos de Carácter Personal). Fue aprobado por el Ceim Area De Salud Valladolid Este (Pi 18-1146) en noviembre de 2018 y se obtuvo el consentimiento informado y firmado de todos los participantes.
ResultadosCaracterísticas de la población de estudio. El 37,4% de la población estudiada son mujeres y el 62,6% varones. La media de edad es de 66,79±12,92 años y el 42,9% tiene 70 o más años. El 20% de las personas son fumadoras activas, el 70,5% tienen hipertensión arterial y el 70,8% tienen hiperlipemia.
El 98% de las personas de la muestra tienen diabetes tipo 2 y el 2% diabetes tipo 1. El 77% de las personas con el tipo 2 recibe tratamiento solo con antidiabéticos no insulínicos, en su mayor parte orales. El 36% de la población de estudio tiene más de 10 años de evolución de su diabetes.
Con respecto a la hemoglobina glicosilada, el 64,3% de las personas con dato registrado (474) presenta buen control metabólico, sin diferencias significativas entre sexos. En cuanto al filtrado glomerular, el 11,7% de las personas con dato registrado (423) tiene afectación de la función renal.
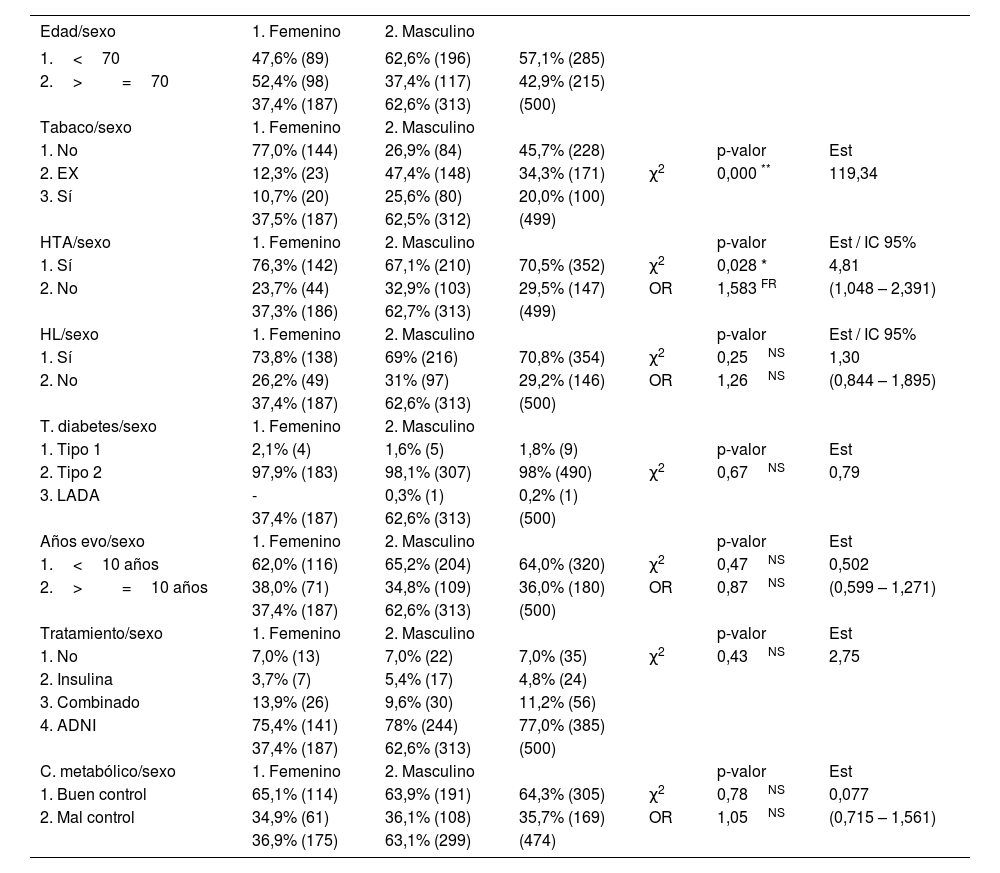
La tabla 1 describe las características de la población de estudio distribuidas por sexo.
Características de la población de estudio. Distribución por sexo
| Edad/sexo | 1. Femenino | 2. Masculino | ||||
|---|---|---|---|---|---|---|
| 1.<70 | 47,6% (89) | 62,6% (196) | 57,1% (285) | |||
| 2.>=70 | 52,4% (98) | 37,4% (117) | 42,9% (215) | |||
| 37,4% (187) | 62,6% (313) | (500) | ||||
| Tabaco/sexo | 1. Femenino | 2. Masculino | ||||
| 1. No | 77,0% (144) | 26,9% (84) | 45,7% (228) | p-valor | Est | |
| 2. EX | 12,3% (23) | 47,4% (148) | 34,3% (171) | χ2 | 0,000 ** | 119,34 |
| 3. Sí | 10,7% (20) | 25,6% (80) | 20,0% (100) | |||
| 37,5% (187) | 62,5% (312) | (499) | ||||
| HTA/sexo | 1. Femenino | 2. Masculino | p-valor | Est / IC 95% | ||
| 1. Sí | 76,3% (142) | 67,1% (210) | 70,5% (352) | χ2 | 0,028 * | 4,81 |
| 2. No | 23,7% (44) | 32,9% (103) | 29,5% (147) | OR | 1,583 FR | (1,048 – 2,391) |
| 37,3% (186) | 62,7% (313) | (499) | ||||
| HL/sexo | 1. Femenino | 2. Masculino | p-valor | Est / IC 95% | ||
| 1. Sí | 73,8% (138) | 69% (216) | 70,8% (354) | χ2 | 0,25NS | 1,30 |
| 2. No | 26,2% (49) | 31% (97) | 29,2% (146) | OR | 1,26NS | (0,844 – 1,895) |
| 37,4% (187) | 62,6% (313) | (500) | ||||
| T. diabetes/sexo | 1. Femenino | 2. Masculino | ||||
| 1. Tipo 1 | 2,1% (4) | 1,6% (5) | 1,8% (9) | p-valor | Est | |
| 2. Tipo 2 | 97,9% (183) | 98,1% (307) | 98% (490) | χ2 | 0,67NS | 0,79 |
| 3. LADA | - | 0,3% (1) | 0,2% (1) | |||
| 37,4% (187) | 62,6% (313) | (500) | ||||
| Años evo/sexo | 1. Femenino | 2. Masculino | p-valor | Est | ||
| 1.<10 años | 62,0% (116) | 65,2% (204) | 64,0% (320) | χ2 | 0,47NS | 0,502 |
| 2.>=10 años | 38,0% (71) | 34,8% (109) | 36,0% (180) | OR | 0,87NS | (0,599 – 1,271) |
| 37,4% (187) | 62,6% (313) | (500) | ||||
| Tratamiento/sexo | 1. Femenino | 2. Masculino | p-valor | Est | ||
| 1. No | 7,0% (13) | 7,0% (22) | 7,0% (35) | χ2 | 0,43NS | 2,75 |
| 2. Insulina | 3,7% (7) | 5,4% (17) | 4,8% (24) | |||
| 3. Combinado | 13,9% (26) | 9,6% (30) | 11,2% (56) | |||
| 4. ADNI | 75,4% (141) | 78% (244) | 77,0% (385) | |||
| 37,4% (187) | 62,6% (313) | (500) | ||||
| C. metabólico/sexo | 1. Femenino | 2. Masculino | p-valor | Est | ||
| 1. Buen control | 65,1% (114) | 63,9% (191) | 64,3% (305) | χ2 | 0,78NS | 0,077 |
| 2. Mal control | 34,9% (61) | 36,1% (108) | 35,7% (169) | OR | 1,05NS | (0,715 – 1,561) |
| 36,9% (175) | 63,1% (299) | (474) |
FP: factor protector; FR: factor riesgo; NS: no significativo; OR: odd ratio; χ2: chi cuadrado.
Se observan diferencias altamente significativas en la variable tabaquismo: entre los hombres hay mayor porcentaje de fumadores y exfumadores que entre las mujeres. También en el porcentaje de mujeres con hipertensión (76,3%) con respecto al de los hombres (67,1%), con una odds ratio de 1,5, resultado que permite deducir que el sexo femenino es un factor de riesgo para padecer hipertensión.
Con respecto a las variables hiperlipemia, tipo de diabetes, años de evolución, tipo de tratamiento, grado de control metabólico y afectación de la función renal, no se observan diferencias estadísticamente significativas entre sexos.
Resultados de las retinografías. De los 498 estudios realizados, se consideran válidos el 90,4%. El 80,4% de las retinografías no válidas corresponden a pacientes de 70 o más años, resultado altamente significativo. En la tabla 2 se muestran los resultados del cribado y su distribución por sexo y edad.
Resultados del cribado. Distribución por sexo y edad
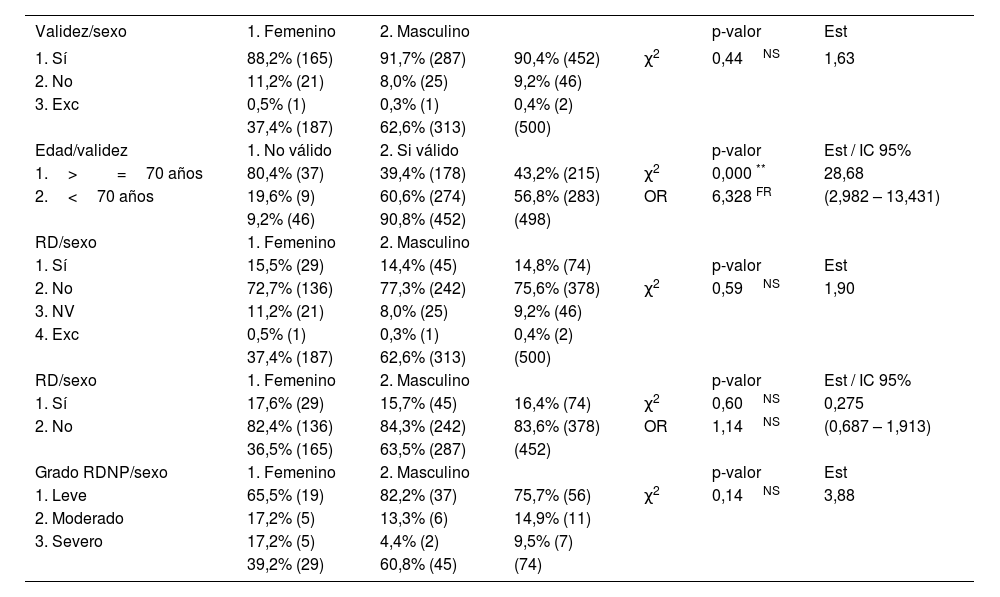
| Validez/sexo | 1. Femenino | 2. Masculino | p-valor | Est | ||
|---|---|---|---|---|---|---|
| 1. Sí | 88,2% (165) | 91,7% (287) | 90,4% (452) | χ2 | 0,44NS | 1,63 |
| 2. No | 11,2% (21) | 8,0% (25) | 9,2% (46) | |||
| 3. Exc | 0,5% (1) | 0,3% (1) | 0,4% (2) | |||
| 37,4% (187) | 62,6% (313) | (500) | ||||
| Edad/validez | 1. No válido | 2. Si válido | p-valor | Est / IC 95% | ||
| 1.>=70 años | 80,4% (37) | 39,4% (178) | 43,2% (215) | χ2 | 0,000 ** | 28,68 |
| 2.<70 años | 19,6% (9) | 60,6% (274) | 56,8% (283) | OR | 6,328 FR | (2,982 – 13,431) |
| 9,2% (46) | 90,8% (452) | (498) | ||||
| RD/sexo | 1. Femenino | 2. Masculino | ||||
| 1. Sí | 15,5% (29) | 14,4% (45) | 14,8% (74) | p-valor | Est | |
| 2. No | 72,7% (136) | 77,3% (242) | 75,6% (378) | χ2 | 0,59NS | 1,90 |
| 3. NV | 11,2% (21) | 8,0% (25) | 9,2% (46) | |||
| 4. Exc | 0,5% (1) | 0,3% (1) | 0,4% (2) | |||
| 37,4% (187) | 62,6% (313) | (500) | ||||
| RD/sexo | 1. Femenino | 2. Masculino | p-valor | Est / IC 95% | ||
| 1. Sí | 17,6% (29) | 15,7% (45) | 16,4% (74) | χ2 | 0,60NS | 0,275 |
| 2. No | 82,4% (136) | 84,3% (242) | 83,6% (378) | OR | 1,14NS | (0,687 – 1,913) |
| 36,5% (165) | 63,5% (287) | (452) | ||||
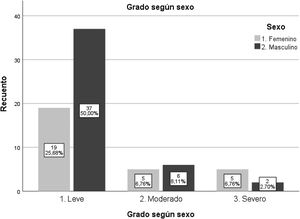
| Grado RDNP/sexo | 1. Femenino | 2. Masculino | p-valor | Est | ||
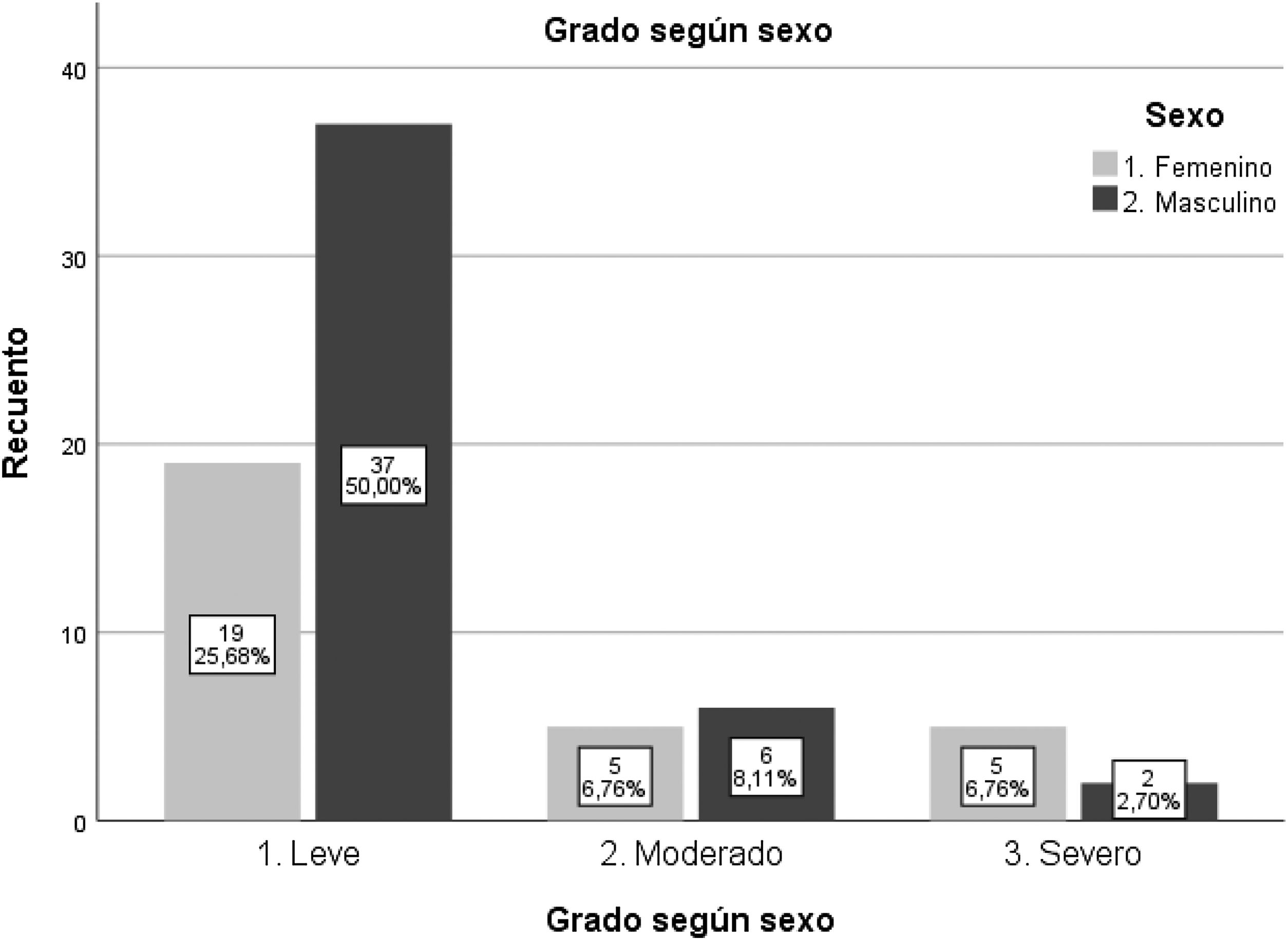
| 1. Leve | 65,5% (19) | 82,2% (37) | 75,7% (56) | χ2 | 0,14NS | 3,88 |
| 2. Moderado | 17,2% (5) | 13,3% (6) | 14,9% (11) | |||
| 3. Severo | 17,2% (5) | 4,4% (2) | 9,5% (7) | |||
| 39,2% (29) | 60,8% (45) | (74) |
NS: no significativo; FP: factor protector; FR: factor riesgo; OR: odd ratio; χ2: chi cuadrado.
*: significativo (p<0,05).
Se encontró una prevalencia de RD del 16,4%, sin diferencias estadísticamente significativas entre sexos. Todos los pacientes con retinopatía (74) tienen RDNP y dentro de ella, predomina el grado leve (75,7%), sobre el moderado (14,9%) y el severo (9,5%). Tampoco se encontraron diferencias estadísticamente significativas entre sexos en cuanto al grado (el subgrupo de RDNP severa tiene muy pocas observaciones, lo que supone una limitación para la interpretación estadística). La figura 1 representa la distribución de la gravedad de la RD en función del sexo.
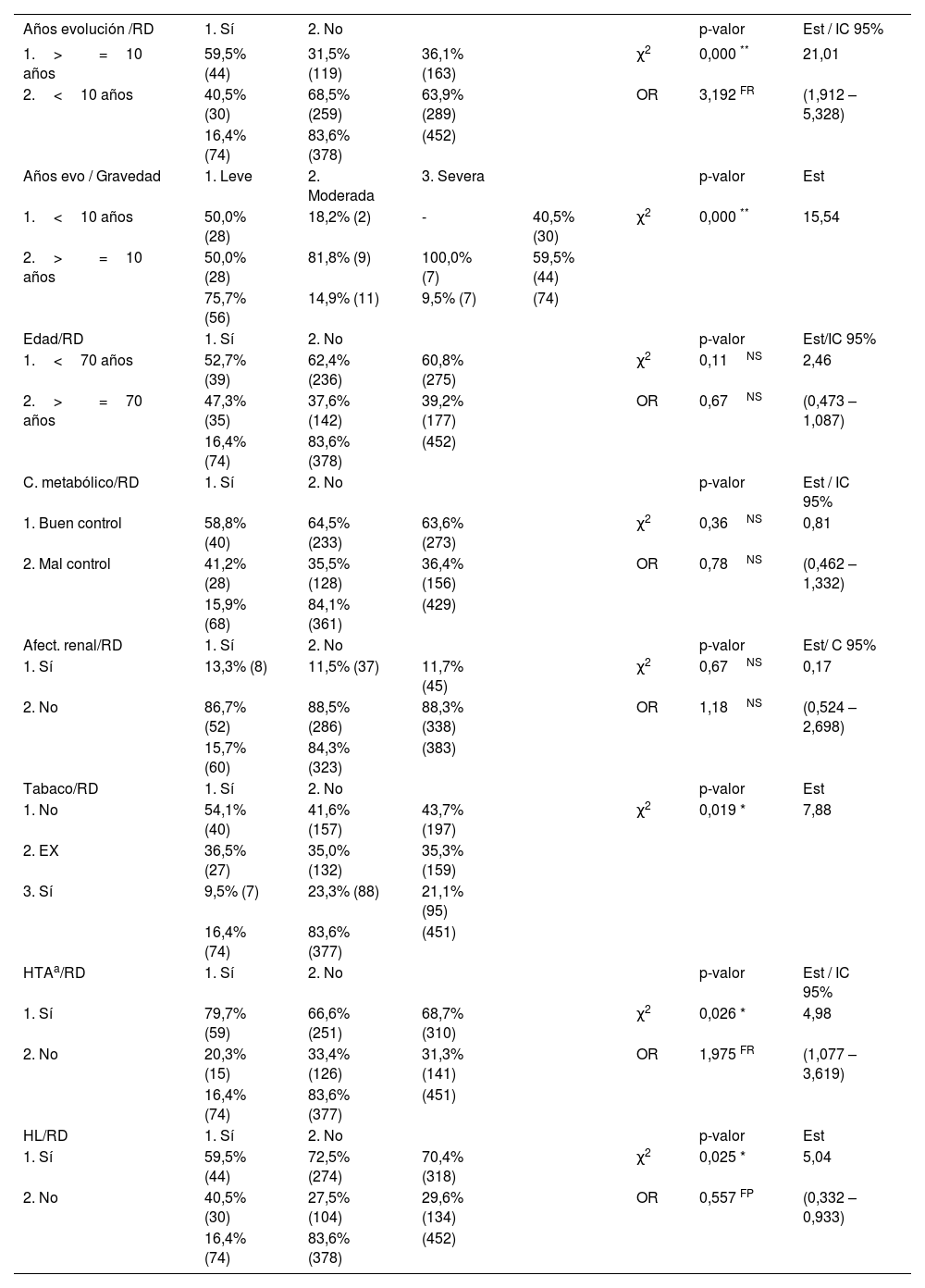
Como se observa en la tabla 3, se ha cruzado la existencia de RD con las variables años de evolución, edad del paciente, grado de control metabólico y afectación de la función renal, obteniendo diferencias altamente significativas solo con los años de evolución, resultando que las personas con más de 10 años de evolución tienen 3,1 veces más probabilidad de desarrollar RD. Con respecto a la relación entre RD y tabaquismo, hipertensión e hiperlipemia, se obtienen resultados significativos para los tres factores. La odds ratio>1 del cruce con la hipertensión, indica que es un factor de riesgo para el desarrollo de RD, que no se observa en la relación entre RD e hiperlipemia, con una odds ratio<1. Finalmente, al cruzar la gravedad de la retinopatía con los años de evolución, se obtienen diferencias altamente significativas, que nos permiten afirmar que al aumentar los años de evolución, aumenta la gravedad de la retinopatía.
Relación entre retinopatía diabética (RD) y resto de variables
| Años evolución /RD | 1. Sí | 2. No | p-valor | Est / IC 95% | |||
|---|---|---|---|---|---|---|---|
| 1.>=10 años | 59,5% (44) | 31,5% (119) | 36,1% (163) | χ2 | 0,000 ** | 21,01 | |
| 2.<10 años | 40,5% (30) | 68,5% (259) | 63,9% (289) | OR | 3,192 FR | (1,912 – 5,328) | |
| 16,4% (74) | 83,6% (378) | (452) | |||||
| Años evo / Gravedad | 1. Leve | 2. Moderada | 3. Severa | p-valor | Est | ||
| 1.<10 años | 50,0% (28) | 18,2% (2) | - | 40,5% (30) | χ2 | 0,000 ** | 15,54 |
| 2.>=10 años | 50,0% (28) | 81,8% (9) | 100,0% (7) | 59,5% (44) | |||
| 75,7% (56) | 14,9% (11) | 9,5% (7) | (74) | ||||
| Edad/RD | 1. Sí | 2. No | p-valor | Est/IC 95% | |||
| 1.<70 años | 52,7% (39) | 62,4% (236) | 60,8% (275) | χ2 | 0,11NS | 2,46 | |
| 2.>=70 años | 47,3% (35) | 37,6% (142) | 39,2% (177) | OR | 0,67NS | (0,473 – 1,087) | |
| 16,4% (74) | 83,6% (378) | (452) | |||||
| C. metabólico/RD | 1. Sí | 2. No | p-valor | Est / IC 95% | |||
| 1. Buen control | 58,8% (40) | 64,5% (233) | 63,6% (273) | χ2 | 0,36NS | 0,81 | |
| 2. Mal control | 41,2% (28) | 35,5% (128) | 36,4% (156) | OR | 0,78NS | (0,462 – 1,332) | |
| 15,9% (68) | 84,1% (361) | (429) | |||||
| Afect. renal/RD | 1. Sí | 2. No | p-valor | Est/ C 95% | |||
| 1. Sí | 13,3% (8) | 11,5% (37) | 11,7% (45) | χ2 | 0,67NS | 0,17 | |
| 2. No | 86,7% (52) | 88,5% (286) | 88,3% (338) | OR | 1,18NS | (0,524 – 2,698) | |
| 15,7% (60) | 84,3% (323) | (383) | |||||
| Tabaco/RD | 1. Sí | 2. No | p-valor | Est | |||
| 1. No | 54,1% (40) | 41,6% (157) | 43,7% (197) | χ2 | 0,019 * | 7,88 | |
| 2. EX | 36,5% (27) | 35,0% (132) | 35,3% (159) | ||||
| 3. Sí | 9,5% (7) | 23,3% (88) | 21,1% (95) | ||||
| 16,4% (74) | 83,6% (377) | (451) | |||||
| HTAa/RD | 1. Sí | 2. No | p-valor | Est / IC 95% | |||
| 1. Sí | 79,7% (59) | 66,6% (251) | 68,7% (310) | χ2 | 0,026 * | 4,98 | |
| 2. No | 20,3% (15) | 33,4% (126) | 31,3% (141) | OR | 1,975 FR | (1,077 – 3,619) | |
| 16,4% (74) | 83,6% (377) | (451) | |||||
| HL/RD | 1. Sí | 2. No | p-valor | Est | |||
| 1. Sí | 59,5% (44) | 72,5% (274) | 70,4% (318) | χ2 | 0,025 * | 5,04 | |
| 2. No | 40,5% (30) | 27,5% (104) | 29,6% (134) | OR | 0,557 FP | (0,332 – 0,933) | |
| 16,4% (74) | 83,6% (378) | (452) |
La variable de segmentación «Existencia de retinopatía» se realiza con RD (500) – Exc (2) – NV (46).
FP: factor protector; FR: factor riesgo; NS: no significativo; OR: odd ratio; χ2: Chi cuadrado.
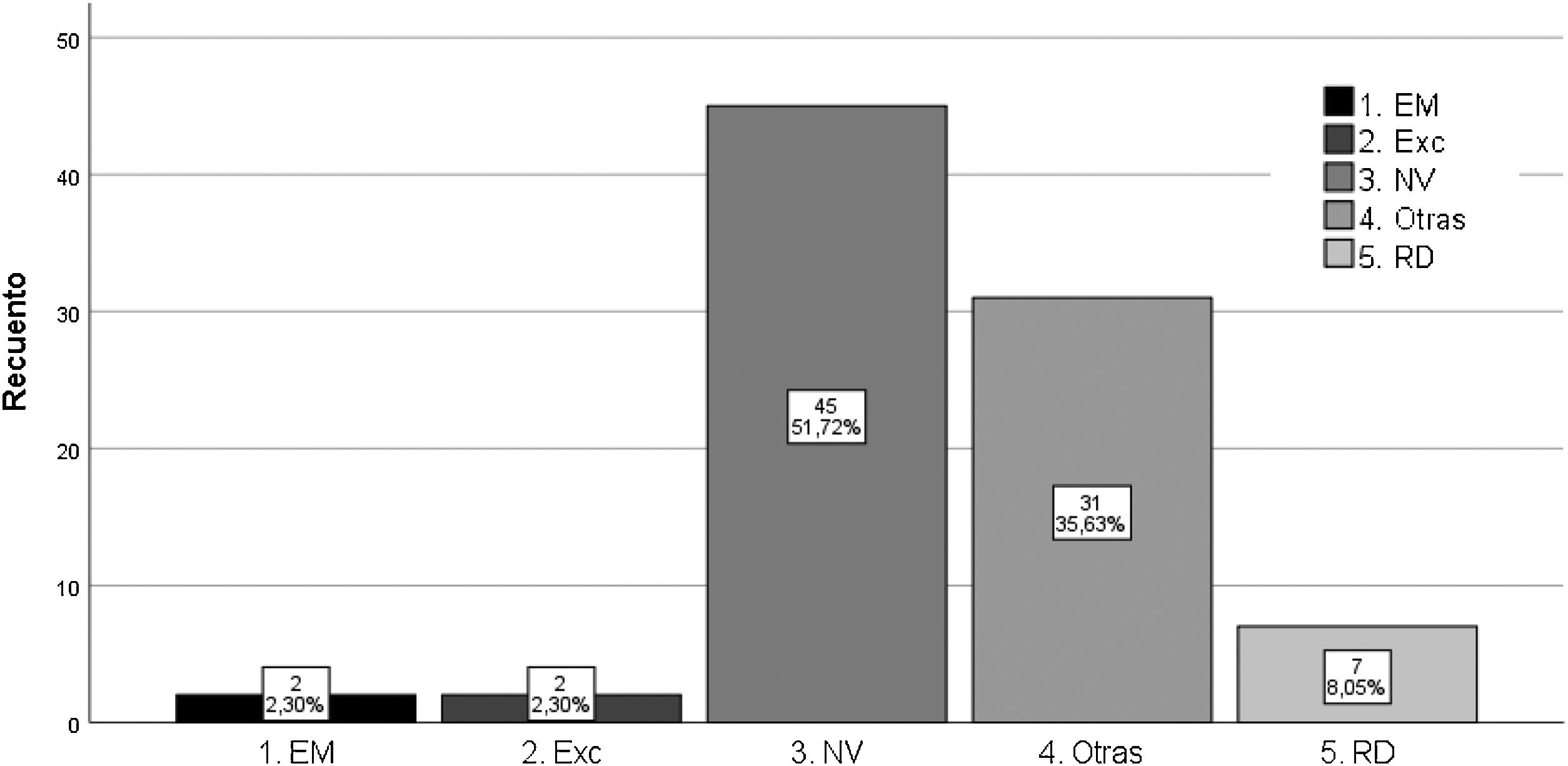
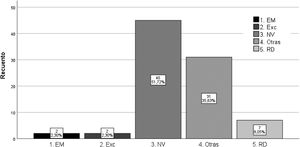
Derivaciones al servicio de oftalmología. Como muestra la figura 2, 87 pacientes de los 500 estudiados (17,4%) han precisado derivación oftalmológica; el 90,8% con prioridad normal y el 9,2% con carácter preferente. El motivo más frecuente de derivación ha sido el estudio no válido (51,7%), seguido de otras patologías de diagnóstico casual (35,6%); en orden de frecuencia: DMAE (degeneración macular asociada a la edad), lesión pigmentada, hemorragia, oclusión venosa, alteración papilar y retinopatía hipertensiva.
Del total de pacientes con RD (74), solo 7 (9,6%), han precisado derivación preferente al servicio de oftalmología por presentar una RDNP severa. Además, se diagnosticaron dos sospechas de edema macular, una en un paciente con grado moderado y otra en un paciente con grado severo de RDNP.
DiscusiónPara evitar la pérdida de visión asociada a la RD, es fundamental detectarla lo más precozmente posible y controlar los factores que influyen en ella. Está bien documentado que el control glucémico, de la presión arterial y de los lípidos previene la aparición y enlentece la progresión de la RD; pero no existe criterio uniforme con respecto al objetivo de control de la hemoglobina glicosilada, aunque sí hay acuerdo en su individualización13. La Asociación Americana de Diabetes14 y la Asociación Europea para el Estudio de la Diabetes15 lo establecen en<7% en general,<6,5% en pacientes jóvenes sin riesgo de hipoglucemias y<8,5% en pacientes ancianos con comorbilidades. A este respecto, consideramos mejorable el 64,3% de pacientes considerados bien controlados en la población de estudio.
La prevalencia de RD en este estudio (16,4%) es ligeramente superior a la del metanálisis recientemente publicado en España (15,28%)5, hecho que pudiera atribuirse a un mayor envejecimiento de nuestra población.
En este trabajo se ha observado mayor prevalencia en las mujeres (17,6%) que en los varones (15,7%), pero el resultado no es significativo. Estudios previos aportan resultados contradictorios. El UKPDS, en dos estudios realizados entre 1983 y 1991, concluyó que el sexo masculino era un factor de riesgo independiente de la RD severa en el momento del diagnóstico16, así como de progresión de la RD ya diagnosticada17. Un estudio japonés realizado entre 2002 y 2011, concluyó que el sexo femenino es un factor de riesgo independiente para el desarrollo de RD18. El Estudio CODICE, llevado a cabo entre 2016 y 2017 por investigadores españoles en pacientes con diabetes tipo 2 y enfermedad vascular, no mostró diferencias significativas entre sexos19. Otro estudio realizado en Cerdeña entre 2016 y 2018, con una muestra muy amplia, demostró mayor prevalencia en los varones, a pesar de que las mujeres tenían mayor tiempo de evolución de la diabetes, peor control metabólico y mayor prevalencia de hipertensión20.
En este estudio, tener hipertensión prácticamente duplica la probabilidad de padecer RD. En 2016, Ting et al. demostraron que el mal control tensional en la diabetes aumenta el riesgo de RD21 y Bandello et al., en 2019, encontraron que el riesgo relativo de RD es 2,8 veces superior en las personas con diabetes y PAS>14022.
Con respecto al efecto de los lípidos, se ha encontrado asociación entre la hipertrigliceridemia y la RD y entre el aumento de LDL y el edema macular, pero no entre el aumento de colesterol total y la existencia de retinopatía23. Los resultados discordantes de nuestro estudio pueden deberse a la ambigüedad del criterio de inclusión: registro de tratamiento con hipolipemiantes o de hiperlipemia, sin especificar tipo ni fracciones.
Marshall y Flyvbjerg publicaron en 2006 un estudio sobre la importancia de los distintos factores de riesgo asociados a la RD, otorgando un papel fundamental para la genética, el tiempo de evolución de la diabetes, el control glucémico y la presión arterial y un papel menor a los lípidos, el tabaco y la obesidad24.
Dada la heterogeneidad existente entre los diferentes programas de cribado en España, resulta difícil comparar sus resultados. En la población diabética estudiada hemos encontrado una baja prevalencia de RD amenazante para la visión; probablemente sea debido a un proyecto piloto previo que posibilitó que las formas graves estuvieran ya en seguimiento por especialista y no entraran en el programa.
Es importante resaltar el aspecto diferencial del modelo propuesto respecto al de otros programas. Dado que el protocolo de la Joslin Vision Network permite conocer el estadio de severidad de la retinopatía, se puede realizar el seguimiento de las formas de menor riesgo en AP. Los beneficios esperados son la disminución de las formas de riesgo, la mayor accesibilidad a las pruebas diagnósticas en la propia zona de salud, la disminución de las derivaciones al especialista y la detección oportunista de otros problemas oftalmológicos que precisan valoración. Se ha conseguido, además, la incorporación de la guía asistencial de cribado de la RD a la historia clínica electrónica de Sanidad Castilla y León (Sacyl).
Finalmente, el elevado número de participantes en relación con el registro de pacientes con diabetes revela un alto grado de implicación tanto de pacientes como de profesionales.
La principal limitación ha sido la deficiencia en los registros de las historias clínicas.
Una vez concluido el estudio descriptivo de los resultados del cribado, queda pendiente el estudio prospectivo del seguimiento a lo largo de estos cinco años de desarrollo del programa.
La teleoftalmología con incorporación de centros de lectura se postula en la actualidad como una alternativa válida para el cribado y seguimiento de la retinopatía diabética.
La accesibilidad a las pruebas diagnósticas es fundamental para el seguimiento de las patologías crónicas de las personas de las zonas rurales.
Existe controversia sobre la influencia del sexo en la prevalencia de esta patología y los múltiples factores que favorecen su aparición y aceleran su progresión una vez instaurada.
Qué aporta este estudioMejora el conocimiento del perfil de las personas con diabetes y retinopatía diabética que residen en las zonas rurales.
Los profesionales de atención primaria juegan un papel fundamental en la prevención de la ceguera en la población diabética.
El trabajo en equipo favorece el abordaje integral de las personas con diabetes y es la base para la implementación de programas de cribado de otras patologías oftalmológicas que también son causas importantes de ceguera.
El estudio se ha realizado cumpliendo la normativa de protección de datos (Ley Orgánica 15/1999, de 13 de diciembre, de Protección de Datos de Carácter Personal). Está aprobado por el Comité de Ética del Área de Salud Valladolid Este (Pi 18-1146) en noviembre de 2018.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la Dra. Carmen Fernández Alonso, por el apoyo que fortalece la constancia y la motivación para la investigación.