La hipertensión pulmonar tromboembólica crónica (HPTEC) es una entidad que constituye el grupo IV de la clasificación de hipertensión pulmonar de Niza, Francia1. Es debida a eventos de obstrucción mecánica aguda o repetitiva de las arterias pulmonares por tromboembolia pulmonar (TEP). Se caracteriza por trombos organizados adheridos a la capa media que invaden la capa íntima de arterias elásticas pulmonares. En las formas no quirúrgicas (obstrucción distal) las lesiones obstructivas se encuentran a nivel subsegmentario del árbol vascular pulmonar, pero además se encuentra daño microvascular que recuerdan las lesiones vistas en la hipertensión arterial pulmonar, lo que justifica el tratamiento médico farmacológico1–3.
La frecuencia reportada de HPTEC después de un evento de TEP aguda es variable, entre el 0.4 y 9.1%3; puede estar infradiagnosticada debido a que puede cursar en forma asintomática.
Sin tratamiento el pronóstico es pobre4 para la función y la vida y depende del nivel de presión pulmonar5. Los tratamientos son restringidos, sin embargo, de los tres que existen en la actualidad la endarterectomía pulmonar se considera resolutiva de la entidad, el tratamiento farmacológico vasodilatador pulmonar selectivo limitado a un medicamento6, y la angioplastia pulmonar disponible en pocos centros en el mundo.
Previo al tratamiento farmacológico con riociguat1 (actualmente único tratamiento aceptado en guías para la HPTEC no quirúrgica)1, fueron utilizados otros fármacos con actividad vasodilatadora pulmonar selectiva, como sildenafil VO, treprostinil SC, epoprostenol IV, bosentan VO e iloprost inhalado con resultados variables1,7.
El objetivo de esta carta científica es el de presentar a un paciente con HPTEC no quirúrgica con síndrome antifosfolípido, quien a pesar de ser tratado con sildenafil (inhibidor de la fosfodiesterasa 5) tuvo deterioro clínico y de su clase funcional (CF) de forma progresiva hasta que presentó un evento de TEP aguda de repetición que fue fatal.
Se trató de un paciente masculino de 59 años de edad, originario y residente de México D.F., casado y de religión católica. Ocupación: diseñador de uniformes. Hipertensión arterial sistémica de 3 años de diagnóstico y tratado con enalapril 10mg cada 24h. Tabaquismo con un consumo de 10 paquetes/año. La abuela materna con historia de enfermedad vascular cerebral y la madre con trombosis retiniana.
Inició en el año 2000 con disnea en ejercicio (jugar fútbol) que fue incrementando paulatinamente. En diciembre de 2010 presentó evento de disnea súbita de pequeños esfuerzos y hemoptisis, en enero de 2011, aumento de volumen del miembro pélvico derecho, se estudió en otra unidad hospitalaria y se concluyó trombosis venosa profunda y deterioro de su CF. El ecocardiograma estimó una presión arterial pulmonar (PAP) sistólica de 56mmHg, excursión sistólica pico del anillo tricuspídeo (TAPSE, por sus siglas en inglés) 9, acortamiento porcentual de áreas 20%, insuficiencia tricuspídea moderada y dilatación de cavidades derechas. El gamagrama pulmonar ventilatorio/perfusorio de alta probabilidad para TEP. Durante su hospitalización requirió tratamiento con dobutamina para apoyar la función ventricular. Se documentó el diagnóstico de síndrome antifosfolípido. Se egresó con anticoagulación oral. Se realizó cateterismo cardiaco derecho e izquierdo, que mostró la presión de aurícula derecha 30mmHg, PAP sistólica 100mmHg, diastólica 25mmHg, media 54mmHg, presión de oclusión arterial pulmonar 10mmHg, ventrículo izquierdo 122/10mmHg, gasto cardiaco 3.6 lat/min, índice cardiaco 1.96 lat/min/m2, resistencias vasculares pulmonares 977dyn/sec/cm5. Al final se colocó filtro en vena cava inferior. La coronariografía se informó sin lesiones. La angiografía pulmonar con oclusión de rama superior izquierda y oligohemia del ápex, presencia de bandas en ambos pulmones e imagen en árbol de navidad bilateral. Se le definió el diagnóstico de HPTEC no quirúrgica (obstrucción distal).
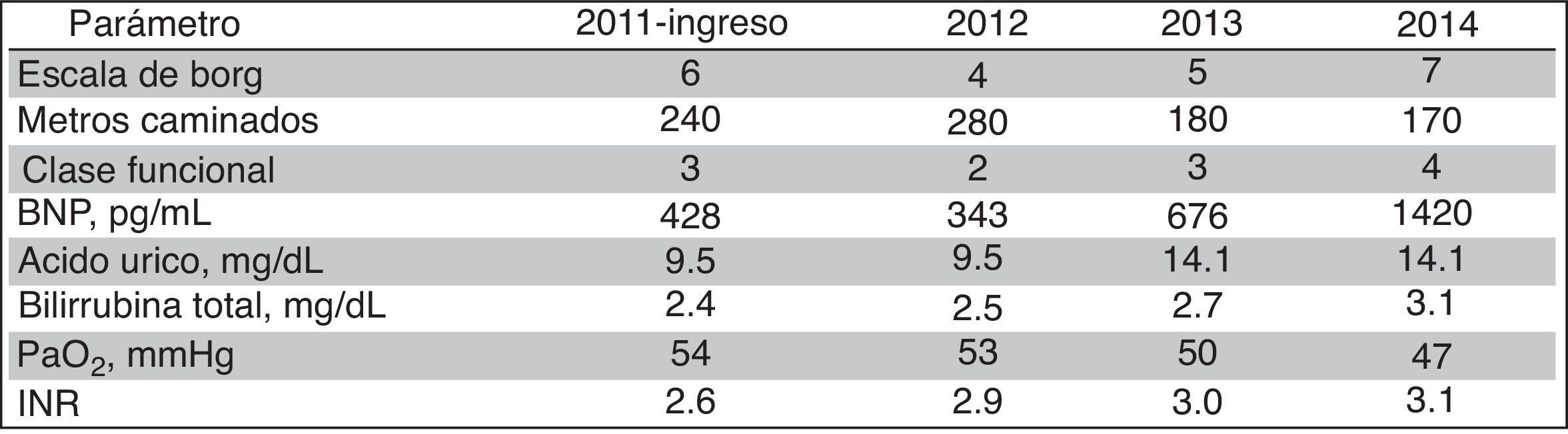
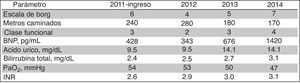
Se muestra el comportamiento anual de su caminata de 6 min y laboratorios (fig. 1). Grupo sanguíneo A+. Se le dio tratamiento con sildenafil 20mg cada 8h sin respuesta, por lo que se incrementó a 40mg cada 8h con presencia de efectos secundarios como cefalea. Se agregó además digoxina VO 0.25mg, espironolactona VO 25mg, acenocumarol VO 4mg todos ellos cada 24h, furosemida VO 20mg cada 12h
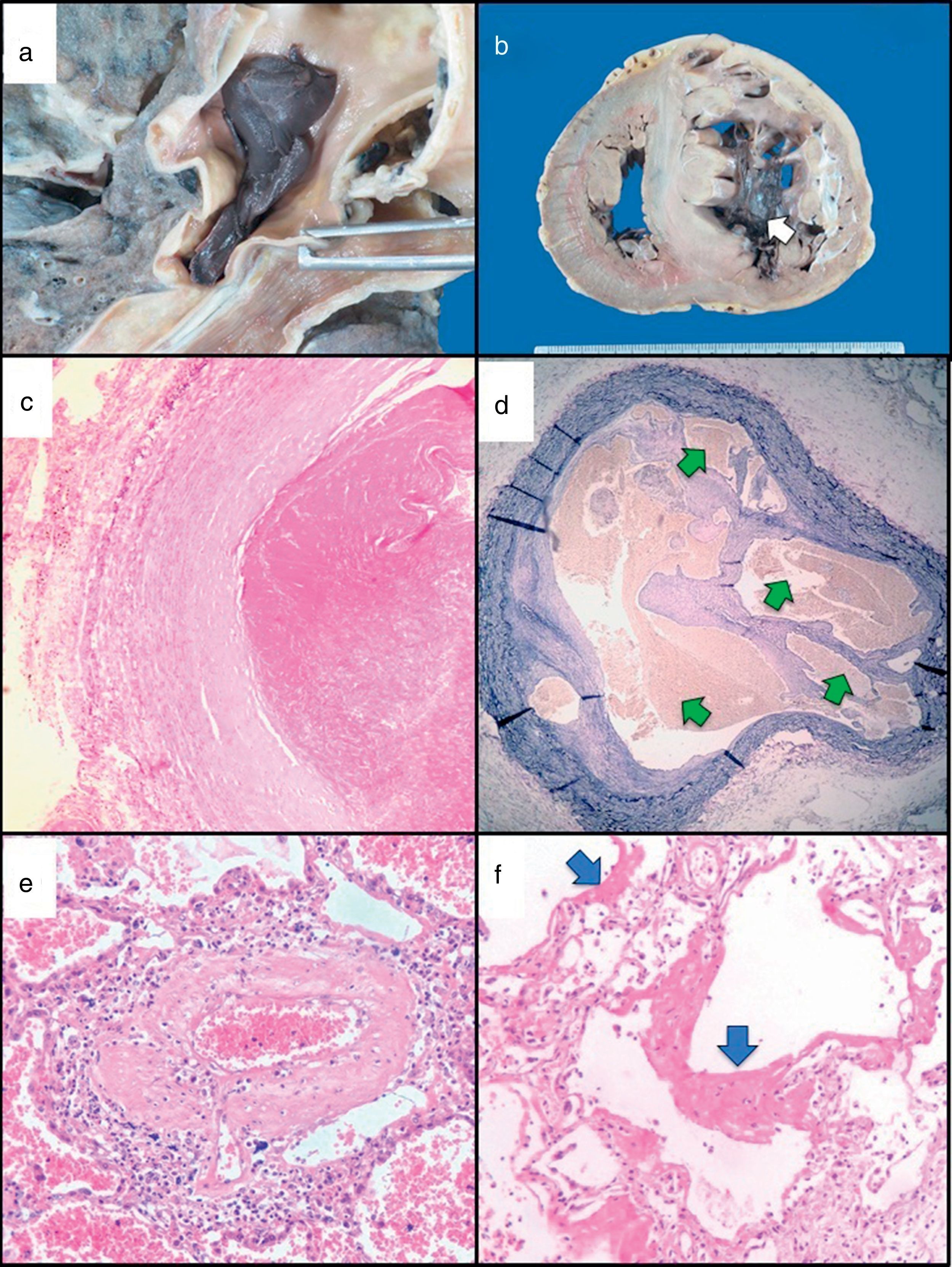
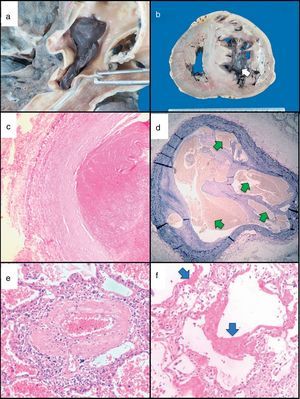
Su evolución fue hacia el deterioro progresivo de su CF, así como la presencia de congestión venosa sistémica. Estando en su casa presentó hemoptisis con inestabilidad hemodinámica, síncope y broncoaspiración. Requirió intubación endotraqueal. Se agregó acidosis metabólica y choque refractario a aminas presoras y finalmente paro cardiaco. Resultado de la autopsia, se pueden observar las imágenes de trombos agudos y crónicos, en macro y microfotografía, de hipertrofia de la capa media de arteria pulmonar distal y de pulmón con daño alveolar difuso (fig. 2).
Imágenes de autopsia. Trombo agudo en arteria pulmonar a) y ventrículo derecho b), microfotografía de trombo agudo c) y crónico d), hipertrofia de la capa media de arteria pulmonar distal e), y pulmón con daño alveolar difuso f).
a) Trombo reciente ocluyendo rama de arteria pulmonar. b) Corazón, corte transversal, nótese la ocupación semioclusiva del VD por trombo (flecha blanca). c) Fotomicrografía del trombo reciente mostrado en la imagen a). HyE 10x. d) Corte transversal de arteria pulmonar con trombo antiguo con recanalización, nótese las múltiples luces dentro del trombo (flechas verdes) tinción de Verhoeff-van Gieson10x. e) Rama distal de arteria pulmonar con hipertrofia de la media (arteriopatía pulmonar hipertensiva), HyE 25x. f) Pulmón con daño alveolar difuso, presencia de membranas hialinas (flechas azules), HyE 25x.
Esta carta científica nos muestra al típico paciente con retraso diagnóstico de la HP. Retraso diagnóstico que se ha mencionado para la hipertensión arterial pulmonar en el registro REVEAL8 ser >2 años y que no ha cambiado en el tiempo. Un evento de TEP aguda nos señaló la necesidad de mayor estudio, hasta establecer que de fondo se trataba de HPTEC. Sus factores de riesgo para trombosis fueron el grupo sanguíneo no «O» y la presencia de síndrome antifosfolípido3.
A pesar de tratamiento anticoagulante y vasodilatador pulmonar específico su clase funcional y supervivencia se vio limitada como se ha descrito en pacientes no tratados a 2.16 años (IC 95% 0.08 a 5.91)4 en la ciudad de México, y en función de la PAP media>50mmHg, supervivencia del 10% a 5 años5.
El sildenafil es un fármaco de amplio uso en la hipertensión arterial pulmonar con efectos benéficos clínicos, hemodinámicos y en la CF1,7. En la HPTEC se han utilizado fármacos durante 3 y 6 meses en estudios abiertos y algunos ensayos controlados aleatorizados, con epoprostenol IV, treprostinil SC, Iloprost Inh, bosentan VO y sildenafil VO, los resultados se han informado con diversos grados de eficacia1. Debido a esto y a que no se disponía aun de riociguat1,6 en México para esas fechas, el paciente fue tratado con sildenafil. Su deterioro continuó a pesar de incrementar dosis de sildenafil que presentó con su administración, a pesar de los efectos secundarios. Debido a la falta de efecto benéfico de otros fármacos aceptados en guías de actuación1 y al compromiso hepático no fue posible adicionarle otro fármaco.
El riociguat es un estimulador de la guanilato ciclasa soluble para producir guanocin monofosfato cíclico que es un potente vasodilatador pulmonar e inhibidor de la proliferación celular que ha demostrado su utilidad en la HPTEC1,6, y es el único fármaco aceptado en el presente para su tratamiento médico farmacológico.
Esta observación, señala el poco beneficio que este paciente tuvo con sildenafil. En realidad aún no lo sabemos todo del riociguat, sería de interés saber cuál será su comportamiento en la historia natural de estos pacientes tratados en forma crónica, dado el carácter progresivo de la enfermedad.
El paciente se ubicó en posibilidad de un programa de trasplante pulmonar o de corazón pulmón; además podría haber sido candidato a angioplastia pulmonar, de acuerdo al conocimiento actual, sin embargo en su momento la evidencia de su utilidad aún era cuestionable y por lo mismo en nuestra unidad la posibilidad era limitada.
La última observación, y desde nuestro punto de vista, es que a pesar de estar anticoagulado de acuerdo a guías de tratamiento y tener un filtro en vena cava inferior, el paciente formó un coágulo en otro territorio vascular desde donde se desprendió y causó una TEP aguda fatal que lo llevó a síncope y broncoaspiración (fig. 2) y finalmente al deceso.
El síndrome antifosfolípido9 es una enfermedad autoinmune caracterizada por trombosis vascular recurrente. El objetivo del tratamiento es prevenir la recurrencia y las complicaciones a largo plazo atenuando el estado procoagulante. El consenso actual es a mantener un estado anticoagulante de moderada intensidad en pacientes con trombosis venosa previa. Si hay compromiso arterial se incrementará la anticoagulación a ser de alta intensidad y agregar agentes antiplaquetarios. A pesar de este tratamiento puede haber eventos de trombosis, lo que incrementa la morbimortalidad9. El tratamiento del síndrome refractario o catastrófico aún es tema de debate. El tratamiento con antagonistas de la vitamina K es limitado y tiene efectos secundarios, por lo que ahora se piensa que los nuevos anticoagulantes orales podrían ser una opción, aunque no se tiene suficiente evidencia científica.