Evaluar la efectividad del lactato de sodio hipertónico (LSH) 0,5 molar sobre el tratamiento de la hipertensión intracraneana (HIC) en comparación con la solución salina hipertónica (SSH) al 3% en pacientes críticos con traumatismo encefalocraneano grave (TECG).
MétodosEstudio prospectivo, experimental, aleatorizado, realizado en una Unidad de Cuidados Intensivos (UCI) de un hospital universitario en pacientes críticos con TECG e HIC. Aquellos con HIC fueron aleatorizados en dos grupos para recibir LSH 0,5M o SSH 3% 500 cc con cruzamiento de intervención según pH o cloremia. Se determinaron la presión intracraneana (PIC) y las variables del medio interno.
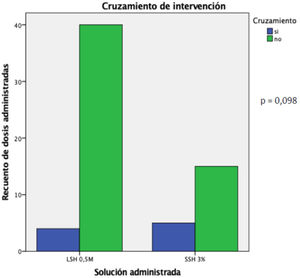
ResultadosSe enrolaron 11 pacientes (54,5% a LSH; 45,5% a SSH). Se realizaron 64 infusiones, 45 de LSH, 19 de SSH. Existió no cruzamiento de 90,9% vs. 75%, respectivamente (p=0,098). La PIC descendió 11,66±6,49mmHg (p <0,0001) con LSH vs. 10,1±9,19mmHg con SSH (p <0,0001), sin diferencia significativa entre ambas. La natremia aumentó 3,11±1,87 mEq/L con LSH (p <0,0001) y 5,43±4,41 mEq/L con SSH (p <0,0001), a favor del SSH (p=0,004). La cloremia descendió 1,95±2,60 mEq/L con LSH (p <0,0001) y aumentó 5,78±3,7 mEq/L con SSH (p <0,0001), diferencia significativa de p <0,0001.
ConclusionesEl LSH 0,5M es igual de eficaz que el SSH 3% en el control de la HIC en los pacientes con TECG, provocando un menor aumento de los niveles de sodio y cloro plasmáticos, evitando la aparición de acidosis hiperclorémica.
To evaluate the effectiveness of hypertonic sodium lactate (HSL) 0.5 molar in the treatment of intracranial hypertension (ICH) compared to 3% hypertonic saline (HS) in critically ill patients with severe traumatic brain injury (TBI).
MethodsProspective, experimental, randomised study conducted in an Intensive Care Unit (ICU) of a university hospital in critically ill patients with TBI and ICH. Those with ICH were randomised into two groups to receive LSH 0.5M or SSH 3% 500 cc with crossover of intervention according to pH or chloremia. Intracranial pressure (ICP) and internal milieu variables were determined.
Results11 patients were enrolled (54.5% to LSH; 45.5% to SSH). Sixty-four infusions were performed, 45 LSH, 19 SSH. Non-crossover was 90.9% vs. 75%, respectively (p = 0.098). ICP decreased 11.66±6.49mmHg (p < 0.0001) with LSH vs. 10.1±9.19mmHg with SSH (p< 0.0001), without significant difference between both groups. Natraemia increased 3.11±1.87 mEq/L with LSH (p < 0.0001) and 5.43±4.41 mEq/L with SSH (p < 0.0001), in favour of SSH (p = 0.004). The chloremia decreased 1.95±2.60 mEq/L with LSH (p < 0.0001) and increased 5.78±3.7 mEq/L with SSH (p < 0.0001), significant difference of p < 0.0001.
ConclusionsLSH 0.5M is as effective as SSH 3% in the control of ICH in patients with TBI, causing a smaller increase in plasma sodium and chloride levels, preventing the development of hyperchloremic acidosis.
El traumatismo encefalocraneano grave (TECG) es una de las principales causas de muerte y discapacidad en los pacientes traumatizados, en particular, en la población de pacientes jóvenes, razón por la cual se asocia a la pérdida de años de vida útil y altos costos asistenciales1. En estos pacientes, el edema cerebral y el aumento de la presión intracraneana (PIC) constituye uno de los principales factores asociados a mal pronóstico, siendo la principal causa de muerte prevenible2. Por su parte, la frecuencia y duración acumulativa de los episodios de hipertensión intracraneana (HIC) son un factor de riesgo independiente de malos resultados neurológicos3.
La osmoterapia continúa siendo uno de los pilares del tratamiento específico de la HIC, siendo las soluciones de cloruro de sodio hipertónico (solución salina hipertónica [SSH]) en diversos volúmenes y concentraciones los fluidos comúnmente utilizados para el tratamiento de pacientes con edema cerebral e HIC4. Sin embargo, diversos efectos adversos no deseados han sido atribuidos al uso de estos fluidos, entre los cuales se destacan el efecto rebote, la mielinosis pontina y extrapontina, rabdomiólisis, nefropatía osmótica, sobrecarga de volumen, flebitis, hemólisis e hipopotasemia5. Por otra parte, la utilización de soluciones no balanceadas caracterizadas por una diferencia de iones fuertes (DIF) igual a cero, tales como el cloruro de sodio en sus diferentes concentraciones, ha sido asociada al desarrollo de hipercloremia6, la cual, entre otros efectos perjudiciales, se asocia con el fallo renal agudo7, y a mayor mortalidad en diversas poblaciones de pacientes críticos8 y en particular en el paciente neurocrítico9–13.
En la búsqueda de alternativas a las soluciones salinas hipertónicas, la solución de lactato de sodio hipertónico (LSH) 0,5M ha irrumpido como un fluido prometedor en el tratamiento de la HIC14–15. Por otra parte, este fluido ha sido evaluado en otros escenarios clínicos dentro de la Unidad de Cuidados Intensivos (UCI), entre los que se destacan el shock en el posoperatorio de cirugía cardiaca16, el tratamiento del fallo cardiaco crónico agudizado17, shock séptico18 y en el paciente gran quemado19. El LSH 0,5M podría ser considerado como un agente osmótico capaz de producir efectos similares al SSH 3% sobre la hemodinamia intracraneana, aunque sin los efectos deletéreos del SSH sobre el equilibrio ácido-base20.
El análisis de la literatura permite afirmar que, hasta la actualidad, no han sido conducidos estudios prospectivos, comparativos, isovolumétricos e isoosmolares evaluando el SSH 3% y el LSH 0,5M en pacientes neurocríticos graves. Por lo expuesto, el objetivo del presente estudio es evaluar la efectividad de ambas soluciones en el control de la HIC en pacientes críticos con TECG. Por otra parte, como objetivo secundario se plantea determinar los efectos de ambos fluidos sobre diferentes variables del medio interno, en especial sobre los niveles plasmáticos de sodio y cloro, osmolaridad plasmática y el equilibrio ácido-base.
MétodosEstudio clínico experimental, prospectivo, unicéntrico, realizado en el Centro de Tratamiento Intensivo (CTI) del Hospital de Clínicas (HC) de la Facultad de Medicina de la Universidad de la República, entre los meses de febrero de 2019 y octubre de 2020. El CTI de adultos del HC de Montevideo se localiza en un hospital de tercer nivel y cuenta con 11 camas polivalentes.
Los criterios de inclusión fueron: edad> 16 años; TECG y puntaje de la escala de coma de Glasgow (GCS) menor de 9 al momento de la admisión en el Servicio de Emergencia y una vez obtenida la estabilidad hemodinámica y respiratoria; monitoreo invasivo continuo de la PIC mediante un dispositivo intraparenquimatoso, o tornillo de PIC, catéter subdural o derivación ventricular externa; elevación mantenida (tiempo> 10 min) de la PIC por encima de 22mmHg o por encima de 17mmHg en caso de presentar craniectomía descompresiva (CD) y en condiciones de recibir osmoterapia.
En el CTI del HC, el tratamiento de la HIC se encuentra protocolizado (tabla 1). Se consideraron criterios de exclusión los siguientes: embarazo, inestabilidad hemodinámica y/o respiratoria persistente a pesar de recibir un tratamiento adecuado: presión arterial media (PAM) <70mmHg, presión parcial de oxígeno (PaO2) <80mmHg, presión parcial de dióxido de carbono (PaCO2) <30mmHg o> 45mmHg, hipernatremia> 160 mEq/L, alcalosis metabólica severa con un valor de pH ≥ 7,55 (en aquellos pacientes asignados al grupo LSH), cloremia> 119 mEq/L (en aquellos asignados al grupo de SSH al 3%) y expresión negativa para participar en el estudio por parte del paciente o familiar.
Protocolo para control de HIC
| Medidas inespecíficas o nivel cero1- IOT+ARM2- Sedo-analgesia3- Posición de cabeza y cuerpo4- Normotermia5- Profilaxis antiepiléptica6- Control glucémico7- Estabilidad hemodinámica | Nivel 21- Bloqueo neuromuscular2- Indometacina3- Hipocapnia leve (30-34mm de Hg)*4- Test de presión arterial o PPC óptima según autorregulación |
| Nivel 11- Optimizar sedo-analgesia2- Normoventilación en el rango inferior (∼35mm de Hg)3- Osmoagentes4- Drenaje ventricular de LCR | Nivel 31- Barbitúricos o propofol2- Hipotermia leve3- Craniectomía descompresiva4- Drenaje lumbar |
La hiperventilación intensa con PaCo2 entre 25-29mm de Hg puede usarse como recurso transitorio y ante un ascenso pronunciado de la PIC
ARM: asistencia respiratoria mecánica; HIC: hipertensión intracraneana; IOT: intubación orotraqueal; LCR: líquido cefalorraquídeo; PaCo2: presión parcial de dióxido de carbono; PIC: presión intracraneana; PPC: presión de perfusión cerebral.
Objetivo primario: comparar el efecto en el descenso de la PIC con la infusión de LSH 0.5M y SSH 3%, analizando la variación de las cifras de PIC con la infusión de ambas soluciones”.
Objetivos secundarios: evaluar el impacto de la infusión de ambos fluidos sobre las diferentes variables del medio interno, así como la factibilidad de un ensayo clínico aleatorizado, multicéntrico.
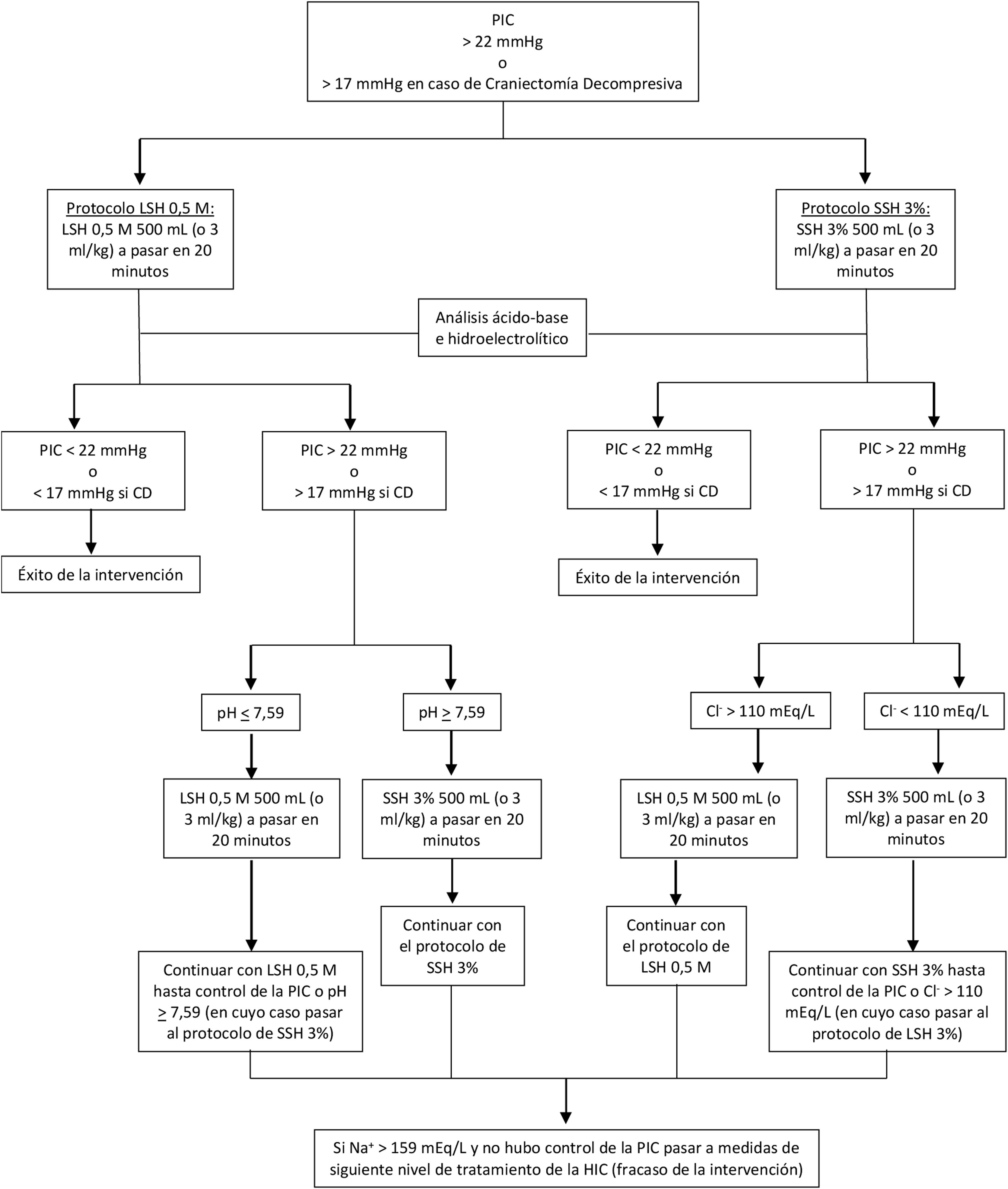
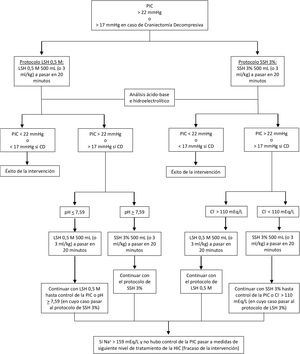
Protocolo de estudioUna vez cumplidos los criterios de inclusión y luego de realizada la aleatorización simple mediante selección de sobres cerrados, se procedió a la infusión de 500mL de LSH 0,5M o SSH 3% durante 20 minutos en infusiones sucesivas hasta alcanzar un valor de PIC ≤ 22mmHg o 17mmHg. Inmediatamente antes y luego de finalizada cada infusión se registró el valor de PIC y se extrajo 1mL de sangre de la línea arterial para el análisis de los gases sanguíneos (PaCO2, PaO2) y de otras variables del estado ácido base (pH, exceso de bases [EB]), osmolaridad plasmática y iones (sodio [Na+], potasemia [K+], cloremia [Cl–] lactato, calcemia iónica [Ca2+] y bicarbonato [HCO3-]). En caso de no ser alcanzados los valores de PIC objetivo y de presentar un nivel de natremia> 159 mEq/L con la intervención planteada, se procedió a utilizar las medidas del siguiente nivel de tratamiento de HIC. En aquellos pacientes aleatorizados para recibir LSH 0,5M, en caso de alcanzar un valor de pH de 7,55 sin llegar al criterio de interrupción por natremia (valor de 159 mEq/L) se realizó un cruce de la intervención, iniciándose la infusión de SSH 3% hasta lograr los valores de PIC mencionados o alcanzar un valor natremia> 159 mEq/L o cloremia ≥ a 119 mEq/L. En el caso de aquellos pacientes aleatorizados a recibir SSH 3%, de no obtenerse los objetivos de PIC y de presentar un nivel de cloremia ≥ a 119 mEq/L sin presentar el criterio de interrupción por natremia se cruzó la intervención a la administración de LSH 0,5M (fig. 1).
Protocolo lactato de sodio 0,5M vs. solución salina hipertónica al 3% en el control de la PIC.
CD: craniectomía descompresiva; Cl-: cloruro; HIC: hipertensión intracraneana; LSH 0,5 M: lactato de sodio hipertónico 0,5 M; Na: sodio; PIC: presión intracraneana; SSH 3%: solución salina hipertónica al 3%.
El protocolo de la investigación fue presentado y posteriormente aprobado por el Comité de Ética institucional del HC de la Facultad de Medicina; asimismo, el protocolo fue presentado y registrado con el número 1836/2013/0/0 en el Ministerio de Salud de Uruguay, siendo parte del Programa LactoScoPIC.
Materiales y análisis de muestrasLa composición del LSH 0,5M (Laboratorio Fármaco Uruguayo, Uruguay) consiste en 504 mEq/L de Na y lactato, 6 mEq/L de cloro, 4 mEq/L de Ka y 1 mEq/L de Ca, con una osmolaridad de 1.020 mmol/L. Por su parte, el SSH 3% (Laboratorio Fármaco Uruguayo, Uruguay) contiene 513 mEq/L de Na y cloro, con una osmolaridad de 1.026 mOsm/L.
El procesamiento de los iones en sangre se realizó por método de electrodo selectivo para el Na+, K+, Cl-, Ca2+ iónica en un analizador ABL Flex 835 (Radiometer® Copenhague, Dinamarca). De la misma muestra se obtuvieron los valores correspondientes a la presión de oxígeno (pO2), presión de dióxido de carbono (pCO2), pH, HCO3-, EB, lactato, osmolaridad plasmática y glucemia.
Consideraciones éticasEl estudio se ha desarrollado de acuerdo con las recomendaciones de la Declaración de Helsinki sobre principios éticos para las investigaciones médicas en seres humanos. Todos los registros fueron preservados por el investigador principal del estudio. El protocolo de estudio fue presentado y posteriormente aprobado por el Comité de Ética del HC y los consentimientos informados fueron completados por familiares antes de proceder a la inclusión de los pacientes en el estudio.
Análisis estadísticoLas variables cualitativas son expresadas como número absoluto y porcentaje; por su parte, las variables cuantitativas se expresan como media±desviación estándar (DE) o como mediana y rango intercuartílico (IQR), según corresponda.
Para el análisis de variables categóricas o nominales se aplicó la prueba de independencia de X2 de Pearson. Las variables cuantitativas con distribución normal se compararon utilizando la prueba t de Student para muestras dependientes. En las que no se cumplieron los supuestos de normalidad, se aplicó la prueba no paramétrica de Wilcoxon para dos muestras. Para el desenlace primario se aplicó la prueba t de Student; por su parte, para evaluar los desenlaces secundarios se aplicaron las pruebas de t de Student y la prueba no paramétrica de Wilcoxon. Se utilizó una confianza estadística de 95% para un error de 5%; p <0,05 fue considerada estadísticamente significativa. Para el análisis de los resultados se utilizó el paquete estadístico SPSS 23.0 para Windows (SPSS Inc., Chicago, IL, EE. UU.).
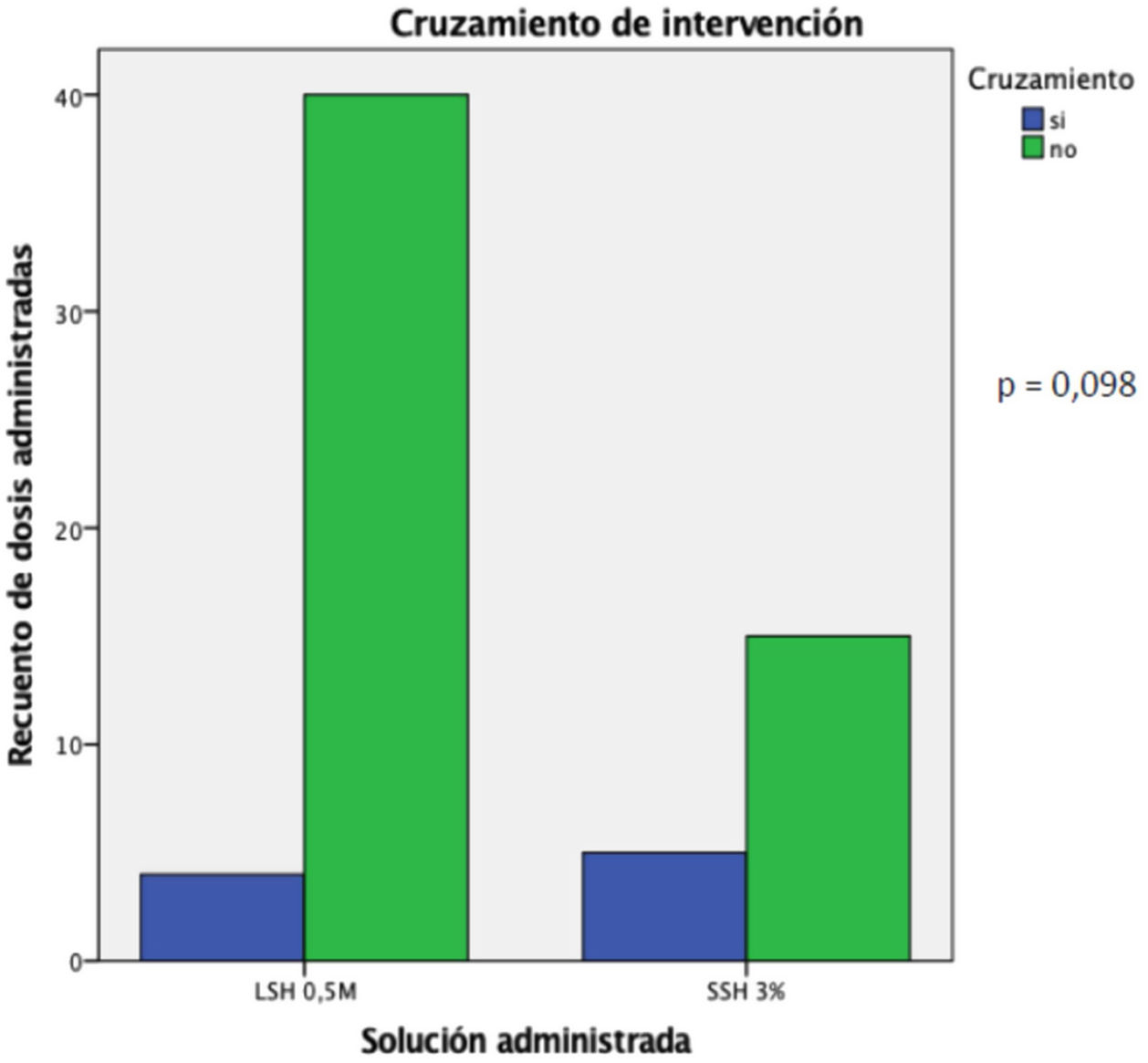
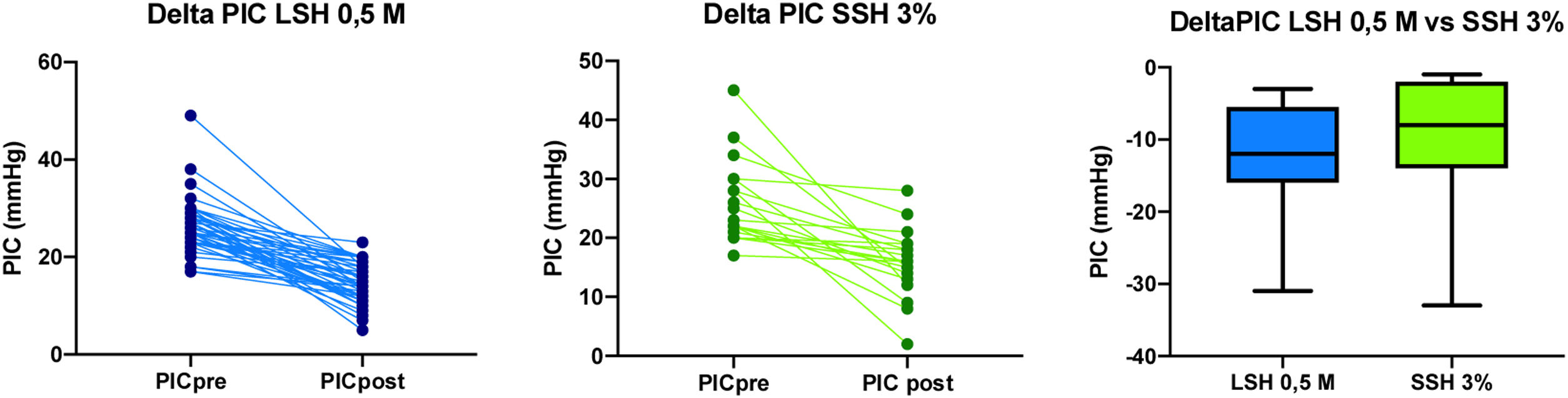
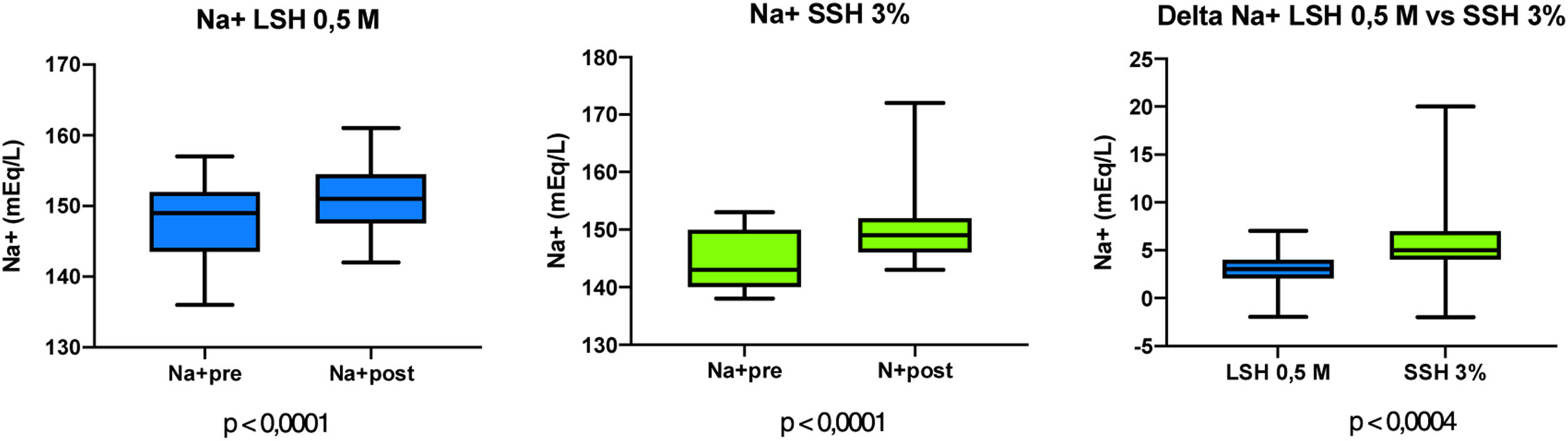
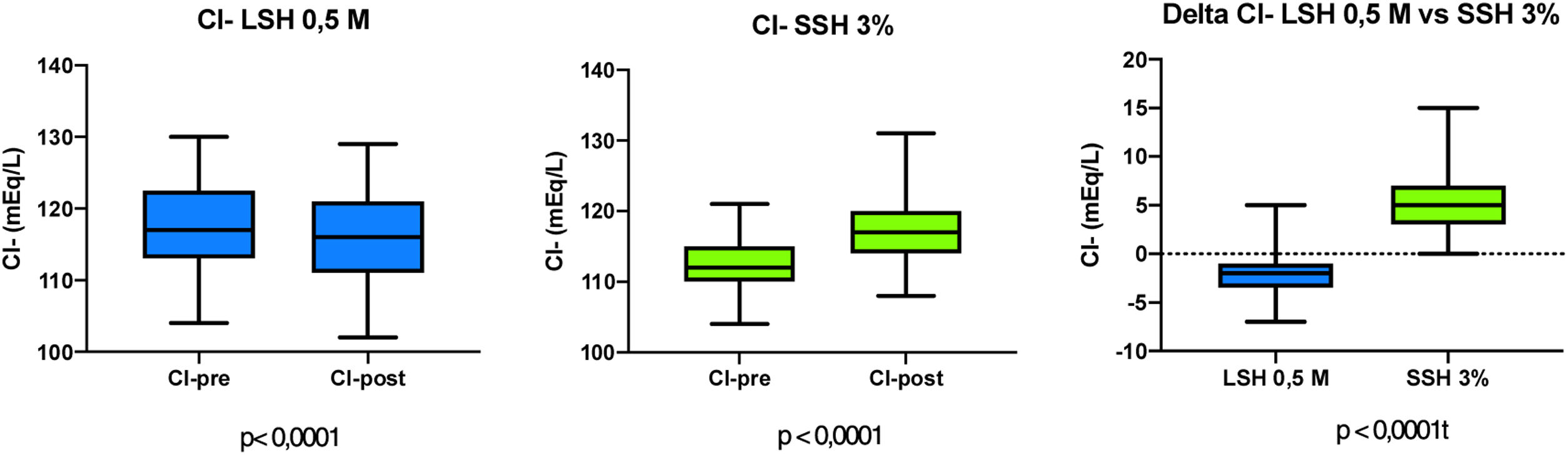
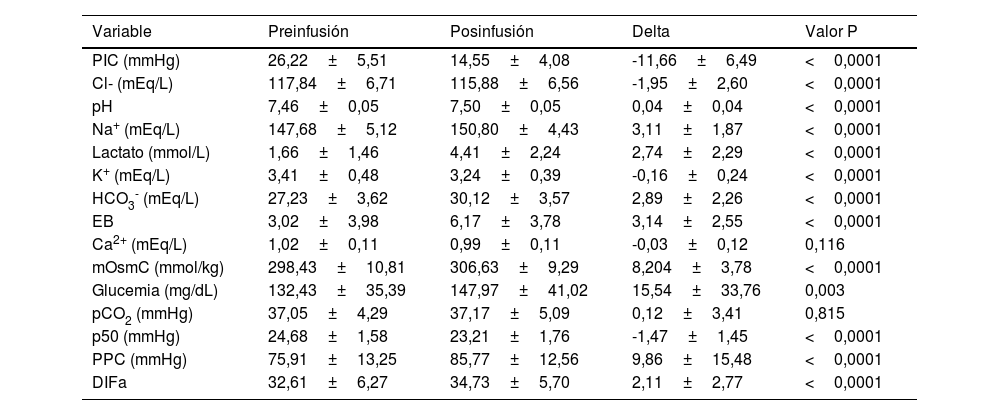
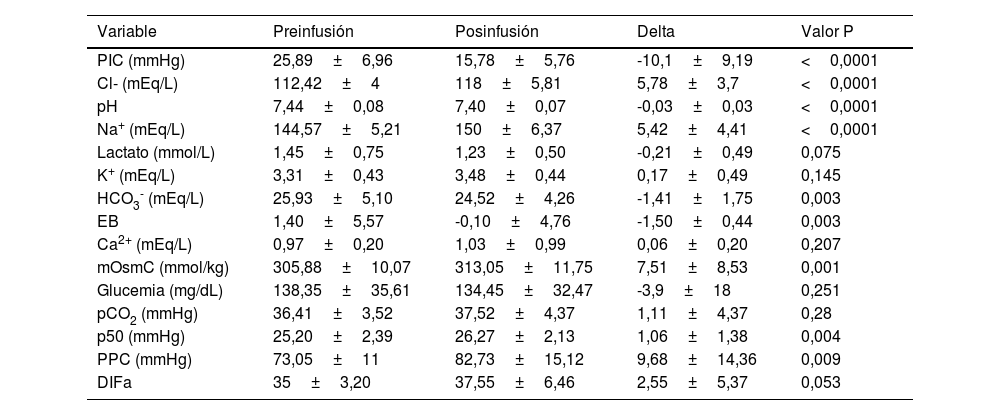
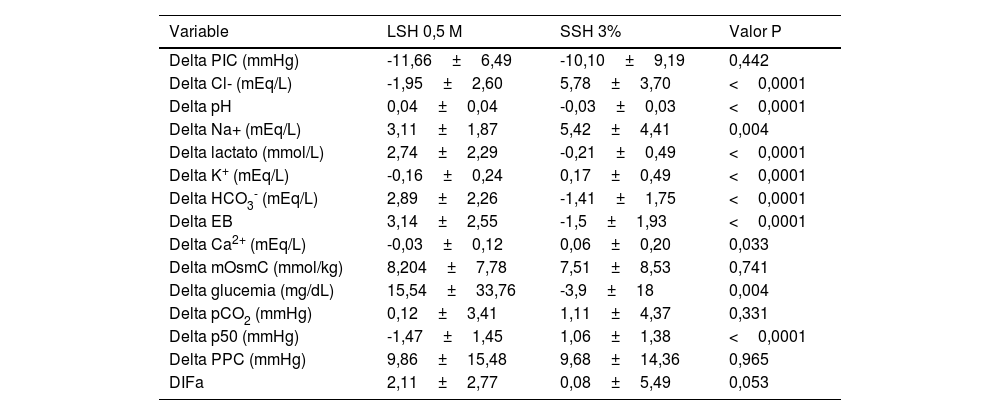
ResultadosDurante el periodo de estudio, se enrolaron un total de 11 pacientes críticos con TECG e HIC, de los cuales n=6 (54,5%) fueron aleatorizados a recibir LSH 0,5M, en tanto que n=5 (45,5%) fueron aleatorizados para recibir SSH 3% como osmoagente inicial. De los que fueron aleatorizados a recibir LSH 0,5M, n=2 requirieron medidas de segundo nivel, n=1 de segundo nivel y n=3 de tercer nivel para el control de la HIC. Por su parte, aquellos pacientes aleatorizados para recibir SSH 3%, n=1 requirieron medidas de segundo nivel, en tanto que n=4 de tercer nivel para el control de la HIC. Fueron de sexo masculino n=8 pacientes (72,7%); la edad media fue de 41,09±18,11 años. Por su parte, la mediana de la GCS fue de 6 (4-11) y el score APACHE II (Acute physiology and chronic health evaluation II) a la admisión en UCI fue de 18 (12-25). Requirieron la realización de CD n=3 pacientes (27,3%). De los pacientes, 100% requirieron asistencia respiratoria mecánica (ARM), con una media de días de ARM de 16,18±10,57 y una estancia en UCI de 16,72±11,61 días. La mortalidad en UCI fue de 27,2%. Las principales características demográficas y basales de los pacientes incluidos en el estudio se muestran en la tabla 2. Se registraron en total 64 infusiones, 45 de LSH 0,5M y 19 de SSH 3%. En el grupo LSH 0,5M ocurrió cuatro veces un cruce de intervención para recibir SSH 3% por criterio de pH. En este grupo, del total de infusiones que los pacientes tendrían que haber recibido LSH 0,5M (44) la recibieron un 90,9% (40 veces). En el grupo SSH 3% ocurrió cinco veces un cruce de intervención para recibir LSH 0,5M por criterio de cloremia. En este grupo, del total de 20 infusiones que los pacientes tendrían que haber recibido SSH 3%, la recibieron en un 75% (15 veces), (p=0,098) (fig. 2). Con relación al efecto del LSH 0,5M sobre la PIC, se observó un descenso de esta de 11,66±6,49mmHg (p <0,0001) luego de cada infusión, en comparación con un descenso de 10,1±9,19mmHg (p <0,0001) luego de cada infusión de SSH 3% (fig. 3), sin apreciar diferencia en la comparación de ambas variaciones (p=0,442). Ante la infusión de ambas soluciones existió un aumento de la natremia de 3,11±1,87 mEq/L para el LSH 0,5M (p <0,0001) y de 5,42±4,41 mEq/L (p <0,0001), con un aumento mayor de la natremia en el grupo SSH 3% (p=0,004) (fig. 4). Se registró un descenso de la cloremia de 1,95±2,60 mEq/L (p <0,0001) ante la infusión de LSH 0,5M en contraste con un aumento significativo de la misma de 5,78±3,7 mEq/L (p <0,0001) para el SSH 3% análisis comparativo de ambas variaciones (p <0,0001) (fig. 5). El pH presentó un ascenso 0,04±0,04 (p <0,0001) ante la infusión de LSH 0,5M mientras que descendió 0,03±0,03 (p <0,0001) con la infusión de SSH 3%, alcanzando la significancia estadística al comparar ambas variaciones (p <0,0001). La lactatemia, aumentó 2,74±2,29 mmol/L para el LSH 0,5M (p <0,0001) mientras que descendió 0,21±0,49 mmol/L (p=0,075) ante la infusión de SSH 3%, con una diferencia significativa entre ambas variaciones (p <0,0001). Los valores de la media±DE de las distintas variables en estudio para ambas soluciones se observan en las tablas 3 y 4. Finalmente, la comparación de las variaciones entre ambas soluciones (delta) se observan en la en la tabla 5.
Características basales de los pacientes del estudio. Los datos son expresados como valor absoluto y frecuencia relativa, media y desviación estándar (DE) o mediana y rango intercuartílico (IQR), según corresponda
| Característica | Valor |
|---|---|
| Hombres (n, %) | 8 (73) |
| Edad (DE) | 41 (18) |
| GCS al ingreso a UCI | 6 (4-11) |
| APACHE II al ingreso a UCI | 18 (12-25) |
| SOFA en las primeras 24 horas del ingreso a UCI | 8 (6-9) |
| ISS | 25 (25-33) |
| RTS | 6 (5-7) |
| TRISS | 4,6 (0,4-21,4) |
| Necesidad de ARM invasiva (n, %) | 11 (100) |
| Craniectomía descompresiva (n, %) | 3 (27,3) |
APACHE II: Acute physiology and chronic health evaluation II; ARM: asistencia resipratoria mecánica; DE: desviación estándar; GCS: escala de coma de Glasgow; IQR: rango intercuartílico; ISS: Injury Severity Score; RTS: Revised Trauma Score; SOFA: Sequential Organ Failure Assessment; TRISS: Trauma Injury Severity Score; UCI: Unidad de Cuidados Intensivos.
Variación de las variables en estudio luego de la infusión de LSH 0,5M
| Variable | Preinfusión | Posinfusión | Delta | Valor P |
|---|---|---|---|---|
| PIC (mmHg) | 26,22±5,51 | 14,55±4,08 | -11,66±6,49 | <0,0001 |
| Cl- (mEq/L) | 117,84±6,71 | 115,88±6,56 | -1,95±2,60 | <0,0001 |
| pH | 7,46±0,05 | 7,50±0,05 | 0,04±0,04 | <0,0001 |
| Na+ (mEq/L) | 147,68±5,12 | 150,80±4,43 | 3,11±1,87 | <0,0001 |
| Lactato (mmol/L) | 1,66±1,46 | 4,41±2,24 | 2,74±2,29 | <0,0001 |
| K+ (mEq/L) | 3,41±0,48 | 3,24±0,39 | -0,16±0,24 | <0,0001 |
| HCO3- (mEq/L) | 27,23±3,62 | 30,12±3,57 | 2,89±2,26 | <0,0001 |
| EB | 3,02±3,98 | 6,17±3,78 | 3,14±2,55 | <0,0001 |
| Ca2+ (mEq/L) | 1,02±0,11 | 0,99±0,11 | -0,03±0,12 | 0,116 |
| mOsmC (mmol/kg) | 298,43±10,81 | 306,63±9,29 | 8,204±3,78 | <0,0001 |
| Glucemia (mg/dL) | 132,43±35,39 | 147,97±41,02 | 15,54±33,76 | 0,003 |
| pCO2 (mmHg) | 37,05±4,29 | 37,17±5,09 | 0,12±3,41 | 0,815 |
| p50 (mmHg) | 24,68±1,58 | 23,21±1,76 | -1,47±1,45 | <0,0001 |
| PPC (mmHg) | 75,91±13,25 | 85,77±12,56 | 9,86±15,48 | <0,0001 |
| DIFa | 32,61±6,27 | 34,73±5,70 | 2,11±2,77 | <0,0001 |
Ca2+: calcemia; Cl-: cloremia; DIFa: diferencia de iones fuertes aparente; EB: exceso de bases; HCO3-: bicarbonato sérico; K+: potasemia; LSH 0,5 M: lactato de sodio hipertónico 0,5 M; mOsmC: miliosmolaridad calculada; pCO2: presión de dióxido de carbono; PIC: presión intracraneana; PPC: presión de perfusión cerebral.
Variación de las variables en estudio de las infusiones de SSH 3%
| Variable | Preinfusión | Posinfusión | Delta | Valor P |
|---|---|---|---|---|
| PIC (mmHg) | 25,89±6,96 | 15,78±5,76 | -10,1±9,19 | <0,0001 |
| Cl- (mEq/L) | 112,42±4 | 118±5,81 | 5,78±3,7 | <0,0001 |
| pH | 7,44±0,08 | 7,40±0,07 | -0,03±0,03 | <0,0001 |
| Na+ (mEq/L) | 144,57±5,21 | 150±6,37 | 5,42±4,41 | <0,0001 |
| Lactato (mmol/L) | 1,45±0,75 | 1,23±0,50 | -0,21±0,49 | 0,075 |
| K+ (mEq/L) | 3,31±0,43 | 3,48±0,44 | 0,17±0,49 | 0,145 |
| HCO3- (mEq/L) | 25,93±5,10 | 24,52±4,26 | -1,41±1,75 | 0,003 |
| EB | 1,40±5,57 | -0,10±4,76 | -1,50±0,44 | 0,003 |
| Ca2+ (mEq/L) | 0,97±0,20 | 1,03±0,99 | 0,06±0,20 | 0,207 |
| mOsmC (mmol/kg) | 305,88±10,07 | 313,05±11,75 | 7,51±8,53 | 0,001 |
| Glucemia (mg/dL) | 138,35±35,61 | 134,45±32,47 | -3,9±18 | 0,251 |
| pCO2 (mmHg) | 36,41±3,52 | 37,52±4,37 | 1,11±4,37 | 0,28 |
| p50 (mmHg) | 25,20±2,39 | 26,27±2,13 | 1,06±1,38 | 0,004 |
| PPC (mmHg) | 73,05±11 | 82,73±15,12 | 9,68±14,36 | 0,009 |
| DIFa | 35±3,20 | 37,55±6,46 | 2,55±5,37 | 0,053 |
Ca2+: calcemia; Cl-: cloremia; DIFa: diferencia de iones fuertes aparente; EB: exceso de bases; HCO3-: bicarbonato sérico; K+: potasemia; mOsmC: miliosmolaridad calculada; pCO2: presión de dióxido de carbono; PIC: presión intracraneana; PPC: presión de perfusión cerebral; SSH 3%: solución salina hipertónica al 3%.
Variación de las distintas variables en estudio de las infusiones de LSH 0,5M vs SSH 3%
| Variable | LSH 0,5 M | SSH 3% | Valor P |
|---|---|---|---|
| Delta PIC (mmHg) | -11,66±6,49 | -10,10±9,19 | 0,442 |
| Delta Cl- (mEq/L) | -1,95±2,60 | 5,78±3,70 | <0,0001 |
| Delta pH | 0,04±0,04 | -0,03±0,03 | <0,0001 |
| Delta Na+ (mEq/L) | 3,11±1,87 | 5,42±4,41 | 0,004 |
| Delta lactato (mmol/L) | 2,74±2,29 | -0,21±0,49 | <0,0001 |
| Delta K+ (mEq/L) | -0,16±0,24 | 0,17±0,49 | <0,0001 |
| Delta HCO3- (mEq/L) | 2,89±2,26 | -1,41±1,75 | <0,0001 |
| Delta EB | 3,14±2,55 | -1,5±1,93 | <0,0001 |
| Delta Ca2+ (mEq/L) | -0,03±0,12 | 0,06±0,20 | 0,033 |
| Delta mOsmC (mmol/kg) | 8,204±7,78 | 7,51±8,53 | 0,741 |
| Delta glucemia (mg/dL) | 15,54±33,76 | -3,9±18 | 0,004 |
| Delta pCO2 (mmHg) | 0,12±3,41 | 1,11±4,37 | 0,331 |
| Delta p50 (mmHg) | -1,47±1,45 | 1,06±1,38 | <0,0001 |
| Delta PPC (mmHg) | 9,86±15,48 | 9,68±14,36 | 0,965 |
| DIFa | 2,11±2,77 | 0,08±5,49 | 0,053 |
Ca2+: calcemia; Cl-: cloremia; DIFa: diferencia de iones fuertes aparente; EB: exceso de bases; HCO3-: bicarbonato sérico; K+: potasemia; LSH 0,5 M: lactato de sodio hipertónico 0,5 M; mOsmC: miliosmolaridad calculada; pCO2: presión de dióxido de carbono; PIC: presión intracraneana; PPC: presión de perfusión cerebral; SSH 3%: solución salina hipertónica al 3%.
El LSH 0,5M ha demostrado ser un fluido efectivo en el control de la HIC20-22 en el paciente neurocrítico con TECG. En el presente estudio prospectivo y aleatorizado han sido confirmados hallazgos previos, siendo el primer análisis comparativo entre el LSH 0,5M y el SSH 3% en una población de pacientes neurocríticos con TECG e HIC. Recientemente, Bernini et al. en un estudio de cohorte retrospectivo, realizaron un análisis secuencial isovolumétrico y equiosmolar entre el LSH y el SSH, pero en concentraciones mayores a las empleadas en el presente estudio, demostrando efectos comparables en el tratamiento de la HIC entre ambos osmoagentes, aunque sin el desarrollo de acidosis metabólica hiperclorémica con el uso de LSH23.
De acuerdo con estos hallazgos, el efecto del LSH 0,5M sobre la HIC se produjo con una menor elevación de la natremia, siendo este un hallazgo relevante del presente estudio. Por otra parte, el uso de LSH 0,5M como osmoagente requirió un mayor número de infusiones para lograr el mismo objetivo de control de la PIC, lo cual podría ser atribuido, al menos en parte, a que las infusiones repetidas del mismo demoran más en alcanzar la natremia o cloremia máxima prefijada. Este fenómeno puede ser secundario al efecto dilutorio del agua intracelular; en efecto, el agua es arrastrada por el anión cloro que sale de la célula al espacio intravascular compensando eléctricamente la entrada del anión lactato con el objetivo de mantener el gradiente eléctrico transmembrana. Este hallazgo, de ser observado en futuros estudios, colocaría al LSH 0.5M en un sitial de privilegio dentro del arsenal terapéutico para el control de la HIC, y en especial dentro de los osmoagentes puesto que su uso demuestra ser efectivo y seguro en los pacientes con HIC. Por otra parte, la infusión de LSH 0,5M se asoció a un descenso significativo de la cloremia, en tanto que el SSH 3% se asoció con un ascenso significativo de la misma. En el paciente neurocrítico, tanto la hipernatremia como la hipercloremia han demostrado estar asociadas a malos resultados clínicos8-13,23-26. Sin embargo, este fenómeno tiene una interpretación compleja, puesto que en la práctica clínica es difícil disociar el efecto negativo de ambas disionías del efecto provocado por HIC refractaria o por la instalación de diabetes insípida central, puesto que ambos fenómenos impactan en la mortalidad. Por otra parte, la hipercloremia genera vasoconstricción renal con descenso del filtrado glomerular y aumento de la actividad de renina plasmática27 sumado a un efecto proinflamatorio en estudios de experimentación animal28-30. Riha et al.9, en pacientes con hemorragia cerebral, han demostrado que la infusión continua de SSH 3% provoca hipercloremia moderada «cloro plasmático» (≥ 115 mEq/L), el cual es un factor de riesgo independiente de mortalidad hospitalaria9. Por su parte, Huang et al.10, en pacientes con accidente cerebrovascular isquémico o hemorrágico agudo, observaron que cada incremento de 5 mmol/L en el nivel de cloremia estuvo asociado a un aumento de la mortalidad a los 30 días, así como con malos resultados funcionales a los seis meses10. De modo similar, Ditch et al., en un análisis retrospectivo que incluyó 458 pacientes con traumatismo encefalocraneano (TEC) comprobaron que los valores de natremia y cloremia ponderados en el tiempo aumentaron de modo casi lineal con la mortalidad, aunque solo la hipercloremia fue un predictor independiente de mortalidad hospitalaria12. En un estudio aleatorizado, doble ciego y con doble simulación, Sadan et al.31 demostraron una causalidad entre cloro y fallo renal, siendo la carga acumulada de cloro o la hipercloremia el factor de lesión que condiciona el fallo renal31. Sin embargo, aunque los niveles de cloro asociados a mala evolución y fallo renal se ubican entre 113 y 115 mEq/L, en el presente estudio fue utilizado un valor arbitrario de cloremia de 119 mEq/L con el objetivo de definir la interrupción de SSH 3% y posterior al cruzamiento. El valor designado (119 mEq/L) presume que en pacientes bajo dosis repetidas de SSH 3% representa una carga significativa de cloro que indicaría el inicio del perjuicio renal. En el presente ensayo clínico, en cuatro oportunidades la interrupción del SSH 3% se debió por superar este valor establecido a priori como valor techo de cloremia. Por su parte, en cinco oportunidades el LSH 0.5M debió ser interrumpido por alcanzar el valor techo de pH arterial (nivel de alcalemia).
El descenso de la cloremia con la administración de LSH 0.5M sería generado por un bajo aporte del cloro sumado al efecto dilucional que ejerce el ingreso de agua hacia el espacio intravascular provocado por la hipernatremia. Aunque, de acuerdo con el diseño del presente estudio, no fue posible comparar el balance hídrico generado por ambas soluciones, ha sido demostrado que el LSH 0.5M genera una menor retención hidrosalina con una mayor excreción urinaria de sodio y cloro, facilitando de este modo el balance negativo del cloro20-22. Por otra parte, es importante señalar que en la perfusión prolongada de LSH 0.5M, una vez producido el descenso del cloro se aprecia un aumento gradual de la concentración de dicho anión hasta alcanzar los valores basales. Para explicar dicho fenómeno, se postula la existencia de una fuente endógena de cloro condicionada por su salida del espacio intracelular, con el objetivo de mantener la electroneutralidad debido al ingreso del lactato a la célula17,18,20-22.
El presente estudio exhibe como fortaleza mayor el diseño experimental que comparó en forma aleatorizada dos osmoagentes diferentes y donde se realizó un entrecruzamiento de las intervenciones, lo cual permitió mejorar el análisis comparativo, pues cada paciente fue un control de sí mismo. Asimismo, somos conscientes de que el estudio exhibe diferentes limitaciones, dentro de las cuales se destacan: a) estudio piloto unicéntrico con un escaso número de pacientes sin cálculo del tamaño muestral, b) el valor elegido de cloremia con el objetivo de no administrar SSH 3% y hacer el entrecruzamiento fue de 119 mEq/L, siendo este un valor arbitrario que no ha sido reportado en estudios previos, c) el diseño de entrecruzamiento produce superposición de los efectos de ambas soluciones por el «efecto arrastre» de la infusión previa, d) no fueron realizadas medidas del impacto de las variaciones del pH y de la p50 sobre variables del metabolismo del oxígeno cerebral obtenidas de sangre del golfo yugular (SJO2), electrodos de oxígeno emplazados en el parénquima cerebral (PbtO2), o mediante métodos no invasivos como el Near Infrared Reflectance Spectroscopy (NIRS).
ConclusionesDe acuerdo con el presente estudio, el LSH 0,5M fue igual de eficaz que el SSH 3% en el control de la HIC en el paciente neurocrítico con TECG, presentando un menor desarrollo de hipernatremia, hipercloremia y ausencia de acidosis metabólica hiperclorémica. En tal sentido, el uso secuencial de estos dos osmoagentes podría ser beneficioso en la práctica clínica con un menor impacto sobre el medio interno. Estos resultados preliminares, junto con las limitaciones antes mencionadas, estimulan a continuar con esta línea de investigación con el objetivo de definir con mayor precisión las cualidades de este fluido como osmoagente en el control de la HIC. En tal sentido, resulta necesario e imprescindible un seguimiento prolongado en el tiempo, analizando las acciones de este osmoagente sobre la hemodinamia intracraneana y sobre las diferentes variables del metabolismo cerebral.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de InteresesLos autores declaran no tener ningún conflicto de intereses.