Primario: evaluar la capacidad de los índices neutrófilo-linfocito y plaqueta-linfocito como predictores de mortalidad en pacientes adultos con COVID-19 admitidos a la UCI. Secundario: definir la capacidad predictiva de dichos índices sobre la necesidad de ventilación mecánica invasiva (VMi).
DiseñoEstudio observacional, de cohorte retrospectivo, unicéntrico.
ÁmbitoUCI de adultos.
PacientesPacientes con COVID-19.
IntervencionesNinguna.
Variables de interés principalesScore Acute Physiology and Chronic Health EvaluationII (APACHEII), comorbilidades, necesidad de VMi, días de VMi, estado al egreso (vivo o fallecido), leucocitos y sus subpoblaciones, ferritina, dímerosD (DD), PCR, INL y el IPL.
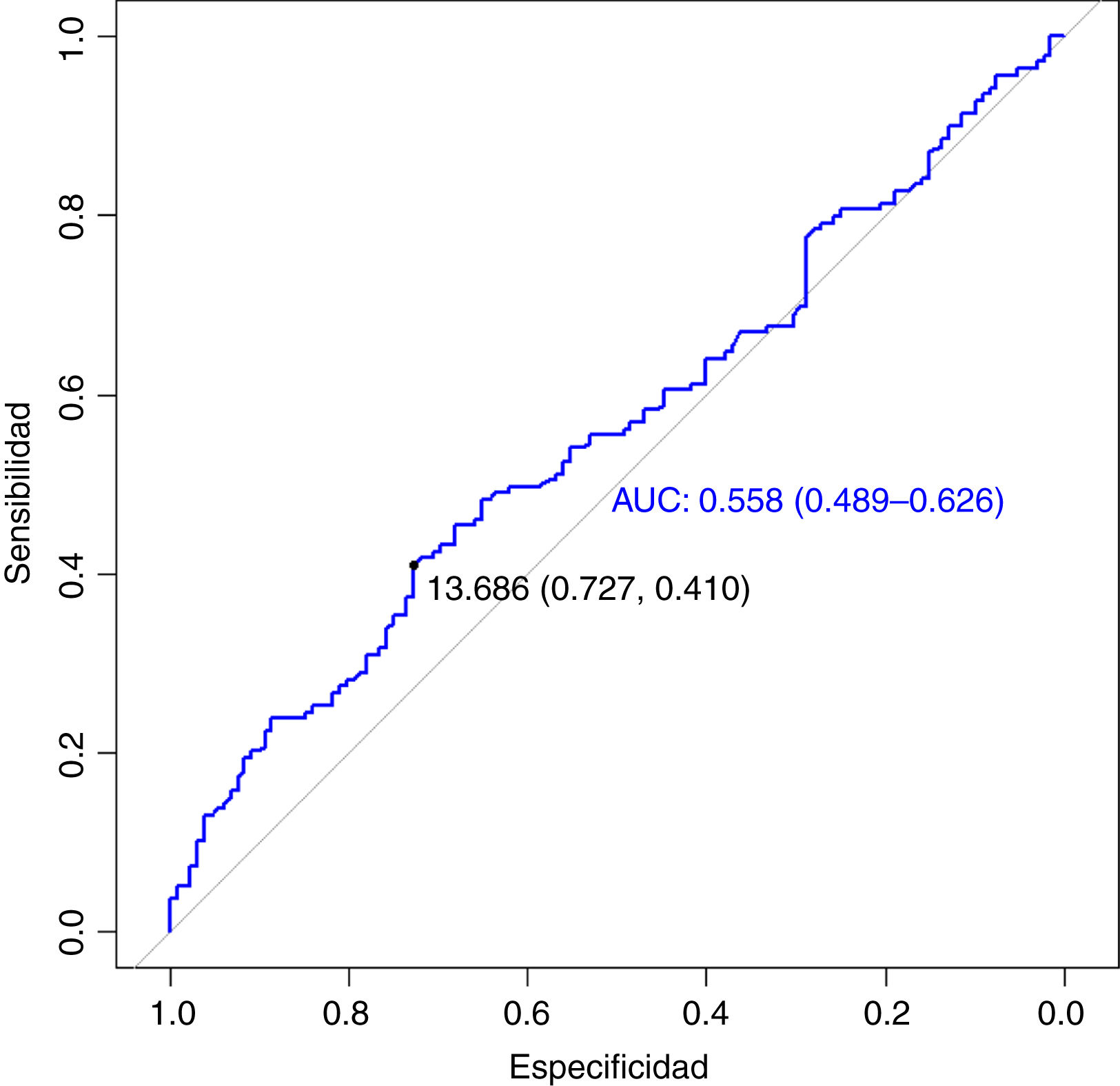
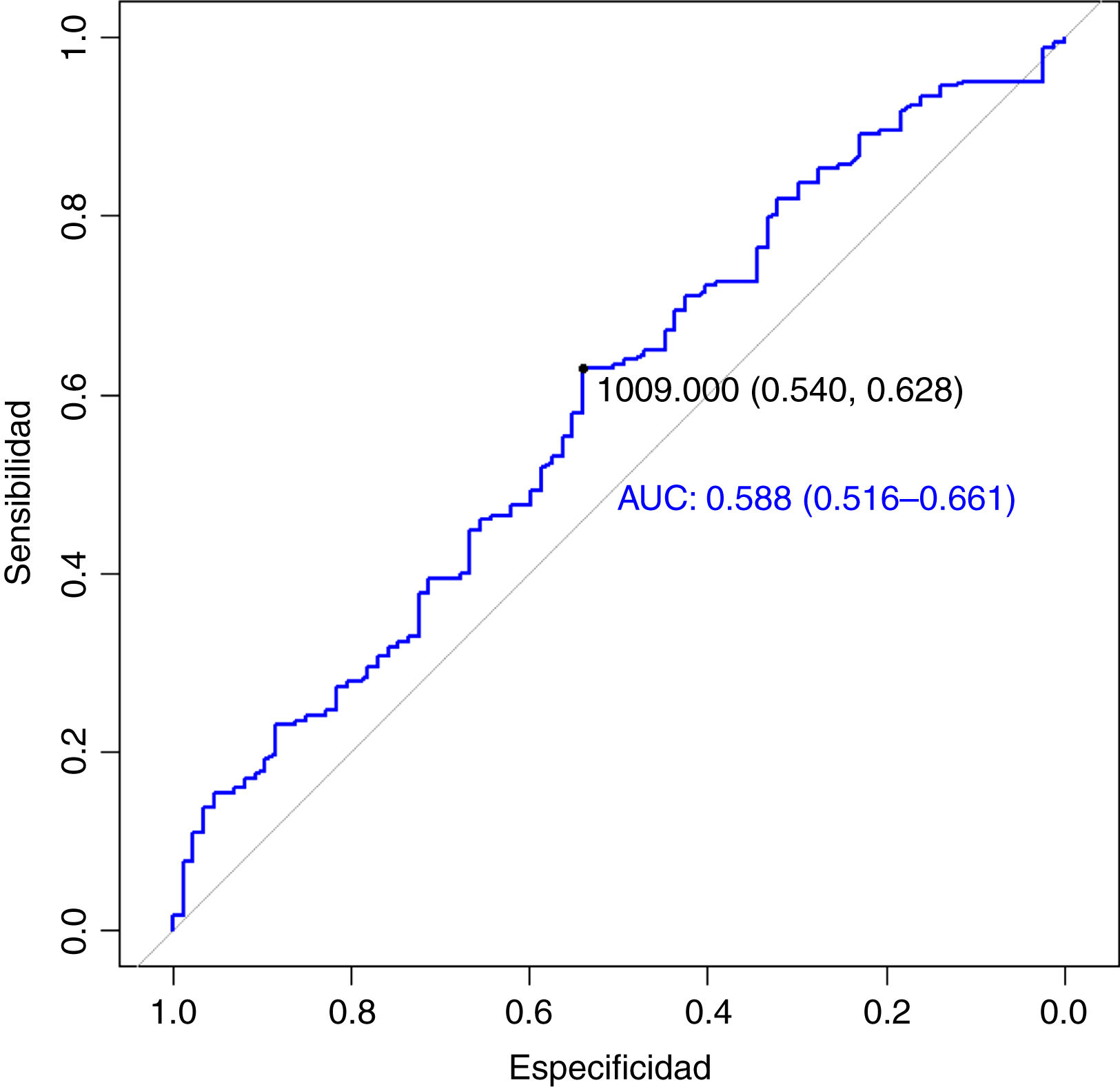
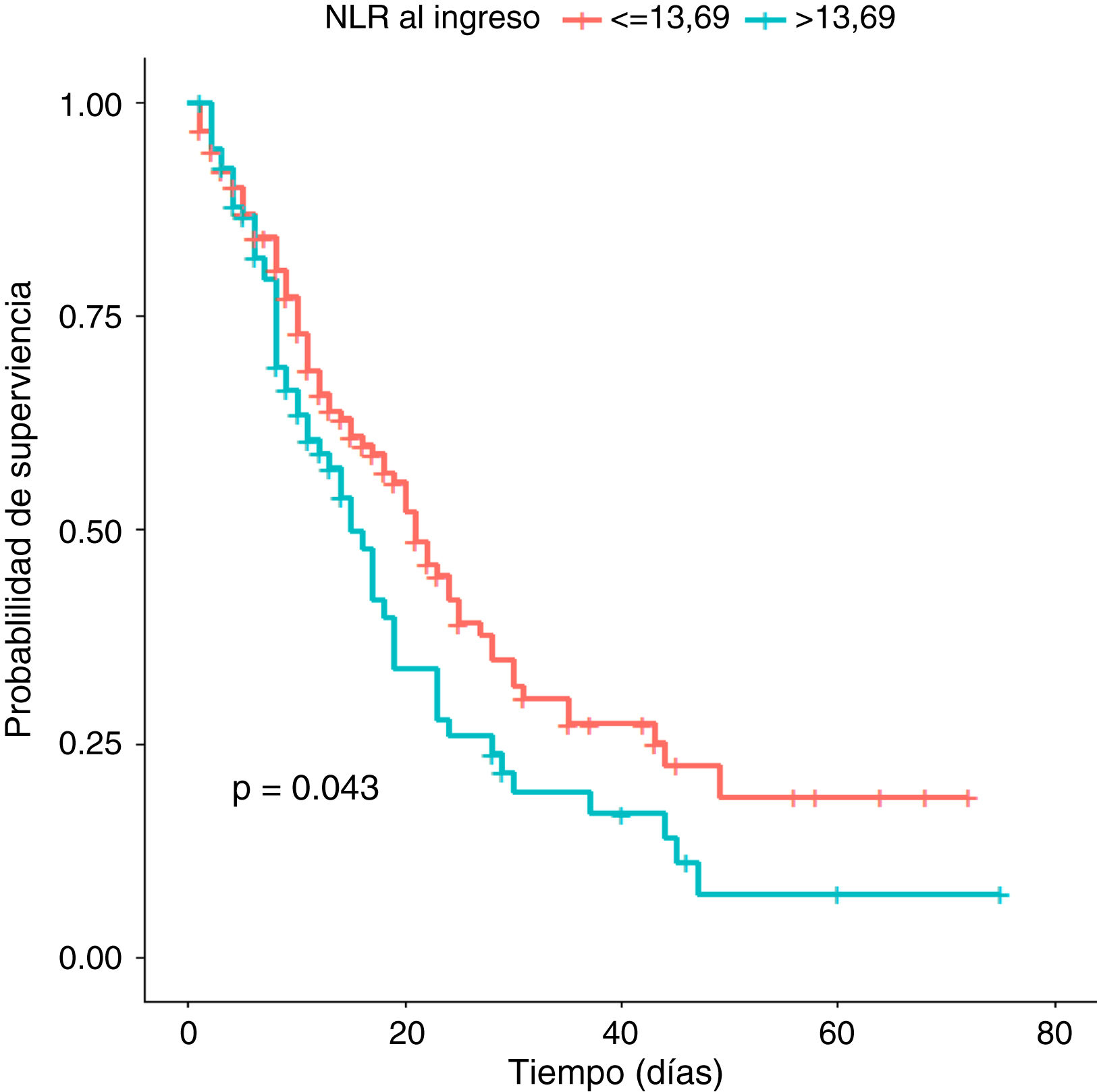
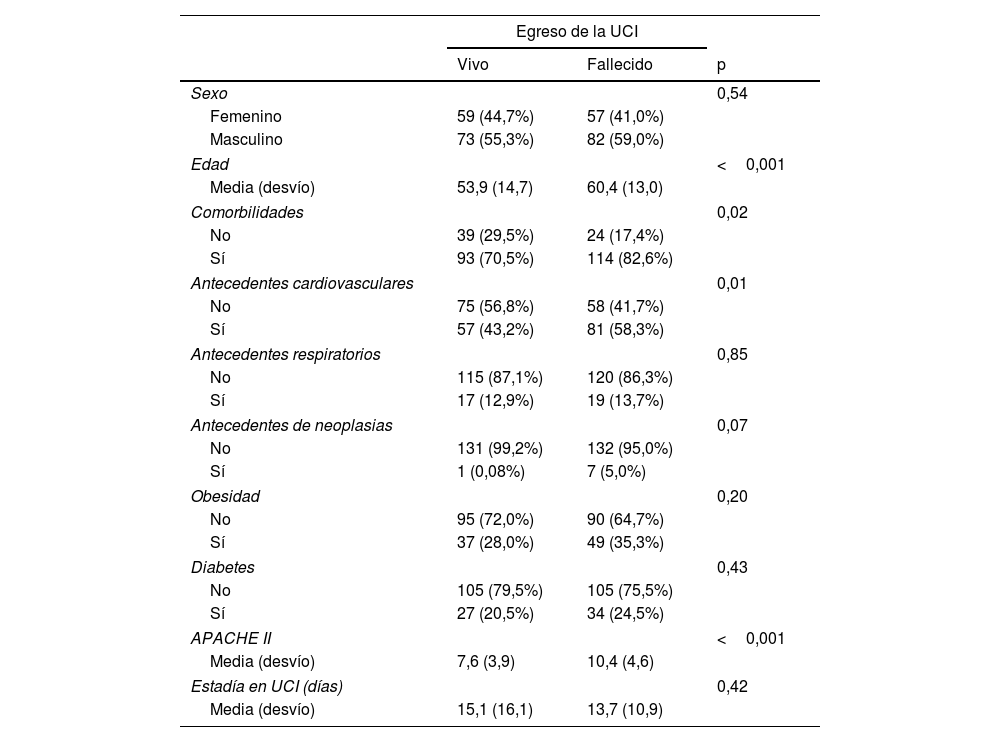
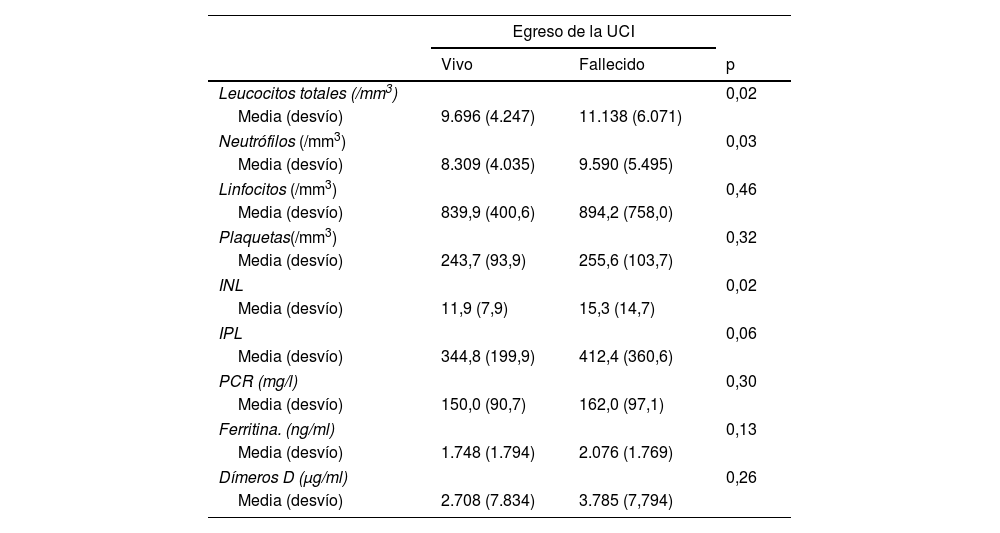
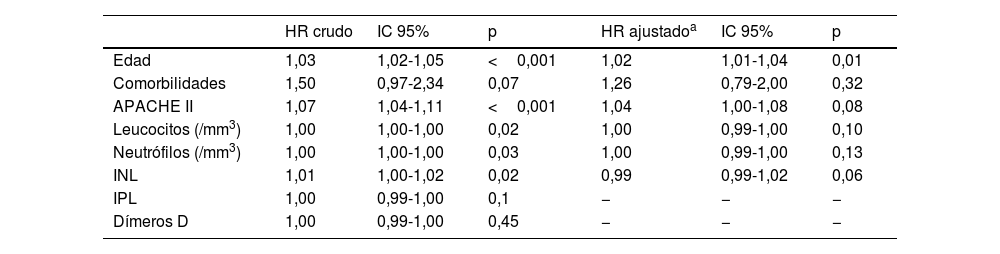
ResultadosN=271. N=155 (57,2%) fueron hombres. Edad 57,3±14,2años. La mortalidad global fue del 51,3%, mientras que la mortalidad en los que requirieron VMi fue del 76% (p<0,001). El INL en los pacientes que sobrevivieron a la UCI fue de 11,9±7,9, vs. 15,3±14,7 en los que fallecieron (p=0,02). El punto de corte del INL para predecir el estado al egreso fue de 13,69 (AUC=0,558; IC95%: 0,489-0,626; p=0,02), en tanto que la capacidad DD para predecir VMi de los DD fue de 1.009 (AUC=0,588; IC95%: 0,516-0,661; p=0,01). En el análisis multivariado, ninguno de los índices derivados del hemograma ni los biomarcadores inflamatorios se asociaron de forma independiente a la mortalidad en la UCI.
ConclusionesLos marcadores inflamatorios derivados del hemograma (INL e IPL) presentaron un pobre valor predictivo de mortalidad en la UCI y necesidad de VMi en pacientes críticos con COVID-19.
Primary outcome: To evaluate the capacity of different indices derived from the complete blood count (neutrophil-lymphocyte index, NLI and platelet-lymphocyte index, PLI), and biochemical markers of inflammation as predictors of mortality in adult critically ill patients with COVID-19. Secondary outcome: To evaluate those indices as predictors of the need for invasive mechanical ventilation (iMV).
DesignObservational, retrospective, single center cohort study.
SettingAdult ICU.
PatientsCritically ill patients with COVID-19.
InterventionNone.
VariablesAcute Physiology and Chronic Health EvaluationII (APACHEII) score, comorbidities, need for iMV, days on iMV, prone position, status at ICU discharge (alive or deceased), leukocytes and their subpopulations: neutrophils, monocytes and lymphocytes, platelets, and the following inflammatory markers: ferritin, d-dimers, CRP, INL and IPL.
ResultsN=271. N=155 (57.2%) were men, age 57.3±14.2years. Overall mortality was 51.3%, while mortality in those who required IMV was 76% (P<.001). The NLR in patients who survived the ICU was 11.9±7.9, vs. 15.3±14.7 in those who died (P=.02). The cut-off value of the NLR to predict the status at ICU discharge was 13.69 (AUC=0.558; 95%CI: 0.489-0.626; P=.02), while the DD capacity to predict iMV was 1,009 (AUC=0.588; 95%CI: 0.516-0.661; P=.01). In the multivariate analysis, none of the indices derived from the blood count or the inflammatory biomarkers were independently associated with ICU mortality.
ConclusionInflammatory indices such as INL and IPL showed poor predictive value for ICU mortality and iMV in critically ill adult patients with COVID-19.
Artículo
Socios de la Asociación de Medicina Crítica y Cuidado Intensivo
Para acceder a la revista
Es necesario que lo haga desde la zona privada de la web de la AMCI, clique aquí
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora