Introducción
La tromboembolia venosa profunda (TVP) origina una importante morbimortalidad, con tasas de incidencia anual de tromboembolia pulmonar (TEP) entre de 50 y 70/100.000 personas; sin embargo, la incidencia real del problema podría ser mayor, ya que la mayoría de las veces cursa de forma asintomática y es causa del 4-20% de la mortalidad en pacientes hospitalizados1-3. El hecho de que la mortalidad se produzca en las primeras horas de comenzar los síntomas y que éstos pueden pasar inadvertidos implica que la prevención de la TEP sea uno de los pilares fundamentales en el tratamiento de esta enfermedad1,2.
El conocimiento de los factores de riesgo de TVP: edad, sexo, TVP previas, cardiopatías, anticonceptivos orales, parto y puerperio, tumores, traumatismos, inmovilización, variaciones estacionales1,2,4,5 y la disponibilidad de heparinas de bajo peso molecular (HBPM), que son eficaces en la profilaxis de la TVP y minimizan los riesgos de la anticoagulación profiláctica6-10, han permitido instaurar la tromboprofilaxis (TP) a los pacientes hospitalizados en función del riesgo de TVP.
No obstante, hay una relativa falta de evidencia sobre la TP, debido a la importancia otorgada a determinados factores para desencadenar la TEP en pacientes hospitalizados, lo que podría explicar la baja adhesión a las guías de práctica clínica (GPC), con porcentajes de inadecuación en torno al 50%, que incluye tanto a pacientes que cumpliendo criterios para la TP no reciben HBPM como a pacientes que son tratados innecesariamente11-16.
La revisión de la utilización para identificar el uso inadecuado de fármacos (u otra tecnología médica) y mejorar su prescripción redundaría en un incremento de la calidad asistencial, mejorando la efectividad y la eficiencia de la práctica médica17. La identificación de la utilización inadecuada puede realizarse con criterios implícitos (aplicación de juicios subjetivos del revisor para valorar la idoneidad de una intervención medica) o criterios explícitos (se definen previamente las dimensiones evaluadas y los criterios de referencia) que permiten comparar los resultados obtenidos.
En este trabajo se han definido criterios explícitos para la indicación de la TP basados en GPC18-20 y se valora la adecuación del TP (prescripción del fármaco en función de su necesidad) en pacientes hospitalizados y las diferencias entre servicios médicos y quirúrgicos. Se obvia la elección del medicamento utilizado, la dosis y la pauta de administración y la duración del tratamiento.
Material y método
Se revisaron las historias clínicas de 421 pacientes mayores de 14 años ingresados en los servicios médicos (n = 210) y quirúrgicos (n = 211) del Hospital de Cabueñes (Gijón) en el año 2002, para valorar la adecuación de la TP. El Hospital de Cabueñes es un hospital comarcal de segundo nivel y uno de los hospitales públicos de referencia del área sanitaria de Gijón, dispone de casi 500 camas para atender a una población de más de 220.000 habitantes y realiza casi 20.000 altas anuales.
Los pacientes se seleccionaron aleatoriamente desde el Conjunto Mínimo Básico de Datos al Alta Hospitalaria (CMBD-AH) del hospital. El tamaño muestral, estratificado según el número de altas de cada servicio, se calculó para una precisión del 7%, un error alfa del 5% y una prevalencia del 50%, y se aumentó en un 10% para compensar posibles pérdidas.
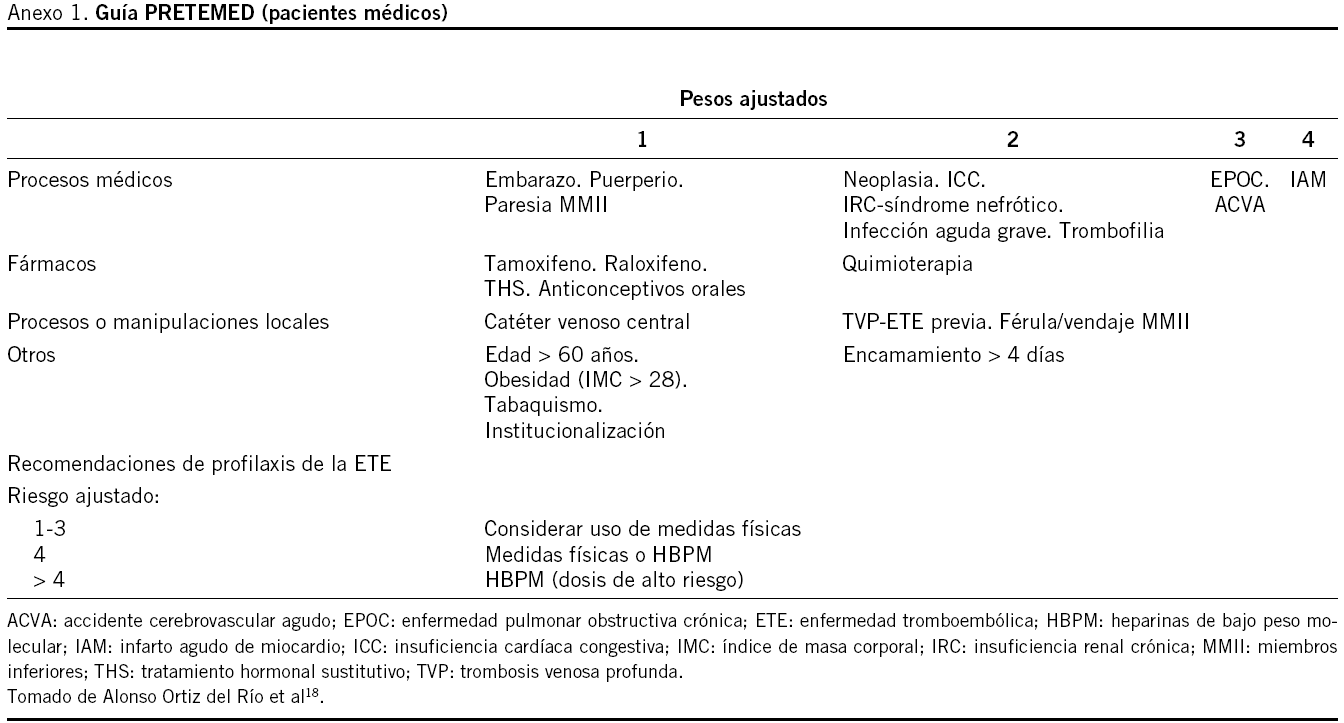
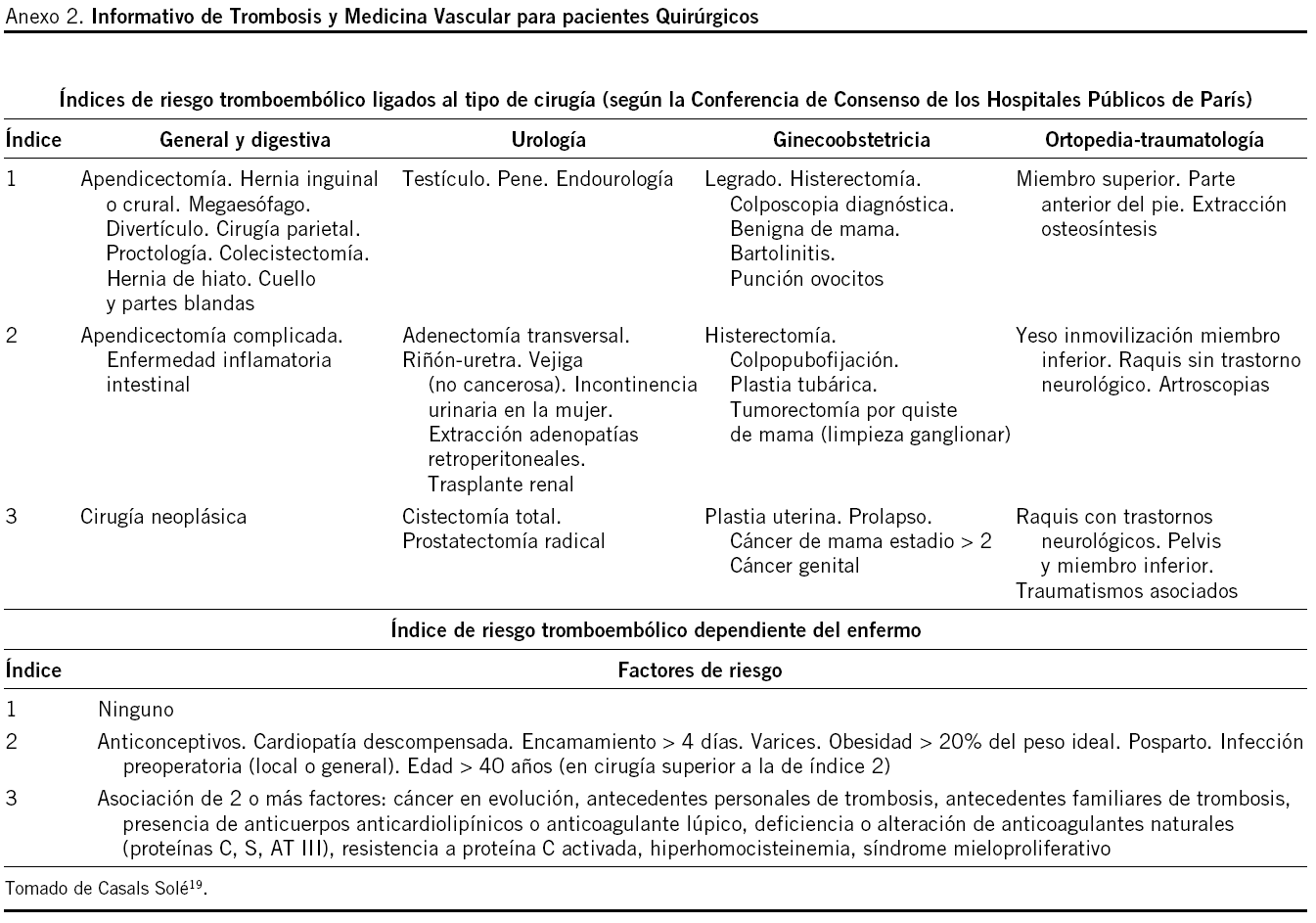
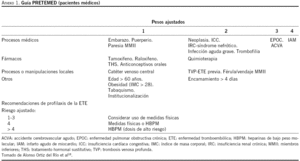
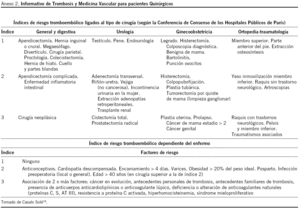
Para valorar la necesidad de TP se utilizó la Guía PRETEMED18 para pacientes médicos y el Informativo de Trombosis y Medicina Vascular19 para pacientes quirúrgicos, ambas guías publicadas en el año 2003. Estas guías se completaron con criterios extraordinarios procedentes de los Protocolos de Prevención y Tratamiento de la Enfermedad Tromboembólica20. Criterios extraordinarios para pacientes médicos: se consideró la edad mayor de 70 años en vez de la mayor de 60 años (peso 1), colitis ulcerosa (peso 2), quemados más del 40% de superficie corporal y enfermedades hematológicas: policitemia vera, poliglobulia secundaria, anemia hemolítica, hemoglobinuria paroxística nocturna, anticoagulante lúpico/ anticuerpos anticardiolipínicos (peso 3). Criterios extraordinarios para pacientes quirúrgicos: como criterios absolutos, la duración de la intervención quirúrgica superior a 45 min y la cirugía ortopédica en adultos de cualquier edad.
Se consideró TP adecuada si el paciente que cumplía criterios de necesidad según las guías de práctica clínica utilizadas recibía tratamiento con HBPM, o no cumpliendo criterios, no recibía tratamiento, y tromboprofilaxis inadecuada, cuando cumpliendo criterios de necesidad no recibía tratamiento con HBPM (inadecuación por defecto) o no cumpliendo criterios se le administraba HBPM (inadecuación por exceso).
Las variables independientes recogidas fueron edad, sexo, servicio (médico/quirúrgico), días de estancia, muerte, necesidad de anticoagulación (sí/no), administración de HBPM (sí/no), número de dosis de heparina/día, cantidad/dosis, complicaciones debidas a la HBPM, comorbilidad (sin enfermedad asociada/una o más enfermedades).
Análisis estadístico
Se describe cada una de las variables y a continuación se compara la adecuación de la TP según la edad, el sexo, el servicio de alta y el resto de las variables consideradas. Para estimar la significación estadística de las diferencias se utilizó la prueba de la x2 y los datos fueron procesados con el paquete estadístico SPSS 11.0.
Resultados
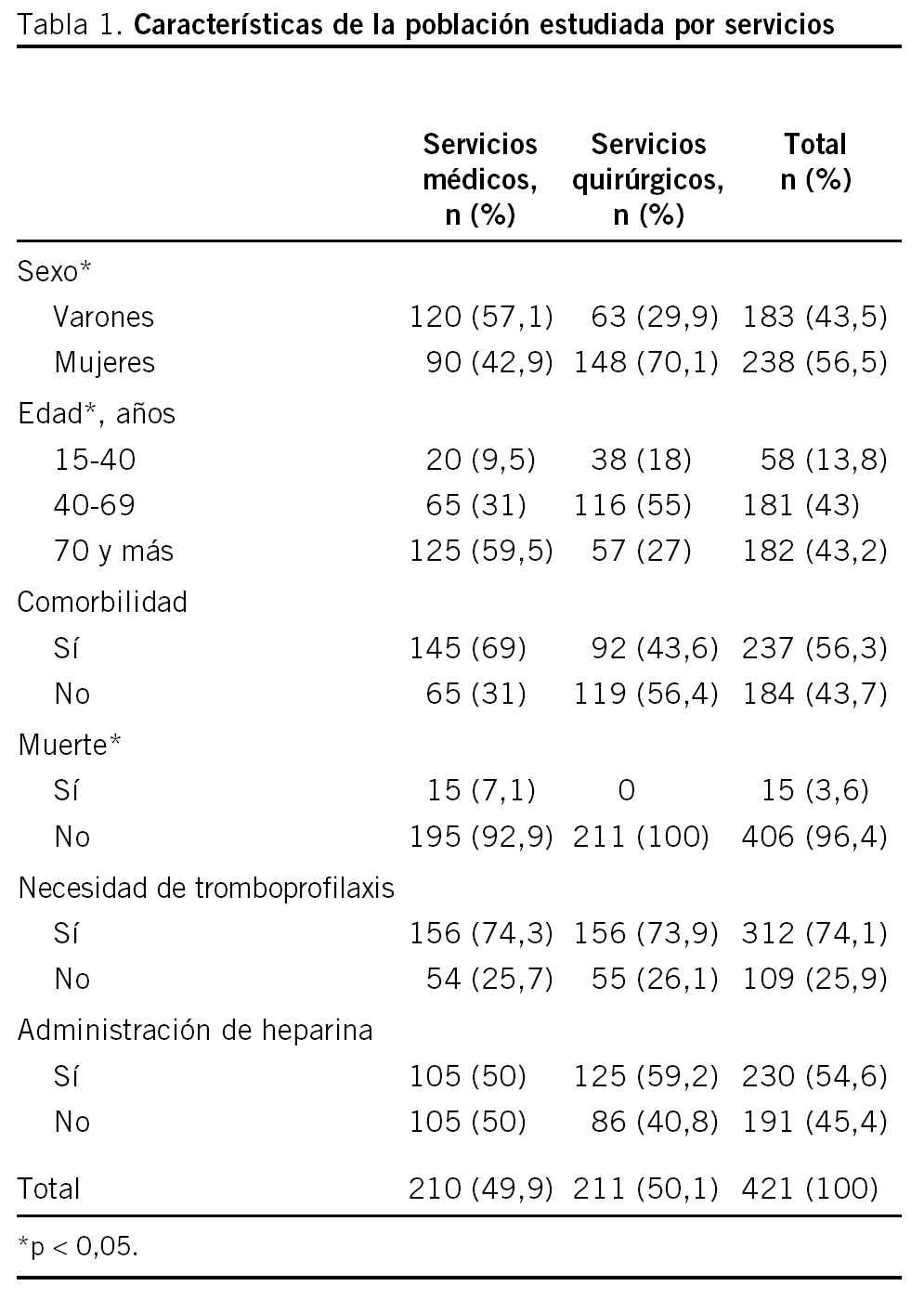
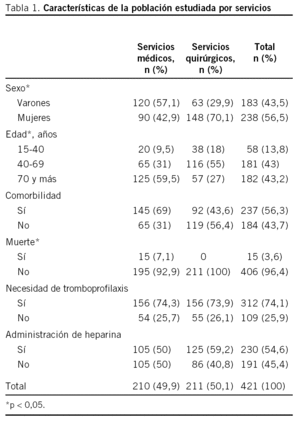
Se estudió a un total de 421 pacientes, 210 de servicios médicos (SM) (49,9%) y 211 de servicios quirúrgicos (SQ) (50,1%); la media de edad fue significativamente más alta en los SM (67,7 años; intervalo de confianza [IC] del 95%, 65,5-69,9) que en los SQ (57,2 años; IC del 95%, 54,7-59,7), con predominio de los pacientes mayores de 70 años en los SM (59,5%) y entre 40 y 69 años en los SQ (55,0%); las mujeres fueron mayoría en los SQ (70,1%) y los varones, en los SM (57,1%); la comorbilidad en los SM fue mayor (69,0%) que en los SQ (43,6%). Durante el ingreso se produjeron 15 (7,1%) muertes, todas en los SM (18,1%) (tabla 1), y la estancia media fue de 9,0 días, sin diferencias entre servicios (SM, 9,1 días; IC del 95%, 8,1-10,1; SQ, 8,83 días; IC del 95%, 7,5-10,1).
La TP fue necesaria en el 74,1% de los pacientes (312), sin diferencias significativas entre servicios (tabla 1). En los SM la necesidad de tromboprofilaxis fue mayor entre los varones (59,0%) y en los mayores de 70 años (59,5%), mientras que en los SQ predominó en las mujeres (71,8%) y en el grupo de edad de 40-69 años (60,3%). En los SQ, los pacientes con necesidad de TP tuvieron una estancia media más larga (10,4 días; IC del 95%, 8,8-12,1) que los pacientes sin necesidad (4,3 días; IC del 95%, 3,2-5,4), mientras que en los SM no se observaron diferencias significativas.
Se administró HBPM al 54,6% de los pacientes ingresados (230), sin diferencias entre servicios (tabla 1), el porcentaje de pacientes que recibieron HBPM aumentó con la edad. A la mayoría de los pacientes (91,3%) se les administró una dosis única de heparina; los pacientes con 2 dosis de heparina (19) pertenecen todos a los SM. Casi la mitad de los pacientes (44,6%) recibieron 20 mg de heparina/día y se observaron complicaciones directamente relacionadas con la heparina en 5 (1,7%) pacientes, todos ellos mujeres, 3 en SM y 2 en SQ.
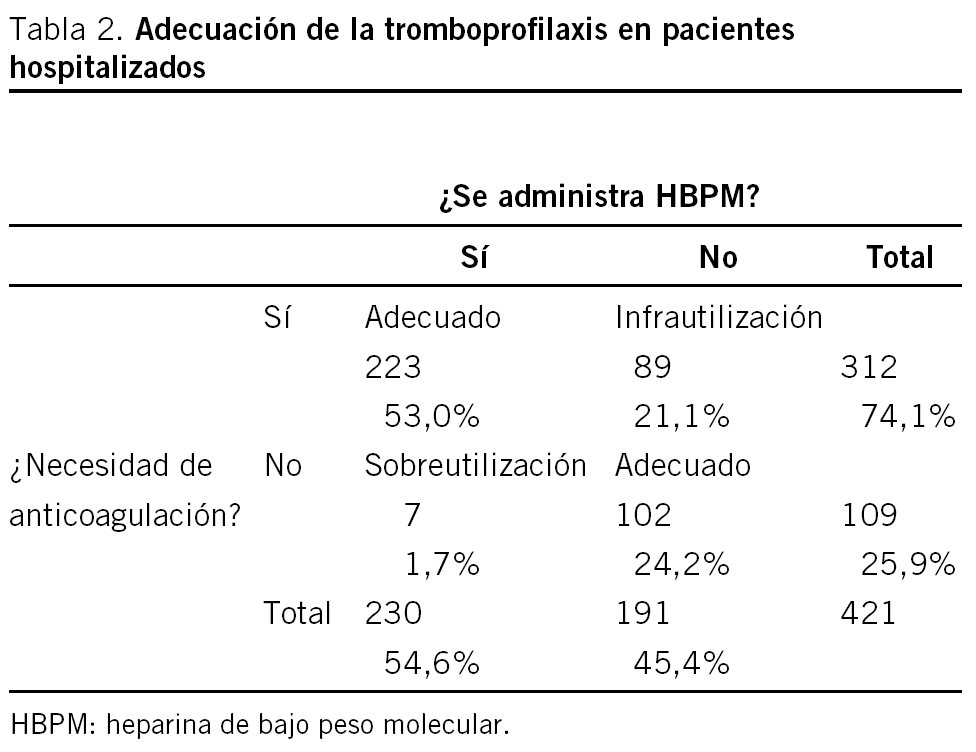
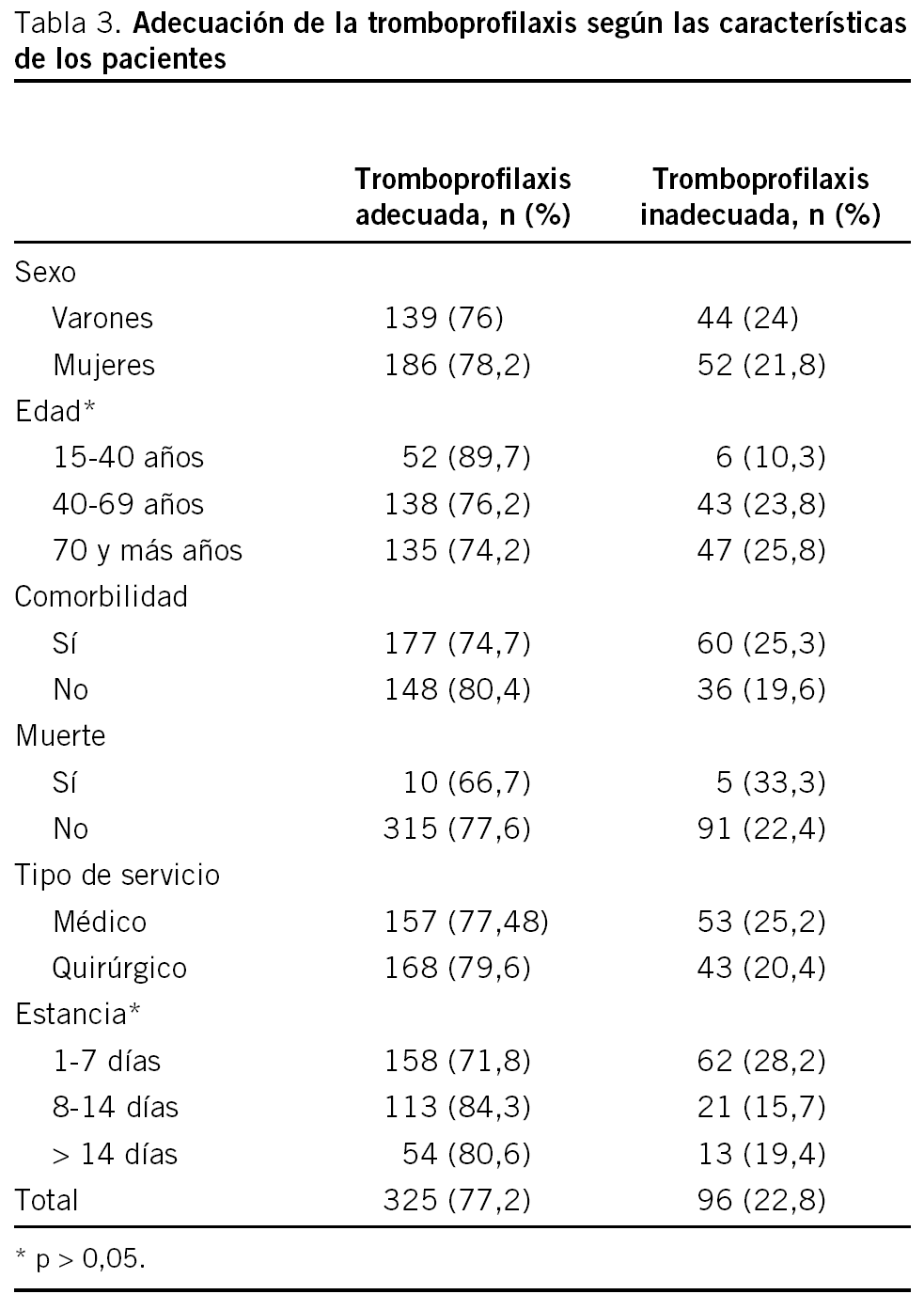
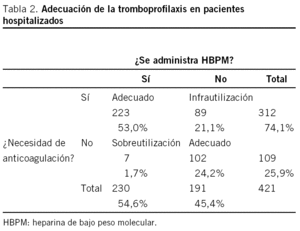
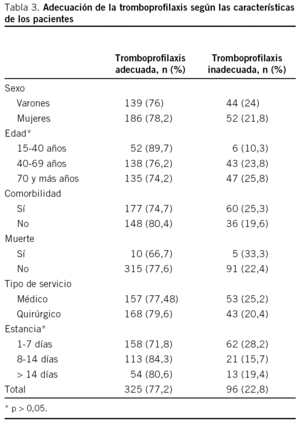
La TP fue inadecuada en el 22,8% de los pacientes (96), la mayor parte de la inadecuación fue por defecto (21,1%) pacientes que deberían estar anticoagulados y no lo están mientras que la inadecuación por exceso pacientes que no necesitaban anticoagulación y se les administró heparina fue escasa (1,7%) (tabla 2). La inadecuación de la TP fue significativamente menor en los pacientes menores de 40 años (10,3%) y mayor en los pacientes con una estancia media menor de 8 días (28,2%) (tabla 3). No se observaron diferencias en la inadecuación de la TP entre SM y SQ, aunque la estancia media más corta en los pacientes con TP inadecuada se observó en los SQ pero no en los SM.
Discusión
Los resultados de este estudio ponen de manifiesto que la tromboprofilaxis es inadecuada en casi la cuarta parte de los pacientes hospitalizados (22,8%), y que la inadecuación se debe, en la mayor parte de los casos, a infrautilización (21,1%), mientras que la sobreutilización es escasa (1,7%).
La proporción de pacientes con TP inadecuada observada está en los límites bajos de la referida en la literatura médica11-16; no obstante, hay que tener en cuenta a la hora de comparar los resultados que los estudios difieren en cuanto a la metodología, los servicios hospitalarios incluidos y, sobre todo, los criterios explícitos utilizados que han sido adaptados de diversas GPC. Diferencias entre SM y SQ se han observado en algunos estudios13.
El grado de inadecuación podría estar subestimado, ya que sólo se ha tenido en cuenta la administración o no de HBPM en función de los criterios explícitos, y un trabajo realizado en Canadá21 ha observado que un 47,7% de la inadecuación se debe a no administrar anticoagulantes, un 22,7% a una duración incorrecta y un 20,5% a una profilaxis inadecuada.
La menor edad y la estancia media más corta, asociadas a la inadecuación indican que los clínicos están más motivados en la TP de los pacientes más jóvenes y que en los procesos que precisan una hospitalización corta no se valora adecuadamente el riesgo de TP.
La infrautilización de la TP, si bien es inferior a la observada en otros estudios11-16, implica que un volumen importante de pacientes hospitalizados están expuestos innecesariamente a un riesgo de TEP que podría evitarse con la administración de HBPM.
La sobreutilización de la TP es muy baja (1,7%) muy inferior a la observada en otros estudios11,15; esto implica que cuando los clínicos prescriben heparina para la profilaxis de la TEP la prescriben bien (97%), pero casi la mitad de los pacientes a los que no se prescribe heparina deberían recibirla (45,4%), y esta pauta de prescripción es similar tanto en los servicios médicos como en los quirúrgicos.
Las diferencias de edad y sexo observadas entre los pacientes de los servicios médicos y quirúrgicos son las esperadas en función de las enfermedades y procesos que unos y otros atienden. La estancia media más prolongada de los pacientes con necesidad de TP en los SQ orientaría a una mayor complejidad/gravedad del proceso en este grupo de pacientes.
En cuanto a las limitaciones, se debe citar las inherentes a los estudios retrospectivos, ya que la calidad de la historia clínica puede repercutir en los resultados; así, el porcentaje de obesos encontrados (2,1%) y las complicaciones asociadas a la administración de la HBPM (1,7%) parecen excesivamente bajas y podrían estar relacionadas con una falta de registro en la historia clínica; en todo caso, este probable infrarregistro no influiría en el objetivo principal del estudio.
Otra limitación se refiere a las GPC utilizadas para definir la necesidad de TP, ya que estas guías no están validadas, al igual que las utilizadas en los trabajos revisados11,13,15,21, por lo que la comparación de resultados debe realizarse con cierta cautela.
Aunque hay evidencia sobre la eficacia de las HBPM para prevenir la enfermedad tromboembólica en pacientes de riesgo6-8, la asociación de algunos factores o su combinación con el riesgo de TEP no está tan clara, de ahí la existencia de un cierto grado de incertidumbre que se manifiesta en la publicación de diversas GPC, tanto generales como específicas para determinados hospitales, servicios y diagnósticos. Por ello, la confección de una GPC basada en la evidencia científica actual y validada sería de gran interés para continuar los estudios sobre TP y la evaluación de intervenciones para mejorar su utilización.
La alta incidencia de TEP en pacientes hospitalizados, su elevada mortalidad, la dificultad para realizar un diagnóstico precoz, la disponibilidad de fármacos de demostrada eficacia en la prevención de la TEP, con un coste asequible, y la infrautilización de la TP, por lo que pacientes que podrían beneficiarse de una terapia eficaz no la están recibiendo, sientan la necesidad de intervenir sobre los médicos y cirujanos para mejorar la TP en pacientes hospitalizados.
Algunos estudios observan un incremento importante de la adecuación de la TP tras un programa educativo diseminando GPC entre los cirujanos22; sin embargo, la diseminación pasiva de GPC no parece suficiente para mejorar la TP, por ello se recomienda el uso de estrategias múltiples, diseminación de GPC, incorporando recordatorios a los clínicos en soporte informático o en papel y la realización de auditorías con posterior información para obtener unos resultados óptimos23.
Manuscrito recibido el 7 de noviembre de 2005 y aceptado el 1 de diciembre de 2006
Correspondencia: Dr. D. Oterino de la Fuente.
El Puerto, 46. 33457 Santa María del Mar. Asturias. España.
Correo electrónico: davidoterino@wanadoo.es