Introducción: El sobrepeso y la obesidad son problemas que afectan al 70% de la población mexicana entre 30 y 60 años de edad. La obesidad central se relaciona con una probabilidad aumentada de padecer una malignidad hematológica. Se estudian estos problemas en pacientes con linfoma.
Material y métodos: Se determinaron el peso, talla, circunferencia de cintura (CC) y presión arterial de 74 pacientes con el diagnóstico de linfoma de Hodgkin (LH) y linfoma no Hodgkin (LNH). La presencia de sobrepeso y obesidad se estableció de acuerdo a los criterios de índice de masa corporal (IMC) de la organización Mundial de la Salud (OMS) y los de la Norma Oficial Mexicana (NOM).
Resultados: De acuerdo a los criterios de la NOM se encontró que el 44% de los pacientes con LH y el 53.1% de los pacientes con LNH presentaron obesidad, según la OMS sólo el 20% de los pacientes con LH y el 22.4% con LNH tenían obesidad. Al analizar la CC según la NOM, se observó que fue > 80 cm en el 64.3% de las mujeres con LH y en el 63.2% de aquellas con LNH. En el caso de los hombres, el 45.5% de los pacientes con LH y el 56.7% de aquellos con LNH presentaron una CC > a 90 cm.
Conclusiones: Ambos grupos presentaron tasas de obesidad altas, lo cual podría deberse en parte a los efectos de la quimioterapia y radioterapia, por lo que es necesario que se incorpore el diagnóstico y vigilancia nutricional desde el inicio del tratamiento.
Background: Overweight and obesity are problems that affect about 70% of the Mexican population between 30 and 60 years of age. Central obesity is associated with an increased likelihood of developing a hematologic malignancy.
Material and methods: We determined weight, height, waist circumference (WC) and blood pressure of 74 patients diagnosed with Hodgkin lymphoma (HL) and Non Hodgkin lymphoma (NHL) referred to the Hematology Department of the "Dr. José E. González" University Hospital from August 2011 to April 2012. The presence of overweight and obesity was established according to the body mass index (BMI) criteria of the World Health Organization (WHO) and that of the "Norma Oficial Mexicana" (NOM).
Results: According to the NOM criteria it was found that 44% of patients with HL and 53.1% of patients with NHL were obese. When analyzing the WC under the criteria of the NOM it was observed that WC was > 80 cm in 64.3% of women with LH and 63.2% of those with NHL, among male patients with HL 45.5% had a WC > 90 cm, whereas 56.7% of patients with NHL reached this measurement.
Conclusion: Both groups of lymphoma patients had high rates of obesity, which may be partly due to the effects of chemotherapy and radiotherapy, in consequence, it is necessary to incorporate a diagnosis and nutritional surveillance program since the beginning of treatment.
Introducción
Las enfermedades crónicas, que incluyen la diabetes mellitus (DM) y la hipertensión arterial (HTA), se han incrementado con el paso de los años, siendo en nuestro país una importante causa de morbilidad y mortalidad. La obesidad es un factor que juega un papel importante en el desarrollo de estas enfermedades.1 El sobrepeso y la obesidad son problemas que afectan a cerca de 70% de la población mexicana entre los 30 y 60 años, en ambos sexos.1
El índice de masa corporal (IMC) es la manera más usada para medir la grasa corporal y existen dos clasificaciones utilizadas en México, la propuesta por la Organización Mundial de la Salud (OMS) y la establecida en la Norma Oficial Mexicana (NOM).2,3
En la Encuesta Nacional de Salud y Nutrición 2006 (ENSANUT), se observó una prevalencia de obesidad de 34.5% en mujeres mexicanas mayores de 20 años, mientras que en los varones fue de 24.2%. En cuanto al sobrepeso, la prevalencia es mayor en los hombres con 42.5% contra 37.4% para la población femenina.4 La prevalencia de peso excesivo en el estado de Nuevo León fue de 71% en adultos mayores de 20 años (69.1% para hombres y 72.5% para mujeres).4
La circunferencia de cintura (CC) se utiliza actualmente como indicador de grasa intraabdominal, y se toma en consideración como uno de los parámetros necesarios para diagnosticar el síndrome metabolico.5
Para la CC se utilizan dos clasificaciones: la propuesta por el Adult Treatment Panel III (ATP-III) del National Cholesterol Education Program (NCEP), la cual define como punto de corte en hombres > 102 cm y en mujeres > 88 cm, como indicadores de riesgo de síndrome metabólico. Esta circunferencia ha sido propuesta también como punto de corte indicador de alto riesgo de enfermedades crónicas por el Instituto Mexicano del Seguro Social (IMSS).6 Por su parte, la Secretaría de Salud (SSA) clasifica como circunferencia abdominal saludable aquella ≤ 80 cm en mujeres y ≤ 90 cm en hombres.2
Los datos anteriores son relevantes debido a que la obesidad central se encuentra relacionada con una probabilidad aumentada de padecer alguna malignidad hematológica,7 y su relación con un incremento en la mortalidad ha sido señalada en varios estudios.8,9
Un estudio realizado en niños mexicanos con linfoma y otros tumores sólidos demostró que el porcentaje de grasa aumentó en aquellos con linfoma que recibieron corticoesteroides en comparación con el grupo de niños con tumores sólidos, en los cuales no hubo ningún cambio en la grasa corporal.10
La obesidad, sin embargo, no siempre está asociada a un mal pronóstico en pacientes con enfermedades hematológicas. En un estudio realizado en nuestro país en un grupo de pacientes que recibieron trasplante de células hematopoyéticas en el que se estratificó su IMC antes del trasplante, los resultados demostraron que los pacientes con sobrepeso tuvieron mejor pronóstico y una mediana de supervivencia de 22 meses vs 12 de los pacientes con IMC normal.11
En el año 2003 en México el linfoma no Hodgkin (LNH) constituyó la tercera causa de cáncer en hombres (7.83% de las neoplasias registradas), después del cáncer de piel y próstata. En mujeres, el linfoma fue la sexta causa de cáncer (3.97% del total de cáncer en este sexo).12
El propósito de este estudio fue determinar las características antropométricas y el IMC, así como la prevalencia de obesidad y sobrepeso, en adultos del noreste de México con diagnóstico de cualquier tipo de linfoma.
Material y métodos
Se trató de un estudio descriptivo, observacional y transversal realizado en el Hospital Universitario "Dr. José Eleuterio González", en pacientes que acudieron a consultar al Servicio de Hematología del Departamento de Medicina Interna durante el periodo de agosto del 2011 a abril del 2012.
Se estudiaron 74 pacientes mayores de 18 años de ambos sexos con el diagnóstico de LH o LNH, que se encontraban en tratamiento, vigilancia o recién diagnosticados.
Se llevó a cabo la toma de medidas antropométricas, incluidas peso, talla, y CC. Se utilizó una báscula clínica con estadímetro y una cinta antropométrica. Además se midió la presión arterial sistólica y diastólica mediante un baumanómetro aneroide. Las mediciones fueron realizadas por el mismo observador.
El IMC se determinó empleando la fórmula peso/talla2 y se categorizó así: peso bajo (IMC < 18.5), peso normal (IMC = 18.5-24.9), sobrepeso (IMC = 25-29.9) y obesidad (IMC ≥ 30), según la OMS. También se utilizaron los criterios establecidos por la NOM, según esta última, se define como sobrepeso al estado caracterizado por la existencia de un IMC ≥ 25 Kg/m2 y la obesidad como un IMC ≥ 27 Kg/m2.2
Se analizó cada grupo histológico de linfoma por separado, obteniéndose las medianas y rangos de edad, peso, talla, cintura, IMC y medias de presión arterial sistólica y diastólica, así como la presencia de comorbilidades relacionadas a la obesidad como DM, HTA, infarto agudo al miocardio (IAM) y evento vascular cerebral (EVC) antes y después del tratamiento.
Las variables cuantitativas se evaluaron utilizando la prueba t de Student, mientras que las variables cualitativas se analizaron por medio de la prueba exacta de Fisher. Se utilizó el coeficiente de correlación de Pearson para las variables cuantitativas. Esta información se procesó con el programa estadístico SPSS versión 17.0 para Windows.
Resultados
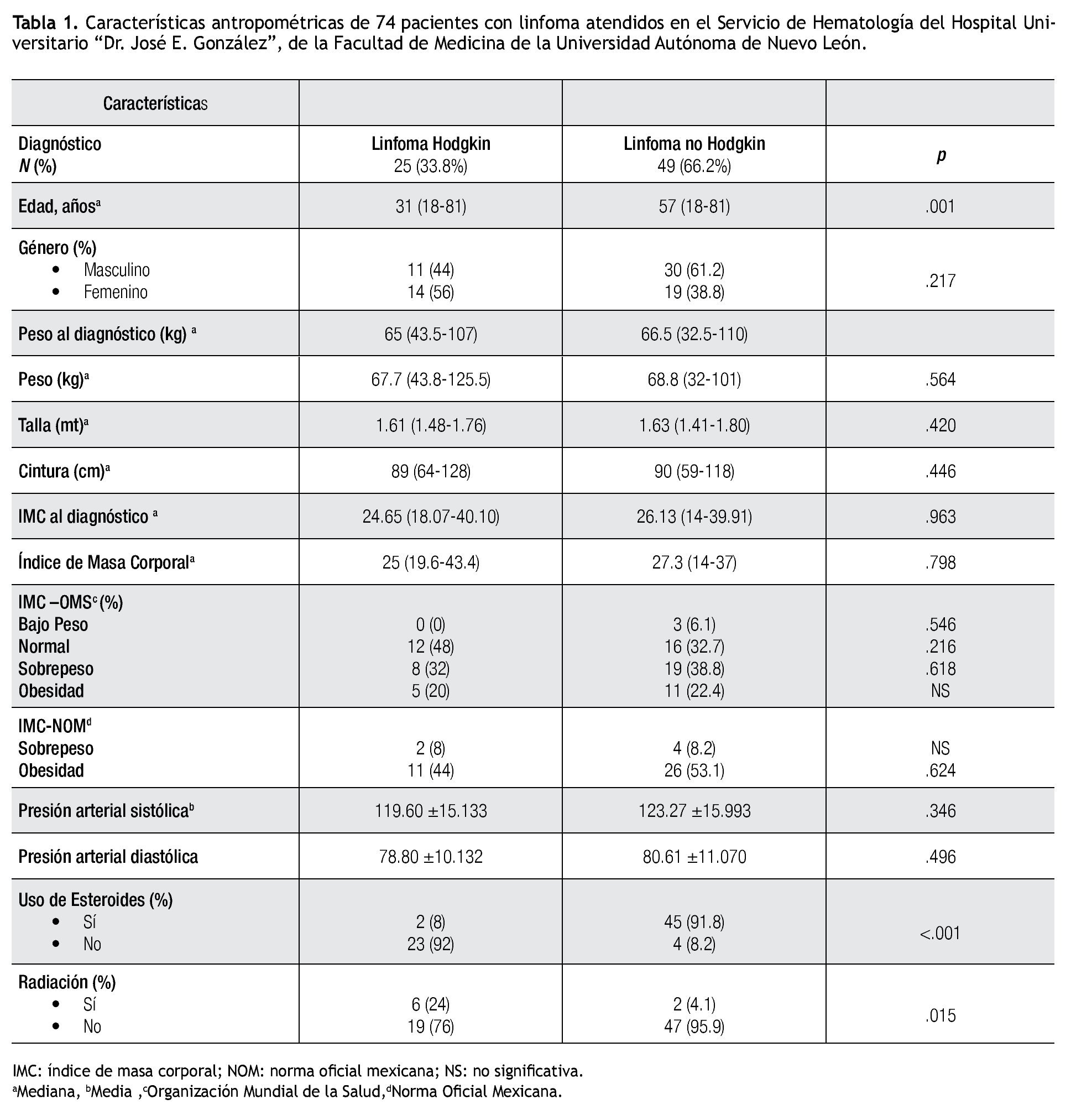
Se analizaron 25 pacientes (33.8%) con LH y 49 pacientes con LNH (66.2%).
La mediana de edad de los pacientes con LH fue de 31 años, comparada con una mediana de 57 años en aquellos con LNH. La mediana del peso al momento del diagnóstico en los pacientes con LH fue 65 Kg (43-107.7), mientras que en los pacientes con LNH se obtuvo una de 66.5 Kg (32.5-110) (p=0.685). La mediana de peso al momento de la evaluación fue de 67.7 Kg (43.8-125.5) y 68.8 Kg (32-101) para LH y LNH, respectivamente (p=0.564). La mediana de IMC al diagnóstico fue menor en comparación con la mediana de IMC al momento de realizar la evaluación para la inclusión en el estudio (Tabla 1).
De acuerdo a los criterios de la NOM se encontró que el 44% de los pacientes con LH y el 53.1% de los pacientes con LNH presentaron obesidad. En contraste, al utilizar los criterios de la OMS, sólo el 20% de los pacientes con LH y el 22.4% con LNH presentan obesidad (Tabla 1).
El 91.8% de los pacientes con LNH utilizó esteroides en algún momento en su terapia, en contraste con el 2% de los pacientes con LH. De los ocho pacientes que recibieron radiación (seis con LH y dos con LNH), cinco presentaron obesidad según la NOM.
Al analizar la CC bajo los criterios de la NOM, se observó que fue > 80 cm en el 64.3% de las mujeres con LH y en el 63.2% de aquellas con LNH (p=0.957). En el caso de los hombres, el 45.5% de los pacientes con LH y el 56.7% de los pacientes con LNH presentaron una CC > 90 cm (p=0.566). Cuando se compararon los géneros existió diferencia estadística (p<0.010), lo que es de esperarse. En contraste, al aplicar los criterios del NCEP-ATP III, se observó que fue > 88 cm en el 50% de las mujeres con LH y en el 52.7% de aquellas con LNH (p=No significativa). En el caso de los hombres, el 18.2% de los pacientes con LH y el 30% de los pacientes con LNH presentaron una CC > 102 cm (p=0.566).
La presión arterial sistólica se encontró por arriba de 130 mmHg en el 12% de los pacientes con LH y en el 18.4% de los pacientes con LNH. Más del 40% de los pacientes en ambos grupos de linfomas presentaron una presión arterial diastólica > 85 mmHg.
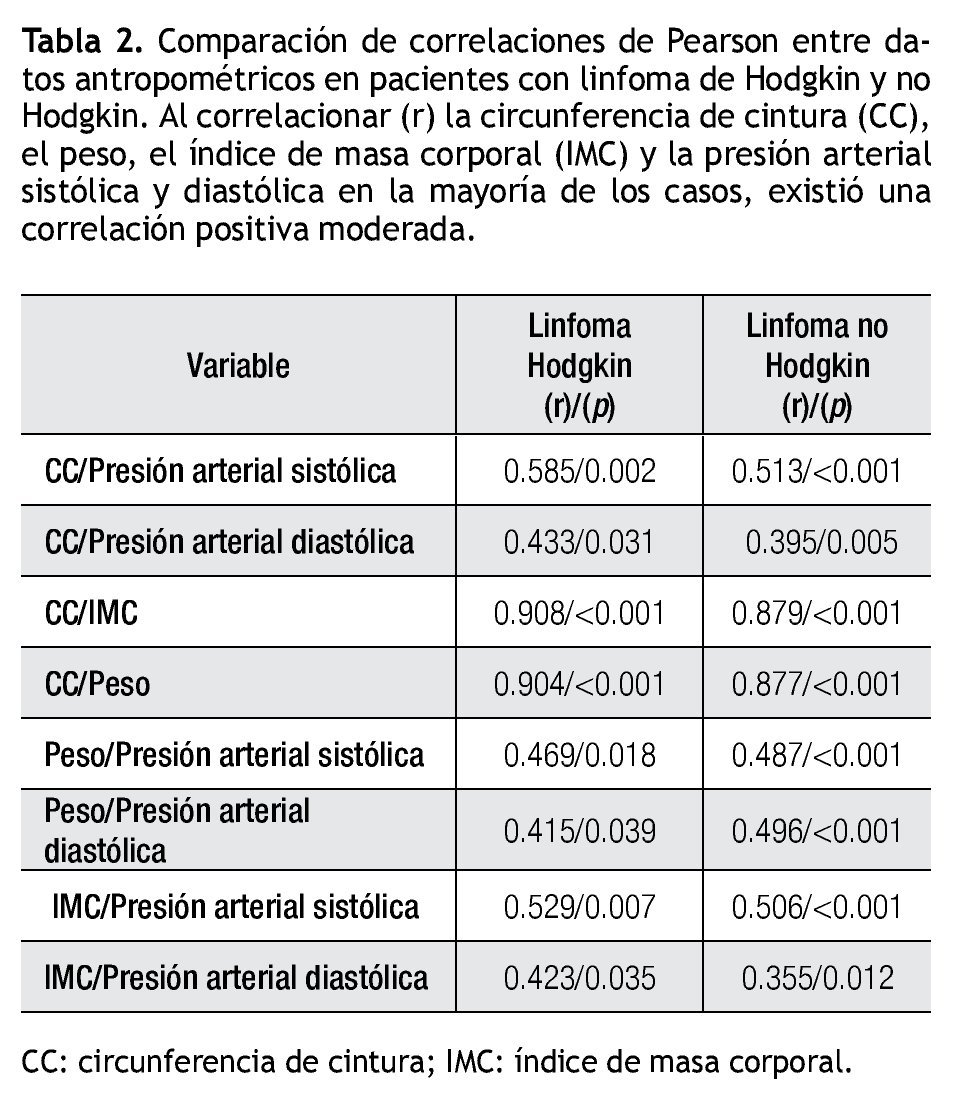
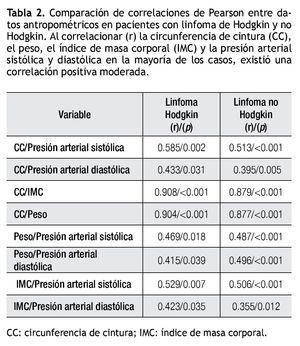
Al correlacionar la CC, peso, IMC y presión arterial sistólica y diastólica, en la mayoría de los casos existió una correlación positiva moderada, alcanzando una correlación positiva muy alta cuando se compararon las variables CC/IMC y CC/peso en ambos grupos (Tabla 2).
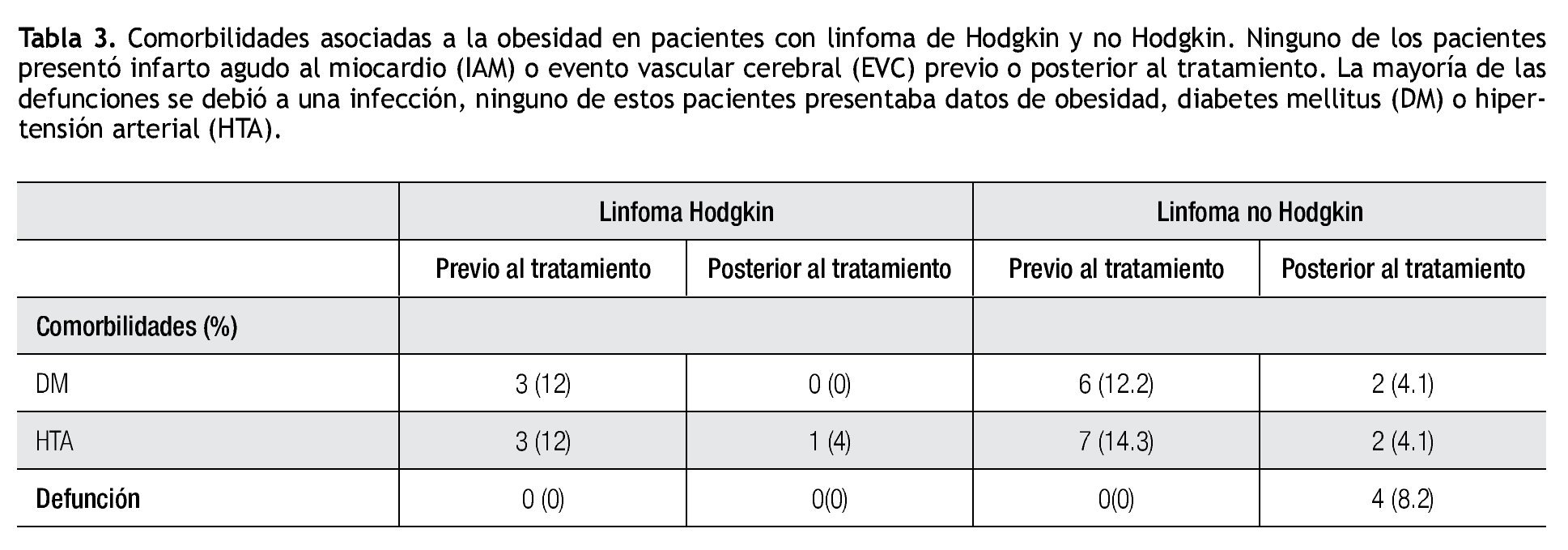
El 12% de nuestros pacientes con LH contaba con el diagnóstico de DM e HTA antes de recibir tratamiento, al igual que casi el 15% de los pacientes con LNH. Después de recibir el tratamiento, el 4% de los pacientes con LH y el 4.1% del grupo de LNH desarrolló HTA, al comparar ambos grupos esto no fue significativo. Ninguno de nuestros pacientes con LH desarrolló DM posterior al tratamiento, en contraste con el 4.1% de los pacientes con LNH, al comparar ambos grupos no hubo diferencia estadística (p=0.546).
Cuando se analizó el uso de esteroides en el tratamiento de los pacientes y su relación con el desarrollo de DM, no existió diferencia estadística (p=0.530), tampoco la hubo cuando se consideró la obesidad como factor de riesgo para desarrollar DM (p=0.388)
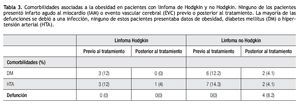
Los resultados de pacientes que desarrollaron DM, HTA, IAM o EVC después del tratamiento, incluyendo quimioterapia y radiación, así como el número de defunciones, se muestran en la Tabla 3.
Se encontró una p<0.001 cuando se comparó la variable edad entre ambos diagnósticos, lo que era de esperarse. Las medianas y medias obtenidas, así como las comparaciones entre ambos diagnósticos se encuentran en la Tabla 1.
Discusión
La obesidad es una de las enfermedades crónicas que tienen mayor prevalencia en personas que han presentado algún tipo de cáncer en la infancia, como en el caso de pacientes con leucemia linfoblástica aguda.13 En contraste, en pacientes con LH y LNH este aspecto no está bien documentado y existe escasa investigación al respecto.
Los hombres obesos presentan tasas de mortalidad por cáncer un 52% mayor que los hombres con peso normal, mientras que las mujeres obesas mueren de cáncer a una tasa un 62% más alta que las mujeres con peso normal.14 Algunos investigadores consideran que la relación entre obesidad y la aparición de LNH se debe principalmente a una acumulación de grasa en el adipocito, el cual al ser más grande secreta mayores cantidades de citocinas proinflamatorias, como leptina, interlucina 6 y factor de necrosis tumoral a. Estas citocinas causan una alteración en la respuesta de las células T y B, provocando que estas últimas proliferen y se diferencien, y que gradualmente evolucionen a LNH.15
Estas tasas altas de obesidad, confirmadas en nuestro grupo de estudio, probablemente se explican en parte por las modificaciones en el estilo de vida, incluyendo una disminución en la realización de actividad física así como cambios en los hábitos de alimentación, incluyendo componentes en la dieta que han sido asociados al desarrollo de LNH, como alimentos altos en grasas, excesivo consumo de productos lácteos y carnes que consumen los pacientes con enfermedades hematológicas, y principalmente los que viven en el norte del país. Además algunos autores han sugerido que individuos obesos con LNH son diferentes a los individuos normales en cuanto a opciones de tratamiento, respuesta al tratamiento, tasas de progresión, y tiempo de sobrevida.16 Lo anterior debido a que en pacientes que presentan un IMC > 28 Kg/m2 se ha encontrado un menor depósito de los fármacos empleados en la quimioterapia en los tejidos. Estos pacientes no pueden recibir mayores dosis por los efectos tóxicos del tratamiento sobre otros órganos no hematológicos.17
Aunado a esto, ciertos fármacos utilizados en la quimioterapia como la prednisona, estimulan el apetito, elevan la concentración plasmática de glucosa y estimulan la lipogénesis en ciertos depósitos de tejido adiposo.18 En nuestro estudio más del 90% de los pacientes con LNH utilizó este medicamento, y al momento de analizar la mediana de peso al diagnóstico y de la evaluación encontramos que la segunda fue mayor que la primera, aunque sin alcanzar significancia estadística. Este tratamiento podría ayudar a explicar la prevalencia más alta de obesidad que presentan los pacientes con LNH (Tabla 1).
Además, dos tercios de los pacientes de nuestro estudio que recibieron radioterapia presentaron obesidad según la NOM, lo cual concuerda con los resultados obtenidos en otros estudios que muestran que el uso de radioterapia se asocia con el sobrepeso y obesidad, además de una alta prevalencia en estos pacientes de síndrome metabólico.
Está bien documentado que el tratamiento expone a estos pacientes a un mayor riesgo de presentar enfermedades cardiovasculares y DM a largo plazo. La mitad de nuestros pacientes presentaron sobrepeso y obesidad, lo cual aumenta este riesgo y además los predispone a presentar estas comorbilidades a temprana edad.19
Es importante hacer notar que, dependiendo de los criterios para IMC utilizados, los resultados de obesidad pueden variar hasta en la mitad del porcentaje, siendo mayor con los criterios de la NOM. Lo mismo ocurre en los resultados de CC, los cuales muestran una disminución de casi el 50%, cuando se aplican los criterios NCEP-ATPIII.
Como se muestra en los resultados, hasta el 20% de los pacientes con LNH presentaron una presión arterial sistólica > 130 mmHg, a pesar del uso de doxorrubicina, la cual puede tener como efecto secundario cardiopatía e hipotensión. Estos datos contrastan con los de otro estudio, en el que no se encontró un aumento o disminución en la presión arterial en pacientes con linfoma que utilizaron esta antraciclina.20 Factores adicionales a considerar son que la mediana de edad de estos pacientes, de 57 años, incluye el grupo que desarrolló HTA esencial, en contraste con la mediana de 31 años de los pacientes con LH.
En estudios previos se encontró que una CC elevada está relacionada con el riesgo de padecer linfoma, especialmente LNH. En nuestro grupo de estudio la prevalencia elevada de CC estuvo presente en más del 50% de mujeres y hombres.7
A una media de seguimiento de 20 meses el IMC no presentó variaciones extremas en ninguno de los dos grupos, el cambio más importante se observó en los pacientes con LH, que al momento del diagnóstico presentaron una mediana de IMC que los colocaba en el rango de peso normal (IMC = 24.65), mientras que al momento de realizar la evaluación se documentó una mediana de IMC = 25, lo cual los clasifica en el rango de sobrepeso. Esto contrasta con el grupo de pacientes con LNH, el cual presentó una mediana de IMC = 26.13 considerado como sobrepeso y en la evaluación una mediana de IMC = 27.3, lo que corresponde a obesidad, lo anterior de acuerdo a la clasificación de la NOM.
En conclusión, nuestros pacientes con cualquier tipo de linfoma presentan tasas de obesidad altas, lo cual podría deberse en parte a los efectos de la prednisona y al estilo de vida asociado al sedentarismo, además de la composición de la dieta en esta región del país. Por lo anterior y debido a que el tratamiento actual de los linfomas tiene una elevada tasa de éxito, disminuyendo la mortalidad y aumentando la supervivencia a largo plazo, es necesario que como parte integral de este tratamiento se incorpore el diagnóstico y vigilancia nutricional desde el inicio de la terapia para prevenir el desarrollo de enfermedades relacionadas con la obesidad en este grupo de pacientes.
Recibido: Mayo 2012. Aceptado: Junio 2012
Correspondencia:
Dr. José Carlos Jaime Pérez,
Servicio de Hematología, Hospital Universitario "Dr. José E. González"
Edificio "Dr. Rodrigo Barragán", 2° piso, Av. Madero y Gonzalitos S/N,
Col. Mitras Centro, Monterrey, Nuevo León, México, C.P. 64460,
Tel/fax:+52(81) 1257 2905 y 06.
Correo electrónico: carjaime@hotmail.com