explorar la influencia de los determinantes sociales de la salud en la etiología, el proceso diagnóstico, el tratamiento, la vivencia de la enfermedad y la supervivencia del cáncer de mama.
Métodosrevisión exploratoria de la literatura. Se consultó la base Pubmed, donde se identificaron artículos publicados entre los años 2019 y 2022. Los criterios de inclusión fueron: sexo femenino y artículos del tipo revisión, los informes de casos y/o la revisión sistemática.
Resultadosla edad avanzada, la obesidad, el consumo de alcohol y/o tabaco aumentaron el riesgo de esta enfermedad. La pobreza se asoció con un diagnóstico premenopáusico más agresivo y con una supervivencia más pobre, el bajo nivel educativo derivó en un diagnóstico tardío y una tasa de supervivencia más baja, la raza negra se asoció a un diagnóstico tardío, estadios más avanzados y subtipos más agresivos del mismo. La dieta mediterránea y la actividad física fueron factores protectores. Otros determinantes sociales como la religión, el apoyo social o las condiciones laborales influyeron en menor o mayor medida en el cáncer de mama.
Conclusioneslos determinantes sociales contribuyen a las desigualdades existentes en cada una de las etapas del proceso que esta enfermedad conlleva. Se necesitan intervenciones eficaces que tengan en cuenta los contextos sociales y ambientales.
To explore the influence of the social determinants of health in the etiology, diagnostic process, treatment, experience of disease and survival of breast cancer.
MethodsExploratory review of the literature. The Pubmed database was consulted, where articles published between 2019-2022 were identified. The inclusion criteria were female gender and articles of the review, case report and/or systematic review type.
ResultsAdvanced age, obesity, alcohol and/or tobacco consumption increased the risk of this disease. Poverty was associated with more aggressive premenopausal diagnosis and poorer survival, low educational level led to later diagnosis and lower survival rate, black race was associated with later diagnosis, more advanced stages, and more subtypes aggressive of it. The Mediterranean diet and physical activity were protective factors. Other social determinants such as religion, social support or working conditions influenced breast cancer to a lesser or greater extent.
ConclusionsSocial determinants contribute to the existing inequalities in each of the stages of the process that this disease entails. Effective interventions are needed that take into account social and environmental contexts.
El cáncer de mama en la actualidad representa un problema de salud considerable, tanto por su frecuencia y mortalidad significativas como por sus repercusiones físicas, psicológicas y económicas en la población. En la actualidad, existen varios factores de riesgo que se han asociado al cáncer de mama, si bien, su etiología parece no estar del todo clara, entre ellos: la edad, el sexo, el peso al nacer, la historia personal de enfermedad proliferativa benigna de la mama, la historia personal previa de cáncer de mama, antecedentes familiares de cáncer de mama en un familiar de primer grado, portadoras de mutaciones en los genes BRCA 1 y 2, el incremento de la densidad mamaria, medida a través de la mamografía, factores que aumenten la exposición a los estrógenos endógenos (la aparición temprana de la primera menstruación, la menopausia tardía o la nuliparidad), el uso de la terapia hormonal sustitutiva después de la menopausia, los niveles de hormona antimülleriana en las mujeres premenopáusicas, el uso de anticonceptivos orales, la exposición a radiaciones ionizantes, la obesidad, la inactividad física, el consumo de alcohol y el tabaquismo. También se han establecido factores que parecen actuar como protectores ante el cáncer de mama: la lactancia materna, la paridad, el primer parto temprano, la menarquia tardía, la menopausia temprana, consumir carotenoides y seguir una dieta mediterránea, entre otros1–3.
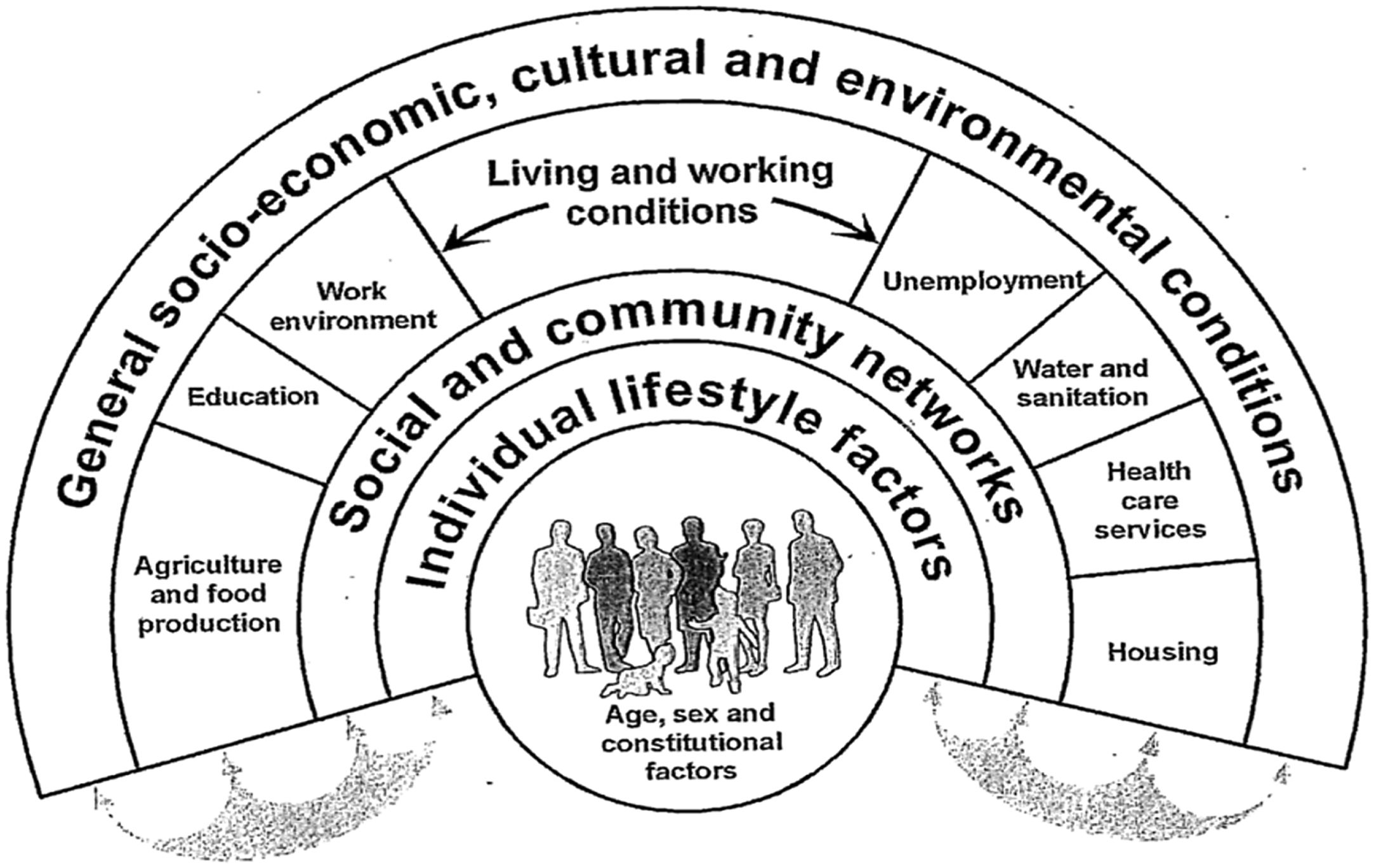
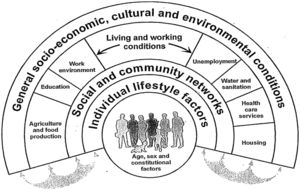
Por tanto, el cáncer de mama está asociado con el estilo de vida, que a su vez está asociado con otros factores sociales como: el nivel educativo, el barrio donde se vive, etc. La Organización Mundial de la Salud (OMS) define los determinantes sociales de la salud (fig. 1) como «las circunstancias en que las personas nacen, crecen, trabajan, viven y envejecen, incluido el conjunto más amplio de fuerzas y sistemas que influyen sobre las condiciones de la vida cotidiana». Estas condiciones son, al mismo tiempo, el efecto del reparto del poder, la riqueza y los recursos a todos los niveles (local, nacional y mundial), lo cual está sujeto a las políticas económicas y sociales aprobadas4.
Modelo de determinantes sociales de la salud5.
El objetivo del estudio fue explorar cómo influyen los determinantes sociales de la salud en la etiología, el proceso diagnóstico, el tratamiento, la vivencia de la enfermedad y la supervivencia del cáncer de mama.
MetodologíaDiseño: se realizó una revisión rápida de la literatura6 de los determinantes sociales en la salud (género, edad, nivel socioeconómico, raza o etnia, nivel educativo, situación laboral, ocupación o profesión, ingresos, religión, actividad deportiva, estilo de vida) aplicados en una enfermedad concreta, que es el cáncer de mama, con el fin de responder a la pregunta planteada en el trabajo.
Recogida de datos: para la localización de los documentos bibliográficos se consultó en Pubmed la literatura publicada en los últimos 4 años (2019-2022) con la siguiente estrategia de búsqueda: (Breast neoplasm) AND ([social factors] or [income] or [socioeconomic factors] or [religion] or [race] or [ethnic groups] or [educational status]).
Se combinaron distintos criterios de inclusión y exclusión para concretar más la búsqueda bibliográfica, citados a continuación.
Los criterios de inclusión fueron los siguientes: sexo femenino y solo se tuvieron en cuenta los artículos que se tratasen de una revisión, informe de casos y/o revisión sistemática.
Los criterios de exclusión fueron los siguientes: artículos que no fueran de ningún tipo de los especificados en los criterios de inclusión y sexo masculino.
La selección final de los artículos incluidos en esta revisión se hizo atendiendo a lo siguiente: se tuvo en cuenta y se analizó el título. En segundo lugar, se realizó una lectura del abstract de aquellos artículos considerados relevantes según el título. Por último, si surgían dudas para incluir un artículo, se realizaba la lectura del artículo completo.
Además, se realizó una búsqueda de literatura gris a través de Google, haciendo uso de palabras claves tales como «cáncer de mama» y «determinantes sociales de la salud». Con este método, se consiguieron las 7 referencias bibliográficas de interés restantes, para su posterior síntesis e inclusión en este trabajo. Todas ellas, seleccionadas por el título y la lectura superficial de la fuente.
Análisis de datos: el análisis de los 24 artículos finalmente seleccionados para su inclusión en este trabajo se realizó mediante una lectura detallada y una síntesis narrativa de los mismos. Toda la información fue ordenada por su determinante social siguiendo el modelo de determinantes sociales de la salud descrito por Dahlgren y Whitehead5.
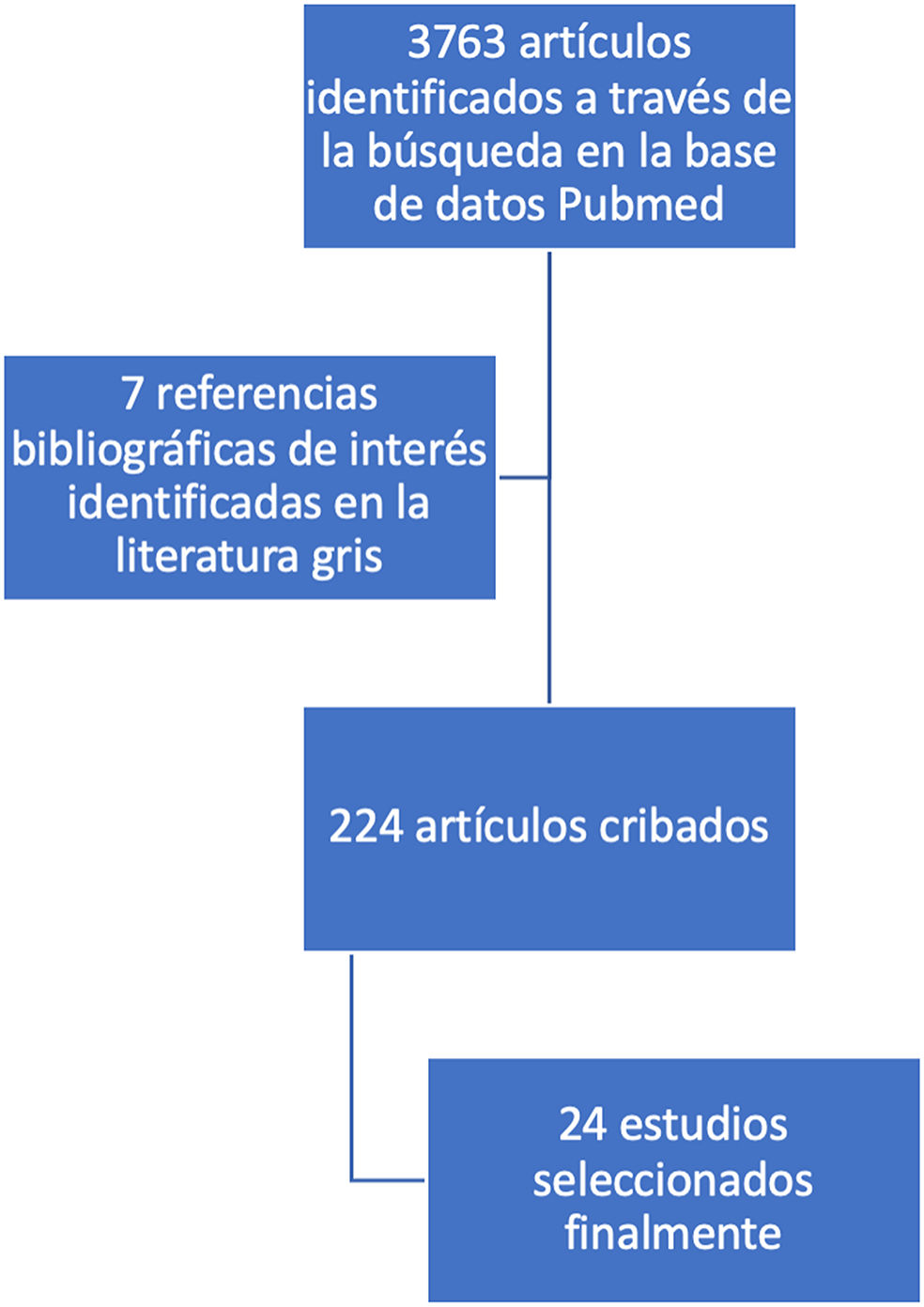
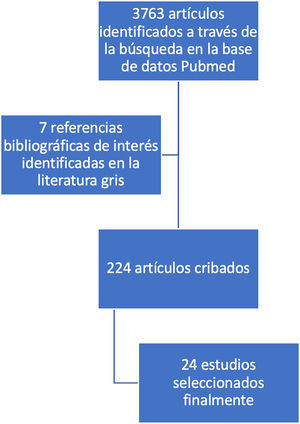
ResultadosLa figura 2 muestra el diagrama de flujo PRISMA. Se identificaron un total de 3.763 estudios a través de la búsqueda en la base de datos Pubmed. Las referencias cruzadas y una búsqueda en la literatura gris identificaron 7 estudios adicionales. Después de una revisión inicial y eliminar los duplicados se excluyeron 3.539 estudios porque no cumplían con los criterios de inclusión basados únicamente en el título y el resumen. Se revisaron en su totalidad un total de 224 manuscritos, de los cuales 200 fueron excluidos. Se incluyeron 24 estudios en el análisis final.
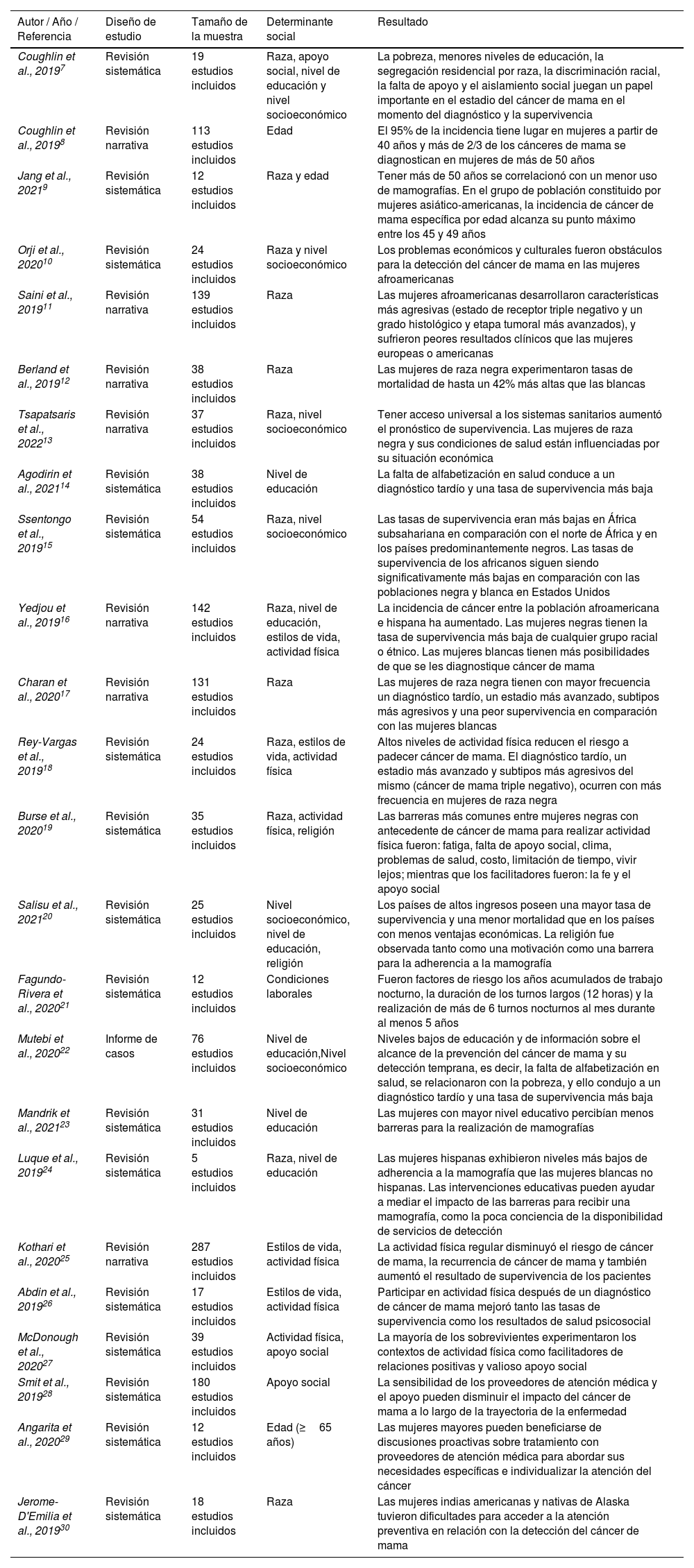
Las pacientes con cáncer de mama se ven afectadas por los determinantes sociales, entre ellos: el nivel socioeconómico (definido a través de los ingresos y la educación), la edad, la religión, las condiciones laborales, la discriminación racial y el apoyo social, entre otros. Los estudios revisados indican cómo todos ellos influyen en menor o mayor medida en la incidencia de cáncer de mama, un estadio más avanzado al diagnóstico y una peor supervivencia7 (tabla 1).
Diseño, características y resultados de los estudios incluidos
| Autor / Año / Referencia | Diseño de estudio | Tamaño de la muestra | Determinante social | Resultado |
|---|---|---|---|---|
| Coughlin et al., 20197 | Revisión sistemática | 19 estudios incluidos | Raza, apoyo social, nivel de educación y nivel socioeconómico | La pobreza, menores niveles de educación, la segregación residencial por raza, la discriminación racial, la falta de apoyo y el aislamiento social juegan un papel importante en el estadio del cáncer de mama en el momento del diagnóstico y la supervivencia |
| Coughlin et al., 20198 | Revisión narrativa | 113 estudios incluidos | Edad | El 95% de la incidencia tiene lugar en mujeres a partir de 40 años y más de 2/3 de los cánceres de mama se diagnostican en mujeres de más de 50 años |
| Jang et al., 20219 | Revisión sistemática | 12 estudios incluidos | Raza y edad | Tener más de 50 años se correlacionó con un menor uso de mamografías. En el grupo de población constituido por mujeres asiático-americanas, la incidencia de cáncer de mama específica por edad alcanza su punto máximo entre los 45 y 49 años |
| Orji et al., 202010 | Revisión sistemática | 24 estudios incluidos | Raza y nivel socioeconómico | Los problemas económicos y culturales fueron obstáculos para la detección del cáncer de mama en las mujeres afroamericanas |
| Saini et al., 201911 | Revisión narrativa | 139 estudios incluidos | Raza | Las mujeres afroamericanas desarrollaron características más agresivas (estado de receptor triple negativo y un grado histológico y etapa tumoral más avanzados), y sufrieron peores resultados clínicos que las mujeres europeas o americanas |
| Berland et al., 201912 | Revisión narrativa | 38 estudios incluidos | Raza | Las mujeres de raza negra experimentaron tasas de mortalidad de hasta un 42% más altas que las blancas |
| Tsapatsaris et al., 202213 | Revisión narrativa | 37 estudios incluidos | Raza, nivel socioeconómico | Tener acceso universal a los sistemas sanitarios aumentó el pronóstico de supervivencia. Las mujeres de raza negra y sus condiciones de salud están influenciadas por su situación económica |
| Agodirin et al., 202114 | Revisión sistemática | 38 estudios incluidos | Nivel de educación | La falta de alfabetización en salud conduce a un diagnóstico tardío y una tasa de supervivencia más baja |
| Ssentongo et al., 201915 | Revisión sistemática | 54 estudios incluidos | Raza, nivel socioeconómico | Las tasas de supervivencia eran más bajas en África subsahariana en comparación con el norte de África y en los países predominantemente negros. Las tasas de supervivencia de los africanos siguen siendo significativamente más bajas en comparación con las poblaciones negra y blanca en Estados Unidos |
| Yedjou et al., 201916 | Revisión narrativa | 142 estudios incluidos | Raza, nivel de educación, estilos de vida, actividad física | La incidencia de cáncer entre la población afroamericana e hispana ha aumentado. Las mujeres negras tienen la tasa de supervivencia más baja de cualquier grupo racial o étnico. Las mujeres blancas tienen más posibilidades de que se les diagnostique cáncer de mama |
| Charan et al., 202017 | Revisión narrativa | 131 estudios incluidos | Raza | Las mujeres de raza negra tienen con mayor frecuencia un diagnóstico tardío, un estadio más avanzado, subtipos más agresivos y una peor supervivencia en comparación con las mujeres blancas |
| Rey-Vargas et al., 201918 | Revisión sistemática | 24 estudios incluidos | Raza, estilos de vida, actividad física | Altos niveles de actividad física reducen el riesgo a padecer cáncer de mama. El diagnóstico tardío, un estadio más avanzado y subtipos más agresivos del mismo (cáncer de mama triple negativo), ocurren con más frecuencia en mujeres de raza negra |
| Burse et al., 202019 | Revisión sistemática | 35 estudios incluidos | Raza, actividad física, religión | Las barreras más comunes entre mujeres negras con antecedente de cáncer de mama para realizar actividad física fueron: fatiga, falta de apoyo social, clima, problemas de salud, costo, limitación de tiempo, vivir lejos; mientras que los facilitadores fueron: la fe y el apoyo social |
| Salisu et al., 202120 | Revisión sistemática | 25 estudios incluidos | Nivel socioeconómico, nivel de educación, religión | Los países de altos ingresos poseen una mayor tasa de supervivencia y una menor mortalidad que en los países con menos ventajas económicas. La religión fue observada tanto como una motivación como una barrera para la adherencia a la mamografía |
| Fagundo-Rivera et al., 202021 | Revisión sistemática | 12 estudios incluidos | Condiciones laborales | Fueron factores de riesgo los años acumulados de trabajo nocturno, la duración de los turnos largos (12 horas) y la realización de más de 6 turnos nocturnos al mes durante al menos 5 años |
| Mutebi et al., 202022 | Informe de casos | 76 estudios incluidos | Nivel de educación,Nivel socioeconómico | Niveles bajos de educación y de información sobre el alcance de la prevención del cáncer de mama y su detección temprana, es decir, la falta de alfabetización en salud, se relacionaron con la pobreza, y ello condujo a un diagnóstico tardío y una tasa de supervivencia más baja |
| Mandrik et al., 202123 | Revisión sistemática | 31 estudios incluidos | Nivel de educación | Las mujeres con mayor nivel educativo percibían menos barreras para la realización de mamografías |
| Luque et al., 201924 | Revisión sistemática | 5 estudios incluidos | Raza, nivel de educación | Las mujeres hispanas exhibieron niveles más bajos de adherencia a la mamografía que las mujeres blancas no hispanas. Las intervenciones educativas pueden ayudar a mediar el impacto de las barreras para recibir una mamografía, como la poca conciencia de la disponibilidad de servicios de detección |
| Kothari et al., 202025 | Revisión narrativa | 287 estudios incluidos | Estilos de vida, actividad física | La actividad física regular disminuyó el riesgo de cáncer de mama, la recurrencia de cáncer de mama y también aumentó el resultado de supervivencia de los pacientes |
| Abdin et al., 201926 | Revisión sistemática | 17 estudios incluidos | Estilos de vida, actividad física | Participar en actividad física después de un diagnóstico de cáncer de mama mejoró tanto las tasas de supervivencia como los resultados de salud psicosocial |
| McDonough et al., 202027 | Revisión sistemática | 39 estudios incluidos | Actividad física, apoyo social | La mayoría de los sobrevivientes experimentaron los contextos de actividad física como facilitadores de relaciones positivas y valioso apoyo social |
| Smit et al., 201928 | Revisión sistemática | 180 estudios incluidos | Apoyo social | La sensibilidad de los proveedores de atención médica y el apoyo pueden disminuir el impacto del cáncer de mama a lo largo de la trayectoria de la enfermedad |
| Angarita et al., 202029 | Revisión sistemática | 12 estudios incluidos | Edad (≥65 años) | Las mujeres mayores pueden beneficiarse de discusiones proactivas sobre tratamiento con proveedores de atención médica para abordar sus necesidades específicas e individualizar la atención del cáncer |
| Jerome-D'Emilia et al., 201930 | Revisión sistemática | 18 estudios incluidos | Raza | Las mujeres indias americanas y nativas de Alaska tuvieron dificultades para acceder a la atención preventiva en relación con la detección del cáncer de mama |
Edad: el riesgo de padecer cáncer de mama aumenta con la edad. Tal es así, que el 95% de la incidencia tiene lugar en las mujeres a partir de los 40 años, y más de 2 tercios de los cánceres de mama se diagnostican en las mujeres de 50 años8. Existen investigaciones, donde la población a estudio eran mujeres afroamericanas, que relacionan el aumento de la edad con una menor motivación para realizar el cribado. En general, tener más de 50 años se correlacionó con un menor uso de las mamografías, aunque existen estudios contradictorios al respecto9,10. Por otro lado, en el grupo de población constituido por las mujeres asiático-americanas, la incidencia de cáncer de mama específica por edad alcanza su punto máximo entre los 45 y 49 años9.
Raza/etnia: existen discrepancias según la raza en la incidencia y mortalidad del cáncer de mama, y cada vez está más claro que las diferencias en cómo se distribuyen los factores de riesgo individuales y los factores sociales y contextuales, así como la biología del tumor, contribuyen a esta variación3. Las mujeres de raza negra tienen una mayor mortalidad por este cáncer si las comparamos con las mujeres de raza blanca. El diagnóstico tardío de cáncer de mama, un estadio más avanzado y subtipos más agresivos del mismo (en concreto, cáncer de mama triple negativo), ocurren con más frecuencia en las mujeres de raza negra, si las comparamos con las mujeres de raza blanca3,7,10–18. Se observó una tasa de supervivencia a los 5 años del 81% para las mujeres negras y del 92% para las mujeres blancas en los últimos años. Los datos sugieren que las mujeres negras tienen la tasa de supervivencia más baja de cualquier grupo racial o étnico. Por otro lado, las mujeres blancas tienen más posibilidades de que se les diagnostique cáncer de mama10–13,15,16,19. Por otro lado, la tasa de incidencia en las mujeres latinas disminuye significativamente si las comparamos con las mujeres blancas no hispanas, afroamericanas e indias americanas/nativas de Alaska7,10–17.
Nivel socioeconómico: la relación positiva que existe entre el nivel socioeconómico y el riesgo de cáncer de mama está bien establecida. En términos de mortalidad, los países donde están disponibles los programas de cribado o donde dichas pruebas son costo-asumibles, la mortalidad se ha reducido, no ocurriendo así en los países con menos ventajas económicas8. Asimismo, la tasa de supervivencia a los 5 años en los países de altos ingresos es superior al 80%, mientras que en países de ingresos bajos y medios son de aproximadamente el 57% o menos15,20.
Condiciones laborales: el tipo de trabajo y las condiciones del mismo también influyen en esta enfermedad. Se han estudiado como posibles factores de riesgo los años acumulados de trabajo nocturno, la duración de los turnos largos (12 horas) y la realización de más de 6 turnos nocturnos al mes durante al menos 5 años. Esto se ha relacionado especialmente con cánceres hormono-dependientes y entre enfermeras que comenzaron a trabajar de noche al principio de su carrera laboral21.
Educación: niveles bajos de educación y de información sobre el alcance de la prevención del cáncer de mama y su detección temprana, es decir, la falta de alfabetización en salud, también se relacionan con la pobreza, y ello conduce a un diagnóstico tardío y una tasa de supervivencia más baja9,14,16,20,22. Las personas con menor nivel educativo tienen una mayor prevalencia de factores de riesgo de cáncer modificables y una menor prevalencia de detección en comparación con sus contrapartes con mayor nivel educativo. Existen estudios que muestran que las mujeres que tienen un mayor nivel educativo son las que tienen menos barreras percibidas para las mamografías10,23,24. Otros estudios relacionan niveles más altos de educación con una buena detección y una mamografía repetida. Por otro lado, el conocimiento de las pautas de detección del cáncer de mama, los riesgos y las opciones de tratamiento o la supervivencia, se asociaron positivamente con la adherencia a la detección, la detección a una edad temprana y la repetición de la mamografía según el cribado10. El estilo de vida también se relaciona con la alfabetización en salud.
Estilo de vida: la dieta mediterránea se relaciona con una disminución de la probabilidad de padecer cáncer de mama en todas las mujeres, al contrario que el consumo de alcohol, el cual, lo aumenta cuanto más se consume7,8. Por otro lado, una mujer que realiza altos niveles de actividad física está reduciendo su riesgo a padecer cáncer de mama, comparado con las mujeres inactivas o sedentarias7,8,16,18,25. Se ha demostrado que el ejercicio regular también puede disminuir la recurrencia de cáncer de mama, así como aumentar el resultado de supervivencia de los pacientes. La actividad física, en especial la practicada de forma grupal, también es importante, ya que fomenta las relaciones interpersonales, la autoestima y la confianza; e incluso puede servir para que muchos pacientes encuentren, entre ellos, apoyo social, y así, que la motivación y el afrontamiento a lo largo de la trayectoria de supervivencia se vean facilitados26,27.
Apoyo social: las relaciones de apoyo son esenciales para el bienestar y un recurso para hacer frente al estrés27. Según hallazgos, la sensibilidad de los profesionales médicos y el apoyo de los mismos pueden disminuir el impacto del cáncer de mama a lo largo de la trayectoria de la enfermedad, y se debe prestar atención al valor de escuchar las historias de los pacientes, en lugar de simplemente tratar la enfermedad28. Las mujeres que tienen apoyo social pueden querer tratamiento porque temen que su muerte pueda afectar a sus familiares y amigos, mientras que otras totalmente independientes pueden desear mantener esa independencia evitando cualquier tratamiento29.
Religión: la religión fue observada tanto como una motivación como una barrera para la adherencia a la mamografía. Por ejemplo, una de las creencias que alejaba a las mujeres de la realización de la prueba de detección era que estaban bendecidas por Dios. Algunas mujeres creían que orando podían evitar el cáncer. Su creencia era que su salud estaba en las manos de Dios10. Incluso, algunas personas confiaban en una curación espiritual como opción de tratamiento más eficaz que la medicina moderna20.
DiscusiónEste estudio ha revisado el papel que juegan los determinantes sociales de la salud en la etiología, proceso diagnóstico, tratamiento y calidad de vida de las mujeres con cáncer de mama.
El bajo nivel socioeconómico de un país se asoció a un estadio del tumor más avanzado como consecuencia de un diagnóstico tardío y a una peor supervivencia. Esto puede ser explicado por las deficiencias en las prácticas de detección y/o cribado en países con menos recursos3. La literatura sugiere que hay una relación clara entre tener acceso universal a los sistemas sanitarios y el pronóstico del cáncer de mama7,9–11,13,20,30. Sin embargo, el acceso a las diferentes opciones de atención y tratamiento en algunos países económicamente desfavorecidos sigue siendo problemático. Por ello, son necesarias estrategias sostenibles que tengan como objetivo ampliar la atención del cáncer de mama en estos países. Estos deben estar dirigidos, principalmente, a disminuir el coste del tratamiento (por ser uno de los «problemas clave» a los que se enfrentan dichos países) y mejorar la cobertura de los programas poblacionales y gratuitos de cribado de cáncer de mama. De hecho, es muy difícil erradicar las inequidades observadas sin la implantación de cambios en el sistema que fomenten la equidad en la salud y la cobertura universal del seguro de salud (con poco o ningún copago) y el acceso a una atención de alta calidad para todos.
Las mujeres de raza negra se encuentran en inferioridad de condiciones frente a esta enfermedad (tienen con mayor frecuencia un diagnóstico tardío de cáncer de mama, un estadio más avanzado, subtipos más agresivos del mismo y una peor supervivencia en comparación con las mujeres blancas)3,7,11–17. Por otro lado, se conoce que las mujeres negras y sus condiciones de salud, están influenciadas por su situación económica13,20. No obstante, hay estudios ajustados por esta condición, que, comparando a mujeres de cualquier etnia o raza con el mismo nivel socioeconómico, demuestran que las mujeres negras tienen una peor condición de salud18; debiéndose esto a otros factores como podrían ser la discriminación o la dificultad para encontrar trabajo, por ejemplo. Es por esto que hacen falta más estudios que indaguen sobre cuáles son las causas asociadas a tales hechos. Se ha relacionado una mayor paridad como factor de riesgo para padecer cáncer de mama triple negativo (que son más frecuentes en la raza negra), y la lactancia como factor protector frente al mismo. La literatura sugiere que este hecho podría ser una de las explicaciones a estas diferencias existentes, ya que se ha observado que las mujeres negras tienen más hijos y especialmente a una edad más temprana, y una menor tasa de lactancia materna que las mujeres blancas16. Otra causa descrita es que las mujeres afroamericanas presentan niveles significativamente más altos de secreción de IL-6, resistina e IFN-γ que las mujeres caucásicas. Se ha demostrado que IL-6, secretada por los adipocitos a la circulación, aumenta el riesgo de cáncer de mama y el tamaño del tumor17.
Según los datos obtenidos en esta revisión, el cáncer de mama también se asocia positivamente con la falta de alfabetización en salud sobre este tema. Por lo tanto, es necesario unos mayores niveles de educación para aumentar el conocimiento acerca del cáncer de mama, ya que, con una mayor conciencia de la población, se evitarían muchos retrasos diagnósticos9,14,16,20,22. Al tratarse el nivel educativo de un factor importante en esta enfermedad, sería necesario trabajar la alfabetización sanitaria sobre el cáncer de mama desde la infancia. Por ejemplo, casi la mitad de las mujeres sin título universitario son obesas frente a aproximadamente un tercio de las graduadas universitarias. También hay que prestar atención e intentar resolver las barreras sociales a las que se enfrentan los grupos minoritarios de la población. Además, es de suma importancia expandir los programas continuos cultural y lingüísticamente adaptados centrados en la concienciación y educación sobre el cáncer de mama, así como programas para promover cambios de comportamiento en grupos de riesgo centrados en factores modificables ya conocidos. Y es esencial desarrollar intervenciones culturalmente adaptadas que incluyan claves culturales, sociales o religiosas en los mensajes y materiales de educación para la salud20.
A los factores de riesgo modificables, se les atribuye aproximadamente el 30-35% de los casos de cáncer de mama, los cuales podrían prevenirse potencialmente al abordar, por ejemplo, la obesidad, el consumo de alcohol y el uso de la terapia de reemplazo hormonal después de la menopausia3. La obesidad y la inactividad física, asociados a estados de hiperinsulinemia con resistencia a la insulina, están identificados como factores de riesgo independientes7,8,16,25. De hecho, es posible que niveles altos de insulina cooperen en el crecimiento de la masa tumoral7,8. La actividad física podría intervenir en mecanismos biológicos asociados al cáncer de mama mediante la reducción de la hiperinsulinemia, los niveles de factores de crecimiento, el estrés oxidativo y la inflamación, entre otros18.
No se han encontrado estudios consistentes acerca de la asociación entre el tipo de ocupación y/o las condiciones laborales y los resultados en el cáncer de mama. Puede resultar interesante indagar más en estos temas ya que existen ciertas exposiciones laborales que podrían contribuir en este cáncer. De la misma manera, son necesarios dado el alto costo de los tratamientos del cáncer de mama que pueden llevar a los pacientes a hacer concesiones con las necesidades básicas.
Se necesitan más estudios con una representación más amplia de mujeres de diferentes antecedentes socioeconómicos, educativos, raciales y religiosos para abordar y conocer mejor cómo influyen todos y cada uno de los determinantes sociales de la salud en el cáncer de mama. Son igualmente necesarios para implantar nuevas intervenciones eficaces que tengan presente el ámbito social y ambiental en el que viven los pacientes con cáncer de mama.
ConclusiónLos determinantes sociales como la pobreza, la falta de alfabetización en salud y la discriminación racial, contribuyen a las desigualdades existentes del cáncer de mama en cada una de las etapas del proceso que esta enfermedad conlleva. Los determinantes sociales han de integrarse como parte de la atención de las personas con antecedentes de cáncer de mama.
Para abordar estos determinantes sociales de la salud y eliminar las desigualdades de este cáncer, se necesitan intervenciones eficaces que tengan en cuenta los contextos sociales y ambientales en los que viven y reciben tratamiento las mujeres con cáncer de mama.
FinanciaciónLos autores declaran que no han recibido financiación para la realización de este estudio.
Responsabilidades éticasEste artículo no contiene ningún estudio con participantes humanos realizado por los autores. Se llevó a cabo de acuerdo con las leyes y reglamentos locales y de acuerdo con la Declaración de Helsinki y las Buenas Prácticas Clínicas.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.