El prolapso de órganos pélvicos es una condición que altera la calidad de vida de las mujeres mas no compromete la vida. Una mujer tiene el 11% de posibilidades de tener disfunción del piso pélvico durante su vida, que requerirá tratamiento quirúrgico. La principal etiología es compleja y multifactorial. Se presenta un caso de un paciente femenino con prolapso de órganos pélvicos de grado iv más incontinencia urinaria de esfuerzo. Exploración física: se identifica prolapso vesical a 6cm por debajo del introito vaginal, prueba de Marshall positiva. TAC: riñón derecho con hidronefrosis, uréteres dilatados; la vejiga, el útero y el recto rebasan el canal vaginal. Se realiza histerectomía más colposacropexia laparoscópica más colpoperineoplastia anterior y posterior, con colocación de sling de polipropileno. Tiempo quirúrgico: 300min, sangrado: 95ml, estancia intrahospitalaria: 2 días. Prueba de Marshall negativa a los 60 días de operada. TAC de control: sin hidronefrosis.
La colposacropexia laparoscópica se ha convertido en el estándar de oro para el manejo del prolapso vaginal, ya que logra una recuperación anatómica, función urinaria, intestinal y sexual, duradera y psicológico-social.
Pelvic organ prolapse is not a life-threatening condition, but it alters the quality of life in women. A woman has an 11% possibility of having pelvic floor dysfunction during her lifetime that will require surgical treatment. The main etiology is complex and multifactorial. We present herein the case of a woman with grade IV pelvic organ prolapse plus stress urinary incontinence. Physical examination revealed bladder prolapse at 6cm below the vaginal introitus and a positive Marshall test. Computed axial tomography (CAT) identified hydronephrosis of the right kidney, dilated ureters, and a bladder, uterus, and rectum that dropped beyond the vaginal canal. Hysterectomy plus laparoscopic colposacropexy plus anterior and posterior colpoperineoplasty with polypropylene sling placement were performed. Surgery duration was 300min, blood loss was 95ml, and hospital stay was 2 days. The Marshall test was negative 60 days after the operation and control CAT scan showed there was no hydronephrosis.
Laparoscopic colposacropexy had become the criterion standard for vaginal prolapse management because it achieves anatomic recovery and lasting urinary, intestinal, sexual, and psychosocial function.
El prolapso de órganos pélvicos es una condición que altera la calidad de vida de las mujeres mas no compromete la vida1,2. Una mujer tiene el 11% de posibilidades de tener disfunción del piso pélvico durante su vida, que requerirá tratamiento quirúrgico2. Teniendo en cuenta que la población mayor de 65 años se ha incrementado en América Latina, el 30% de estos pacientes consultará por prolapso genital. Se estima que para el año 2030 existirán 63 millones de mujeres, con edades de 45 y 65 años promedio, con riesgo de presentar prolapso de órganos pélvicos3. La etiología es compleja y multifactorial, pero se ha mencionado como causa principal, la pérdida del soporte fibromuscular de la región pélvica. Una vez afectados la tonicidad y el soporte fibromuscular, el papel más importante lo ejercerá la fascia endopélvica. Los principales factores de riesgo son: parto vaginal que ocasiona lesión muscular y nerviosa, así como rotura de los tejidos. Los partos traumáticos (maniobras de Kristeller o uso de fórceps, periodo expulsivo prolongado, productos macrosómicos) aumentan considerablemente el riesgo4. Otras causas del prolapso de órganos pélviso son: La edad, afectación en la síntesis de la matriz extracelular y la colágena en los tejidos adyacentes. Además se ha encontrado relación con la obesidad, tos crónica, aumento de la presión intraabdominal y procedimientos quirúrgicos como histerectomía afectan directamente a los mecanismos de soporte de de Lancey5. El prolapso de órganos pélvicos es común que se acompañe de incontinencia urinaria de esfuerzo o mixto, lo que afecta a la calidad de vida de las pacientes. El objetivo del presente artículo presentar el manejo del prolapso de órganos pélvicos, que condiciona hidronefrosis bilateral e incontinencia urinaria de esfuerzo, con histerectomía laparoscópica más colposacropexia con malla de polipropileno, colpoperineoplastia anterior y posterior con sling periuretral de polipropileno sin tensión.
Presentación de casoPaciente femenino de 64 años de edad, la cual es referida a nuestro servicio por presentar hidronefrosis. Tiene como antecedentes de importancia diabetes mellitus de tipo 2, hipertension arterial (HTA), testigo de Jehová. AGO menarquia a los 12 años de edad, gesta 4, partos 4, Papanocolaou: hace 2 años normales. Padecimiento actual: inicio hace 9 meses con dolor tipo cólico a nivel de la región de la fosa iliaca derecha, el cual no aumentaba ni disminuía con nada; vómitos de contenido gástrico amarillento en 4 ocasiones; se controla con la aplicación de antiinflamatorios no esteroideos; escape de orina involuntaria al toser, o reírse, desde hace 8 años, mojando 8 a 12 toallas al día con múltiples episodios de fiebre.
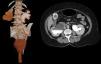
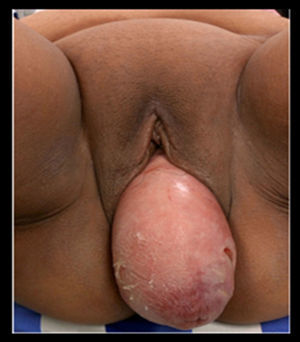
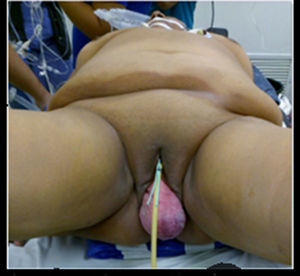
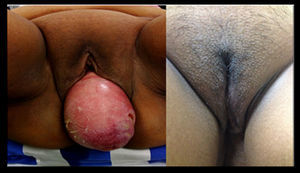
Exploración física: presión arterial (PA) 120/85, frecuencia cardiaca: 80, freciuencia respiratoria: 18, tempreatura: 36 °C. Cardiopulmonar, abdomen y extremidades, sin alteraciones. Con prolapso de órganos pélvicos de grado iv que protruye por los labios vaginales, que reduce espontáneamente con datos de placas blanquecinas, con el cérvix localizado a 6cm del introito vaginal (fig. 1).
El ultrasonido reporta hidronefrosis derecha, con cistocele.
Leucocitos de 8.2, hemoglobina: 13, hematocrito: 39.8, plaquetas: 297, grupo O+, glucosa: 114.4, urea: 30.9, nitrógeno ureico en la sangre (BUN): 14.5, creatinina: 0.76mg/dl, Na: 140, K: 4.6, Cl: 105, tiempo de protrombina (Tp): 13.7, índice internacional de referencia (INR): 1.03, tiempos de protrombina parcial (TPT): 27.9.
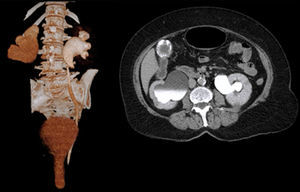
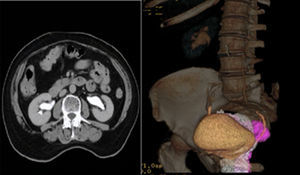
TAC de abdomen simple y contrastada: riñón derecho con hidronefrosis, con uréter dilatado y tortuoso en todo su trayecto, que se inserta en la vejiga en la porción que está prolapsada. Se aprecia prolapso del piso pélvico, con la vejiga urinaria de 6cm por debajo de la sínfisis del pubis, descenso del recto y del segmento inferior del útero. Quistes renales simples bilaterales, derecho de 16.2mm e izquierdo de 22mm (fig. 2).
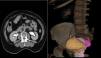
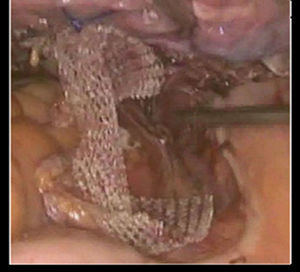
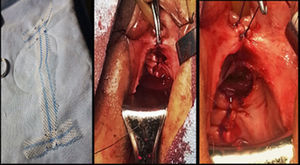
Se decide realizar histerectomía, colposacropexia laparoscópica y perineoplastia anterior y posterior con colocación de sling periuretral. Primeramente se realiza cistoscopia colocando a la paciente en posición de Trendelenburg forzado, así como litotomía. En el estudio endoscópico, se encontraron meatos ureterales con implantación baja y desplazamiento caudal del trígono vesical, se colocaron catéteres ureterales que sirvieron para identificar los uréteres en el procedimiento quirúrgico (fig. 3). Posteriormente, se realiza un abordaje transperitoneal con técnica de Hason; se colocan trocares de trabajo con técnica de W, se identifica el útero en el hueco pélvico, se lo tracciona de manera cefálica con la ayuda del segundo ayudante por vía transvaginal para iniciar la disección de los ligamentos suspensorios del ovario, el ligamento redondo y el ligamento ancho de ambos lados con Ligasure®, hasta llegar a la unión del útero y el cérvix. Se realiza disección del espacio útero-cervical y se diseca de manera roma con electrocauterio monopolar y Ligasure®, desde las fascias superficiales a las profundas, movilizando los uréteres con las guías colocadas para evitar su sección, hasta evidenciar la mucosa vaginal, cuidando la hemostasia y la integridad de la vejiga. Se realiza histerectomía con Ligasure®, con especial cuidado de los uréteres, movilizando los catéteres ureterales previamente colocados para evitar la disección. Se verifica hemostasia de la arteria uterina, se retira la pieza quirúrgica por vía transvaginal suturando cúpula vaginal con Vicryl® del 1, con puntos simples continuos. Se prosigue con la disección del promontorio sacro, se diseca el peritoneo parietal posterior con Ligasure®hasta la exposición de los vasos presacros, en donde se tiene que tener especial cuidado, ya que pueden condicionar sangrado importante (fig. 4). Se realiza desplazamiento cefálico de manera caudal hasta llegar a la cúpula vaginal, donde se hace un desplazamiento cefálica gentil de la misma, para dejar una adecuada tención de la vagina, para posteriormente fijar la malla de polipropileno del promontorio sacro primeramente y después a la cúpula vaginal(fig. 5). Se identificó vena iliaca, la cual se respeta. posteriormente se cubre la malla con peritoneo parietal posterior. Finalmente se extraen los trocares bajo visión directa y se cierran heridas con suturas de nailon 3-0.
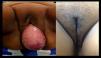
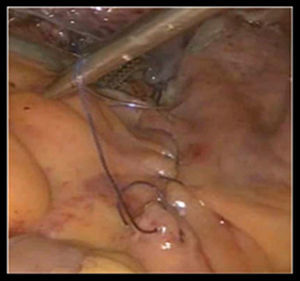
Se continúa con tiempo vaginal; se realiza una hidrodisección de la mucosa vaginal de pared anterior y se incide en T, y se reseca tejido remanente; se realiza disección digital de fascia endopélvica, donde se coloca malla de polipropileno en I de manera transversal (sling) (fig. 6); se sutura la pared anterior vaginal con Vicryl® del 0 con puntos continuos. Se prosigue con la hidrodisección de la pared posterior y se incide en T invertida; se reseca el remanente y se ligan los remanentes hemorroidales anteriores, exponiendo los músculos elevadores del ano, a los cuales se realiza miorrafia con Vicryl® del 1. Se sutura la mucosa vaginal con Vicryl® del 0 con puntos continuos y se coloca un tapón hemostático con gel, dando por terminado el procedimiento. Tiempo de la cirugía: 300min. Sangrado: 95ml. Estancia intrahospitalaria de 2 días. Inicio de la vía oral 24h postoperatorio y deambulación al segundo día. Retiro de drenaje a los 5 días en consulta externa y sonda Foley. Resultado de Patología: útero con ectoendocervicitis crónica, endometrio con atrofia, salpinges izquierda y derecha normal, y ovarios derecho e izquierdo con cuerpos blancos y quistes serosos. La paciente acude a los 15 días a revisión en consulta, con mejoría clínica importante, con un resultado estético favorable del prolapso de órganos pélvicos y la región abdominal. Sin incontinencia urinaria de esfuerzo. Urocultivo negativo (fig. 7). La tomografía computada (TAC) de control, muestra corrección de la hidronefrosis y la vejiga se pudo identificar en su posición anatómica normal. Los cortes tomográficos en fases tardías, mostraron buena eliminación del medio de contraste. No se presentaron complicaciones posoperatorias. (fig. 8).
DiscusiónLos principales factores de riesgo para prolapso de órganos pélvicos son: Partos vaginales, envejecimiento o edad avanzada, afectación de la remodelación de la matriz extracelular y tejidos de fijación del útero. Esto trae como consecuencia prolapso de cervix, vejiga y recto, además de acompañarse de incontinencia urinaria de esfuerzo.La técnica empleada de promontofijación se considera en la actualidad el gold standard del manejo del prolapso de órganos pélvicos, ya que es el punto que ejerce mayor rigidez y durabilidad en la colposacropexia, en comparación con los ligamentos inguinales o ligamentos ileopectíneos. La clave de dar una adecuada suspensión es el desplazamiento cefálico de la cúpula vaginal vía transvaginal por el segundo ayudante y fijar la malla al promontorio con sutura no absorbible del 1 para, posteriormente, fijarla a la cúpula vaginal en un segundo tiempo y evitar que esté traccionando la cúpula, con el consecuente riesgo del desgarro. La colocación de malla de polipropileno a la colposacropexia ha sido controversial en los últimos años por complicaciones como erosiones y migraciones, que se aprecian en el 17% de los casos, de acuerdo con múltiples estudios realizados. Por ello es importante realizar una completa reperitonización de la malla en el túnel pararrectal realizado previamente. La técnica de colocación de sling de polipropileno periuretral con ambos extremos llevados a los agujeros obturadores a través fascia endopélvica, sin la utilización de dispositivos prefabricados, disminuye los costos a los pacientes y genera una recuperación de hasta un 90%. Esto hace que se recupere el mecanismo de hamaca de Lancey, además disminuye la posible lesión del nervio obturatriz o la arterias importantes del hueco pélvico. Los objetivos de la histerectomía con colposacropexia más perineoplastia anterior y posterior, más colocación de sling de polipropileno en un mismo tiempo quirúrgico, disminuye múltiples intervenciones quirúrgicas y logra alcanzar la recuperación de la anatomía vaginal además de mantener la funcionalidad urinaria, intestinal y sexual, El éxito de un procedimiento para corrección de prolapso genital va a depender de la evaluación preoperatoria y el tratamiento específico para el defecto encontrado, ya que se dispone de información estadística de que el 30% de las pacientes requerirán una segunda intervención6-9.
ConclusiónEl manejo del prolapso de órganos pélvicos con las técnicas empleadas es seguro, disminuye la comorbilidad de múltiples intervenciones quirúrgicas y hay una recuperación estética, funcional y social favorable a los pacientes con esta patología.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLos autores no recibieron ningún patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores no tienen ningún conflicto de intereses.