Existen evidencias clínicas y experimentales que muestran una asociación entre niveles bajos de testosterona (T) e insulino resistencia (IR), síndrome metabólico y diabetes tipo 2. La etiología no ha sido completamente dilucidada pero, diversos estudios muestran que el mecanismo sería bidireccional. La IR puede manifestarse en el eje hipotálamo-hipófisis-testículo (HHT), disminuyendo la respuesta testicular a LH y la secreción de testosterona (T). Por otra parte, la disminudón de T favorece la IR muscular y los depósitos de grasa visceral. La grasa visceral secreta en exceso adipokinas como leptina y TNF-α que influyen negativamente sobre el eje HHT determinando disminución de secreción de T.
En cuanto a la terapia de reemplazo con testosterona, los trabajos publicados a la fecha no han sido concluyentes y aún faltan trabajos con un diseño adecuado, que clarifiquen los riesgos y beneficios reales. Por Io tanto, en pacientes con DM2 o SM y niveles de T bap lo normal, se recomienda que la terapia de sustitución sea evaluada e indicada por un especialista en endocrinología o andrología.
Conclusiones: En todo paciente con un hipogonadismo demostrado se debe buscar elementos del SM pero, en los pacientes con SM o DM2, la medición de T se debe considerar sólo si hay otros elementos clínicos que orienten a una deficiencia de andrógenos. En cuanto a la indicación de terapia de reemplazo en los pacientes diabéticos o con SM, aún faltan estudios controlados, a largo plazo que evalúen los beneficios reales, metabólicos y cardiovasculares. Lo fundamental en estos pacientes es la prevención, promoviendo un estilo de vida saludable.
Clinical and experimental evidences have shown the association between low testosterone (T) levels and insulin resistance (IR), metabolic syndrome and type 2 diabetes (DM2). The mechanisms are not completely understood but, there are evidences about bidirectionality. The IR could be manifested at the hypothalamuspituitary-testicular axis (HPT), decreasing testicular T secretion in response to LH. By the other hand, decreased T determines IR in muscle and abdominal fat depots. The adipokines leptin and TNF-α from visceral fat, also have a negative effect over the HPT axis, decreasing T secretion. Nevertheless, testosterone replacement therapy it is not recommended in patients with metabolic syndrome or DM2 because to date, there is not good quality evidence to support the indication.
Conclusions: In all patients with proven hypogonadism, elements of metabolic syndrome should be investigated but, in patients with metabolic syndrome or DM2, T measurement should be considered only if there are other manifestations of androgen deficiency. About the indication of replacement therapy in patients with diabetes or SM, more randomized controlled trials with longer follow up are necessary to assess the long-term real benefits over metabolic and cardiovascular complications The main objective in these patients is prevention, promoting a healthy lifestyle.
Se entiende por síndrome metabólico (SM) a una variable compleja que indica que una persona reúne a lo menos tres condiciones de salud que la ponen en una categoría de alto riesgo para el desarrollo de diabetes mellitus tipo 2 (DM2) o de enfermedad cardiovascular (ECV). Como fue revisado previamente, la etiología del SM es multifactorial, siendo los factores más reconocidos la dieta, sedentarismo y obesidad, motivo por el cual constituye un problema creciente en nuestros tiempos. Sin embargo, en la actualidad también se reconocen otras complicaciones asociadas al SM, entre ellas el hipogonadismo tardío masculino, que ya fue discutido ampliamente en el capítulo respectivo pero que, a grandes rasgos podemos definir como el estado clínico y bioquímico de déficit de testosterona (T) con el avance de la edad.
Desde hace varios años se ha descrito una asociación entre esteroides sexuales, riesgo CV y desarrollo de DM2 (1,2). Interesantemente, en el estudio de Rancho Bernardo que siguió a hombres y mujeres no diabé-ticos mayores de 55 años, por un promedio de 11,8 años, se observó que los niveles más altos de T biodisponible en mujeres se asociaron a insulino resistencia (IR) y predijeron la aparición de DM2 (OR: 2,9), a diferencia de los hombres en que el nivel más bajo de T total fue el predictor de DM2 (OR: 2,7) (2).
Por otra parte, el análisis sistemático de la literatura ha sido consistente con el hecho que T modula el nivel de glicemia y el riesgo de DM2 de manera diferente en hombres y mujeres, siendo en estas últimas, los niveles más altos los que se asocian a un mayor riesgo, en cambio en hombres se asocian a un riesgo más bajo y los que se encuentran en el rango de 449,6-605,2 ng/dl, tienen un 42% menos riesgo de DM2 (3). En hombres con DM2, se ha observado que alrededor de un 40% presenta T en el rango bajo, siendo mayor el porcentaje a mayor edad y en los con índice de masa corporal (IMC) mayor de 30kg/m2. Además, se ha observado que los niveles bajos de T se asocian en forma inde-pendiente con IR (4).
En cuanto al SM, también se ha encontrado que se asociaría con las concentraciones más bajas de T. En un estudio de corte transversal, se observó que los niveles bajos de T total y de la proteína ligante de esteroides sexuales (SHBG), aumentarían el riesgo de SM en hombres de 40 a 80 años, independientemente de la insulinemia de ayuno y de la composición corporal. Además, los niveles más bajos de estas hormonas se relacionan con mayor IR (5). Otros autores han demostrado en hombres mayores de 20 años, que la probabilidad de tener SM se relaciona con los niveles más bajos de T y en forma independiente de los otros factores de riesgo CV y de la IR (6). Por lo tanto, niveles más altos de Ty SHBG tendrían una función protectora para el desarrollo de SM y DM2. Sin embargo, aún no es posible establecer si es la deficiencia deT la que determina la IR y las consecuencias metabólicas relacionadas: obesidad, hipertensión, dislipidemia, SM, o viceversa, por lo que se ha plantea-do que existe una bidireccionalidad entre ambos procesos (7). Por una parte, algunos estudios han mostrado que el hipogonadismo favorece el desarrollo de SM e IR. En pacientes con síndrome de Klinefelter, que es el desorden de los cromosomas sexuales más frecuente (XXY) y que tiene como consecuencia un hipogonadismo hipergonadotropo, se ha observado que hasta un 44% presenta SM y que a un mismo IMC pre-sentan un mayor porcentaje de grasa troncal y menor insulino sensibili-dad comparado con controles (8).
Cuando se ha cuantificado la IR aplicando diferentes métodos, también se ha encontrado alguna relación con niveles bajos de T. Utilizando el método del clamp euglicémico hiperinsulinémico, un estudio encontró una correlación positiva de la T total y la SHBG con la insulino sensibi-lidad en hombres de una edad promedio de 60 años. Además, en estos sujetos los más insulino resistentes presentaron niveles de T en rango de hipogonadismo, un IMC >25kg/m2 y una relación cintura/cadera >0,9. En cambio, los sujetos más insulino sensibles presentaron niveles de T en todos los rangos (9). Esto apoyaría la posibilidad que sean los niveles bajos de T los que favorecen la IR. Sin embargo, en otro estudio en el que se indujo un hipogonadismo hipogonadotropo a sujetos voluntarios, utilizando un antagonista de GnRH y posteriormente se les midió la respuesta testicular de secreción de T después de estimular con gonadotrofina coriónica humana, se observó que los más insulino resistentes presentaron una menor respuesta (10). Estudios de seguimiento han mostrado que el SM favorecería la aparición de hipogonadismo tardío. En un análisis prospectivo de una cohorte de hombres de edad media de Finlandia seguida durante 11 años, se demostró que el SM presente al inicio aumentó hasta en 2 veces el riesgo de desarrollar hipogonadismo al final del seguimiento (11). Por otra parte, al evaluar la frecuencia de DM2 y SM en pacientes con hipogonadismo tardío severo, se observó que el porcentaje fue 30% y 84% respectivamente, lo que fue significativamente mayor que en los con hipogonadismo leve y los controles (12). En una serie nacional, se encontró un 14% de SM entre los cuadros clínicos asociados a hipogonadismo hipogonadotropo funcional (13).
Los resultados expuestos, apoyan que la asociación IR, SM, hipogonadismo es bidireccional.
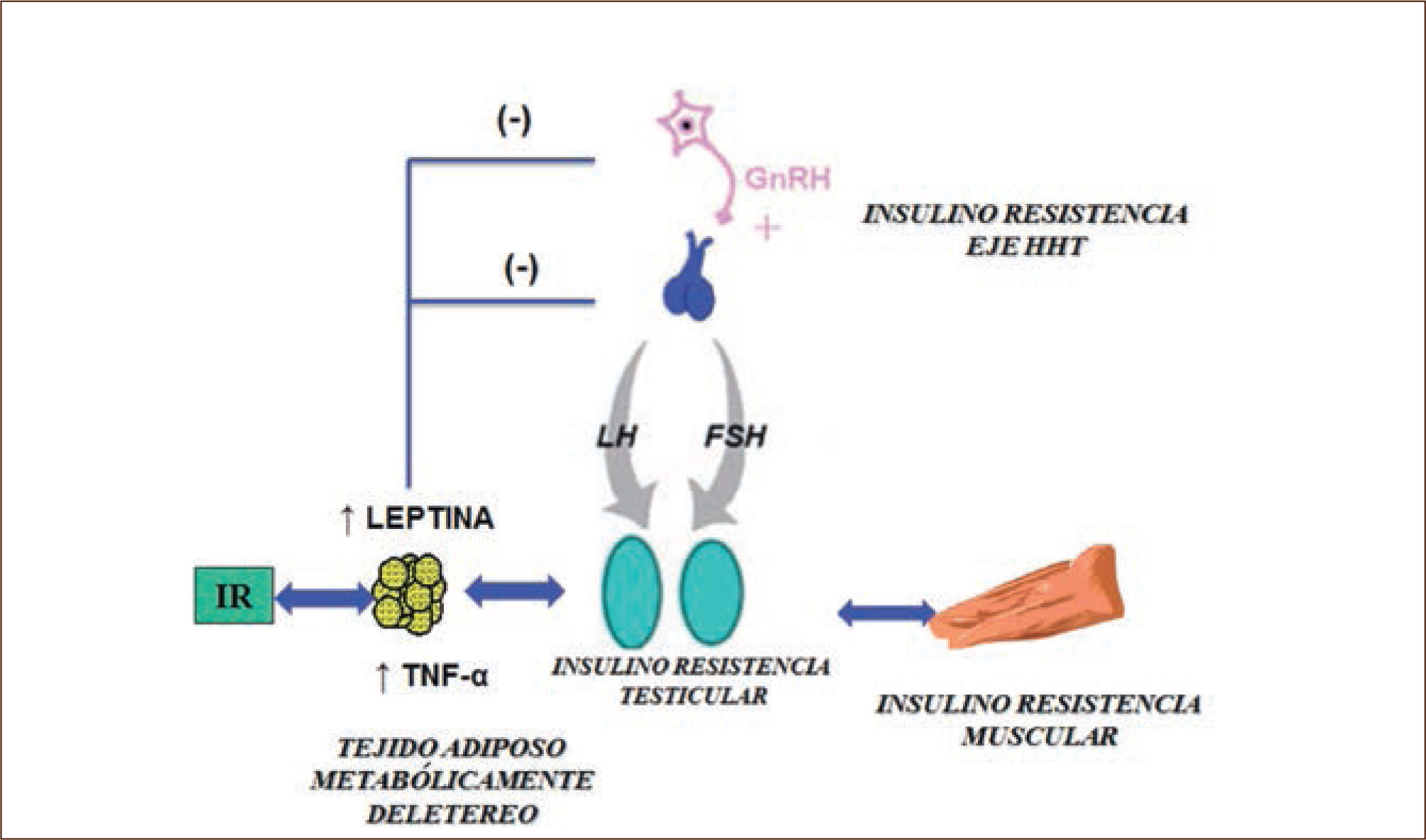
Mecanismos potenciales del hipogonadismo asociado a insulino resistenciaUn estudio realizado en la década de los 90 mostró que en obesos existen 2 mecanismos que determinan una disminución de la T; por una parte, el descenso de la SHBG debido a la supresión de su síntesis hepática por la hiperinsulinemia, lo que se traduce en niveles plasmáticos de T total bajos y por otra, una disminución de los pulsos de hormona luteinizante (LH), lo que reduce la estimulación de la célula de Leydig y la secreción de T (14). Sin embargo, en la actualidad, se reconoce que la etiología es más compleja y que serían varios los factores potencialmente involucrados, muchos de los cuales aún no están bien establecidos. Hasta ahora se reconoce la participación de hormonas y citoquinas secretadas por el tejido adiposo, que actuarían directamente sobre el eje hipotálamo-hipófisis-testículo (HHT) y también el músculo, participaría a través del mecanismo de la IR (Figura 1).
Insulino resistencia y eje hipotálamo-hipófisis-testículo
Mecanismos que pueden explicar la relación entre insulino resistencia (IR) e hipogonadismo y que muestran el mecanismo bidireccional. La IR puede manifestarse en el eje hipotálamo-hipófisis-testículo (HHT), disminuyendo la respuesta testicular a LH y la secreción de testosterona (T). La disminución de T favorece la IR muscular y los depósitos de grasa visceral. La grasa visceral secreta en exceso adipokinas como leptina y TNF-α que influyen negativamente sobre el eje HHT determinando disminución de secreción de T.
A pesar de que en los trabajos que han evaluado el impacto del hipogonadismo o de los niveles bajos de T sobre la IR o incidencia de DM2, no se ha encontrado relación al ajustar por obesidad abdominal o grasa visceral, existen elementos que sugieren alguna asociación.
Es ampliamente reconocido que el tejido adiposo es un gran órgano endocrino que secreta un sin número de hormonas y citokinas, denominadas adipoquinas. Algunas de ellas tienen efectos metabólicos beneficiosos y otras, efectos deletéreos. Estas últimas, fundamentalmente se liberan desde el tejido adiposo visceral o abdominal que es el que predomina en sujetos con SM o IR.
Entre las hormonas secretadas por el tejido adiposo está la leptina, la que ejerce acciones a nivel hipotalámico regulando el apetito y la función reproductiva, principalmente gatillando el inicio de la pubertad. Habitualmente se encuentra aumentada en sujetos obesos o con IR y se ha mostrado que este aumento se debe a una resistencia a la acción de leptina, lo que ocurriría principalmente a nivel central. En modelos experimentales se ha mostrado que el receptor de leptina también se expresa en el testículo y se ha visto que su acción sobre la célula de Leydig, se traduce en una disminución de la respuesta al estímulo de LH y una disminución de la secreción de T (15). Por otra parte, en sujetos obesos se ha mostrado una relación inversa entre niveles de leptina y T por lo tanto, la hiperleptinemia podría ser uno de los factores que favorecería el hipogonadismo en sujetos con IR u obesidad (10).
El factor de necrosis tumoral alfa (TNF-α), sería otra adipoquina involucrada. La célula de Leydig normalmente expresa al receptor de TNF-α y en condiciones de estrés su función sería suprimir la esteroidogénesis testicular por un mecanismo directo, independiente de la supresión del eje gonadal por la activación del eje suprarrenal y aumento del Cortisol. Ha sido ampliamente demostrado que TNF-α tendría un papel importante en la etiología de la IR y en sujetos con esta condición se encuentran niveles plasmáticos aumentados. Por lo tanto, este aumento de TNF-α asociado a la inflamación crónica de la obesidad visceral también podría explicar la asociación con hipogonadismo o niveles disminuidos de T (16).
Desde el punto de vista de T, ésta tendría efectos directos sobre el tejido adiposo. Estudios in vitro e in vivo han mostrado que regula la diferenciación de adipocitos, disminuye la actividad de la lipoprotein lipasa y la captación de triglicéridos en tejido adiposo abdominal, lo que contribuiría a los cambios en la distribución de la grasa corporal en sujetos con hipogonadismo, favorecería la IR y el aumento de adipo-quinas proinflamatorias, condicionando el mayor riesgo CV y trastornos metabólicos. (17,18)
MúsculoAl nivel muscular, T favorecería la acción de insulina. Hace algunas décadas, un estudio experimental realizado en ratas macho sometidos a castración, demostró un aumento de la IR y disminución de la incorporación de la glucosa al glicógeno muscular, alteraciones que fueron revertidas al sustituir con T (19). Esto apunta a que T sería un regulador de la sensibilidad a la insulina en el músculo. En condiciones de hipogonadismo, disminuye la oxidación de lípidos, aumenta la acumulación ntracelular de triglicéridos y disminuye la función mitocondrial. Más recientemente, un estudio realizado en humanos mostró que los niveles más bajos de T se relacionaron con una disfunción mitocondrial a nivel muscular, lo que se reflejó en una disminución de la capacidad aeróbica máxima (VO2máx) y de la expresión de un gen relacionado con la fos-forilación oxidativa en biopsia de músculo (9). En modelos animales se ha mostrado que, en el músculo esquelético T determina un aumento en la expresión de genes relacionados con el metabolismo de la glucosa, lo que favorecería la disminución de la IR muscular (20). Por lo tanto, niveles bajos de T contribuirían a la IR muscular y esta a su vez, favorece la aparición del resto de los eventos que caracterizan a esta condición.
Eje Hipotálamo-Hipófisis-TestículoLos niveles bajos de T encontrados en sujetos obesos, se han atribuido al feed back negativo sobre el eje hipotálamo-hipófisis, por estrógenos provenientes de la aromatización periférica de la T. Esto sería consecuencia del aumento de la actividad de la aromatasa del tejido adiposo, lo que determinaría una disminución de los niveles plasmáticos y de los pulsos de LH. Esto es revertido por el uso de inhibidores de aromatasa, aumentando los niveles de T (21). Sin embargo, esta observación sólo ha sido demostrada en pacientes con obesidad severa u obesos con IMC >40kg/m2 en cambio, en pacientes con obesidad moderada no se han encontrado diferencias con los sujetos normales ni en los niveles, ni en la amplitud de los pulsos de LH y tampoco en la respuesta del eje hipófisis-testículo a GnRH y clomifeno. Por lo tanto, habría otro meca-nismo al nivel central y éste, podría estar relacionado con la IR (10, 22). Se sabe que el receptor de insulina se expresa en el cerebro y región hipotalámica, en donde participa en la regulación del apetito y la saciedad. Se ha observado en sujetos obesos e insulino resistentes utilizando métodos de imágenes cerebrales que, a pesar de la hiperinsulinemia no se suprimen los centros del hipotálamo relacionados con la saciedad después de la ingestión de glucosa, sugiriendo que a este nivel también se manifestaría la IR (23).
Estudios in vitro han mostrado que la insulina aumenta la liberación de LH y FSH en células de hipófisis en cultivo. Posteriormente, también se ha demostrado que insulina estimula la secreción de GnRH en neuronas hipotalámicas, lo que es potenciado por leptina (24, 25). Por otra parte, la célula de Leydig también expresa al receptor de insulina y en cultivos, se ha observado que insulina estimula la producción de T (26).
Por lo tanto, se podría postular que en sujetos con IR, esta también se manifiesta a nivel del eje HHT, disminuyendo su actividad. El nivel disminuido de T a su vez determina IR muscular y aumento de los depósitos de grasa abdominal. El aumento de adipocitoquinas metabólicamente deletéreas como leptina y TNF-α, provenientes del tejido adiposo visceral, también tiene un impacto negativo sobre el eje gonadal masculino, lo que se traduce en una mayor disminución de su función, determinando un hipogonadismo hipogonadotropo funcional (Figura 1).
¿Puede la terapia de reemplazo con testosterona mejorar los parámetros metabólicos?Hasta ahora, los trabajos que han evaluado los efectos benéficos de la sustitución con T sobre la composición corporal y parámetros metabólicos han mostrado resultados modestos, lo que no permite establecer el impacto real sobre la IR o DM2. Por otra parte, la mayoría de estos trabajos presenta problemas metodológicos, como un tiempo insuficiente de seguimiento o, carecen del diseño adecuado. Por esta razón, los meta-análisis no han encontrado una diferencia significativa entre el uso de T o placebo para la prevención de eventos CV (27, 28). Incluso, un ensayo clínico randomizado con altas dosis de T transdérmica, mostró una asociación con eventos adversos CV (29).
Respecto de la sustitución y el impacto sobre la DM2 en pacientes con hipogonadismo, los trabajos tampoco han sido concluyentes. Algunos han mostrado mejoría en el control glicémico y en la IR y otros, no han encontrado diferencias significativas.
Por lo tanto, la indicación de la terapia de sustitución con T en pacientes con DM2 o SM y niveles de T bajo lo normal corresponde a los especialistas en endocrinología y andrología, los que deberán evaluar sus riesgos y beneficios en cada paciente. Los cambios de estilo de vida como alimentación saludable, ejercicio y control del peso continúan siendo la terapia de primera línea en estos pacientes (28,30).
ConclusionesEn suma, podemos decir que en todo paciente con un hipogonadismo demostrado se debería buscar dirigidamente los elementos del SM pero, en los pacientes con SM o DM2, la medición de testosterona se debe considerar sólo si hay otros elementos clínicos que orienten a un hipogonadismo o deficiencia de andrógenos. El hipogonadismo asociado a estas condiciones se considera un hipogonadismo hipogonadotropo funcional por lo tanto, son los especialistas los que deberán evaluar en cada caso la índicación de terapia de reemplazo con testosterona. Aún faltan estudios controlados, a largo plazo que evalúen los beneficios reales, metabólicos y CV de la sustitución en estos pacientes. Lo fundamental en estos casos es la prevención, promoviendo un estilo de vida saludable.
La autora declara no tener conflictos de interés, con relación a este artículo.