Un tercio de los preescolares tienen sibilancias intermitentes, una condición que en muchos de ellos desaparecerá posteriormente en la vida. Estudios epidemiológicos han aclarado la historia natural, pero no tienen utilidad práctica en el diagnóstico, manejo ni en el pronóstico del caso individual, dado que se requiere de una evolución en el tiempo para clasificarlos. Los virus respiratorios son los desencadenantes más importantes a esta edad, produciendo sibilancias episódicas que se caracterizan por no presentar síntomas entre los episodios. Los niños con historia de atopia tienen un fenotipo diferente conocido como multigatillado, que se presentan con síntomas posteriores a la exposición de ejercicio, tabaco, alérgenos, aire frío o infecciones virales respiratorias, constituyendo los verdaderos asmáticos. El tratamiento recomendado se basa en la severidad de los síntomas, considerando que hasta un 50% de los fenotipos puede cambiar. Los esferoides inhalatorios pueden ser de utilidad en sibilancias multigatilladas y el mon-telukast en aquellas inducidas por virus.
One third of preschool children have intermittent wheezing, a condition that many of them outgrow. Epidemiological studies have taught us the natural history, but they are not useful in diagnosis, treatment and prognosis for the individual case, because time is needed to classify it. Respiratory viruses are the most common triggers at this age, leading to a pattern of episodic wheezing, with no symptoms between viral infections. Children with atopy, have a different phenotype known as “multitrigger” wheezing. This condition is characterized by wheezing after exposure to multiple triggers, such as exercise and exposure to smoke, allergens, cold air or viral infection. Treatment is based on disease severity; inhaled steroids may be useful in multitrigger wheezing and montelukast in viral induce children.
Las sibilancias en el lactante y el preescolar son muy frecuentes, presentándose en casi el 50% de los niños menores de 3 años, al menos en alguna oportunidad, habitualmente relacionadas a una infección viral de la vía aérea.
Por otro lado, el asma crónico del adulto se inicia en el 80% de los casos en los primeros cinco años de vida, por lo que puede ser considerada una “enfermedad pediátrica” (1).
El asma es entendida actualmente como un síndrome con numerosos fenotipos, que reflejan fenómenos patológicos y etiopatogénicos distintos, y de cuya identificación depende un manejo más racional de esta patología. En este artículo se revisan las evidencias epidemiológicas de los distintos fenotipos de sibilancias en el preescolar, en un intento de entender los distintos mecanismos, los factores de riesgo y ordenar el pronóstico y las implicancias de entender los fenotipos en el tratamiento de los cuadros bronquiales obstructivos en la infancia.
Estudios epidemiológicos longitudinales de sibilanciasEstudio MelbourneEn 1964 se inició este estudio prospectivo, con 401 niños de 7 años enrolados en base a cuestionario aplicado a pacientes y padres. Se clasificaron en 5 grupos, a los que denominaron:
- •
Grupo control: los que nunca sibilaron.
- •
Sibilantes leves: sibilancias menos de 5 veces con infecciones virales respiratorias.
- •
Sibilantes moderados: sibilancias más de 5 veces con infecciones virales respiratorias.
- •
Asmáticos: sibilancias sin infección respiratoria viral.
- •
Asmáticos severos: se agregó un grupo con síntomas severos a los 10 años de edad.
A los 35 años de edad, los grupos fueron reevaluados y reclasificados como:
- •
Sin asma actual: sin sibilancias los últimos 3 años.
- •
Asma infrecuente: sibilancias en los últimos 3 años, pero no en los últimos 3 meses.
- •
Asma frecuente: sibilancias menos de una vez por semana en los últimos 3 meses.
- •
Asma persistente: sibilancias más de una vez a la semana en los últimos 3 meses.
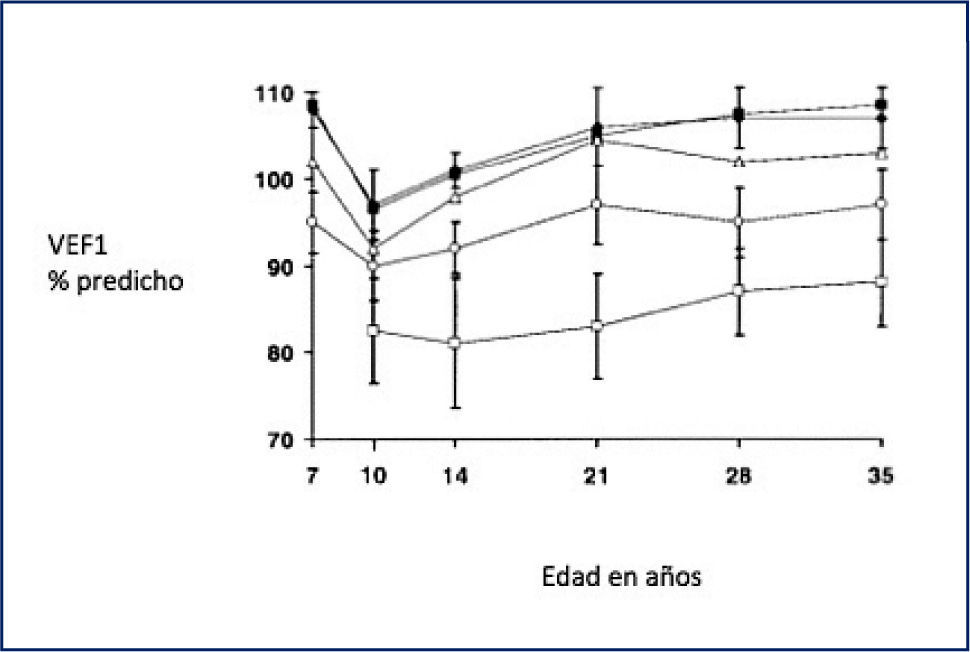
Del estudio se desprende que el 77% de los Sibilantes leves no tienen asma a los 35 años y sólo el 23% presentó asma frecuente o persistente. En cambio, el 50% de los sujetos catalogados de asmáticos a los 7 años, presentó asma frecuente o persistente a los 35 años, cifra que se eleva al 75% de los niños catalogados de asma severo a los 10 años. Se puede concluir en consecuencia, que este estudio demuestra que mientras más severos los síntomas en la infancia, mayor es la probabilidad de continuar sibilando en la edad adulta. Esto se ha llamado “tracking” o carril clínico de la enfermedad, y significa que los síntomas leves en la infancia tienden a remitir o a continuar siendo leves, y los síntomas más severos continúan siendo severos en el adulto (Tabla 1). También se describió un “tracking” o carril de la función pulmonar, como se aprecia en la Figura 1. Aquellos catalogados de asmáticos en la infancia, muestran función pulmonar levemente alterada en la edad adulta, en cambio los catalogados de sibilantes con infecciones virales tienen función pulmonar normal.
Distribución de asma en 401 pacientes a la edad de 35 años de acuerdo al tipo de sibilancias en los primeros 7 años devida
| A LOS 7 AÑOS | SIN ASMA | ASMA INFRECUENTE | ASMA FRECUENTE | ASMA PERSISTENTE | TOTAL |
|---|---|---|---|---|---|
| Sibilantes leves | 42(65) | 8(12) | 10(15) | 5(8) | 65 |
| Sibilantes moderados | 54(63) | 10(12) | 9(10) | 13(15) | 86 |
| Asmáticos | 29(30) | 20(20) | 18(18) | 31(32) | 98 |
| Asmáticos severos* | 7(10) | 10(15) | 8(12) | 42(62) | 67 |
| TOTAL | 132 | 48 | 45 | 91 | 401 |
Los valores son números y porcentajes
Además, la pérdida de función no aumenta con el tiempo, se mantiene invariable desde los 7 a 10 años. Esto último puede interpretarse de dos maneras; o la función pulmonar está alterada en el asmático desde el nacimiento, o ésta se altera en algún momento antes de la edad escolar (2). La respuesta a lo anterior la da el estudio de Tucson, que analizamos a continuación.
Estudio TucsonEn este estudio longitudinal, iniciado en 1980, 1246 recién nacidos fueron enrolados y clasificados de acuerdo a su evolución en el tiempo a los 6 años, evaluando la presencia de sibilancias a los 3 y 6 años, como:
- •
Grupo control (50%): sin sibilancias.
- •
Sibilantes transitorios (20%): con sibilancias en los primeros 3 años pero sin ellas a los 6.
- •
Sibilantes tardíos (15%): sin sibilancias en los primeros 3 años, pero sí a los 6.
- •
Sibilantes persistentes (15%): con sibilancias en los primeros 3 años, que continúan haciéndolo a los 6 años.
Lo original de este estudio fue la evaluación de la función pulmonar a través de la medición del VmaxFRC (flujo espiratorio máximo a capacidad residual) en el 10% de los lactantes, antes de la ocurrencia de cualquier infección respiratoria viral. Se demostró que los sibilantes transitorios tenían su función pulmonar más baja desde el inicio del seguimiento, y que ésta se mantiene en el mismo carril a través del tiempo, aún después de haber dejado de sibilar. En este grupo se plantea como mecanismo más probable de sibilancias la estrechez congénita de las vías aéreas, que se superaría con el crecimiento. En cambio, no hay diferencia en la función pulmonar entre los controles y los sibilantes persistentes, pero en éstos últimos la función (Vmax FRC) se deteriora a los 6 años (Tabla 2), y continúa alterada a los 18 años (VEF1), reflejando que el daño en la función ocurre entre el año de edad y los 6 años, persistiendo posteriormente sin cambios a lo largo del tiempo.
Flujo espiratorio máximo a capacidad residual funcional (vmaxfrc en ml/sec) en el primer año de vida y a los 6 años de edad, de acuerdo a la historia de sibilancias
| SIN SIBILANCIAS | SIBILANCIAS PERSISTENTES | R | |
|---|---|---|---|
| VmaxFRC*primer año | 123.3(110.0,138.0) | 104.6(73.6,144,5) | NS |
| VmaxFRC a los 6 años | 1262.1 (1217.4,1308,1) | 1069.7(906.9,1146) | <0,1 |
Los factores de riesgo asociados a cada fenotipo temporal se resumen en la Tabla 3, destacando la función pulmonar congénitamente más baja y el tabaquismo materno para los transitorios, y la atopía para los sibilantes precoces persistentes (3).
Estudio tucson. Factores de riesgo
| SIBILANTES PRECOCES TRANSITORIOS | SIBILANTES TARDÍOS | SIBILANTES PRECOCES PERSISTENTES | |
|---|---|---|---|
| FUNCIÓN PULMONAR | Disminuida | Normal | Alteración progresiva severa |
| IgE SÉRICA | RN normal 9 meses normal 6 años normal | RN normal 9 meses elevada 6 años elevada | RN normal 9 meses elevada 6 años>que ST |
| TABAQUISMO MATERNO | Muy relacionado | Poco relacionado | Relacionado |
| ATOPÍA | No | Si | Si |
| ASMA MATERNO | No | Si | Si |
En este estudio se enrolaron 6265 recién nacidos y se evaluaron en 7 puntos de tiempo durante 7 años, a los 6, 18, 30, 42, 54, 69 y 81 meses de vida, y se clasificaron de acuerdo a un método matemático llamado análisis de “clases latentes”, en el que el fenotipo no lo diferencia subjetivamente el observador, sino que se origina del comportamiento proba-bilístico estadístico.
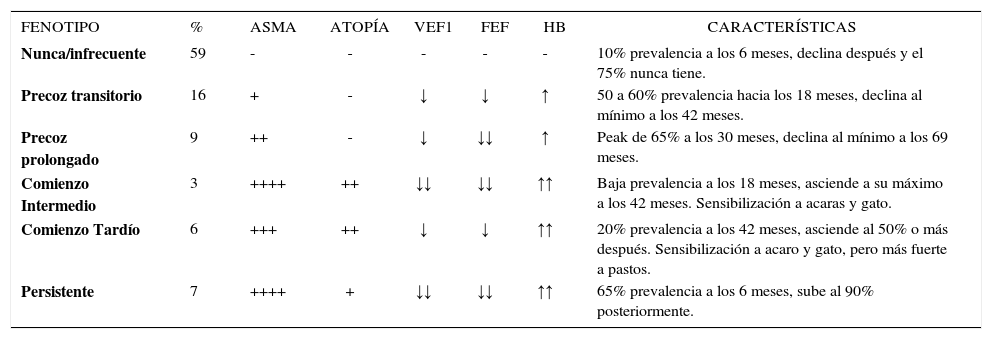
Este estudio confirma los mismos fenotipos temporales que en Tucson, y agrega dos fenotipos más, que ellos llaman transitorio prolongado, no relacionado a atopia y con alteración marcada de la función pulmonar y el de comienzo intermedio, muy relacionado a atopia (Tabla 4) (4).
Estudio tucson
| FENOTIPO | % | ASMA | ATOPÍA | VEF1 | FEF | HB | CARACTERÍSTICAS |
|---|---|---|---|---|---|---|---|
| Nunca/infrecuente | 59 | - | - | - | - | - | 10% prevalencia a los 6 meses, declina después y el 75% nunca tiene. |
| Precoz transitorio | 16 | + | - | ↓ | ↓ | ↑ | 50 a 60% prevalencia hacia los 18 meses, declina al mínimo a los 42 meses. |
| Precoz prolongado | 9 | ++ | - | ↓ | ↓↓ | ↑ | Peak de 65% a los 30 meses, declina al mínimo a los 69 meses. |
| Comienzo Intermedio | 3 | ++++ | ++ | ↓↓ | ↓↓ | ↑↑ | Baja prevalencia a los 18 meses, asciende a su máximo a los 42 meses. Sensibilización a acaras y gato. |
| Comienzo Tardío | 6 | +++ | ++ | ↓ | ↓ | ↑↑ | 20% prevalencia a los 42 meses, asciende al 50% o más después. Sensibilización a acaro y gato, pero más fuerte a pastos. |
| Persistente | 7 | ++++ | + | ↓↓ | ↓↓ | ↑↑ | 65% prevalencia a los 6 meses, sube al 90% posteriormente. |
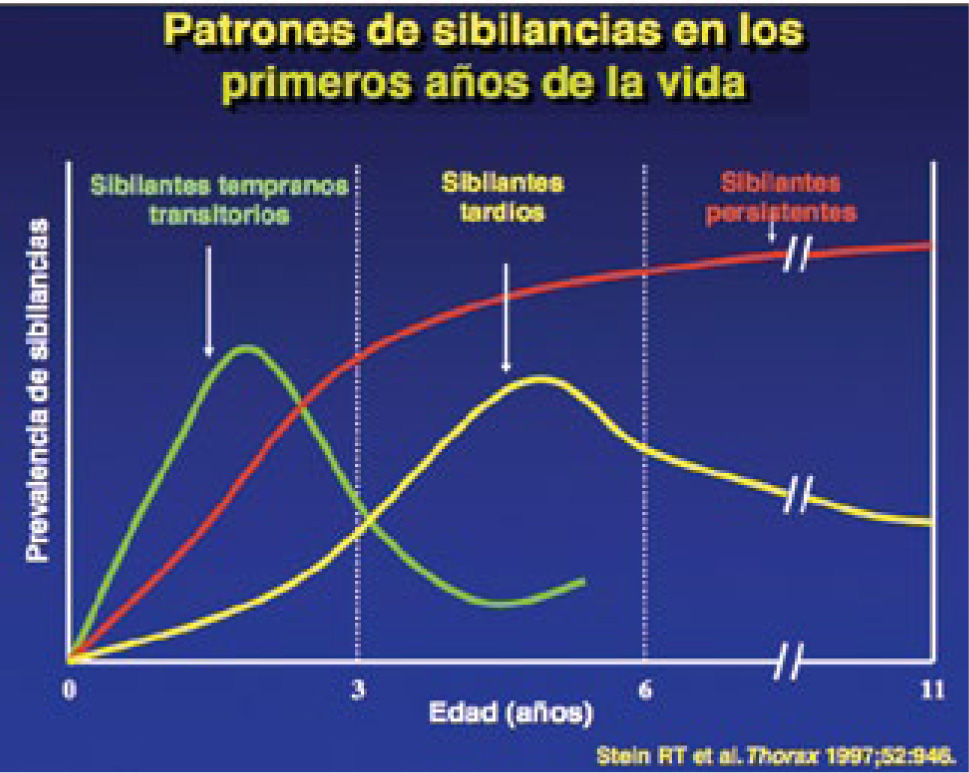
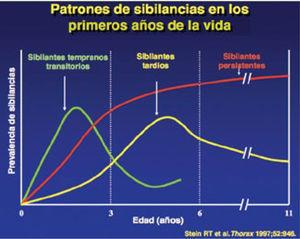
De acuerdo a la mayoría de los estudios longitudinales del comportamiento temporal de las sibilancias en el preescolar, podemos caracterizar los siguientes (Figura 2):
Sibilantes transitoriosEstos niños tienen síntomas sólo durante los primeros 3 años de vida, dan cuenta de dos tercios de los lactantes sibilantes, y mejoran espontáneamente con el tiempo. No tienen antecedentes de atopia personal ni familiar, no tienen hiperreactividad frente a las pruebas de provocación bronquial ni variaciones del PEF (flujo espiratorio máximo). Su principal factor de riesgo es la disminución de la función pulmonar, que puede ser explicada ya sea por estrechamiento estructural o funcional de la vía aérea, que la predispone a obstruirse frente a las infecciones virales. Otros factores de riesgo descritos en este grupo son el tabaquismo materno, especialmente prenatal, la prematuridad y la maternidad muy precoz.
Sibilantes no AtópicosEste grupo inicia los episodios de sibilancias más tardíamente, en la edad de lactante mayor o preescolar, y continúan hasta después de los 6 años, con tendencia a desaparecer en la adolescencia. Da cuenta de hasta el 40% de los asmáticos en la edad preescolar y escolar, y está presente con mayor frecuencia en países en vías de desarrollo. Este grupo probablemente contiene a los transitorios prolongados del estudio Avon. No tienen atopia personal ni familiar, su función pulmonar es normal o ligeramente disminuida, no tienen hiperreactividad bronquial, pero sí tienen grandes variaciones del PEF: Su mecanismo más probable es un trastorno en el tono de la vía aérea y al igual que en el transitorio, el gatillante más frecuente es la infección respiratoria viral, siendo el rinovirus el agente más asociado a asma.
Sibilantes atópicos persistentes (asmáticos)Este fenotipo inicia sus sibilancias en los primeros 3 años de vida y continúa presentándolas hasta la edad adulta. Está fuertemente relacionado a atopia personal y familiar, y si bien la función pulmonar es normal en el primer año de vida, se altera antes de los 6 años y permanece alterada a lo largo del tiempo, reflejando que los cambios más drásticos en la vía aérea ocurren precozmente en la vida. Son el fenotipo con mayor deterioro de la función pulmonar (remodelamiento de la vía aérea), tiene hiperreactividad bronquial en los tests de provocación y niveles elevados de IgE desde los 9 meses de vida.
El mayor factor de riesgo de este fenotipo es la sensibilización alérgica precoz (5-7).
Resumiendo, los estudios epidemiológicos longitudinales han ayudado a aclarar la historia natural de las sibilancias en el preescolar, pero lamentablemente no tienen utilidad práctica en el diagnóstico, manejo ni en el pronóstico del caso individual, dado que se requiere de una evolución en el tiempo para clasificarlos.
De ellos se ha aprendido que:
- •
Las sibilancias tempranas en la infancia siguen distintas trayectorias temporales, reflejando distintos fenotipos.
- •
Tres de cada cuatro niños dejan de sibilar al llegar a la adultez.
- •
El riesgo de persistir con sibilancias aumenta con la severidad y con la sensibilización alérgica.
- •
No hay hasta el momento marcadores clínicos o biológicos que permitan identificar en forma prospectiva el patrón fenotípico en el caso individual (7).
Al no existir un marcador confiable que diferencie a qué grupo fenotípico pertenece el paciente, tampoco se puede orientar racionalmente la terapia.
En un intento de orientar hacia la probabilidad del desarrollo de asma persistente en un preescolar sibilante, el grupo de Tucson desarrolló un índice clínico que denominaron índice predictivo de asma o API, que fue modificado posteriormente por Gilbert agregando el antecedente de alergia alimentaria (Tabla 5). Este se basa en la presencia de un criterio mayor o de dos menores, para definir el riesgo de asma en un preescolar menor de 3 años con crisis de sibilancias recurrentes. Los autores le atribuyen un valor predictivo positivo para asma de 77% y un valor predictivo negativo de 68% (8, 9).
Índice predictivo de asma (API)
| Criterios Mayores Historia de asma en algún padre. Diagnóstico médico de dermatitis atópica en el niño. Sensibilización alérgica a uno o más aeroalérgenos (Modificación de Gilbert). |
| Criterios Menores Rinitis alérgica diagnosticada por un médico. Sibilancias no relacionadas con resfríos. Eosinofilia en sangre periférica≥4 %. Sensibilidad alérgica a huevo, leche o frutos secos (Modificación de Gilbert). |
| API+: Un criterio mayor o dos menores |
Castro Rodríguez modificado Por Guilbert (8).
Debido a esta limitante, de depender de la evolución en el tiempo para definir fenotipos, la Sociedad Respiratoria Europea (ERS) publicó en 2008 un enfoque diferente, enfocando los fenotipos de acuerdo al tipo de gatillante de las crisis. Así, clasifica las sibilancias de acuerdo a un patrón temporal:
Sibilancias Episódicas: crisis agudas con infecciones virales, autolimitadas y sin síntomas entre las crisis.
Sibilancias Multigatilladas: episodios agudos virales, pero también síntomas entre las crisis, reflejando otros gatillantes aparte de las infecciones virales, como alérgenos, humo de cigarrillo, cambios de temperatura y humedad, emociones como la risa y el llanto, o el ejercicio.
Cualquiera de los fenotipos epidemiológicos, transitorio, tardío o persistente, pueden ser episódicos o multigatillados, incluso pueden variar hasta en 50% en distintas etapas de evolución en el tiempo, de episódica a multigatillada, o viceversa (10).
Implicancias de los fenotipos en el tratamientoLa ERS plantea ordenar el tratamiento de acuerdo a esta fenotipificación y recomienda no utilizar el término asma en el preescolar y tampoco el uso clínico de los términos transitorio, persistente o tardío, salvo para estudios epidemiológicos de cohortes.
El API puede ayudar a predecir la evolución y tomar decisiones terapéuticas, pero tiene limitaciones. En general, si las sibilancias aparecen después de los 18 meses y el API es positivo, la probabilidad de diagnóstico de asma atópica en la edad escolar es alta; por el contrario, si se inician precozmente en la vida y son gatilladas por virus, con API negativo, es altamente probable que estas desaparezcan posteriormente en la vida. En el tratamiento es importante la educación de los padres para evitar el tabaquismo intradomiciliario. No hay evidencias de que dietas restrictivas de leche de vaca u otros alimentos en esta edad sea beneficioso.
Prevención de los episodios recurrentesLos fármacos actualmente disponibles para el tratamiento y prevención de las sibilancias son los bloqueadores de los receptores de leucotrienos (montelukast) y los esteroides inhalatorios. En esta edad algunos pacientes responden mejor a uno, otros a otro y muchos no responden a ninguno.
Una vez excluidas otras causas de sibilancias, tales con fibrosis quísti-ca u otras patologías crónicas, los consensos internacionales proponen tratar a estos pacientes en función de la recurrencia de los episodios, intensidad de los síntomas y sospecha del tipo de sibilancias, identificando la respuesta individual de cada paciente. Si es satisfactoria, se mantendrá la terapia al menos por 3 meses y se evaluará la necesidad de continuarla o suspenderla.
En preescolares con sibilancias multigatilladas y alto riesgo de asma, los esteroides inhalatorios mejoran el control de la enfermedad. Son niños con síntomas frecuentes, mayores de 2 años e historia personal de atopia o familiar de asma (11, 12).
Se prefiere iniciar el tratamiento con dosis bajas de 100 mcg diarios de fluticasona o 200 mcg de budesonida, pudiendo duplicarse la dosis si se estima necesario.
Sin embargo, los esteroides inhalatorios no parecen ser eficaces para el control de las sibilancias desencadenadas exclusivamente por virus; para este grupo el montelukast en dosis de 4mg al día puede ser de utilidad (13).
En sibilancias multigatilladas, pero con síntomas persistentes leves, puede considerarse una prueba terapéutica con montelukast como alternativa a los esteroides inhalatorios. Montelukast sólo o asociado al tratamiento antiasmático habitual, puede ser útil en algunos preescolares cuando se administra en los meses de invierno, ya que las infecciones virales son el desencadenante más importante de exacerbaciones en la infancia (10,13).
No se recomienda el empleo episódico de esteroides inhalatorios o montelukast al inicio de una infección viral con el fin de prevenir sibilancias (14).
No se recomienda el uso intermitente de esteroides inhalatorios durante los episodios agudos ni tampoco duplicar su dosis. (15)
Tratamiento del episodio agudoLos ß2-agonistas de acción rápida son el tratamiento broncodilatador de primera línea y aunque no todos los niños responden, se justifica intentar una prueba terapéutica. Se administran según necesidad mediante inhalador presurizado y cámara espaciadora con mascarilla. La nebulización se indica en situaciones graves, utilizando oxígeno a flujo alto (6-9 L/min).
El bromuro de ipratropio no se recomienda de forma sistemática, pero si se justifica utilizarlos en episodios moderados o graves asociado a los β2-agonistas de acción rápida.
Corticoïdes sistémicosSu utilidad es controvertida, ya que no han demostrado ser útiles en episodios leves a moderados de sibilancias inducidas por virus. Según criterio médico, pueden ser utilizados en dosis de 1 a 2mg/Kg/día por 3 a 5 días en episodios severos y en alta sospecha de asma (15, 16).
En suma, las recomendaciones de tratamiento de las sibilancias recurrentes tienen bajo nivel de evidencias. En sibilancias multigatilladas el uso de esteroides inhalatorios en dosis bajas por un periodo de 3 meses. Si hay mala respuesta terapéutica se prefiere suspenderlo y reevaluar. Si la respuesta es favorable se prefiere mantener hasta resolución de sibilancias. Quedará la duda si corresponde a un efecto terapéutico o a la resolución natural de síntomas. Si hay reaparición de sibilancias después de suspensión y buena respuesta a la reintroducción se recomienda su mantención. Siempre se debe supervisar talla.
En sibilancias episódicas virales se recomienda montelukast 4mg /día. Frente a episodios recurrentes o historia familiar de asma considerar uso de esteroides inhalatorios.
ConclusionesLos fenotipos clásicos de asma y los nuevos fenotipos sólo tienen valor retrospectivamente frente a un caso individual.
El mejor enfoque clínico actual de las sibilancias en preescolares es el uso de los términos sibilante episódico (viral) y sibilancias multigatilladas.
El uso de los esteroides inhalatorios en sibilancias en preescolares ha mostrado ser útil en el control de síntomas y recurrencias, pero deben ser usados de manera prudente y juiciosa.
Los autores declaran no tener conflictos de interés, en relación a este artículo.