El dolor de cadera en un niño menor de 10 años es un desafío diagnóstico. La causa de este dolor puede ser inflamatoria, infecciosa o propia de un esqueleto en desarrollo. Como en todo paciente pediátrico, la clínica algunas veces no será evidente y requerirá de la experiencia del médico para poder obtener síntomas y signos que guíen el estudio. En esta revisión se presentan las causas más frecuentes de coxalgia en pacientes menores de 10 años.
Hip pain in children under ten years of age is a diagnostic challenge. The origin of the pain can be inflammatory, infectious, or proper to a pediatric growing skeleton. As in every pediatric patient, clinical history may not be evident and the physician experience will be necessary to obtain clinical features to guide the patient study. In this review, the most frequent causes of hip pain in children under ten years of age are displayed.
El dolor de cadera (coxalgia) en niños es frecuente, siendo hasta un 6% de las consultas por molestias osteoarticulares1. No siempre el paciente referirá dolor en la cadera; a menor edad es más frecuente que el dolor sea referido al muslo, rodilla (recordar el aforismo “la cadera llora por la rodilla”) o incluso no refiera dolor alguno, sino que haya una alteración de la marcha o la incapacidad de ésta2. El estudio de una coxalgia en un niño requiere una adecuada historia clínica, examen físico y creerle a los padres que refieren que su hijo presenta dolor o cojera (claudicación). El que no sea evidente al momento de la consulta médica no descarta que la haya presentado. Las causas de coxalgia en niños (arbitrariamente definidos como menores de 10 años) son variadas, con etiologías diversas como traumáticas, inflamatorias, infecciosas, del desarrollo y neoplásicas3 (Tabla 1).
2Historia clínicaEl dolor de cadera puede ser claramente identificado por el paciente, pero muchas veces el niño va a referir dolor en el muslo, rodilla, región lumbar o incluso no identificar ningún dolor. Frecuentemente la sintomatología será solamente claudicación. A menor edad, los síntomas serán menos definidos que en niños mayores2. Otras veces el dolor será referido desde otro origen, pudiendo ser la causa de éste una patología de origen lumbar, abdominal o intrapélvica.
Debe detallarse el tiempo de evolución del dolor, presencia de dolor nocturno, si empeora con la actividad, antecedentes traumáticos, fiebre, compromiso del estado general, alteraciones neurológicas y eventual tratamiento previo4.
3Examen físicoSe debe intentar reproducir el dolor del paciente. Lo primero es desvestir al niño dejándolo en ropa interior apreciando completamente las extremidades inferiores, así como la columna. Al momento de ponerse de pie podremos constatar si existe una posición antiálgica, originada en la columna o en las extremidades inferiores. Es importante observar la marcha, en repetidas oportunidades; frecuentemente aparecerá la claudicación, aunque la etiología sea aún desconocida. La prueba de Trendelenburg puede identificar insuficiencia glútea o de abductores. Es positiva cuando el paciente se mantiene de pie apoyando una extremidad y la cadera contralateral cae5.
Luego palpar las prominencias óseas de la pelvis y cadera, región inguinal, región abdominal, columna lumbar, muslo y rodilla. En preescolares una coxalgia puede confundirse con un cuadro de apendicitis aguda, espondilodiscitis o hernia inguinal2.
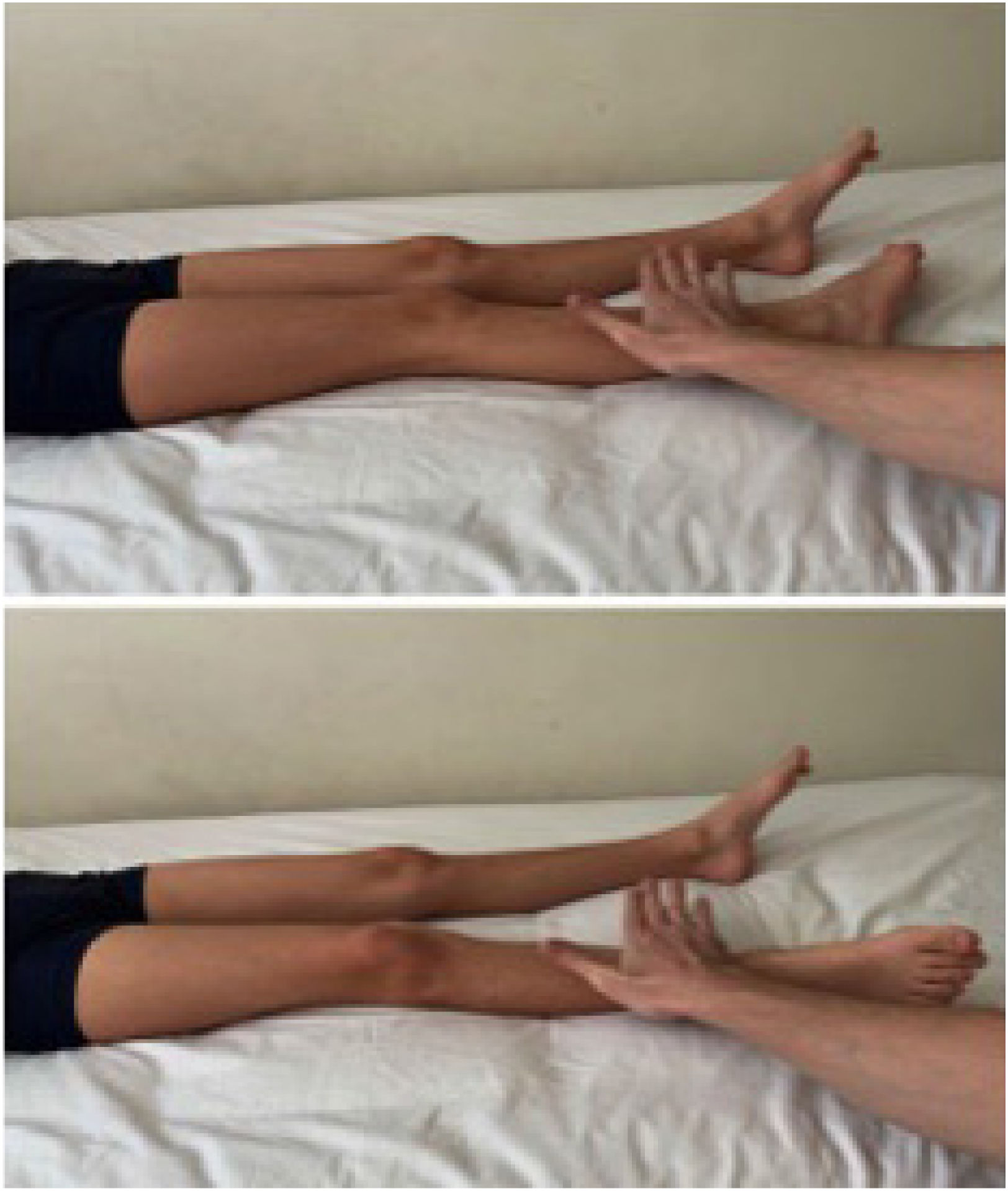
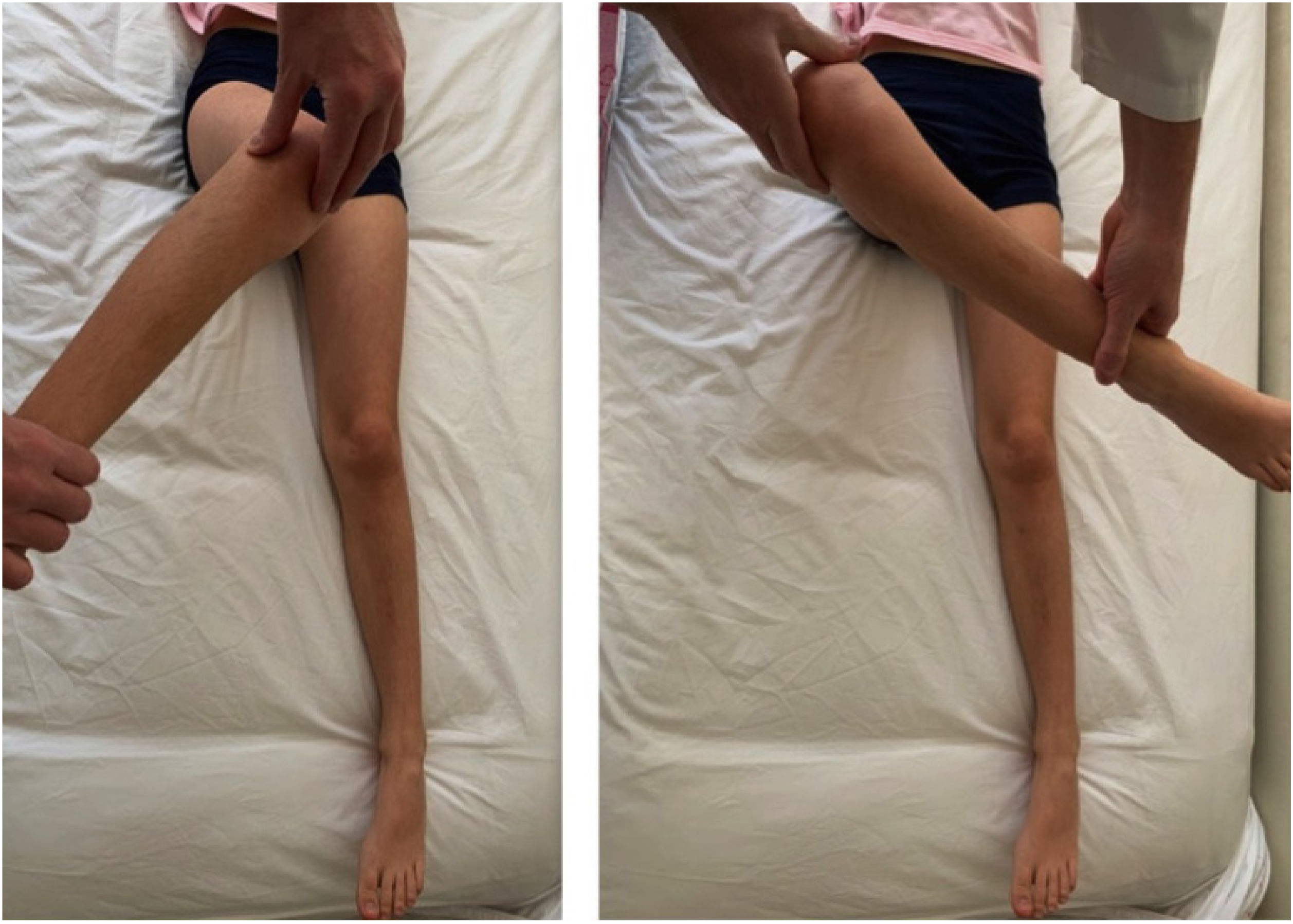
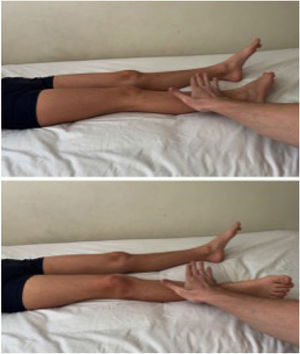
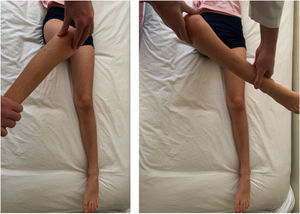
La rotación de la cadera (roll test) con la extremidad inferior en extensión permite identificar una coxalgia. (Figura 1). Los rangos de movilidad de la cadera en un niño son amplios. La flexión de la cadera puede llegar a 120-135°, extensión a 30°, abducción 45-50°, aducción 20-30°, rotación externa a 50° y rotación interna a 45° 4 (Figura 2). Es al examinar pasivamente la movilidad de la cadera cuando más evidente se hará el dolor, en especial comparando el lado afectado con el lado sano. No debemos olvidar objetivar la temperatura del paciente.
En especial ante la sospecha de un cuadro infeccioso, se solicitan exámenes hematológicos como hemograma, velocidad de hemosedimentación y proteína C reactiva2. Si la sospecha es de una enfermedad reumatológica, el especialista solicitará los exámenes indicados6.
5ImágenesLa base del estudio imagenológico en una coxalgia es la radiografía, siendo relativamente económica y de rápida obtención. Siempre debe ser solicitada en, al menos, dos proyecciones: pelvis anteroposterior y Lowenstein (caderas en abducción y rotación externa) para así poder comparar ambas caderas en la misma imagen. No es infrecuente que alteraciones aparezcan en solamente una de las dos proyecciones7. Pueden solicitarse proyecciones complementarias según sea necesario, ya sea para descartar patología de columna, del fémur o de la rodilla. La radiografía habitualmente resultará normal pero de todas formas permite descartar patologías graves y es un punto de referencia para futuras imágenes8.
La ecografía es un examen poco invasivo, no irradiante y accesible. Permite visualizar partes blandas e identificar derrame articular de la cadera, que clínicamente puede ser difícil de precisar. Debe ser comparativo con la cadera contralateral7.
La tomografía computarizada es un examen que es poco utilizado como primera línea para el estudio de una coxalgia. No es económico e irradia al paciente. Es utilizado en el estudio secundario de patologías de cadera en especial para precisar estructuras óseas y eventuales deformidades2.
La resonancia magnética es de gran utilidad para precisar compromiso óseo, condral y de partes blandas, teniendo una alta sensibilidad y especificidad en el estudio de una coxalgia aguda9. Es un examen caro aún y aunque no irradia, en niños menores de 7 a 9 años va a requerir la sedación o anestesia general del paciente dado el tiempo de inmovilidad que requiere para ser realizado, por lo que se debe ser criterioso en su indicación10.
La cintigrafía ósea permite precisar actividad osteoblástica en su fase ósea e incluso zonas de hiperemia en su fase vascular. A pesar de no ser económico y de irradiar (aunque en dosis bajas), este examen continúa teniendo utilidad en el estudio de coxalgia en niños dado que habitualmente no requiere anestesia ni sedación para su realización. Además, permite descartar compromiso multifocal7.
6Causas de dolor de cadera en niños6.1Sinovitis transitoria de la caderaEs un cuadro agudo, en que el paciente inicia claudicación leve a moderada, sin fiebre ni otros síntomas sistémicos. Mucho más frecuente que una artritis séptica2, es notoriamente menos dolorosa que ésta y a pesar del dolor el paciente intenta realizar sus actividades normales, pero con claudicación. Su incidencia es de 0,2% y tiene una relación 2:1 entre varones y mujeres11. En forma frecuente los padres refieren algún traumatismo que inició el cuadro, pero no es la causa. El cuadro típico es de un paciente entre los 2 a 10 años de edad (más frecuente entre los 4-7 años), que presentó un cuadro viral 1 o 2 semanas previo al inicio de la claudicación6. Es un cuadro autolimitado en que solamente se observa al paciente, se indica reposo y analgesia según necesidad. Cede en 7-10 días y no deja secuelas. Tiene una recurrencia cercana al 15%. La sinovitis transitoria no sería la causa de una enfermedad de Perthes ulterior, pero los primeros síntomas de una enfermedad de Perthes podrían semejar una sinovitis transitoria12.
Imagenológicamente la radiografía de pelvis en dos proyecciones no mostrará alteraciones y la ecografía de partes blandas detectará derrame articular comparada con la cadera contralateral.
La diferenciación entre una artritis séptica y una sinovitis transitoria puede ser difícil en muchos casos, por lo que la sospecha debe estar siempre presente. Como ya se mencionó, una sinovitis transitoria suele ser menos sintomática que una artritis séptica. Kocher planteó cuatro factores que pueden ayudar a diferenciar los cuadros: la presencia de fiebre, la capacidad de cargar peso en la cadera afectada, una velocidad de hemosedimentación mayor a 40mm/hora y leucocitosis mayor a 12.00013. Luego otros autores sumaron la proteína C reactiva mayor a 1-2mg/dL (10-20mg/L) a los factores ya descritos por Kocher14,15. La presencia de estos factores orienta a un cuadro infeccioso de la cadera más que a una sinovitis transitoria16.
6.2Artritis séptica y osteomielitisEste tema es tratado en el artículo de revisión de infecciones osteoarticulares en el niño por lo que no profundizaremos. A diferencia de una sinovitis transitoria, en una artritis séptica el cuadro clínico habitualmente será más doloroso, con una gran impotencia funcional, los criterios de Kocher presentes y proteína C reactiva elevada. El estudio imagenológico se inicia con la radiografía que habitualmente es normal y una ecografía que muestra el derrame articular. La resonancia magnética es útil para descartar compromiso óseo7. La sospecha diagnóstica es muy importante, y ante la duda, es preferible tratar una artritis no infecciosa de más que dejar de tratar una artritis séptica. Las consecuencias pueden ser desastrosas con daño a la fisis, cartílago articular, necrosis ósea o sepsis15.
Es importante destacar que la artritis séptica neonatal de la cadera es un cuadro que se debe tener presente, en especial en un recién nacido con una sospecha de cuadro infeccioso sin etiología evidente. Lamentablemente no es infrecuente la demora en su sospecha, diagnóstico y tratamiento, con consecuencias catastróficas para la cadera del paciente6.
La osteomielitis aguda del fémur proximal es frecuente dentro los cuadros infecciosos de la cadera. Menos frecuente es la osteomielitis del hueso Ilíaco, isquion o pubis. En las osteomielitis agudas frecuentemente está el antecedente traumático, aunque no hay una clara relación entre trauma e infección17. Siempre se inicia el estudio de imágenes con una radiografía, pero es importante recordar que en los primeros 7-10 días una osteomielitis no presentará alteraciones, por lo que es de utilidad una resonancia magnética o cintigrama óseo para confirmar el foco en sospecha y descartar otros11.
La piomiositis es más frecuente en países de clima tropical, pero de todas formas se dan casos en Chile. Es un cuadro infeccioso de la musculatura de la cadera que puede semejar una artritis séptica, siendo la resonancia magnética el examen de elección para su diagnóstico18.
6.3Enfermedad de Legg-Calvé-Perthes:Es una necrosis avascular idiopática de la cabeza femoral. La edad habitual de aparición del cuadro va desde los 4 a los 10 años de edad, más frecuente entre los 5 y 8 años, pero puede ser incluso en pre escolares. La relación entre varones y mujeres es de 5:1, y cerca de un 10% de los casos son bilaterales (asincrónicos, incluso con años de diferencia entre una y otra cadera)5,19. La incidencia es variable, de 0,2 a 19,9 casos por cada 100.000 niños y su etiología sigue siendo desconocida, aunque se postulan factores ambientales además de una susceptibilidad genética20.
Clínica: al ser niños mayores, pueden referir dolor de cadera o dolor en muslo o rodilla. Destaca un compromiso mayor de la rotación interna y de la abducción. Puede haber signo de Trendelenburg positivo5.
Se divide en cuatro etapas: Necrosis, fragmentación, reosificación y reparación21. La fragmentación dura cerca de 12 meses y es en esta etapa cuando se produce la deformidad de la cabeza femoral. La reosificación dura entre 3 a 5 años.
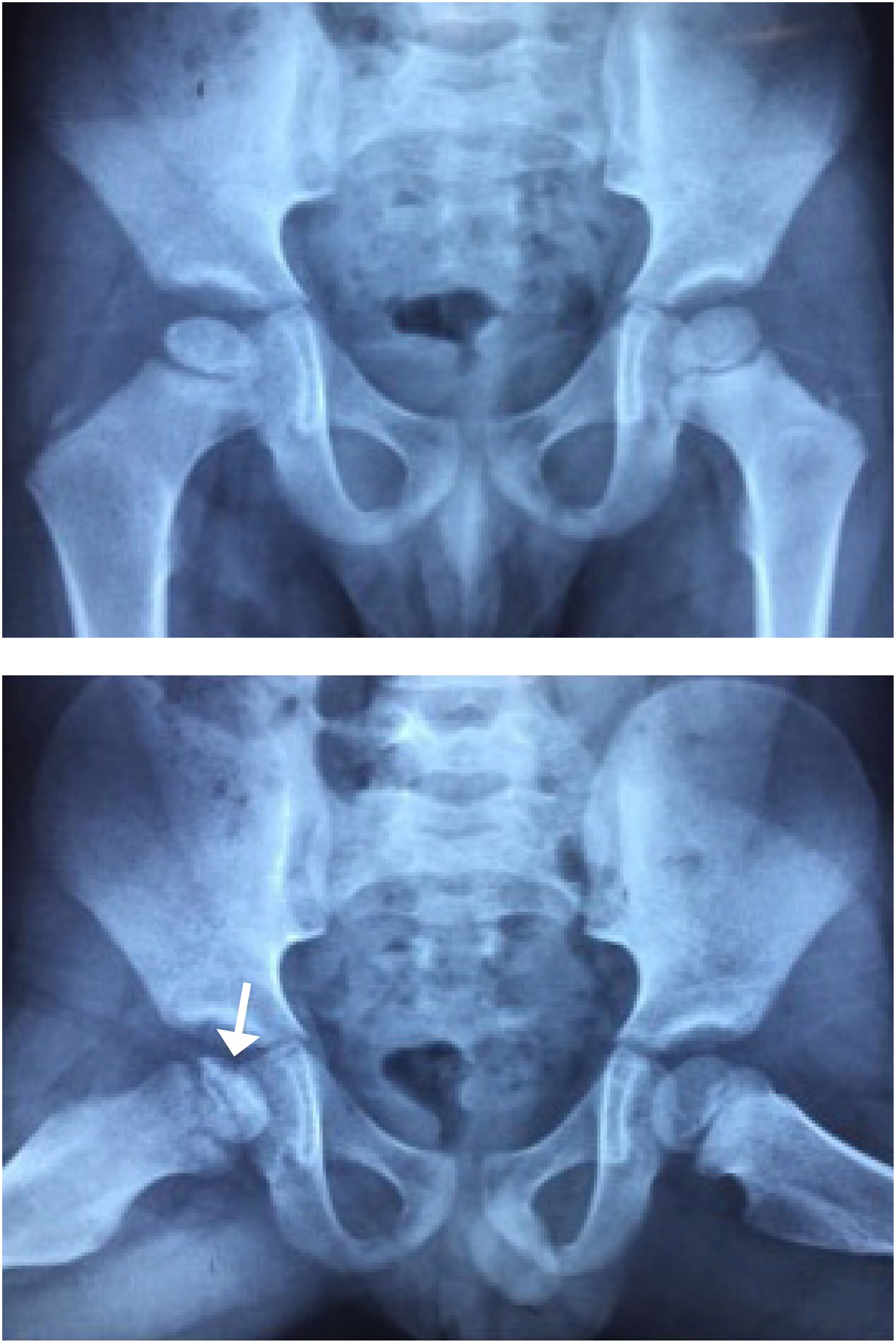
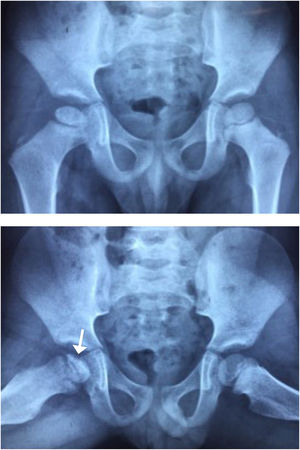
La radiografía en etapas muy iniciales puede ser normal. Un signo precoz es la fractura subcondral que se aprecia principalmente en la proyección de Lowenstein (Figura 3). En etapas más avanzadas ya es evidente la necrosis de la cabeza femoral. Se han realizado numerosos estudios con resonancia magnética para intentar predecir la evolución y pronóstico de la enfermedad, pero aún no hay consenso22.
El principal factor pronóstico es la edad del paciente. A menor edad del debut, mejor es el pronóstico. Habitualmente los pacientes menores de 6 años al iniciar la enfermedad tienen un buen pronóstico y los mayores de 8 años uno malo. Otro factor pronóstico es el compromiso del tercio lateral de la cabeza femoral a la radiografía (clasificación de Herring). A mayor aplastamiento de este pilar, peor es el pronóstico5.
El tratamiento sigue siendo conservador, privilegiando la descarga de la cadera afectada, baja de peso y ejercicios para mantener el rango de movilidad. Excepcionalmente se indica reposo absoluto o yeso, privilegiándose la actividad física de bajo impacto (natación, bicicleta, etc.). Los pacientes con signos de mal pronóstico pueden tener beneficios con el tratamiento quirúrgico5.
Otras causas de necrosis de la cabeza femoral son leucemia, linfoma, enfermedades reumatológicas, coagulopatías y tratamiento esteroidal4.
6.4Enfermedades reumatológicasLos pacientes con artritis idiopática juvenil presentan coxalgia en un 30-50% de los casos, generalmente bilateral. Tiene una incidencia de 6 por 100.000 niños, y se presenta entre los 7-12 años11. Es un cuadro que habitualmente produce dolor matinal y disminuye con la actividad. Puede comprometer otras articulaciones y presentar uveítis. La radiografía no mostrará alteraciones en un inicio, la ecografía derrame y será en la resonancia magnética donde se apreciará la proliferación sinovial. Los exámenes hematológicos no orientarán un origen infeccioso. El tratamiento será indicado por el reumatólogo infantil4.
6.5TraumaEs poco frecuente la incidencia de fracturas de cadera y/o pelvis en niños menores de 10 años. Habitualmente serán secundarias a traumatismos de alta energía (accidentes automovilísticos, caídas de altura) por lo que la historia clínica hará clara la sospecha. En casos de claudicación sin este tipo de antecedentes, podría tratarse de fracturas incompletas de la extremidad inferior como la fractura tipo Toddler (tibia) o fracturas del Cuboides. En estas situaciones puede no haber un antecedente traumático claro y el paciente presentar una claudicación por lo que siempre el examen físico debe ser completo para poder descartar estas patologías2. Las fracturas por stress son muy excepcionales en pacientes menores de 10 años. Otra causa son las lesiones No Accidentales o sospecha de maltrato infantil. La presencia de fracturas completas sin mecanismos de alta energía debe alertarnos de esta posibilidad7.
6.6TumoresPueden existir lesiones tumorales benignas o malignas en la cadera. El tumor benigno más frecuente en niños es el osteocondroma, aunque la ubicación en cadera o pelvis es rara. Otro tumor benigno posible es el osteoma osteoide, cuyo signo característico es que el dolor cede con ácido acetil salicílico además de presentar dolor nocturno. Es más frecuente en varones. También son frecuentes en la cadera la presencia de quistes óseos unicamerales (o simples) y quistes óseos aneurismáticos que en muchas oportunidades debutan como una fractura en hueso patológico sin haber presentado dolor previamente2.
Tumores malignos que pueden afectar la cadera son el sarcoma de Ewing, osteosarcoma, sarcomas de partes blandas o leucemia2.
En niños, las lesiones tumorales suelen ubicarse cerca de fisis con gran potencial de crecimiento e irrigación, como fémur distal, tibia proximal o húmero proximal (“cerca de la rodilla, lejos del codo”). Esto hace que en el extremo proximal del fémur sean menos frecuentes.
El estudio se inicia con una radiografía de pelvis en dos planos, para luego avanzar con otras imágenes según sea la sospecha diagnóstica. El tratamiento dependerá de la etiología, pero dada la posibilidad de que una lesión sospechosa de ser tumoral sea una infección o vice versa, reaparece la enseñanza “todas las infecciones se biopsian y todos los tumores se cultivan”.
6.7Displasia de caderaEs muy infrecuente que una enfermedad del desarrollo de la cadera produzca una coxalgia en niños. Casos no tratados de luxación y subluxación de cadera pueden producir una alteración de la marcha, pero es inhabitual que antes de los 10 años de edad presenten dolor23.
7ConclusiónEl dolor de cadera en niños menores de 10 años es frecuente. Las causas son variadas, desde una sinovitis transitoria de la cadera que se resolverá en forma espontánea y no dejará secuelas, hasta una infección osteoarticular que producirá un gran daño local e incluso pondrá en riesgo la vida del paciente. El diagnóstico puede ser complejo, pero con una adecuada anamnesis y examen físico se podrá orientar el estudio e intentar precisar la causa. Uno de los pilares para su estudio es la radiografía de pelvis anteroposterior y Lowenstein, con otros exámenes que se solicitarán según sea la sospecha clínica, pero nada reemplazará el criterio clínico y la posibilidad de examinar prolijamente al paciente.
Declaración de conflicto de interésEl autor declara no tener conflicto de interés.