La ecografía es el examen de imágenes con mejor relación costo-beneficio para estudiar el tiroides. Es operador dependiente y utiliza equipos con transductores de alta resolución, con doppler color. Se recomienda solicitar ecografía tiroidea en pacientes con bocio, nódulos palpables, antecedentes de cáncer de tiroides familiar, antecedentes de irradiación cervical en la infancia. Características sospechosas de malignidad: nódulos sólidos con marcada hipoecogenicidad, más alto que ancho, bordes lobulados o espiculados y presencia de microcalcificaciones. La ecografía es fundamental en: la detección de nódulos, como apoyo en la obtención de muestras para estudio citopatológico, estadificación preoperatoria, seguimiento post operatorio para detectar y confirmar recidivas cervicales precozmente. La ecografía es útil en el diagnóstico y monitorización de enfermedades tiroideas benignas difusas y nodulares y como apoyo a tratamientos mínimamente invasivos
Ultrasound is the most cost-effective test for thyroid imaging. It is dependent operator and uses equipment with high resolution transducers, with color Doppler. It is recommended to request thyroid ultrasound in patients with goiter, palpable nodules, history of familial thyroid cancer, a history of cervical radiation in childhood. Suspicious characteristics of malignancy: solid nodules with marked hypoechogenicity, higher than wide, lobulated or spiculated edges and the presence of microcalcifications. Ultrasound is essential in the detection of nodules, as support in obtaining samples for cytopathological study, in pre-operative staging, and post-operative monitoring, to detect and confirm early cervical recurrences. Ultrasound is useful in the diagnosis and monitoring of benign diffuse and nodular thyroid deseases and as support for minimally invasive treatments.
La interacción de la energía acústica con las distintas interfaces tisulares genera las imágenes en escala de grises y color que usamos para diagnóstico clínico1. A pesar del gran avance en sofisticados equipos, cada vez más costosos, el diagnóstico ecográfico sigue dependiendo en gran medida del operador, quien además de conocer la física del método para reconocer y eliminar imágenes artificiosas y prevenir errores de interpretación, debe saber qué y cómo buscar.
Los primeros equipos exigían pericia e imaginación; los actuales en cambio, ofrecen hermosas imágenes, pero, esto no significa que las imágenes artificiosas se hayan eliminado, siendo fuente frecuente de errores.
En la práctica diaria de los radiólogos chilenos, el uso del ultrasonido ha cambiado su foco de atención. Antes de la década de los años 90, la gran mayoría de los exámenes eran exploraciones abdominales, en la segunda mitad de los 90 los exámenes mamarios cobran gran relevancia y alrededor del año 2000 se divide en tres líneas: imágenes mamarias, tiroideas y musculoesqueléticas, con esto aparece la subespecialidad en estas áreas y en cada una de ellas, asociada a las otras modalidades de imagen.
En centros con alto volumen de pacientes es factible que el radiólogo se dedique a un área específica, en el resto del quehacer radiológico, centros pequeños y de mediano tamaño, el especialista debe manejar la imagenología general, enfrentándose a variada patología.
En todas las áreas de la medicina el conocimiento de la normalidad y la patología son esenciales y la ecografía no es la excepción. Para hacer una buena ecografía además de manejar el equipo hay que saber qué podemos diagnosticar y cuáles son los límites del examen.
En los inicios de la ecografía tiroidea se reconocía su alta sensibilidad para detectar patología, pero con baja especificidad2. Una vez que la experiencia y correlación anatomo-imagenológica avanzaron, ha habido un gran aumento en la especificidad, reconociéndose características ecográficas de sospecha de malignidad3.
Las características ecográficas de los nódulos están relacionadas con la probabilidad de malignidad. La imagenología mamaria se ha usado como modelo. Horvats y al., en el 20094 publica un estudio chileno que proporciona las bases para clasificar los nódulos tiroideos y su correspondiente riesgo de malignidad (Clasificación TI-RADS). Otros autores5,6 han intentado simplificar o agregar parámetros que aumenten la especificidad del ultrasonido tiroideo en la identificación de lesiones malignas. Como muchas veces ocurre, las clasificaciones resultan poco prácticas, por el desconocimiento, falta de tiempo de examen o simplemente desidia. La interpretación de las imágenes es operador dependiente y a veces la clasificación no es utilizada correctamente.
Con el uso del ultrasonido ha aumentado el diagnóstico de nódulos tiroideos, en comparación a la palpación, sin embargo, la mayoría son benignos y no requieren de tratamiento. Dada la necesidad de pesquisar nódulos con importancia clínica (aquellos sospechosos de malignidad), se está tratado de uniformar el lenguaje utilizado en los informes ecográficos que guíen al médico tratante para seguir el estudio, sin caer en subdiagnóstico ni sobretratamientos. Organizaciones médicas norteamericanas: ATA (American Thyroid Association) y europeas: ETA (European Thyroid Association), relacionadas a la patología tiroidea, preocupadas por su creciente impacto en la salud pública, han desarrollado a partir del 2009, guías clínicas en el manejo de los nódulos tiroideos, con revisiones posteriores7-9.
En nuestro país, el Ministerio de Salud, en el año 2013, publica la Guía Práctica Clínica: Nódulo Tiroideo y cáncer diferenciado de tiroides y en el año 2017, un grupo interdisciplinario de profesionales (endocrinólogos, patólogos y radiólogos), liderados por el Dr. Thala, elaboramos un consenso para el manejo de los nódulos tiroideos para médicos no especialistas10.
TÉCNICA ECOGRÁFICALa facilidad de acceso al tiroides, por su ubicación superficial, sumado a la alta calidad de imagen de los equipos ecográficos modernos, hacen al ultrasonido el mejor método de diagnóstico por imagen y además con la mejor relación costo-beneficio.
Las sondas utilizadas en el examen ecográfico del tiroides son lineales, de 3.5 a 5cm de longitud, con frecuencias entre 5 y 17 MHz.
La posición ideal del paciente para la exploración es el decúbito supino, en lo posible, con hiperextensión del cuello. En pacientes con vértigo postural esta posición es muy inconfortable y es necesario modificar la altura de la camilla de examen en la zona de la cabeza, o incluso a veces hacer el estudio con el paciente sentado, siempre con un apoyo por dorsal. Debe usarse gel en la zona a examinar, que permite el desplazamiento del transductor sobre la piel y además colabora en la calidad de la imagen por su efecto de ventana acústica.
La exploración no debe generar ninguna molestia en el examinado, la compresión con el transductor no es necesaria y al revés muchas veces empeora la calidad de las imágenes.
Cada radiólogo tiene su esquema de trabajo y siguiéndolo sistemática y ordenadamente, es difícil que se escape información relevante. La ecografía no es un estudio instantáneo, no debe ser rápido, es dinámico, requiere de concentración, cada centímetro recorrido con el transductor tiene información que puede ser importante.
La ecografía proporciona información morfológica general: presencia del órgano, posición, tamaño, forma, contornos, bordes y morfológica específica: ecogenicidad y ecoestructura de la glándula y de los nódulos cuando éstos están presentes. El uso de dopplerañade información de la vascularización del tejido normal y patológico, es una herramienta que está disponible en casi la totalidad de los equipos ecográficos que se comercializan hoy en día.
Se debe medir e informar los lóbulos derecho e izquierdo en sus tres ejes, dificultándose la visualización exacta del polo inferior en los casos de bocio con extensión intratorácica, el istmo en al menos su eje anteroposterior y del lóbulo piramidal al menos sus ejes; anteroposterior y transverso. Si el paciente tiene el tiroides pequeño o grande, el endocrinólogo ya lo sabe, solicitó el examen para obtener información más detallada y poder comparar los resultados de su tratamiento.
INDICACIONES DE LA ECOGRAFÍA TIROIDEALa ecografía tiroidea se solicita por bocio, nódulo palpable o visible, disfagia, tos crónica, disfonía, dolor cervical, antecedentes de cáncer tiroideo familiar, historia de radiación cervical en la infancia o adolescencia, síndromes genéticos, complemento de otros exámenes cervicales en los que se detectó patología tiroidea (Doppler carotídeo, TAC o RNM de columna cervical, PET, entre otros).
La ecografía cervical, que incluye a la ecografía tiroidea es utilizada en el estudio preoperatorio de cáncer de tiroides y en el seguimiento postoperatorio, para buscar tejido tiroideo normal y patológico o para el estudio de otras masas cervicales, por ejemplo: adenopatías, lipomas, tumores paratiroideos, tumores de glándulas submandibulares.
El ultrasonido también tiene gran utilidad como apoyo en la obtención de material para estudio cito-histológico y como guía durante procedimientos terapéuticos mínimamente invasivos.
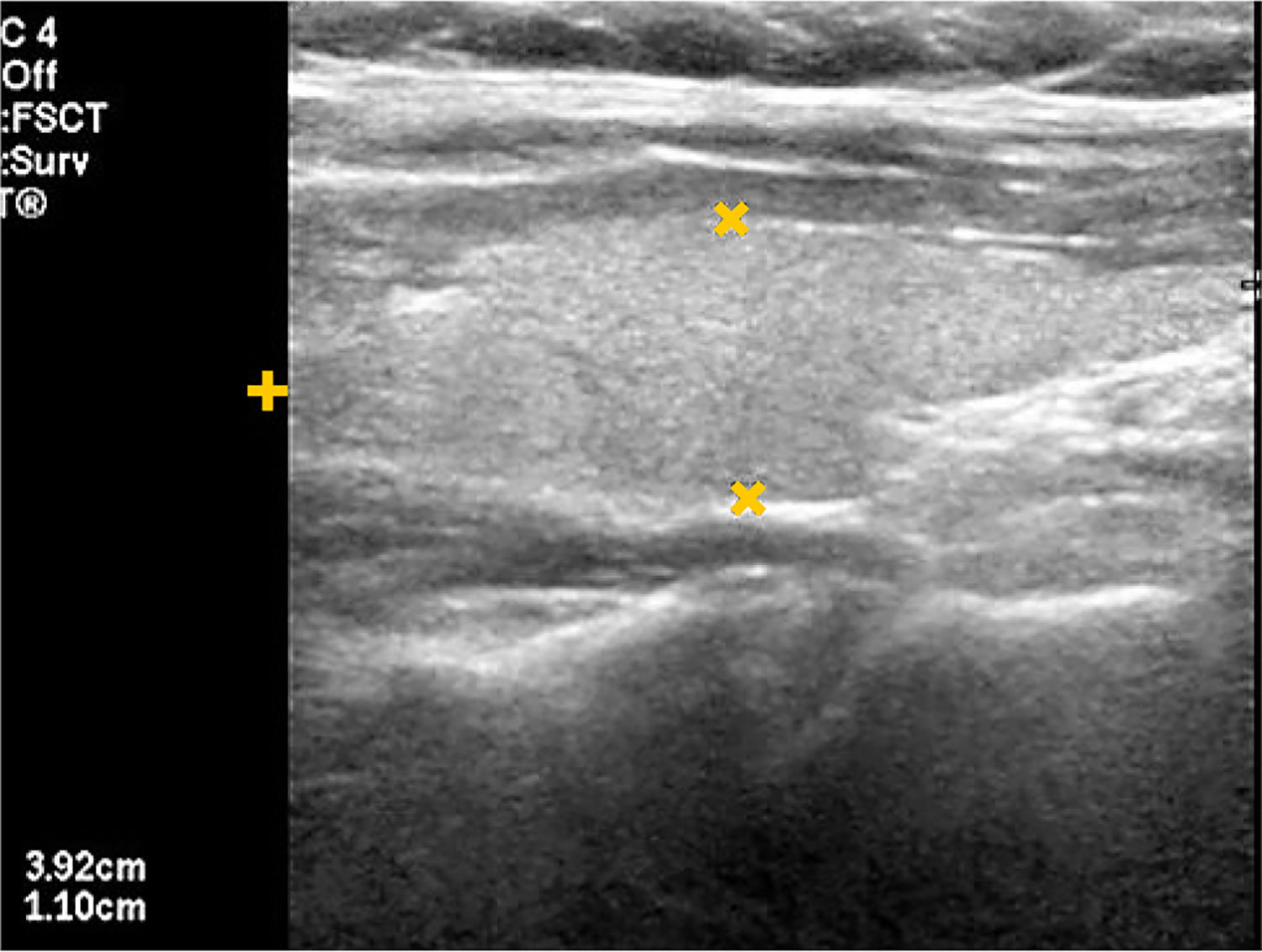
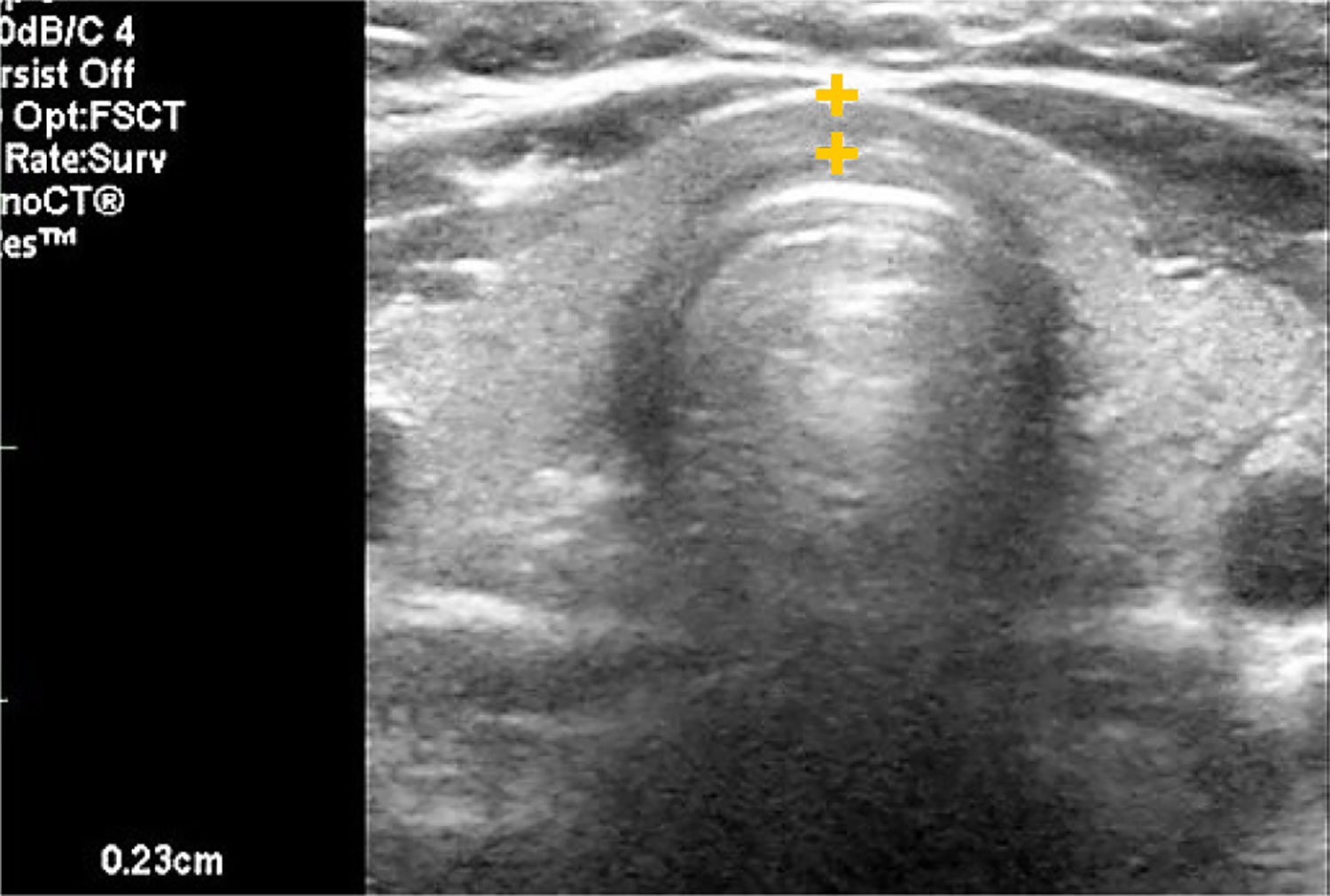
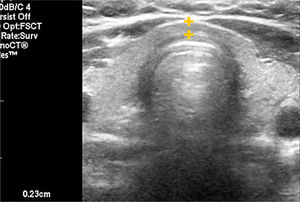
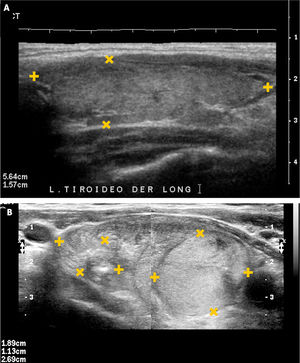
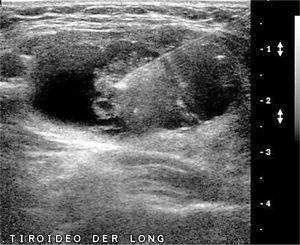
EL TIROIDES NORMAL Y PATOLÓGICOEl tiroides normal al ultrasonido tiene la forma de una letra H (para otros como mariposa), con lóbulos derecho e izquierdo con predominio franco del eje cráneo caudal, algunos más y otros menos estilizados, de contornos lisos, de bordes más bien agudos, generalmente entre 30 y 60mm de eje longitudinal según la literatura (entre 30 y 42mm en mi experiencia) (Figura 1). El istmo también con predominio del eje longitudinal, con un diámetro anteroposterior no mayor a
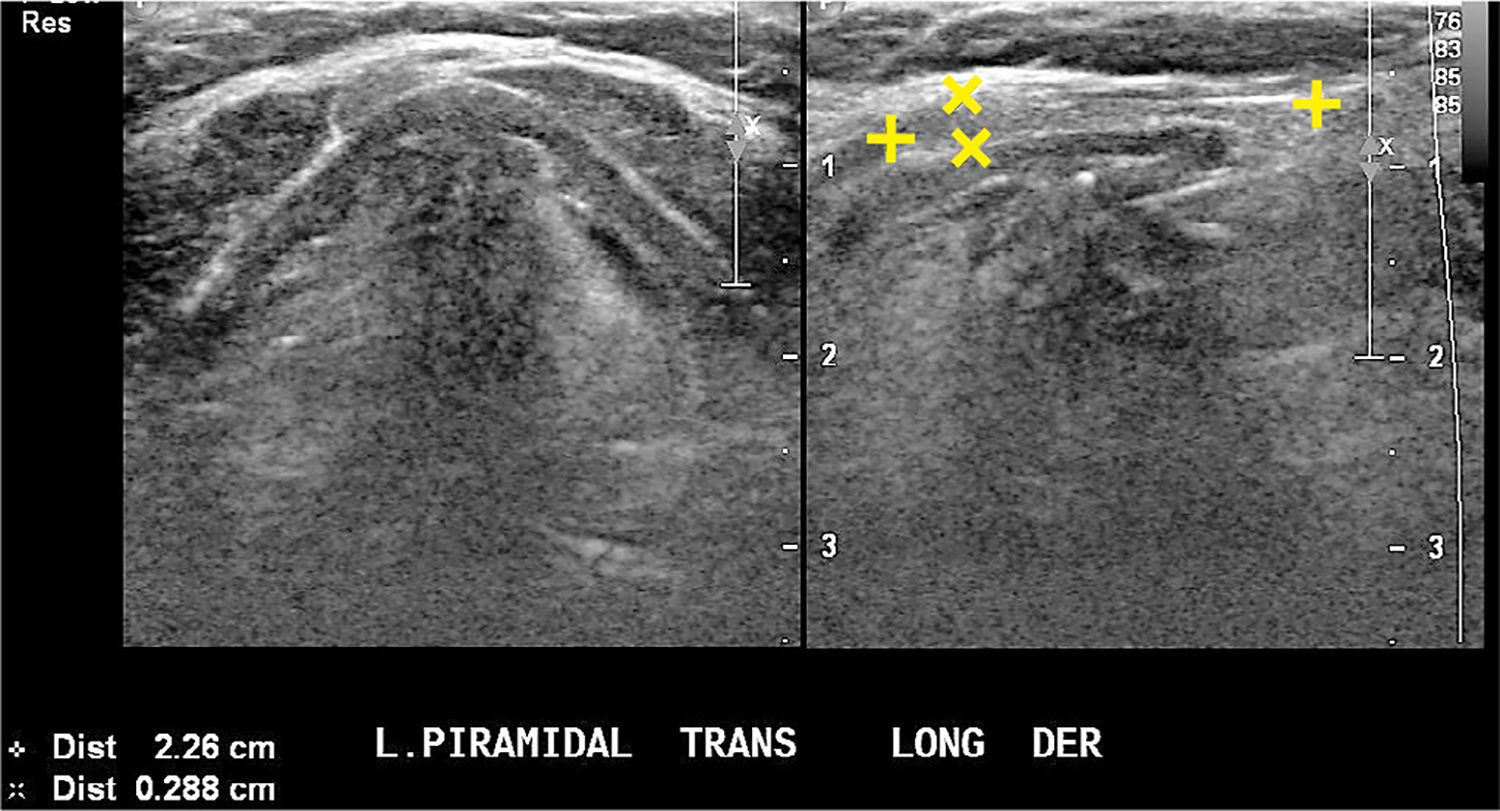
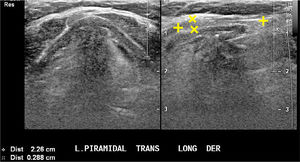
3mm (Figura 2). La presencia del lóbulo piramidal no es rara, alrededor del 20%11, siendo dependiente la mayoría de las veces del istmo y las otras veces del borde medial del lóbulo izquierdo (Figura 3).
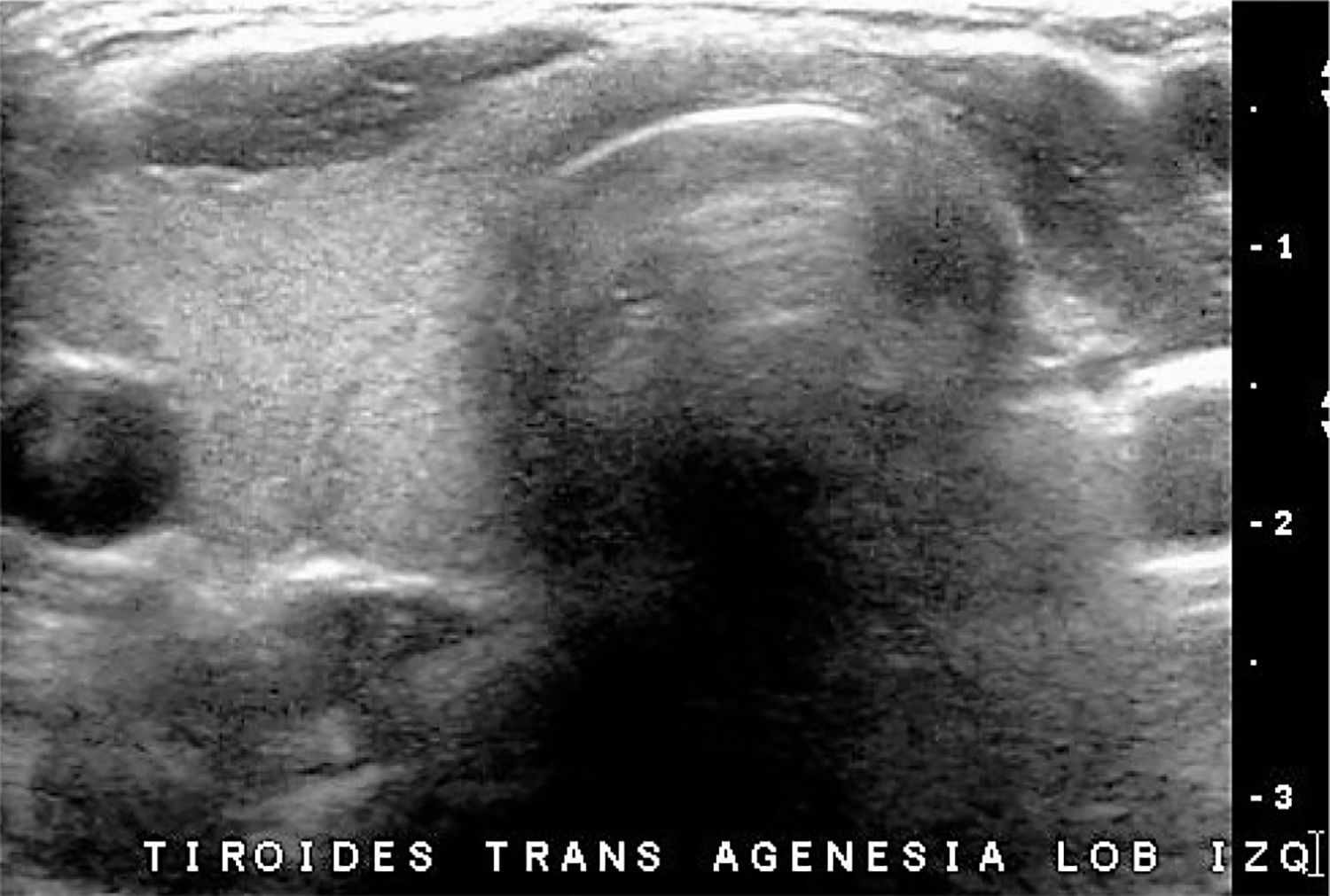
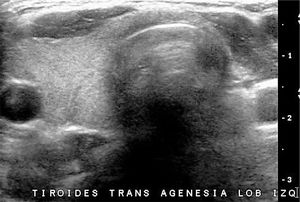
La ausencia del tiroides, grado máximo de las disgenesias tiroideas, es raro y el diagnóstico de no ser muy temprano causa estragos en el desarrollo neurológico del paciente. En los casos en que el tiroides no está en su ubicación habitual y el paciente no tiene historia de hipotiroidismo neonatal, la sospecha clínica se orienta a presencia de tejido tiroideo de ubicación ectópica, que puede reemplazar la función del órgano normal, aunque tarde o temprano será insuficiente. La exploración ecográfica deberá incluir el trayecto descendente del tiroides embrionario, desde la base de la lengua hasta su ubicación habitual. La hemiagenesia o hemiagénesis del tiroides también es poco frecuente y es difícil de determinar su verdadera frecuencia, ya que la mayoría de las veces el paciente tiene función conservada y por tanto, no se realiza estudio de imágenes tiroideas. La mayoría corresponden a hemiagenesias del lóbulo izquierdo con o sin agenesia del istmo (Figura 4).
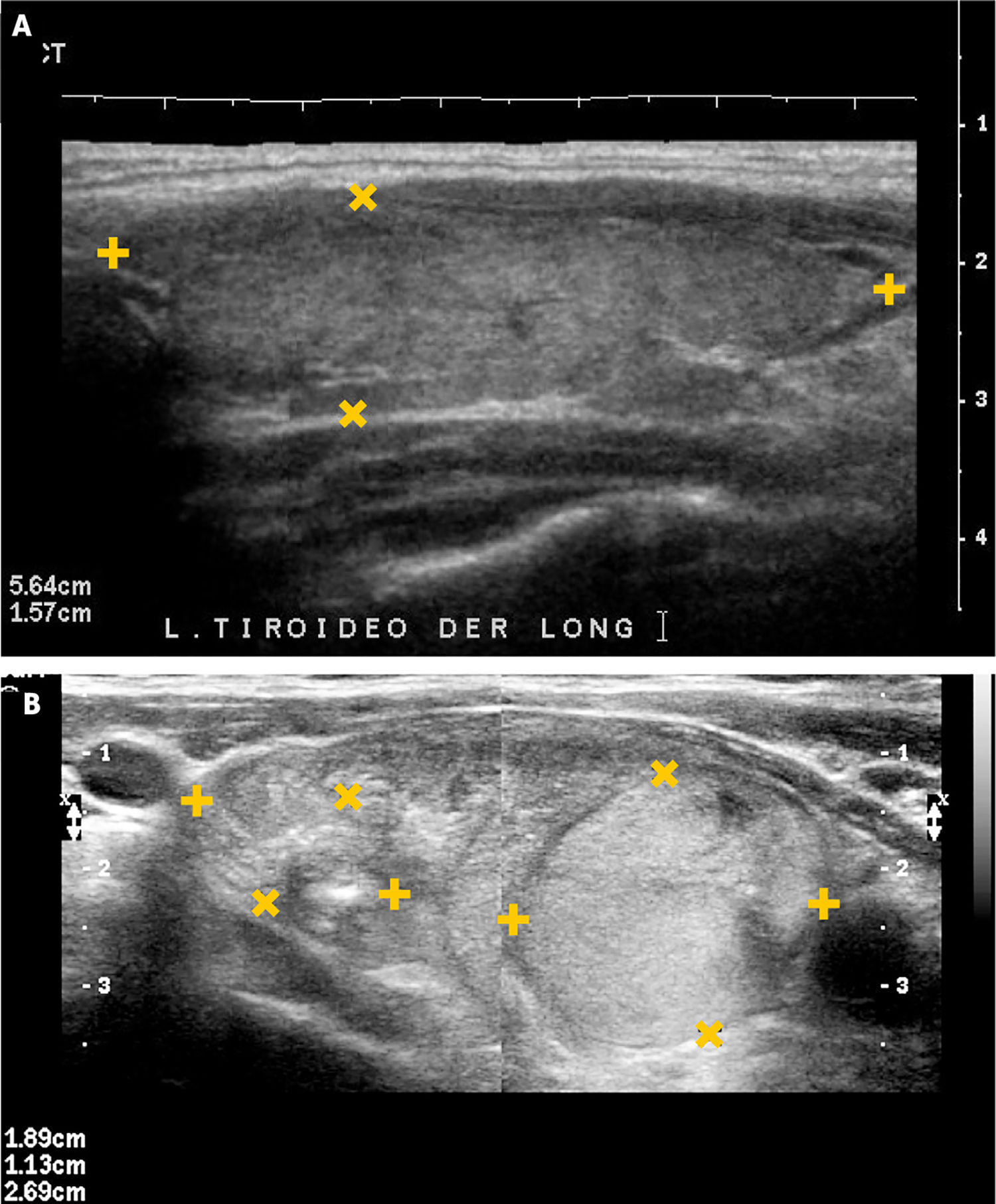
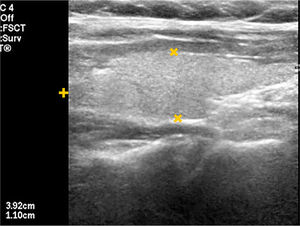
La disminución de tamaño del tiroides, sin antecedentes de cirugía, frecuentemente se debe a procesos inflamatorios crónicos de larga data. Por otra parte, frecuente en nuestra población, está el aumento de tamaño del tiroides: bocio, que puede ser difuso o nodular (uni o multinodular), causa de consulta médica general y segunda causa de consulta endocrinológica (Figura 5a y 5b).
Bocio.
A: Tiroides en un corte longitudinal, de forma globulosa aumentado de tamaño, contornos suavemente lobulados, parénquima hipoecogénico, heterogéneo, sin imágenes de nódulos en su espesor.
B: Tiroides en un corte longitudinal, globuloso aumentado de tamaño, contornos lobulados, hipoecogénico, heterogéneo, con nódulos sólidos de diferente tamaño.
El parénquima tiroideo normal es isoecogénico y homogéneo (Figura 1); ecogenicidad y ecoestructura respectivamente, características específicas del ultrasonido. Homogéneo por presencia de interfases tisulares regulares, sin cambios intensos de impedancia (resistencia del tejido al paso de las ondas), como sucede en los sitios donde hay vasos y tabiques fibrosos. Isoecogénico porque tiene similar ecogenicidad (tono de grises) a las glándulas salivales mayores, que se usan como referencia. La hipoecogenicidad del parénquima (gris más oscuro) es la alteración de ecogenicidad más frecuente. La hipoecogenicidad puede ser marcada, comparándola con la musculatura pre tiroidea.
La heterogeneidad del tiroides, siempre indica patología y puede estar asociada a alteración de la ecogenicidad; así un tiroides hipoecogénico y heterogéneo en ausencia de dolor cervical o de signos clínicos de hipertiroidismo, orienta al diagnóstico de tiroiditis crónica.
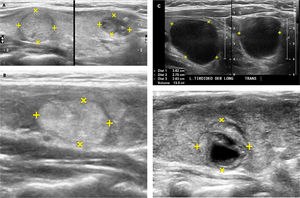
Las alteraciones de ecoestructura y ecogenicidad pueden afectar a la glándula parcial o totalmente, asociadas o no a cambios en el tamaño del órgano y al aumento de su vascularización. El tiroides puede ser normal en tamaño y tener nódulos: tiroides nodular y si está aumentado de tamaño será un bocio nodular, puede ser uni o multinodular y los nódulos pueden ser sólidos (iso, hipo o hiperecogénicos), quísticos (anecogénicos o hipoecogénicos) o solido-quísticos, (Figura 6a, 6b, 6c, 6d). La ecografía tiroidea deberá indicar la presencia de nódulos, su ubicación, tamaño, número y características de ecogenicidad, ecoestructura, bordes, presencia y características de calcificaciones asociadas. En pacientes con muchos nódulos, más de cuatro por lóbulo, en general se informa la ecoestructura que predomina en los nódulos y se describe entre qué dimensiones se encuentra la mayoría; del o de los nódulos predominantes se describe con detalle el tamaño, forma, ecoestructura, ecogenicidad, contornos, vascularización y tipo de calcificaciones asociadas.
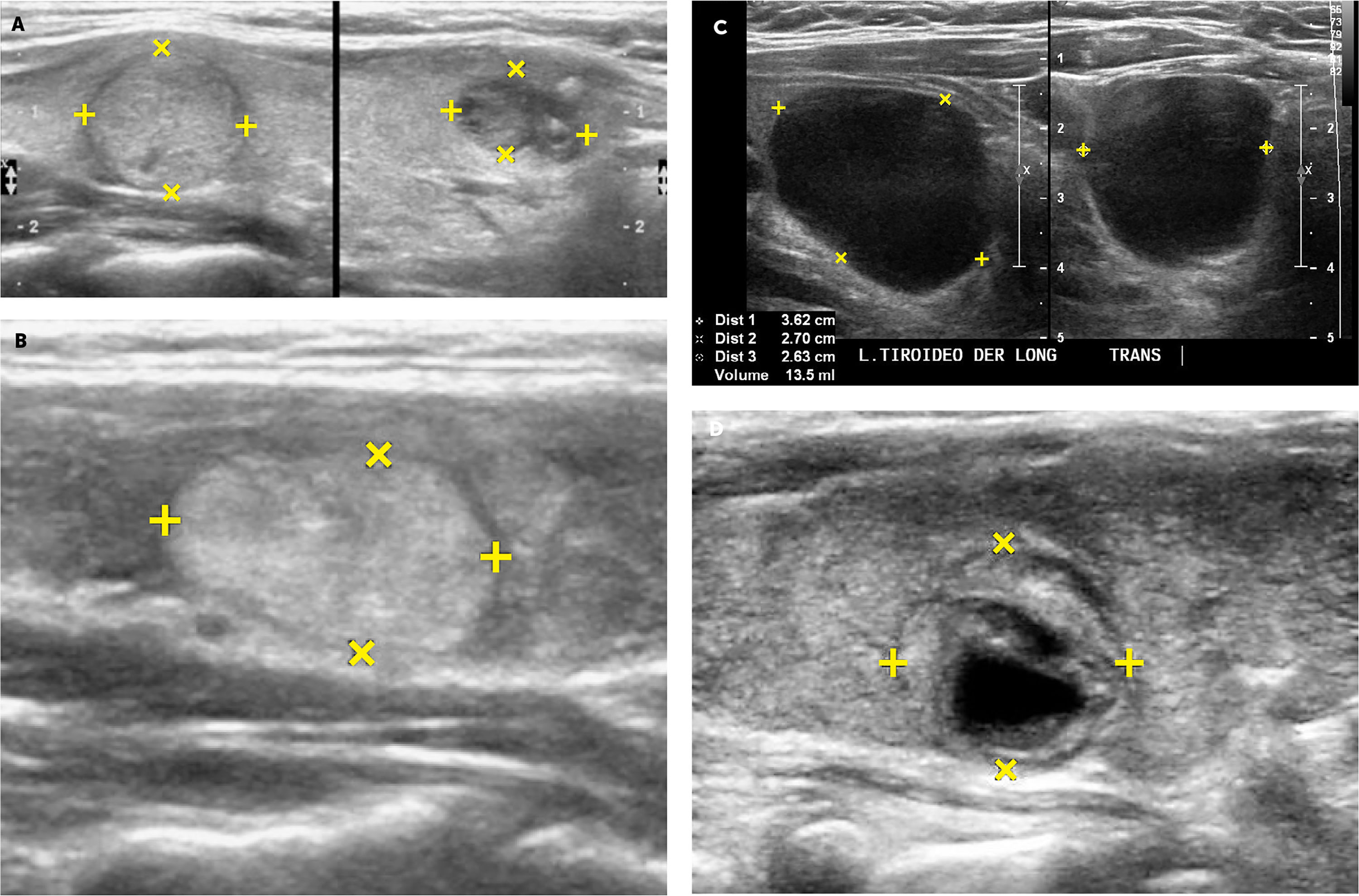
Nódulos tiroideos.
A: A la izquierda un nódulo tiroideo sólido, isoecogénico (igual ecogenicidad que el resto del lóbulo) y a la derecha la imagen de un nódulo hipoecogénico (más oscuro que el resto del tejido tiroideo normal circundante), en este caso con algunas calcificaciones gruesas (imágenes blancas de ubicación excéntrica, superiores derechas).
B: Corte ecográfico longitudinal de un nódulo tiroideo (entre las cruces): sólido, hiperecogénico, bien delimitado, sin calcificaciones.
C: Nódulo tiroideo quístico (anecogénico): el ultrasonido traspasa la estructura líquida sin generar ecos e inmediatamente dorsal al quiste hay un refuerzo del ultrasonido, por mayor disponibilidad de energía para emitir más ecos.
D: Nódulo tiroideo sólido quístico (o mixto), rodeado por un halo hipoecogénico. La porción periférica del nódulo es sólida, isoecogénica y el centro es líquido (anecogénico).
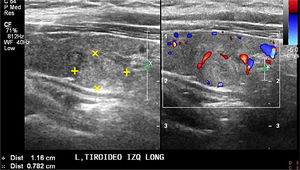
En el tiroides la evaluación con doppler es cualitativa (doppler color), y a menudo lo que informamos es, si es normal o está aumentada y su distribución general. En los nódulos tiroideos, especialmente en los dominantes, la descripción debe incluir presencia de vasos en el interior y periferia del nódulo o ambas; existe una clasificación con grados de I a IV (I: no vascularizado, IV: vasos periféricos y penetrantes). Tanto los nódulos benignos como malignos pueden tener vasos en su interior, pero, cuando están asociados a los otros criterios de malignidad, ayudan a tomar la decisión de puncionar.
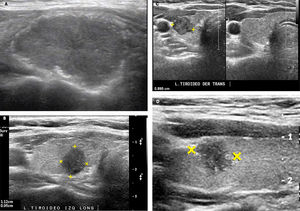
SIGNOS ECOGRÁFICOS DE MALIGNIDAD DE LOS NÓDULOS TIROIDEOSLas características ecográficas de los nódulos que sugieren malignidad son: nódulo sólido hipoecogénico o marcadamente hipoecogénico, más alto que ancho, de bordes irregulares, microlobulados o espiculados y con microcalcificaciones (Figura 7a, 7b, 7c y 7d). La heterogeneidad no es un signo específico, lo mismo para la naturaleza sólida. Los contornos mal definidos tampoco. La hipoecogenicidad en nódulos menores de 10mm tiene menor valor predictivo positivo que en nódulos de más de 10 mm3. Las calcificaciones a modo de cápsula tienen alta especificidad cuando se encuentran asociadas a un nódulo que claramente las rebasa (Figura 8). Considerando sólo el tamaño de los nódulos, se sugiere puncionar los nódulos sólidos mayores de 10mm de diámetro y los sólido-quísticos mayores de 20mm. Mientras más criterios de malignidad presenta el nódulo, mayor será la probabilidad de malignidad3,4,8,9,12.
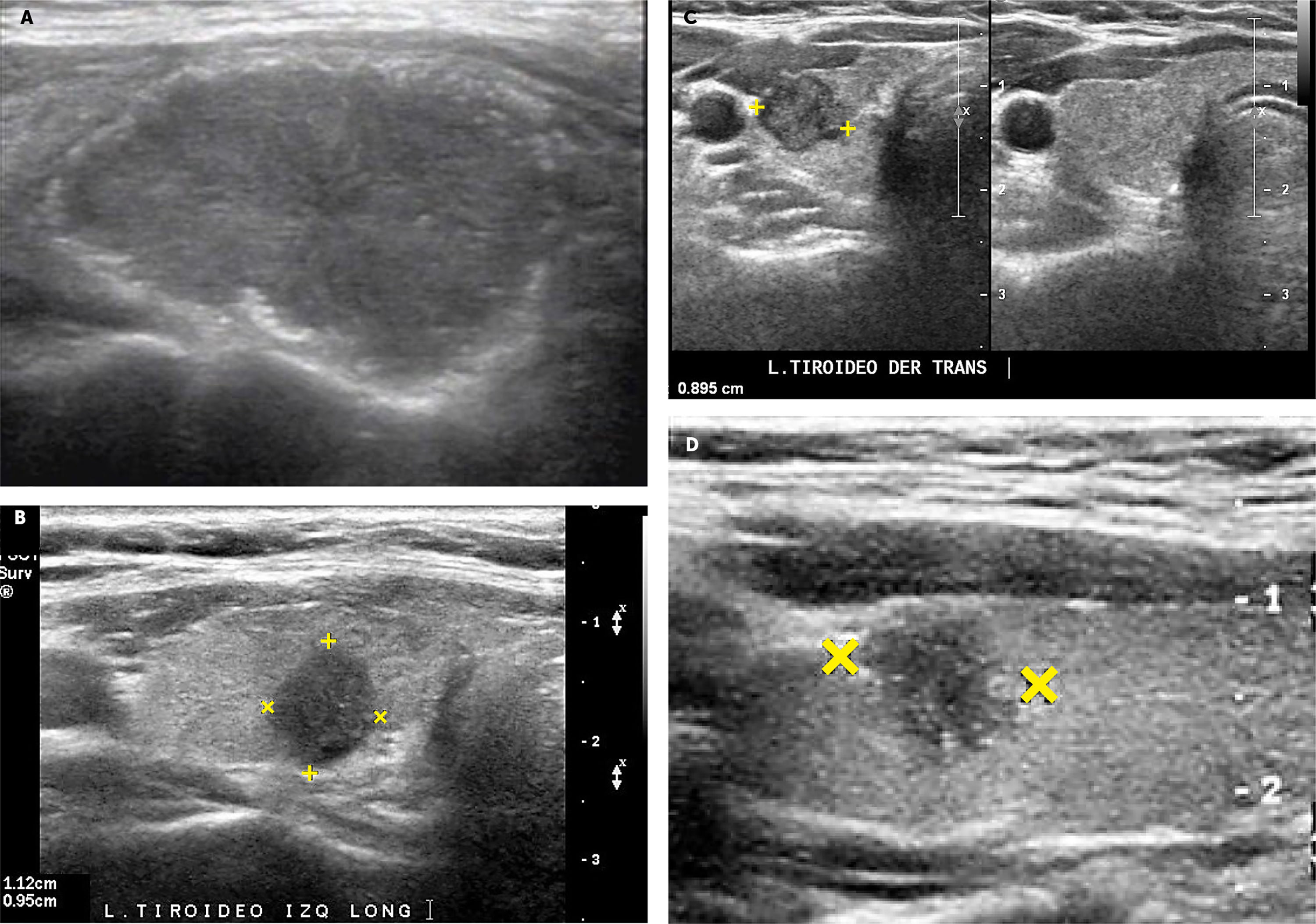
Nódulos tiroideos con caracteres ecográficos de malignidad.
A: Nódulo tiroideo sólido, marcadamente hipoecogénico, además presenta microcalcificaciones en la periferia (Ca papilar).
B: Nódulo tiroideo sólido más alto que ancho: diámetro anteroposterior (alto) mayor que el diámetro longitudinal (ancho). (Ca papilar).
C: Nódulo tiroideo sólido, en un corte transversal, adyacente a la arteria carótida común, de contornos microlobulados, hipoecogénico y heterogéneo. (Ca papilar).
D: Nódulo tiroideo sólido, con microcalcificaciones en el interior y periferia. (Ca papilar).
En posición supina y con el cuello extendido, usando técnica aséptica, con aguja 21G, se realiza la PAAF (punción aspirativa con aguja fina) bajo visión ecográfica en el nódulo de mayor sospecha; si no hay uno más sospechoso, se punciona el de mayor tamaño, y a veces se punciona más de uno cuando son sospechosos, de similar tamaño, pero de diferente aspecto ecográfico.
La ecotomografía en tiempo real como apoyo al procedimiento (Figura 9), mejora la calidad de las muestras; permite obtener una muestra que incluya distintas zonas del nódulo y así hacerla más representativa, dándonos certeza del origen del material extraído, además de disminuir los riesgos de hemorragia y formación de hematomas, evitando punción inadvertida de los vasos cervicales principales, de la vía aérea y del esófago. La guía ecográfica de estos procedimientos disminuye el número de punciones insuficientes (Bethesda I).
Si al momento de la punción hay linfonodos cervicales sospechosos o francamente patológicos (aumentados de tamaño, globulosos, sin hilio normal, hipervascularizados), es conveniente hacer primero una PAAF del más sospechoso ipsilateral y/o contralateral si es que lo hubiera, para estudio citológico y medición de tiroglobulina y anticuerpos antitiroglobulina, y enseguida puncionar el nódulo tiroideo.
Terminado el procedimiento es importante comprimir el sitio de punción uno a dos minutos, controlar ecográficamente de inmediato y nuevamente a los 10 minutos, tiempo en el cual pueden aparecer signos ecográficos de complicación: hemorragia, inflamación, signos de ruptura del nódulo. Las complicaciones mayores son muy poco frecuentes. Generalmente los pacientes durante y después de la punción experimentan molestias cervicales vagas, que no son mayores a las de una punción venosa y muchas veces se deben a contractura muscular. Los pacientes con una adecuada relajación no presentan dolor significativo. Sugiero no usar anestesia local; la infiltración es más dolorosa que la punción, incluso en la ablación con etanol es muy útil que el paciente tenga conservada su sensibilidad para detectar a tiempo posible escurrimiento del alcohol fuera del nódulo.
Confirmada la benignidad del nódulo (Bethesda II), el médico tratante hará el seguimiento correspondiente. Si se trata de lesiones benignas con repercusión clínica, como disfagia, dolor cervical, o estéticamente molesto para el paciente, puede indicarse punción evacuadora de quistes como tratamiento provisorio, porque la mayoría de las veces se reproducirán, ablación con alcohol o ablación con radiofrecuencia de lesiones quísticas y sólidas respectivamente, cuando estas últimas no superan los 50mm de diámetro mayor. Las lesiones benignas quísticas que no responden a la ablación con alcohol o sólidas mayores de 50mm seguramente se beneficiarán más con cirugía.
De acuerdo a la clasificación de Bethesda, en los casos de lesión indeterminada tipo III, la recomendación es repetir la punción a los 6 meses. Con la punción se producen cambios en el nódulo; inflamatorios, hemorragia, cicatrización, objetivables con ecotomografía y estos dificultan la interpretación de los hallazgos por el patólogo, por lo que no es recomendable repetir en un plazo menor.
ECOGRAFÍA CERVICAL DE ETAPIFICACIÓN PREOPERATORIALa ecotomografía en la estadificación preoperatoria del cáncer de tiroides es una herramienta muy útil para el cirujano de cabeza y cuello, porque aporta información del tamaño del tiroides, presencia de tejido tiroideo normal inconstante (lóbulo piramidal), ubicación de la neoplasia maligna, extensión extratiroidea del tumor con signos de invasión de las estructuras adyacentes, ubicación de adenopatías sospechosas de localización secundaria, presencia de otras masas cervicales a veces no relacionadas al tumor (quiste tirogloso, lipomas, nódulos paratiroideos) y el estudio con doppler de los vasos cervicales ayuda a confirmar eventuales trombosis tumorales de las venas yugulares internas.
A los cirujanos les gusta mucho por su utilidad, recibir un dibujo esquemático del compromiso cervical por la enfermedad, que resuma los hallazgos ecográficos, pero creo firmemente que el informe escrito debe ser muy completo y detallado.
CONTROL POST TIROIDECTOMÍAEl control post operatorio se realiza con ultrasonido a los 6 meses o al año, salvo que haya necesidad de descartar complicaciones del postoperatorio inmediato o reciente, como hematomas, seromas, linfangiomas.
En el control se explora el sitio de proyección habitual del tiroides, los compartimentos carotídeos, regiones submandibulares y cola de las parótidas, en busca de parénquima glandular residual y aparición de recidiva.
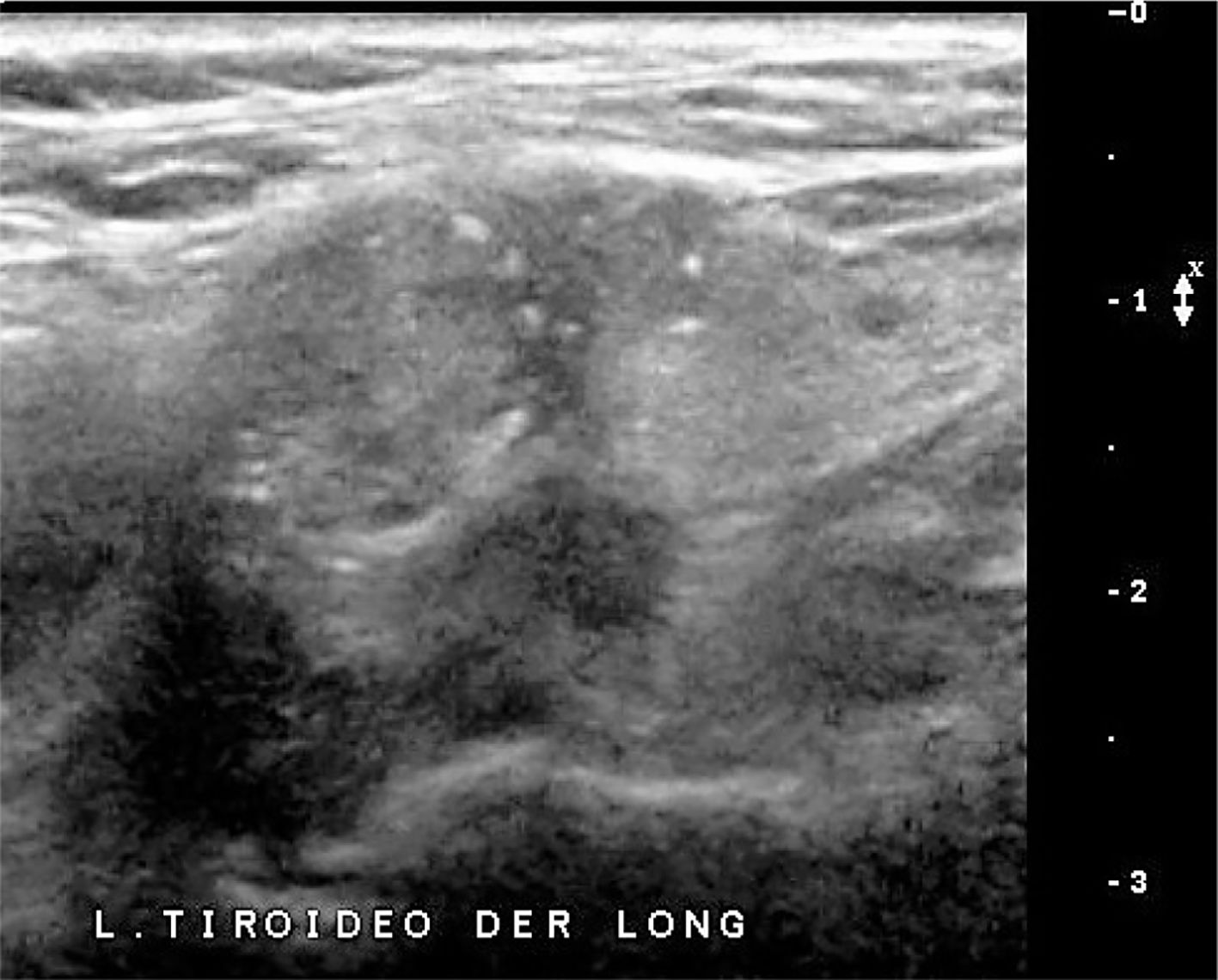
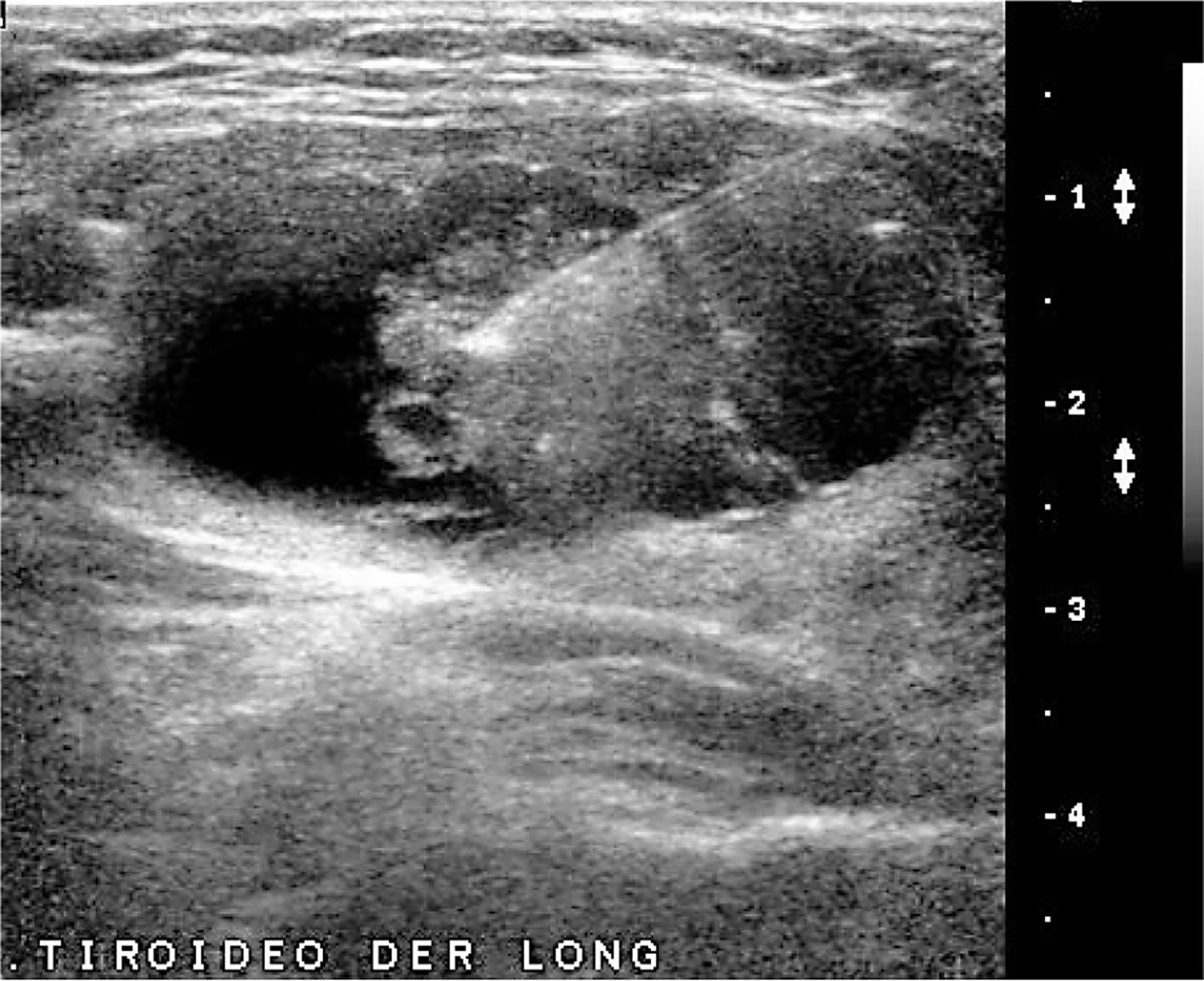
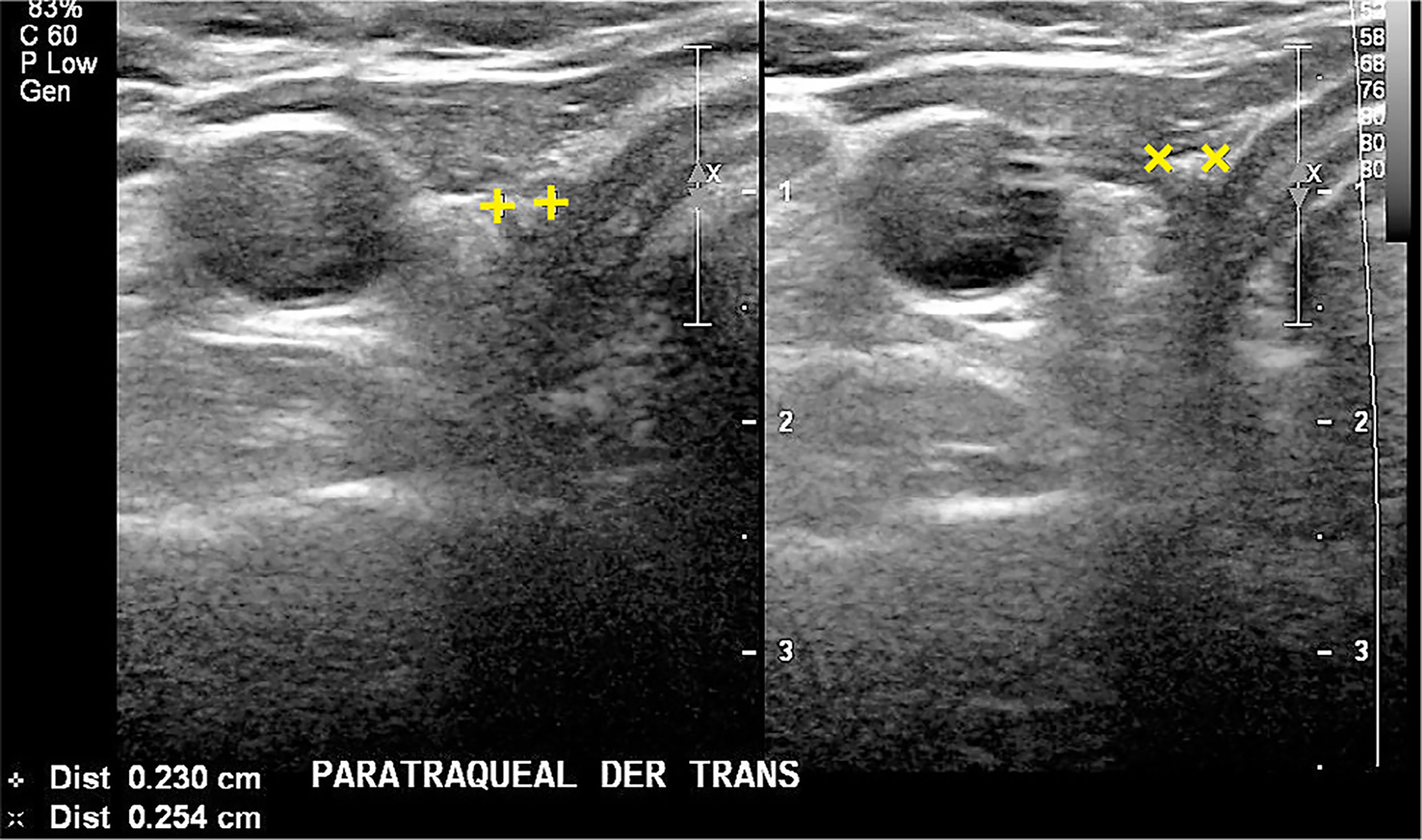
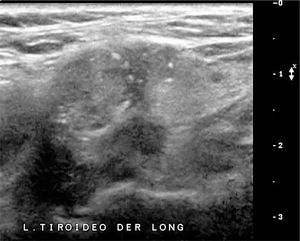
En el lecho tiroideo normal se identificará tejido hiperecogénico que corresponde a grasa; a la derecha entre la tráquea y la carótida común y a la izquierda entre la tráquea y la carótida común con mayor o menor presencia desde dorsal del esófago. Muchas veces vemos nódulos pequeños, hiperecogénicos, con sombra acústica, para y prelaríngeos, generalmente avasculares, que corresponden a granulomas calcificados en relación a material de sutura (Figura 10). En ocasiones estos granulomas alcanzan un mayor número y tamaño, pero generalmente hipo o avasculares.
Lecho post operatorio.
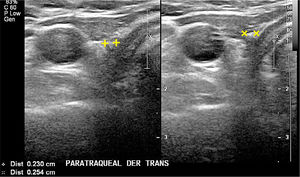
Cortes transversal cervical paratraqueal derecho, a dos niveles diferentes en el mismo paciente tiroidectomizado. No hay imagen de tejido tiroideo. Dos pequeñas estructuras hiperecogénicas, con sombra acústica posterior, con caracteres de nódulo calcificado, adyacentes a la tráquea.
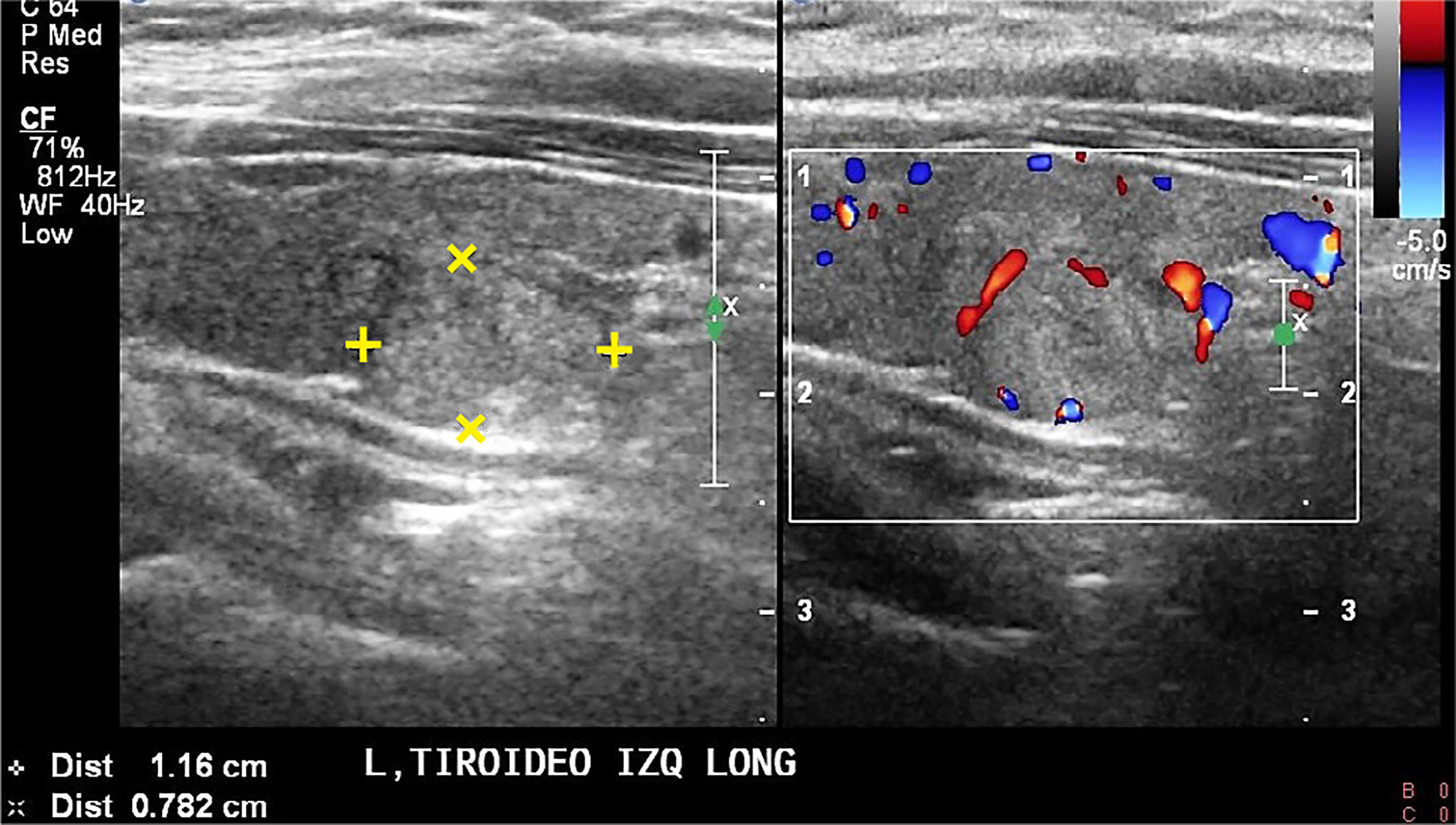
La presencia de nódulos anecogénicos o hipoecogénicos en el lecho tiroideo, con o sin vascularización pueden corresponder a recidiva. Es factible puncionarlos bajo visión ecográfica, aunque sean muy pequeños, pero, es recomendable que superen los 8mm ya que la obtención de material en los más pequeños es muy incierta y la angustia que se genera en el paciente es grande puesto que la repetición del procedimiento frecuentemente no mejora el resultado, es más, el cirujano tampoco operará una lesión tan pequeña, por la posibilidad de no extirparla. Es conveniente controlar la evolución y de acuerdo a ella tomar la decisión de puncionar cuando el beneficio sea real.
El material obtenido se envía para estudio de citología o cito -histología cuando la cantidad permite la obtención de un coágulo (blockcelular), y con 1 cc de suero fisiológico el enjuague de la aguja y jeringa se envía para medición de tiroglobulina y anticuerpos anti tiroglobulina al laboratorio clínico.
De la misma forma, si ha aparecido una adenopatía cervical sospechosa de ser metastásica en otra localización cervical, se punciona bajo guía ecográfica y se solicita ambos estudios; si son varias las adenopatías, se elige la o las más representativas, idealmente las más lejanas a la línea media y lecho tiroideo para establecer los límites de una eventual cirugía.
Si el nódulo del lecho o la o las adenopatías son positivas para neoplasia en el estudio citopatológico y/o en la medición de tiroglobulina (elevada, con anticuerpos negativos), nuevamente la ecografía es necesaria para estadificar el compromiso cervical de la recidiva si es que el paciente va a ser sometido a cirugía. Si las lesiones son aún pequeñas para la nueva resección, sólo se controlará su evolución ecográfica en un plazo generalmente no inferior a tres meses.
Los pacientes sometidos a tiroidectomía sin signos ecográficos de recidiva se controlan periódicamente con plazos que se van extendiendo en el tiempo, cada tres, seis y doce meses.
Hallazgo ecográfico frecuente en pacientes operados y tratados con dosis alta de radioyodo, es el daño crónico de las glándulas parótidas, que se manifiesta por disminución de volumen e hipoecogenicidad heterogénea, que compromete parcial o totalmente la glándula. La afectación puede ser uni o bilateral. Es menos frecuente el compromiso de las glándulas submandibulares, y generalmente es de menor magnitud, a diferencia de lo que sucede con la radioterapia externa en casos de cáncer medular de tiroides.
BOCIO DIFUSOEl bocio difuso, la mayoría de las veces, se debe a patología no neoplásica: bocio endémico, Graves Basedow, tiroiditis aguda, subaguda y crónica, para los cuales la ecografía es sensible, pero la especificidad persiste baja. Aún usando doppler color no es posible sin el contexto clínico del paciente dar una orientación diagnóstica. Por suerte tenemos al paciente al lado y todos los antecedentes que no están en la solicitud del examen lo podemos preguntar durante la exploración, así la ecotomografía puede tener mejor rendimiento cuando es realizada por un médico.
La mayoría de los pacientes son mujeres, que conocen su función tiroidea, importante en los casos de hipotiroidismo, otras con signos clínicos de hipertiroidismo y otras con antecedentes familiares de patología tiroidea.
La inflamación tiroidea generalmente se manifiesta ecográficamente como hipoecogenicidad parenquimatosa, homogénea o heterogénea, frecuentemente asociada a aumento de la vascularización glandular.
Muchas veces la heterogeneidad del parénquima esboza áreas noduliformes (pseudonódulos), que pueden confundirse con nódulos, especialmente para operadores con poca experiencia en imágenes tiroideas. En la tiroiditis crónica, la presencia de pseudonódulos es muy frecuente, la mayoría de las veces son hiperecogénicos, homogéneos, parcialmente delimitados, con vascularización periférica, sin sombra acústica ni refuerzo posterior del sonido (Figura 11). Es importante reconocer esta entidad para no solicitar punciones innecesarias que generan dificultades en la interpretación por el patólogo y que puede derivar en repetición del procedimiento y angustia para el paciente, ya que muchas veces los hallazgos cito-patológicos son indeterminados. Otro patrón frecuente en las enfermedades autoinmunes tiroideas es la presencia de pequeñas áreas hipoecogénicas, poco delimitadas, que comprometen parcial o totalmente la glándula.
Existe también un compromiso hipoecogénico geográfico del parénquima, de contornos mal definidos, con o sin aumento de vascularización, que asociado a dolor hacen sospechar una tiroiditis subaguda. Frecuentemente en un nuevo control, cercano en el tiempo (una o dos semanas), habrá significativa variación en el tamaño, ubicación y grado de afectación de la glándula.
El compromiso linfomatoso del tiroides se manifiesta por bocio difuso, marcadamente hipoecogénico, heterogéneo, hipervascular, la mayoría de las veces asociado a linfonodos patológicos cervicales. La PAAF del tiroides bajo visión ecográfica, de la zona que tenga una apariencia de mayor sospecha, con estudio de citometría de flujo de la muestra, además del estudio patológico habitual, puede ser de mucha utilidad.
ABLACIÓN DE NÓDULOS TIROIDEOS BENIGNOS BAJO GUÍA ECOGRÁFICACada vez más se tiende a someter a los pacientes a procedimientos mínimamente invasivos en la resolución de patologías no neoplásicas malignas del tiroides.
La punción evacuadora de quistes tiroideos no sirve como tratamiento definitivo por la alta tasa de recidivas. La ablación con etanol de estos quistes recidivantes tiene buenos resultados, pero en nuestro medio es poco solicitado. Se realiza ambulatoriamente, con etanol (95 al 99,8%), bajo guía ecográfica, previa aspiración del contenido del quiste, e inyectando un volumen de alcohol equivalente a la mitad del líquido extraído. Con una técnica adecuada se minimiza el riesgo de escape de alcohol a los tejidos peritiroideos. Los resultados publicados señalan entre un 85 y 98.5% de efectividad13,14.
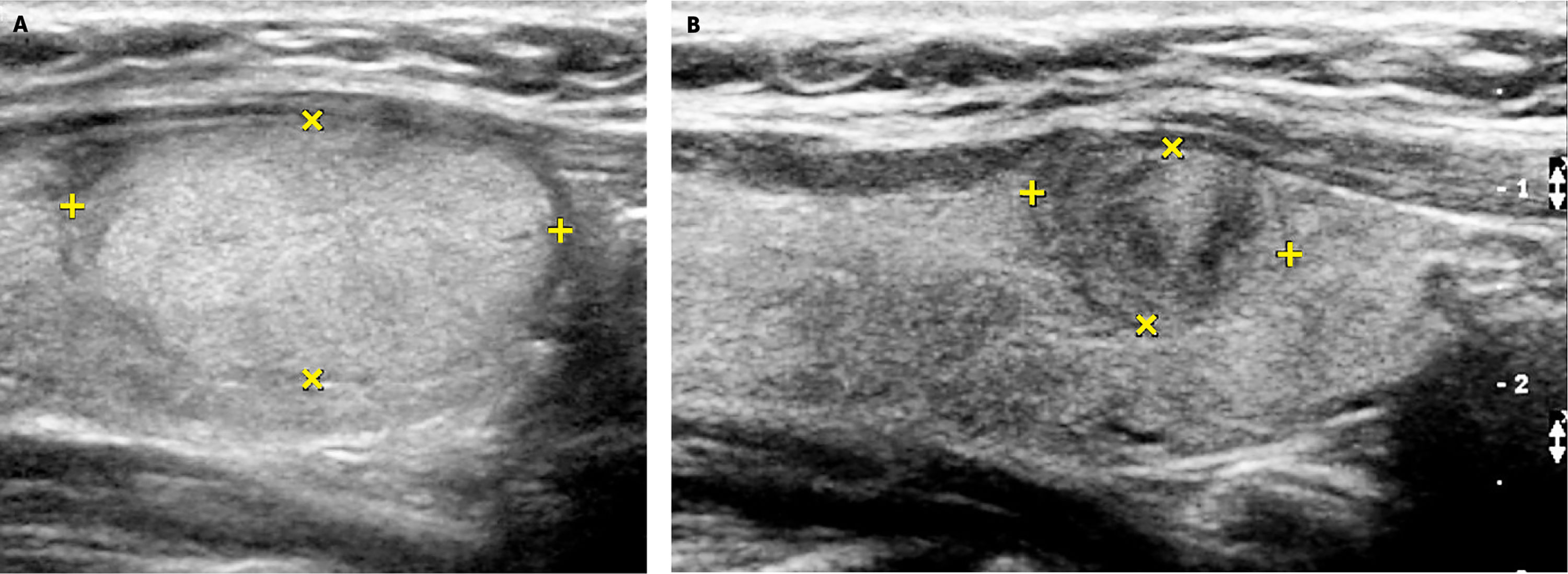
La ablación de nódulos sólidos con radiofrecuencia es una alternativa disponible para aquellos pacientes que no quieren o no pueden someterse a una intervención quirúrgica. Disponible hace más de 10 años en Corea y Europa, hace dos años ya se está realizando en nuestro país. Está indicada en nódulos con benignidad comprobada con al menos dos PAAF separadas en el tiempo por al menos 6 meses, que midan hasta 50mm de diámetro mayor (Figura 12a y 12b). Es un procedimiento ambulatorio, bajo anestesia local, bien tolerado, con resultados de disminución promedio de volumen de los nódulos de 79.7% a los 6 meses, con disminución significativa de los síntomas que motivaron la consulta inicial del paciente15.
Ablación de nódulo tiroideo benigno con radiofrecuencia.
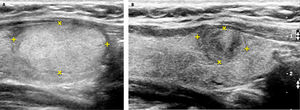
A: Nódulo sólido, de 27.2mm de eje longitudinal (2.58 cc), levemente hiperecogénico, con dos PAAF negativas para células neoplásicas. Control pre ablación con radiofrecuencia (RF).
B: Control ecográfico a los 6 meses post ablación con RF del nódulo de la figura 17a El volumen del nódulo (0.51cc) disminuyó un 80%.
Otras alternativas como ablación con láser no se usan en nuestro país.
PERSPECTIVAS FUTURASA mi parecer, el ultrasonido es un reto hermoso pero, exigente.
Ha decrecido el interés de los radiólogos por esta disciplina, delegándose a otros profesionales, a veces sin la preparación adecuada, lo que lleva a obtener resultados insuficientes y muchas veces genera mayor costo para los pacientes por repetición de los exámenes.
El ultrasonido es una herramienta de apoyo diagnóstico indudable, especialmente en el tiroides y cada vez con mayor presencia en el tratamiento mínimamente invasivo de las patologías benignas.
Declaración de interesesDeclaro no tener conflicto de interés ni haber recibido pago alguno por la publicación de este artículo.