El objetivo del estudio fue analizar la tendencia en el porcentaje de hospitalizaciones psiquiátricas en población mayor, así como, estudiar las características de la población mayor ingresada en una unidad de hospitalización psiquiátrica.
Material y métodosSe analizaron las tendencias en los porcentajes de altas de población mayor a nivel nacional y de los porcentajes de ingresos de la Unidad de Hospitalización de Salud Mental (UHSM) del Hospital Regional Universitario de Málaga durante un periodo de al menos 18años mediante regresión segmentada. Para el estudio de las características de la población mayor ingresada se compararon todos los pacientes (n=5.925) y los episodios de ingreso (n=15.418) consecutivos entre los años 1999 y 2017 en la UHSM.
ResultadosA nivel nacional hubo un incremento de las altas hospitalarias por trastorno mental en personas mayores con un significativo cambio de porcentaje anual medio del 2,0%. En la unidad de estudio esta población fue en mayor medida de género femenino, admitida de forma involuntaria y tuvo un tiempo de estancia mayor. Presentaron con más frecuencia trastornos mentales de tipo orgánico y trastorno depresivo y con menor frecuencia esquizofrenia, trastornos por consumo de sustancias y trastornos de personalidad.
ConclusionesHubo una tendencia creciente en el porcentaje de personas mayores con hospitalizaciones psiquiátricas en el periodo de estudio. Estos resultados alertan sobre el aumento de admisiones de esta población en las unidades de hospitalización de psiquiatría y la necesidad de adaptación de estas unidades a las características particulares de estos pacientes.
The aim of this study was to analyse the trend in the percentages of elderly patients admitted to hospital for psychiatric reasons. An additional aim was to analyse the characteristics of the elderly population admitted to a psychiatric hospitalisation unit.
Material an MethodsAn analysis was made of the trends in the percentages of discharges in elderly population at the national level and in the Mental Health Hospitalisation Unit (MHHU) of the Regional University Hospital of Malaga for a period of at least 18years using segmented regression. For the study of the characteristics of the elderly population, all patients (N=5,925) and consecutive episodes of admission (N=15,418) were compared between 1999 and 2017 in the MHHU.
ResultsAt the national level, there was an increase in hospital discharges in elderly patients with a significant mean annual percent change of 2.0%. In the study unit, the elderly population were more frequently female, involuntarily admitted, and had a longer hospital stay. They had been diagnosed more frequently with organic and depressive mental disorders, and less frequently with schizophrenia, substance use, and personality disorders.
ConclusionsThere was a growing trend in the percentage of elderly psychiatric patients admitted to hospitals during the study period. These results point to the increase in elderly psychiatric admissions and thus the need to adapt psychiatric units to the characteristics of this population.
Según fuentes del Instituto Nacional de Estadística (INE), en el año 2033 residirán en España más de 12,3 millones de personas mayores de 65años, representado más del 25% de la población española1. Con este fenómeno de envejecimiento progresivo de la población es esperable observar un aumento del número de personas ancianas que requerirán atención en los servicios de salud mental.
Los resultados de los estudios empíricos sobre incidencia y prevalencia de trastornos psiquiátricos en población longeva son controvertidos. En cuanto a la prevalencia de los trastornos mentales a nivel mundial en población anciana, se estima que aproximadamente un tercio ha presentado un trastorno mental en el último año2-5, con cifras similares en España6. Estudios previos han mostrado que los trastornos más prevalentes en esta población son los trastornos de ansiedad, los trastornos afectivos y los trastornos relacionados con el consumo de sustancias2-6. Esta elevada prevalencia pone de manifiesto que son necesarios unos servicios integrales que atiendan las necesidades específicas de esta población y que tengan en cuenta las dificultades funcionales y de autonomía que implican este tipo de trastornos6. Con respecto a la hospitalización de personas mayores en unidades psiquiátricas españolas, entre un 7 y un 15% de los pacientes ingresados tienen más de 65años7-13. La información disponible en nuestro país es escasa y procede de estudios de prevalencia en periodos de tiempo breves y con muestras reducidas.
Las personas de la tercera edad, especialmente los más ancianos dentro de este grupo, constituyen una población caracterizada por una mayor fragilidad, tanto por limitaciones o déficits sensoriales, como por presentar mayor riesgo de comorbilidad de dos o más condiciones que hacen que el manejo y el tratamiento resulten complejos14. La falta de adecuación arquitectónica de las actuales unidades de agudos psiquiátricas, diseñadas y organizadas mayoritariamente para atender a una población joven y sin patología médica, y la falta de especialización del personal de cuidado han suscitado críticas y se ha llegado a cuestionar la idoneidad de estas instalaciones para ofrecer una atención adecuada a este grupo de edad15-17.
El objetivo del estudio fue analizar las tendencias nacionales en la incidencia de hospitalizaciones psiquiátricas en personas de edad avanzada. Así mismo, el objetivo fue analizar esta tendencia en una unidad de hospitalización psiquiátrica de un hospital general y comparar las características sociodemográficas y clínicas con los pacientes de menor edad durante un periodo de 19años. Nuestras hipótesis se basaron en la posibilidad de hallar un incremento en el porcentaje de hospitalizaciones psiquiátricas en personas ancianas y en la posible existencia en esta población de unas características clínicas específicas en comparación con la población de menor edad.
Material y métodosÁmbito de estudioEl estudio se realizó en la Unidad de Hospitalización de Salud Mental del Hospital Regional Universitario de Málaga. Este hospital es de carácter público (Sistema Andaluz de Salud), cuenta con 42camas y atiende a una población de aproximadamente 500.000 habitantes, ofreciendo atención sanitaria universal. Los ingresos son breves en su mayoría y se producen como último recurso cuando los tratamientos en el ámbito comunitario no han funcionado como se esperaba.
Diseño y variablesEl diseño del estudio consistió en un análisis retrospectivo de todos los ingresos que tuvieron lugar entre los años 1999 y 2017. Para analizar la evolución de la incidencia de admisión hospitalaria de personas de edad avanzada (≥65años) se empleó como variable dependiente el porcentaje anual de ingresos de personas mayores con respecto al total de ingresos. También se analizaron en el periodo entre 1999 y 2016 (último año disponible en los registros) los datos nacionales de porcentajes de altas hospitalarias (personas ≥65años) con diagnóstico principal de trastorno mental en base a los datos recogidos en la Encuesta de Morbilidad Hospitalaria del Instituto Nacional de Estadística18. Por otro lado, para estudiar las características diferenciales de los pacientes de más edad, se comparó esta población (pacientes ≥65años en el primer ingreso) con respecto a los pacientes de menor edad en los 19años de estudio en la unidad de hospitalización. Se analizaron las siguientes variables: el género, el tipo de área de referencia (urbana o rural), la duración de la estancia hospitalaria, el carácter legal del ingreso (voluntario o involuntario), el número de ingresos hospitalarios y el diagnóstico realizado por el psiquiatra de referencia (CIE-10). También se analizó el lugar de residencia al ingreso (institución u otros [domicilio o sin domicilio conocido]), aunque estos datos solo estuvieron disponibles en el periodo comprendido entre el 1 de enero de 1999 y el 28 de febrero de 2005 debido a que hubo un cambio en la base de datos y a partir de esta fecha no se recogió esta variable.
Muestra de estudioLa muestra del estudio estuvo compuesta por los pacientes ingresados en la unidad de hospitalización entre 1999 y 2017 (n=5.978). De la muestra total fueron eliminados 53 pacientes por no tener datos adecuadamente recogidos, por lo que la muestra final seleccionada fue de 5.925 pacientes. Estos pacientes realizaron un total de 15.418 ingresos. Del total de pacientes, 442 de ellos tenían una edad igual o superior a 65años en su primer ingreso en el periodo de estudio.
Consideraciones éticasEl comité de ética del hospital aprobó la realización del estudio y no se consideró necesario el consentimiento informado, pues la información empleada para el estudio se obtuvo retrospectivamente de los registros informáticos de los ingresos y el anonimato fue respetado en todo momento.
Análisis estadísticosPara el análisis de tendencia se ajustó un modelo de regresión segmentada en el que el año se utilizó como variable independiente y el porcentaje de ingresos o altas en mayores como variable dependiente. Para la determinación de los puntos de inflexión se utilizó la prueba de permutaciones. Se realizó un análisis de sensibilidad en base a las asunciones de homocedasticidad y autocorrelación y se eligió aquel modelo con menor error cuadrático medio. Para la comparación entre los pacientes mayores y el resto de pacientes se empleó la prueba chi cuadrado para variables categóricas y la t de Student para variables continuas, y si no se cumplía el criterio de normalidad, la prueba de Mann Whitney. El nivel de significación se estableció al 95%. Para los análisis se empleó el programa R versión 3.5.1 para Windows, y para el análisis de tendencias, el programa Joinpoint versión 4.6.0.0.
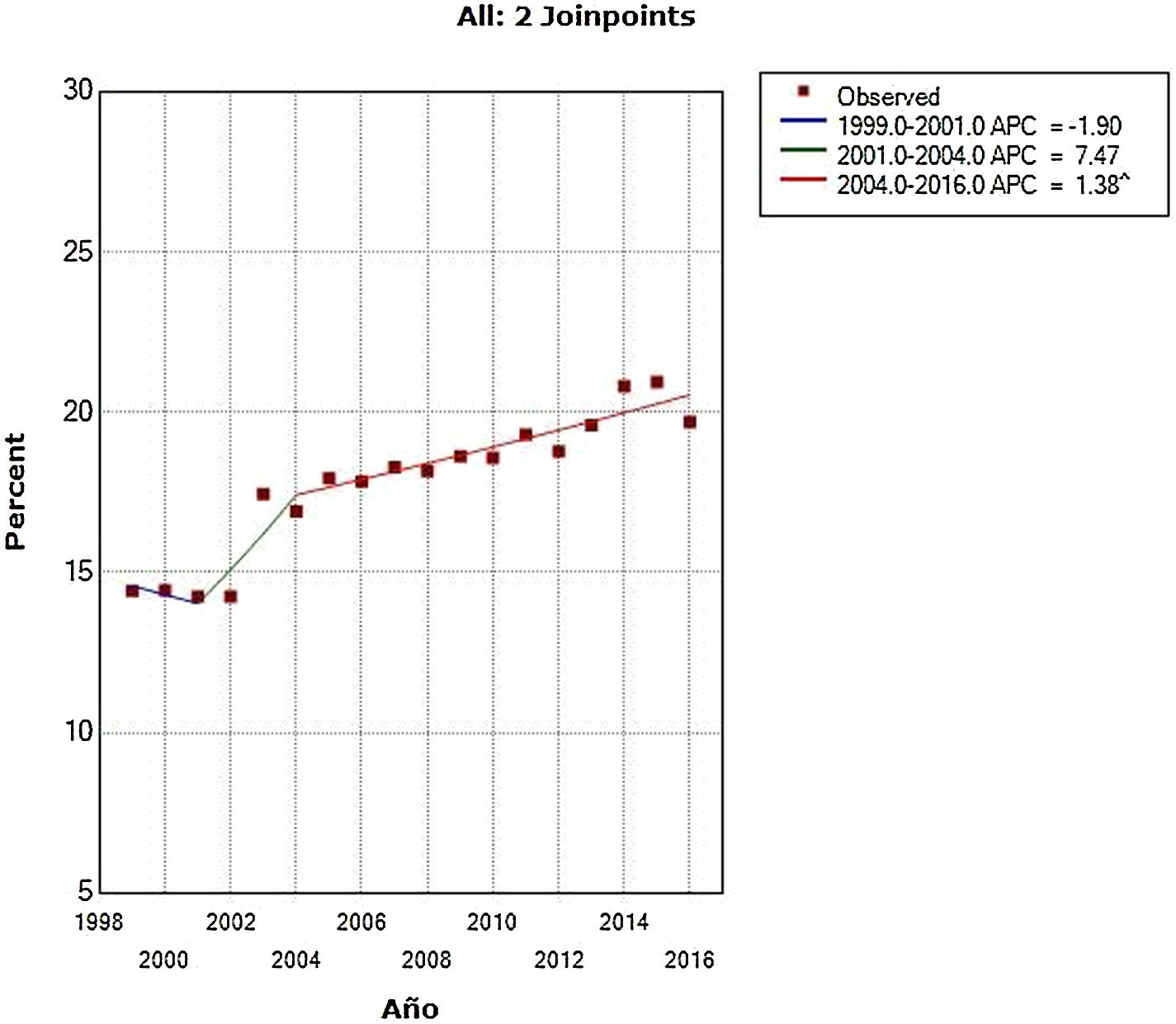
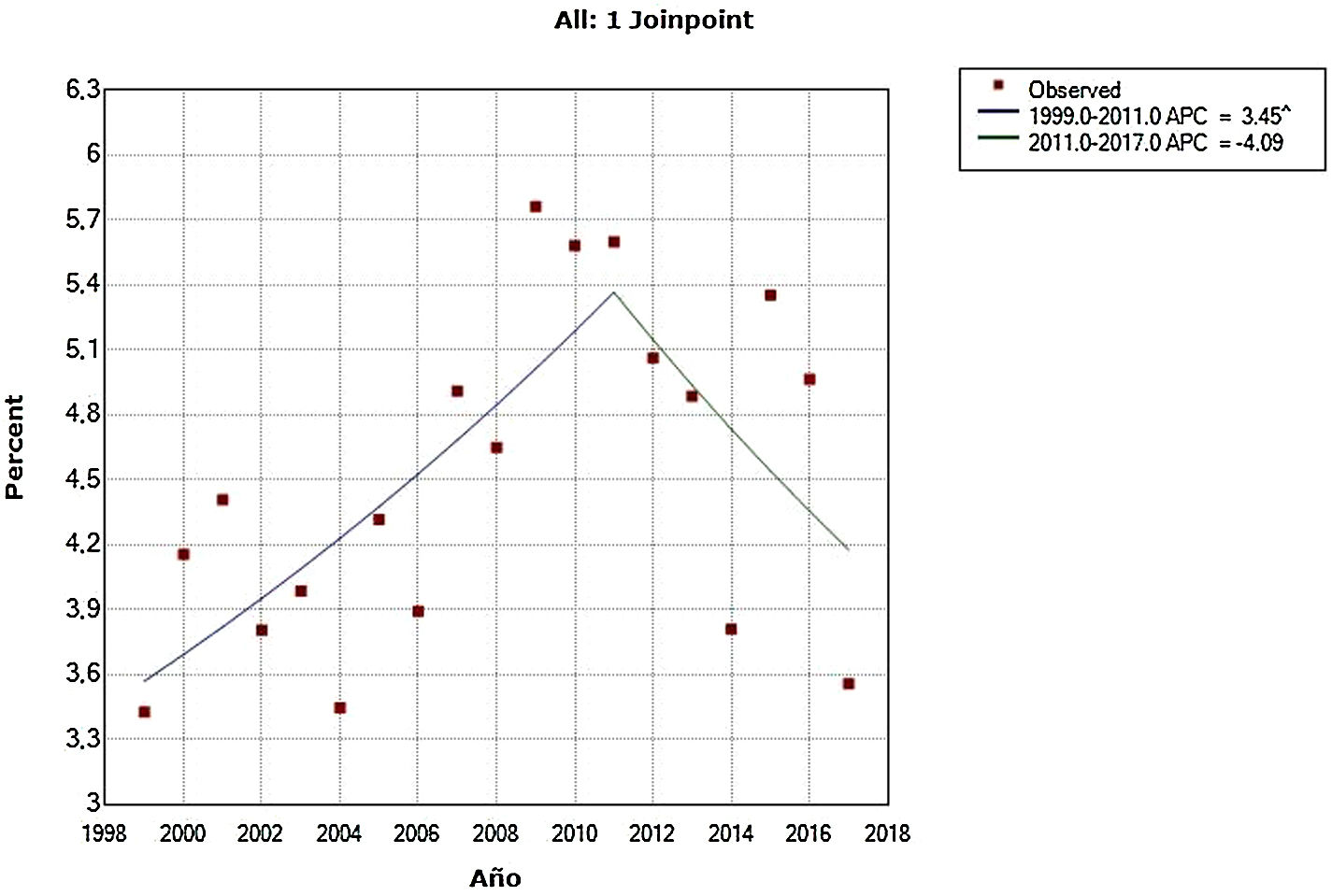
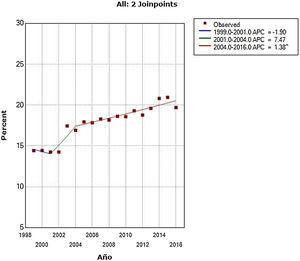
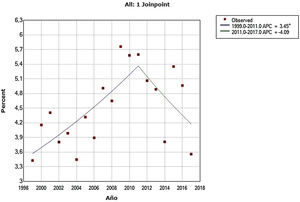
ResultadosEn el análisis de tendencias mediante regresión segmentada a nivel nacional se observó que en las altas hospitalarias de personas mayores con trastorno mental hubo dos cambios de tendencia en los años 2001 y 2004, aunque estas dos primeras tendencias no fueron significativas. Finalmente, en el periodo de 2004 a 2016 hubo una tendencia creciente con un cambio de porcentaje anual del 1,4% (p<0,001). El cambio de porcentaje anual medio durante el periodo fue estadísticamente significativo, siendo de un 2,0% (p=0,038). La tendencia aparece representada gráficamente en la figura 1. Los datos del modelo ajustado aparecen resumidos en la tabla 1. En lo que respecta a los datos de la unidad de hospitalización, hubo un cambio de tendencia significativa en el año 2011. Primero se observa una tendencia creciente significativa en el aumento de porcentajes de ingreso en personas mayores en el periodo que va de 1999 a 2011, con un cambio de porcentaje anual del 3,5% (p=0,001). Posteriormente, en el periodo entre 2011 y 2017 se da una tendencia decreciente, aunque no estadísticamente significativa y con un cambio de porcentaje anual del −4,1%. La tendencia aparece representada gráficamente en la figura 2. Los datos del modelo ajustado aparecen resumidos en la tabla 1.
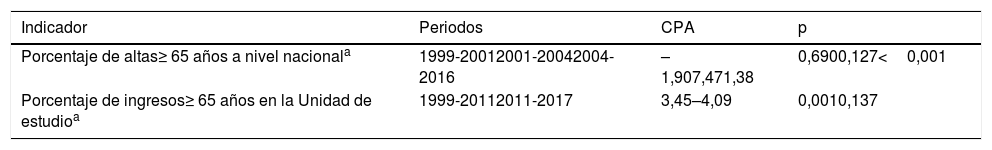
Resumen de los modelos de regresión segmentada de tendencias
| Indicador | Periodos | CPA | p |
|---|---|---|---|
| Porcentaje de altas≥ 65 años a nivel nacionala | 1999-20012001-20042004-2016 | –1,907,471,38 | 0,6900,127<0,001 |
| Porcentaje de ingresos≥ 65 años en la Unidad de estudioa | 1999-20112011-2017 | 3,45–4,09 | 0,0010,137 |
| Indicador | Periodo | CPAM | p |
|---|---|---|---|
| Porcentaje de altas≥65 años a nivel nacional | 1999-2016 | 2,04 | 0,034 |
| Porcentaje de ingresos≥ 65 años en la Unidad | 1999-2017 | 0,88 | 0,407 |
CPA: cambio de porcentaje anual; CPAM: cambio porcentaje anual medio.
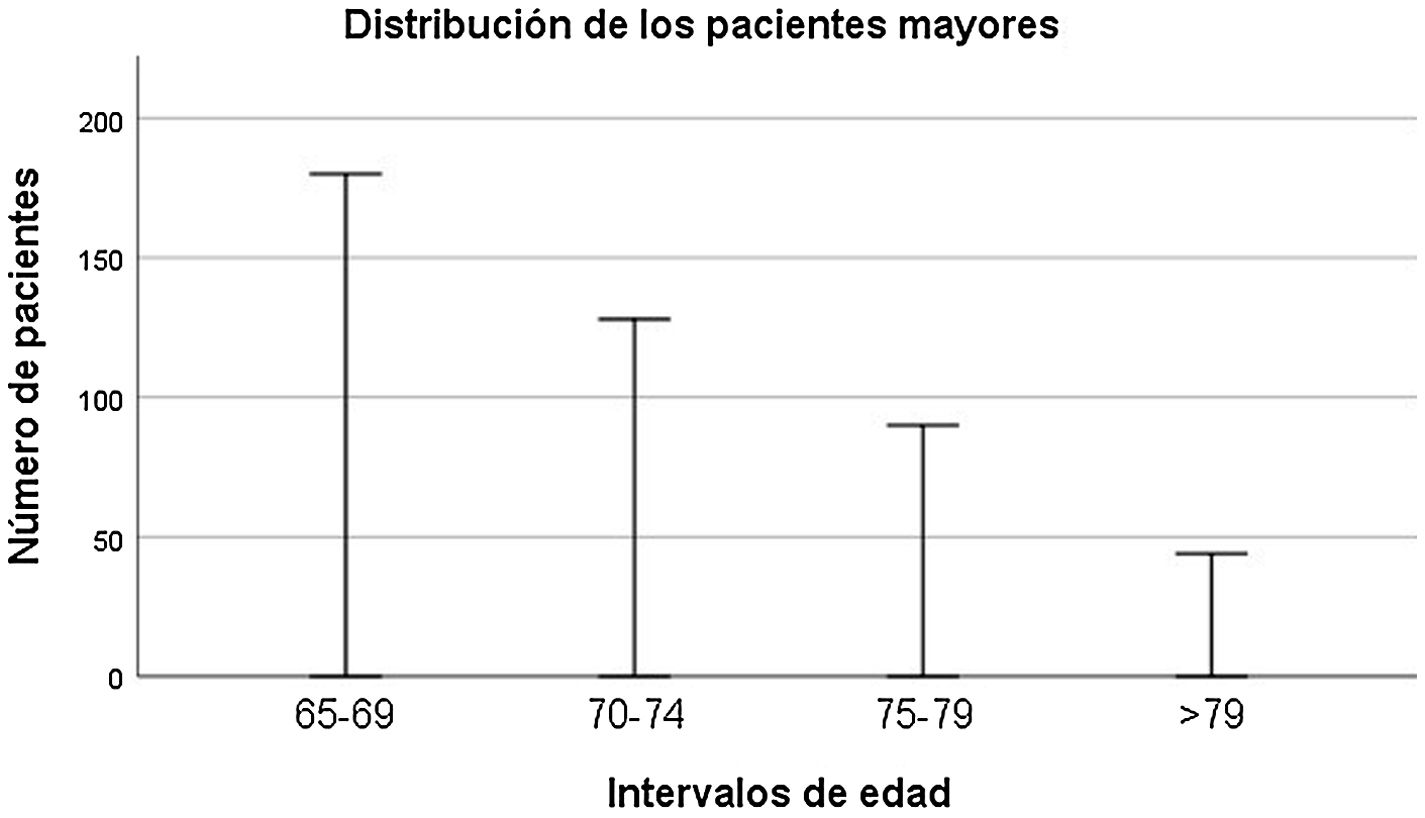
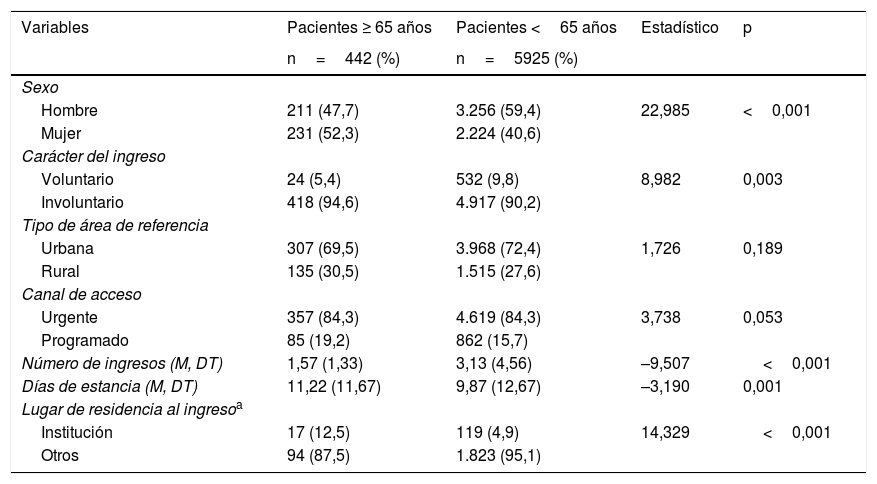
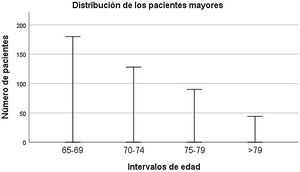
En la unidad de estudio, de un total de 5.925 pacientes ingresados, 442 (7,5%) tuvieron su primer ingreso a los 65años o más durante el periodo de estudio, mientras que la media anual del porcentaje de ingresos en personas mayores fue del 4,5% (DT=0,72). El grupo de pacientes de edad avanzada tuvo una edad media de 72,00 años (DT=5,69). Más información de la distribución de esta población por intervalos de edad aparece en la figura 3. Un 52,3% fueron de género femenino y el diagnóstico más frecuente fue el de trastornos depresivos o del humor (27,6%), seguido por trastornos psicóticos (18,3%), trastornos bipolares (15,4%) y trastornos mentales orgánicos (12,9%). Entre los pacientes mayores hubo diferencias en base al género, ingresando los hombres más frecuentemente de forma involuntaria (98,1% versus 91,3%; χ2=9,820; p=0,002). Las mujeres, por su parte, tuvieron un tiempo medio de estancia significativamente superior (12,03 versus 10,33 días; z=−2,192; p=0,028). En cuanto al diagnóstico, los hombres presentaron significativamente con más frecuencia trastornos mentales de tipo orgánico (17,5% versus 8,7%; χ2=7,737; p=0,005) y trastorno por consumo de sustancias (5,2% versus 0,9%; χ2=7,301; p=0.007). Más información de las características sociodemográficas de la muestra aparece en la tabla 2.
Características sociodemográficas y clínicas de todos los pacientes ingresados en el periodo de estudio en la Unidad de Hospitalización (1999-2014)
| Variables | Pacientes ≥ 65 años | Pacientes <65 años | Estadístico | p |
|---|---|---|---|---|
| n=442 (%) | n=5925 (%) | |||
| Sexo | ||||
| Hombre | 211 (47,7) | 3.256 (59,4) | 22,985 | <0,001 |
| Mujer | 231 (52,3) | 2.224 (40,6) | ||
| Carácter del ingreso | ||||
| Voluntario | 24 (5,4) | 532 (9,8) | 8,982 | 0,003 |
| Involuntario | 418 (94,6) | 4.917 (90,2) | ||
| Tipo de área de referencia | ||||
| Urbana | 307 (69,5) | 3.968 (72,4) | 1,726 | 0,189 |
| Rural | 135 (30,5) | 1.515 (27,6) | ||
| Canal de acceso | ||||
| Urgente | 357 (84,3) | 4.619 (84,3) | 3,738 | 0,053 |
| Programado | 85 (19,2) | 862 (15,7) | ||
| Número de ingresos (M, DT) | 1,57 (1,33) | 3,13 (4,56) | –9,507 | <0,001 |
| Días de estancia (M, DT) | 11,22 (11,67) | 9,87 (12,67) | –3,190 | 0,001 |
| Lugar de residencia al ingresoa | ||||
| Institución | 17 (12,5) | 119 (4,9) | 14,329 | <0,001 |
| Otros | 94 (87,5) | 1.823 (95,1) |
DT: desviación típica; M: media.
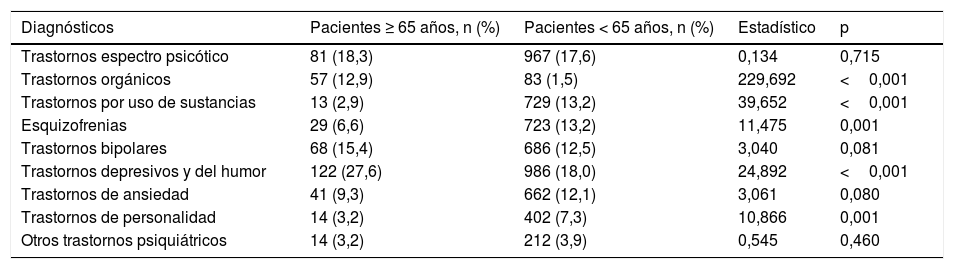
Por otro lado, en la comparación entre pacientes mayores y menores de 65años, aquellos fueron más frecuentemente de género femenino (p<0,001), ingresaron involuntariamente más a menudo (p=0,003), presentaron un mayor tiempo de estancia hospitalaria (p=0,001), un menor número de ingresos totales (p<0,001) y residieron en instituciones más frecuentemente (p<0,001). En la tabla 2 aparece la comparación entre estas dos poblaciones en las variables sociodemográficas y clínicas consideradas. Con respecto al diagnóstico, fueron más frecuentes los trastornos mentales de tipo orgánico (p<0,001) y depresivos (p<0,001) y menos frecuente los trastornos por abuso y dependencia de sustancias (p<0,001), la esquizofrenia (p<0,001) y los trastornos de personalidad (p=0,001). En la tabla 3 aparece la comparación por grupos diagnósticos.
Diagnósticos de los pacientes mayores de 65 años y del resto de pacientes durante el periodo de estudio (1999-2014)
| Diagnósticos | Pacientes ≥ 65 años, n (%) | Pacientes < 65 años, n (%) | Estadístico | p |
|---|---|---|---|---|
| Trastornos espectro psicótico | 81 (18,3) | 967 (17,6) | 0,134 | 0,715 |
| Trastornos orgánicos | 57 (12,9) | 83 (1,5) | 229,692 | <0,001 |
| Trastornos por uso de sustancias | 13 (2,9) | 729 (13,2) | 39,652 | <0,001 |
| Esquizofrenias | 29 (6,6) | 723 (13,2) | 11,475 | 0,001 |
| Trastornos bipolares | 68 (15,4) | 686 (12,5) | 3,040 | 0,081 |
| Trastornos depresivos y del humor | 122 (27,6) | 986 (18,0) | 24,892 | <0,001 |
| Trastornos de ansiedad | 41 (9,3) | 662 (12,1) | 3,061 | 0,080 |
| Trastornos de personalidad | 14 (3,2) | 402 (7,3) | 10,866 | 0,001 |
| Otros trastornos psiquiátricos | 14 (3,2) | 212 (3,9) | 0,545 | 0,460 |
Los resultados de este estudio confirman la tendencia general de aumento del porcentaje de personas mayores que reciben el alta hospitalaria con un diagnóstico psiquiátrico. Entendemos que estos resultados son atribuibles al fenómeno de envejecimiento gradual y progresivo de la población, con las implicaciones sociodemográficas y clínicas que ello conlleva. No obstante, a partir de 2011 en la unidad de hospitalización estudiada cambia la tendencia, lo que puede estar indicando que factores a nivel regional o local pueden afectar a los patrones de ingreso de las personas mayores. En nuestro conocimiento, el único cambio estructural a nivel hospitalario ha sido la apertura de una unidad de geriatría, aunque por los análisis realizados no podemos constatar que haya podido afectar a las hospitalizaciones psiquiátricas. Además, se han observado varias características diferenciales de los pacientes de edad avanzada en relación con el género, el carácter legal del ingreso, el diagnóstico, el tiempo de estancia y el número de ingresos totales.
El porcentaje de los pacientes ingresados desde los 65años de edad en adelante en la unidad de hospitalización psiquiátrica en el tiempo estudiado está dentro del rango aportado en otros estudios en nuestro país7-13. La tendencia creciente en el porcentaje de hospitalizaciones psiquiátricas en personas mayores probablemente se deba al aumento de la población mayor y hace que previsiblemente esta tendencia siga aumentando en los próximos años. Otros estudios, sin embargo, han encontrado una disminución de la hospitalización psiquiátrica en las personas mayores que puede estar relacionada con la disminución de servicios hospitalarios y la mejora de servicios comunitarios para esta población y, por tanto, parece que hay factores específicos nacionales que influyen en estas tendencias19,20.
Respecto a la comparación entre las características de pacientes ingresados mayores y menores de 65años, las diferencias más destacables que encontramos han sido las referentes a los diagnósticos, con predominio de los trastornos afectivos principalmente depresivos y los trastornos mentales orgánicos, similares a los resultados encontrados en otros estudios7-13, y menores porcentajes de otros diagnósticos, como esquizofrenia, trastornos relacionados con el consumo de drogas y trastornos de personalidad. La gran diferencia encontrada en la prevalencia de trastornos mentales orgánicos entre la población longeva y el resto de pacientes ingresados confirma la existencia de una alta comorbilidad con otras enfermedades médicas21. La presencia de complicaciones médicas de estos pacientes requiere una mayor especialización y unos cuidados especializados de enfermería que no siempre están garantizados en las unidades de hospitalización psiquiátricas convencionales en España. En relación con las características legales del ingreso, destaca el mayor porcentaje de ingresos involuntarios, probablemente por el predominio de sintomatología confusional o por la afectación cognitiva de los pacientes que hace que la capacidad para otorgar su consentimiento se encuentre considerablemente mermada22,23. Los indicadores hospitalarios de resultado de ingreso (duración y número de reingresos) de esta población también han mostrado diferencias significativas respecto a la población menor de 65años, con una duración mayor de la estancia media y un menor número de reingresos. Esto probablemente puede estar relacionado con las dificultades funcionales, cognitivas y la dependencia de estos pacientes que pueden retrasar el alta24.
En definitiva, los resultados de este estudio apuntan en dos direcciones. En primer lugar, señalan el aumento de los porcentajes de pacientes de edad avanzada en las unidades de hospitalización psiquiátrica. En segundo lugar, ponen de manifiesto las características diferenciales de esta población, más vulnerable que el resto de los pacientes ingresados, y que presenta unas necesidades específicas.
LimitacionesUna importante limitación del estudio se debe al diseño observacional, que no permite establecer las causas del aumento de porcentaje de hospitalizaciones psiquiátricas en esta población. Por otro lado, los datos para el análisis provienen de fuentes administrativas, recogidas de un solo centro, que atiende a una zona geográfica concreta. Por otro lado, la estimación a partir de los datos de la encuesta de morbilidad hospitalaria del INE también tiene limitaciones con respecto a su fiabilidad. Otra limitación proviene de la fiabilidad diagnóstica, ya que se han utilizado los diagnósticos de los facultativos sin validación mediante entrevistas estructuradas. Por último, las variables recogidas son limitadas y se requieren futuros estudios con evaluaciones más exhaustivas.
ConclusionesSe ha comprobado que a nivel nacional hay un cambio porcentual anual significativo en el porcentaje de altas de personas mayores con trastorno mental en todo el periodo que va de 1999 a 2016 y un aumento en el porcentaje en la unidad de hospitalización psiquiátrica breve a lo largo de un periodo de estudio que va del 1999 al 2011. Este subgrupo de pacientes presentan unas características singulares que requieren una atención integral y específica. Ante esta realidad, se hacen necesarios estudios que determinen la idoneidad y la adecuación de las actuales unidades de hospitalización psiquiátrica para atender de manera digna y segura a las personas mayores con trastornos mentales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores quieren mostrar su agradecimiento a todos los pacientes del hospital y a los trabajadores que ayudaron en la realización del estudio.