El sistema de estabilización Dynesys® es un sistema pedicular de estabilización dinámica sin fusión. El objetivo de nuestro estudio es evaluar los resultados clínicos en pacientes con enfermedad degenerativa discal y/o estenosis, así como medir la prevalencia de aflojamiento de tornillos tras 4 años de seguimiento.
Material y métodosSe trata de un estudio de serie de casos retrospectivo donde fueron incluidos todos los pacientes intervenidos desde enero a diciembre de 2008 con Dynesys®. Se indicó la cirugía si presentaban dolor lumbar de más de 6 meses de evolución y una RM positiva para enfermedad degenerativa discal y/o estenosis.
ResultadosVeintidós pacientes (11 mujeres y 11 varones) con una edad media de 44,40±11 años fueron evaluados. Veinte pacientes (91%) recibieron el implante Dynesys® sin ninguna maniobra de descompresión asociada. La evaluación del dolor de espalda y piernas (0-10mm) registró una disminución media de 2,4±2,06mm (p=0,0001). El valor preoperatorio del índice de discapacidad de Oswestry fue de 52,36±16,56% (limitación funcional severa). Tras la cirugía este valor fue de 34,27±17,87% (limitación funcional moderada) con una disminución de 18,09±16,03% (p=0,001). Cuatro pacientes (18%) mostraron signos de aflojamiento de tornillos. Un paciente (4,5%) presentó rotura de tornillo.
ConclusionesLa cirugía con Dynesys® muestra resultados clínicos favorables, sin embargo el rango de mejoría en nuestra serie es menor a los comunicados por otros autores. Estudios comparativos entre Dynesys® y descompresión deberían realizarse para poder aislar el beneficio de la estabilización dinámica del obtenido por la descompresión. Las complicaciones relacionadas con el implante no son infrecuentes.
The Dynesys® system is a non-fusion pedicular dynamic stabilization system. The aim of our study is to evaluate the clinical outcomes in patients with degenerative disc disease and/or stenosis, and to measure the prevalence of screw loosening and breakage after 4 years of follow up.
Material and methodsAll patients who underwent surgery with Dynesys® system in 2008 were reviewed. The surgery was performed in cases of low back pain of more than 6 months duration and a positive MRI for degenerative disc disease and/or stenosis.
ResultsA total of 22 patients (11 females, 11 males) with a mean age of 44.40±11 years were included, 20 patients (91%) underwent Dynesys® without any associated decompression maneuver. The evaluation of back and leg pain (0-10mm) showed a mean decrease of 2.4±2.06mm (P=.0001). The preoperative value of the Oswestry disability index was 52.36±16.56% (severe functional limitation). After surgery, this value was 34.27±17.87% (moderate functional limitation) (P=.001) with a decrease of 18.09±16.03% (P=.001). A total of 4 (18%) patients showed signs of loosening screws. One patient (4.5%) had a screw breakage.
ConclusionsSurgery with Dynesys® shows favorable long term clinical results, however the range of improvement in our series is lower than those reported in other studies. Comparative studies between Dynesys® and decompression need to be performed in order to isolate the benefit of the dynamic stabilization system. Implant-related complications are not uncommon.
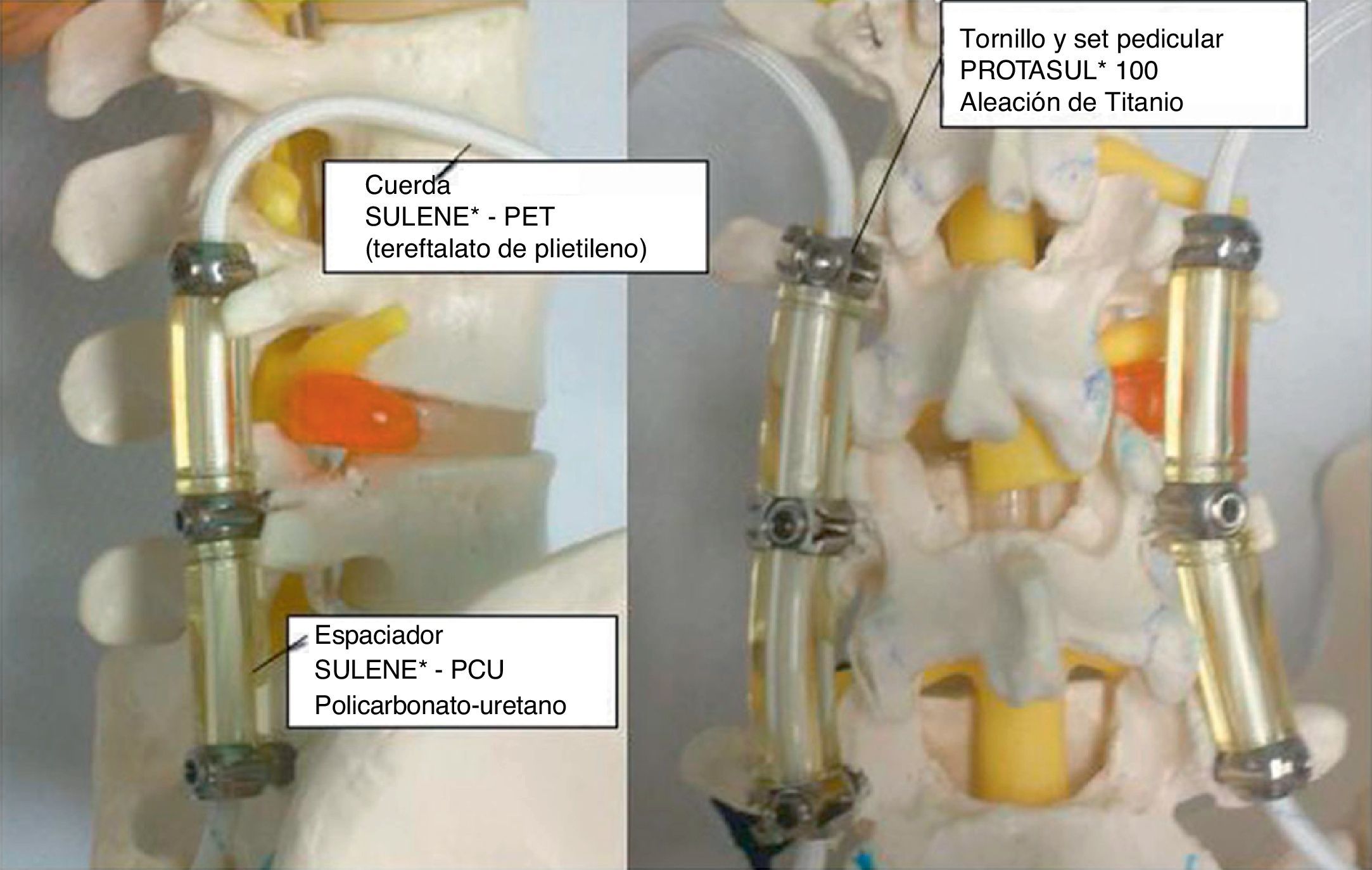
Las enfermedades degenerativas de columna producen gran impacto en la capacidad funcional y el dolor. Entre ellas se encuentra la enfermedad degenerativa discal asociada o no a estenosis de canal. Tradicionalmente, el tratamiento quirúrgico aceptado para este tipo de enfermedades ha sido la descompresión asociada a fusión1. Dicho tratamiento se ha asociado a complicaciones como el aflojamiento de tornillos, rotura de barras, hipermovilidad del segmento adyacente o ausencia de consolidación del segmento instrumentado, que en muchos casos son responsables de cirugía de revisión2. Con la idea de evitar estos efectos indeseados se han desarrollado sistemas de estabilización dinámicos como el sistema Dynesys® (Zimmer, Inc., Warsaw, Indiana, EE. UU.). El sistema de estabilización dinámico Dynesys® fue presentado por el Dr. Gilles Dubois y se utilizó por primera vez en Francia en 19943,4. Se introdujo en la práctica clínica en Europa en el año 2000 y fue aprobado en EE. UU. en 2009 para proporcionar estabilización espinal a los pacientes con enfermedades degenerativas de columna causantes de dolor lumbar y radicular5,6. El sistema sustituye las barras de fusión rígidas por tornillos pediculares fabricados con Ti-Al-Nb unidos entre sí mediante cuerdas de tereftalato de polietileno (Sulene-PET®) que discurren por el centro de un espaciador cilíndrico hecho de policarbonato-uretano (Sulene-PCU®) permitiendo cierto grado de flexibilidad del segmento instrumentado7 (fig. 1). Existe poca bibliografía que valore los resultados funcionales y complicaciones del implante a largo plazo en los pacientes con enfermedad degenerativa discal, y en nuestro país un único estudio ha sido publicado8. El objetivo de nuestro estudio es evaluar los resultados funcionales y de dolor lumbar en estos pacientes, y también conocer las complicaciones del material midiendo la prevalencia de rotura y aflojamientos de tornillos a los 4 años de seguimiento.
MétodosTipo de estudioSe trata de un estudio retrospectivo de serie de casos basado en datos de registro, realizado en el Hospital General Universitario de Elche sobre pacientes intervenidos desde enero a diciembre de 2008 con la técnica Dynesys®, y a los que se realiza un seguimiento posquirúrgico durante los 4 años posteriores a la intervención.
Criterios de inclusión- –
Pacientes con dolor lumbar y/o radicular resistente a tratamiento conservador con analgésicos no opiodes (AINE, paracetamol, metamizol), codeína, tramadol y/o buprenorfina, oxicodona y/o fisioterapia durante al menos 6 meses.
- –
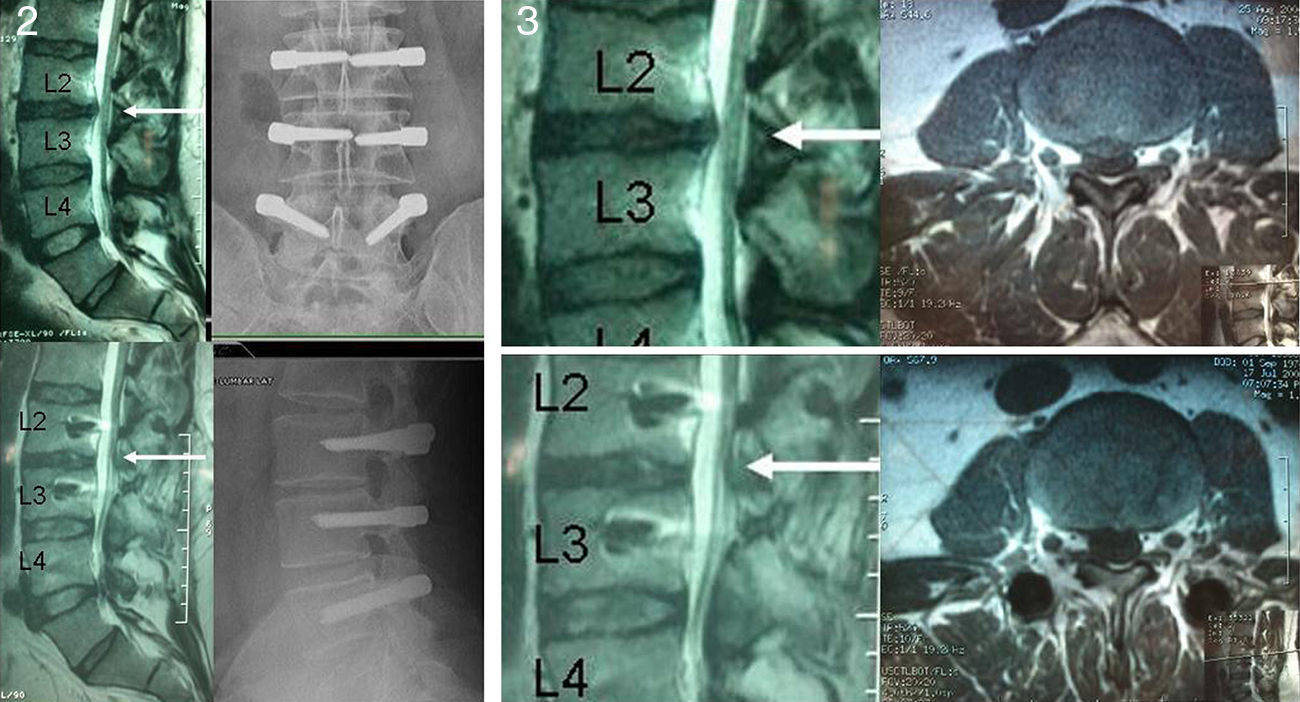
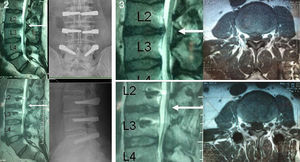
Resonancia magnética positiva para degeneración discal estadio 2, 3 y 4 de la clasificación de Pfirrmann9 (figs. 2 y 3).
- –
Cambios en la morfología discal consistentes en prolapso discal, hernia discal y/o estenosis de canal lumbar.
- –
Pacientes con cambios degenerativos discales Pfirrmann grado 5.
- –
Hernia discal extruida o secuestros discales.
- –
Espondilolistesis.
- –
Escoliosis lumbar mayor de 10 grados.
- –
Presencia de tumores malignos.
- –
Índice de masa corporal mayor de 30kg/m2.
- –
Historia de abuso de drogas o alcohol.
Todos los pacientes dieron su consentimiento para ser evaluados y el estudio fue aprobado por el comité de bioética del hospital.
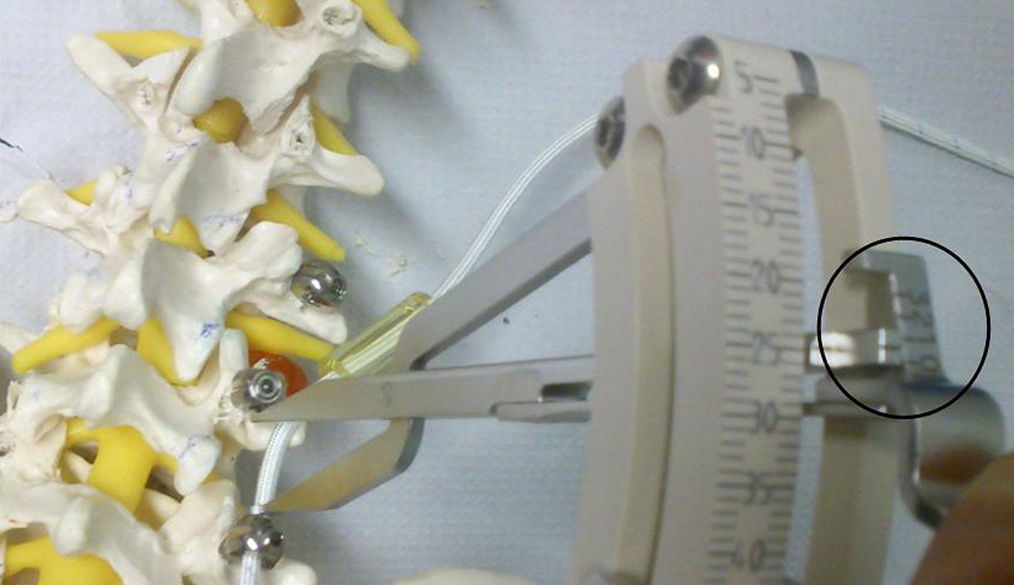
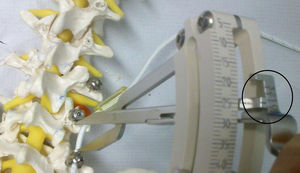
Procedimiento quirúrgicoTodas las cirugías fueron realizadas por el mismo cirujano (D.F-S) mediante abordaje paramedial de Wiltse10. Los tornillos de titanio fueron anclados en el pedículo y cuerpo vertebral preservando las articulaciones facetarias, bajo control radiográfico intraoperatorio. Tras la colocación de los tornillos pediculares se midió la distancia interpedicular con el compás dinamométrico incluido en el instrumental, se realizó distracción hasta la marca número 1 de las 3 marcas preestablecidas en dicho instrumento. Acto seguido se cortó el cilindro de Sulene-PCU® a la medida resultante y se introdujo mediante la cuerda de Sulene-PET® (fig. 4). En los casos en los que fue necesario asociar una descompresión de la raíz nerviosa esta se realizó mediante una incisión en la línea media y laminotomía uni o bilateral conservando las apófisis espinosas y el ligamento supra e interespinoso.
Se permitió la sedestación y deambulación al día siguiente de la cirugía sin ortesis lumbar ni limitaciones de las actividades de la vida diaria.
Las variables clínicas y radiográficas fueron recogidas de la historia clínica de los pacientes y de entrevista personal en la última visita a consultas externas.
Evaluación clínicaLos resultados funcionales fueron medidos mediante la escala de discapacidad de Oswestry en su versión española (ODI), mientras que el dolor de espalda y piernas fue recogido mediante la escala visual analógica (EVA)11. El ODI se representa en una escala de 0 a 100%, donde valores altos describen mayor limitación funcional. Entre 0-20%: limitación funcional mínima; 20-40%: moderada; 40-60%: severa; 60-80%: discapacidad, y por encima del 80%: limitación funcional máxima.
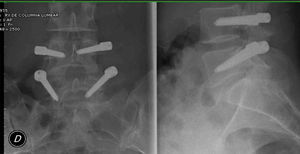
Evaluación radiográficaRadiografías lumbares en proyección anteroposterior y lateral fueron obtenidas del sistema digitalizado Risolution® (MediAlfa Corp. Miami, Fl, EE. UU.), cada imagen fue magnificada y el contraste ajustado para obtener la mejor visualización posible. Un cirujano ortopédico (M.S-T), revisó la presencia de rotura y aflojamiento de tornillos, considerando como positivo la presencia, en ambas proyecciones, de una circunferencia radiotransparente alrededor del tornillo de 1mm o más rodeada de una línea radiopaca de hueso de mayor densidad «Double halo sign»12 (fig. 5).
Análisis estadísticoPara las variables cuantitativas con distribución normal se utilizó la media y desviación estándar, mientras que la frecuencia fue utilizada en las variables categóricas. Para el análisis de los resultados funcionales repetidos en el tiempo se realizó la prueba de Wilcoxon, mientras que para detectar las diferencias entre diferentes grupos fue utilizada la prueba de Mann-Withney. El rango de significación estadística se estableció en p<0,05. Los datos fueron evaluados mediante la versión 15.0 del programa SPSS® (SPSS Inc, Chicago, IL, EE. UU.).
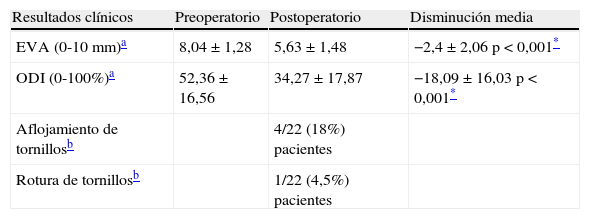
ResultadosEl total de la muestra fueron 23 pacientes de los cuales fueron incluidos 22 (un paciente no pudo ser evaluado debido a cambio de residencia). La distribución por sexos fue de 11 mujeres y 11 varones, con una edad media de 44,40±11 años. El periodo de seguimiento fue de 53,45 meses (rango: 48-60). Hubo 20 pacientes (91%) a los que se les implantó Dynesys® sin ninguna maniobra de descompresión asociada mediante abordaje paramedial de Wiltse, mientras que 2 pacientes (9%) recibieron el implante tras una laminectomía unilateral y discectomía debido a una hernia discal. El índice de masa corporal (IMC) medio fue de 26,74±2,57kg/cm2. Una estabilización monosegmentaria fue hecha en 8 pacientes (36,4%), mientras que 2 segmentos fueron instrumentados en 11 pacientes (36,4%), y 3 segmentos en 3 pacientes (13,6%) (tabla 1).
Características basales de los pacientes incluidos
| Edad (años)a | 44,40±11 |
| Sexob | |
| Varón | 11/22 (50%) |
| Mujer | 11/22 (50%) |
| IMC (kg/m2) | 26,74±2,57 |
| EVA (0-10mm) | 8,04±1,28 |
| ODI (0-100%) | 52,36±16,56 |
| Segmentos lumbares instrumentados | 1 nivel 8 (36,4%) |
| 2 niveles 11 (50%) | |
| 3 niveles 3 (13,6%) | |
| Seguimiento (meses) | 57,13±8,06 |
| Intervención | |
| Dynesys® sin descompresion | 20 (91%) |
| Dynesys® con descompresiónc | 2 (9%) |
EVA: escala visual analógica; IMC: índice de masa corporal; ODI: Oswestry Disability Index.
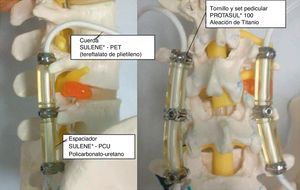
La evaluación del dolor de espalda y piernas mediante la EVA (0-10mm) mejoró de un valor preoperatorio de 8,04±1,28 a un resultado de 5,63±1,48, con una disminución media de 2,4±2,06mm (p=0,0001) (tabla 2).
Resultados clínicos y complicaciones del implante tras 4 años de seguimiento
| Resultados clínicos | Preoperatorio | Postoperatorio | Disminución media |
| EVA (0-10 mm)a | 8,04±1,28 | 5,63±1,48 | −2,4±2,06 p<0,001* |
| ODI (0-100%)a | 52,36±16,56 | 34,27±17,87 | −18,09±16,03 p<0,001* |
| Aflojamiento de tornillosb | 4/22 (18%) pacientes | ||
| Rotura de tornillosb | 1/22 (4,5%) pacientes |
EVA: escala visual analógica; ODI: Oswestry Disability Index.
El valor preoperatorio del ODI en la escala absoluta de 0-100% fue de 52,36±16,56% (limitación funcional severa). Tras la cirugía este valor fue de 34,27±17,87% (limitación funcional moderada) con una disminución media de 18,09±16,03% (p=0,001). En los 2 pacientes en los que se asoció una laminectomía los resultados fueron levemente superiores con una disminución del ODI de 30% en uno de ellos y 20% en el otro.
Al comparar los resultados clínicos por sexo, en los varones se observaron mejores valores en la escala de ODI sin que estas diferencias fueran estadísticamente significativas (p=0,075). No se encontró correlación entre los resultados funcionales y el IMC o la edad.
Un total de 19 pacientes (86,4%) refirieron haber mejorado su sintomatología tras la intervención, mientras que 3 pacientes (13,6%) obtuvieron un peor resultado tras la cirugía. De estos 3 pacientes, 2 empeoraron 10 puntos en el ODI, mientras que el tercer paciente empeoró 30 puntos. Las 3 pacientes fueron mujeres y no se diferenciaron en edad e IMC respecto a los pacientes que mejoraron.
Seguimiento radiológicoUn total de 4 (18%) pacientes mostraron signos de aflojamiento de tornillos, en estos pacientes la mejoría en el ODI fue menor que en los pacientes que no presentaban estos signos, siendo de 9,75 puntos respecto a los 19,94 puntos (en la escala absoluta de 0-100%). Esta diferencia no fue estadísticamente significativa (p=0,10).
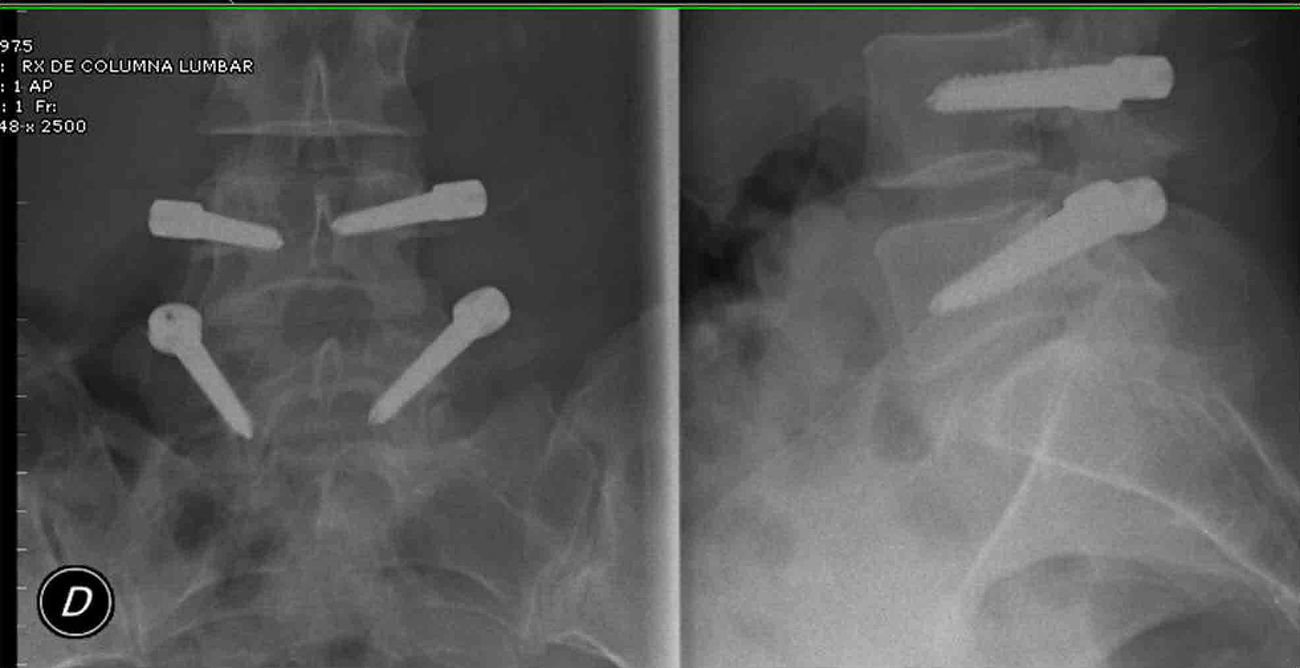
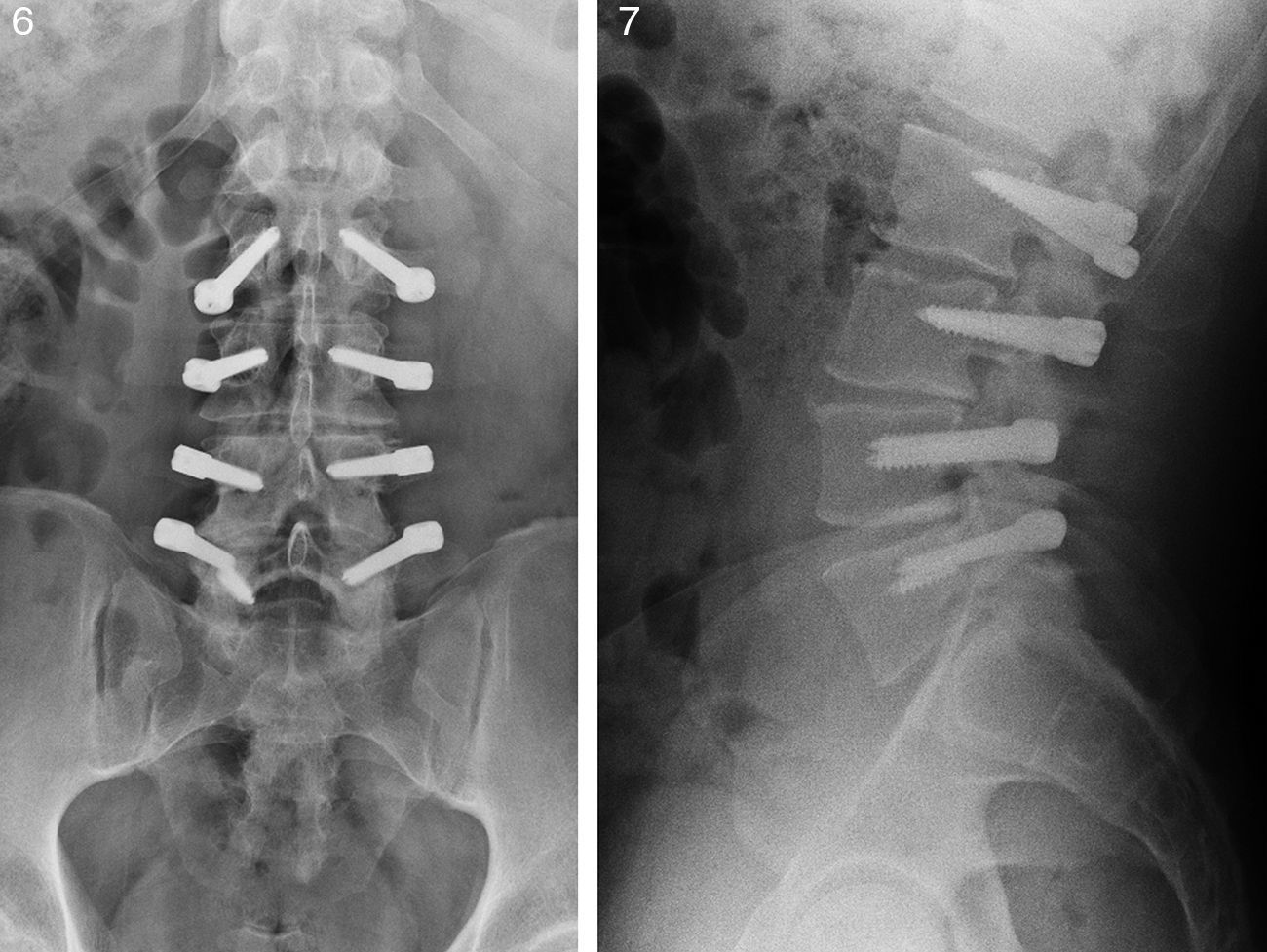
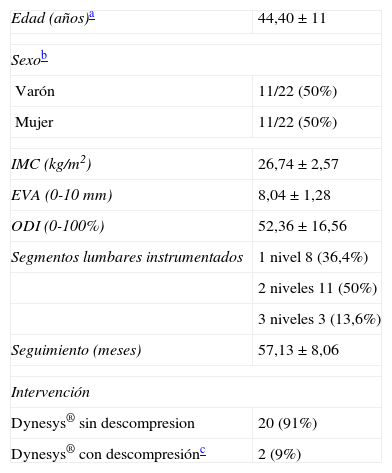
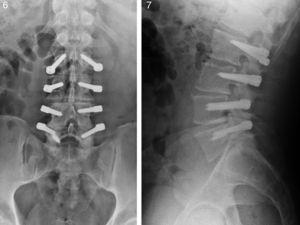
Un paciente (4,5%) presentó rotura de un tornillo. Dicho paciente no había empeorado su situación clínica respecto a su estado previo a la cirugía (figs. 6 y 7).
DiscusiónEste estudio observacional retrospectivo presenta la experiencia de los autores con el sistema Dynesys®. Según el estudio publicado por Ostelo et al. (donde se establece en 10 puntos en el ODI y 1,5 puntos en la escala EVA, la diferencia mínima relevante) los pacientes incluidos en nuestro estudio consiguieron una reducción clínicamente relevante del dolor y la discapacidad tras la cirugía13. Cuando comparamos nuestros resultados con los resultados obtenidos en otras series de casos publicadas, vemos que el margen de mejoría en nuestros pacientes no es tan amplio como el que se ha publicado en otros estudios. En este sentido, Lee et al.14 publican la mayor disminución del ODI registrada hasta la fecha, con una variación de 57,43%, de 79,58- 22,17% (p<0,001), en 19 pacientes con espondilolistesis y estenosis lumbar. Sapkas et al.15 también obtuvieron resultados superiores a los de nuestro estudio con una variación del 35% en el ODI en 114 pacientes con enfermedad degenerativa discal y estenosis de canal, recientemente Fay et al.16, en pacientes de similares características a los anteriores, han publicado una disminución de 4,1 puntos en la escala EVA (p<0,001) y de 23,3% en el ODI (p<0,001). Estas diferencias entre los estudios anteriormente citados y el nuestro, suponiendo que los pacientes fueran comparables, podrían deberse al hecho de que en los primeros se asoció una descompresión en el 100% de los pacientes, mientras que en nuestro estudio solo 2 (9%) pacientes de pacientes recibió descompresión junto al dispositivo Dynesys®. Es evidente que en los casos en los que se asocia una maniobra descompresiva esta podría estar actuando como factor de confusión y como consecuencia resulta imposible aislar el efecto del Dynesys®per se. En este sentido, nuestro estudio en el que el 91% de los pacientes no recibió descompresión, aporta una referencia aproximada en la mejoría funcional que puede obtenerse utilizando el dispositivo Dynesys® solamente.
En los 2 casos (9%) en los que se asoció descompresión los resultados en el ODI fueron levemente mejores. Esto está en consonancia con lo publicado por Grob et al. y Bothmann et al.17,18, que encontraron mejores resultados cuando la estabilización dinámica se combinó con descompresión del canal o de la raíz nerviosa. Todo esto parece indicar que al igual que ocurre con la fusión, la maniobra principal es la descompresión y que la estabilización dinámica aporta poco beneficio adicional en aquellos casos en los que hay que descomprimir el canal o foramen debido a una lesión estenosante19.
Dynesys® frente a fusiónEl sistema Dyensys® no ha demostrado superioridad en los resultados funcionales frente a la fusión, en este sentido, Yu20 no encontró diferencias significativas en el ODI cuando comparó pacientes tratados con el sistema Dynesys®, frente a aquellos tratados con fusión intersomática posterior (p=0,254). Por otra parte, en el ensayo clínico realizado para la aprobación del sistema Dynesys®, por parte de la FDA en Estados Unidos en el año 2009, el sistema Dynesys® fue comparado frente a la fusión rígida posterolateral, sin que la diferencia en los resultados funcionales sea estadísticamente significativa a los 2 años de seguimiento (p=0,34). Si bien hay que mencionar que algunos autores defienden que a igualdad de resultados, el sistema Dynesys® aporta otros beneficios ya que no es necesaria la extracción de injerto de cresta ilíaca y se ahorra tiempo quirúrgico21.
En el ámbito español un estudio ha sido publicado, obteniendo resultados positivos en la mejoría de la discapacidad, a los 2 años de seguimiento, sin embargo dicho estudio no especifica si estas diferencias fueron estadísticamente significativas ni tampoco el porcentaje de pacientes que recibió descompresión junto al sistema Dynesys®10. En el ámbito internacional, solo 4 estudios han publicado resultados con el sistema Dynesys® con más de 4 años de seguimiento15,21–23. En este sentido los resultados a largo plazo todavía son inciertos, teniendo Hoppe22 el mayor registro publicado hasta la fecha con 7,1 años de seguimiento.
En el análisis del aflojamiento de tornillos, obtuvimos un porcentaje similar a lo publicado por otros autores con esta técnica, en este sentido Wu et al.24 en 126 pacientes intervenidos con esta técnica, encontraron un 19,8% de pacientes con signos radiológicos de aflojamiento. Algunos autores sostienen que el porcentaje de aflojamiento de los tornillos del sistema dinámico podrían ser menores que los sistemas rígidos, debido a que las barras flexibles permitirían cierto grado de movilidad, descargando el tornillo pedicular23, sin embargo en los estudios de Yu et al.20,25, se compararon estos 2 sistemas, obteniendo un porcentaje de aflojamiento de tornillos similar en el sistema Dynesys®, frente al sistema de fusión rígida, siendo de un 14,3 frente a un 20% de pacientes respectivamente (p=0,728).
LimitacionesDentro de la enfermedad degenerativa discal existen varios estadios9, nosotros presentamos la experiencia en casos de degeneración discal leve estadios Pfirrmann 2, 3 y 4 con facetas articulares sanas, donde la mayoría de casos (91%) fue tratada con el dispositivo Dynesys® de manera aislada. En nuestra práctica clínica, en los casos en los que existe un estadio más avanzado de degeneración discal y/o artrosis facetaria optamos por una cirugía de fusión y/o descompresión. Debido a esto debemos ser prudentes a la hora de comparar nuestros resultados con otras poblaciones en diferentes estadios de enfermedad discal, y con intervenciones que combinan la estabilización dinámica tras la descompresión.
ConclusiónLa cirugía con Dynesys® muestra resultados clínicos favorables a largo plazo en pacientes con enfermedad degenerativa discal lumbar, sin embargo, el rango de mejoría en nuestra serie es menor a los comunicados en otros estudios. Esto puede deberse a la diferencia en el porcentaje de descompresión asociada a Dynesys® en los resultados aportados por otros autores. Estudios comparativos entre Dynesys® y descompresión deberían realizarse para poder aislar el beneficio de la estabilización dinámica del obtenido por la descompresión. Las complicaciones relacionadas con el aflojamiento de material no son infrecuentes.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.