Evaluar si los factores epidemiológicos afectan a los resultados de la cirugía por enfermedad lumbar degenerativa en términos de calidad de vida, discapacidad y dolor crónico.
Material y métodoDoscientos sesenta y tres pacientes intervenidos por afección lumbar degenerativa fueron incluidos en el estudio (2005-2008). Variables epidemiológicas: edad, género, situación laboral y comorbilidad. Se completaron en el preoperatorio y 2 años tras la cirugía el Medical Outcomes Study Short Form-36 version 2, Oswestry Disability Index (ODI), Core Outcomes Measures Index (COMI) y EVA para dolor lumbar y ciático. En el análisis de los datos, se evaluó la correlación entre variables epidemiológicas y el cambio en los resultados de los cuestionarios, así como, la existencia de factores pronósticos independientes.
ResultadosEdad media 54,00 años (22-86); 131 mujeres (49,8%); 42 pérdidas de seguimiento (16%). Se observaron correlaciones significativas (p<0,05) entre la edad, el género, la comorbilidad, la incapacidad laboral permanente y el dolor preoperatorio con el cambio del ODI, el COMI, los componentes de salud física y mental y las EVA de lumbar y ciático. El análisis de regresión lineal muestra a las ILP y la edad como variables predictoras del cambio de la discapacidad (β=14,146; IC del 95%, 9,09-29,58; p<0,01, y β=0,334; IC del 95%, 0,40-0,98, p<0,05, respectivamente) y de la calidad de vida (β=−8,568; IC del 95%, −14,88, −2,26; p<0,01 y β=−0,228, IC del 95%, −0,40, −0,06, p<0,05, respectivamente).
ConclusiónSegún nuestros resultados, hemos de considerar al aumento de la edad y la incapacidad laboral permanente como factores epidemiológicos predictores negativos de los resultados tras cirugía por patología lumbar degenerativa.
To evaluate the influence of epidemiological factors on the outcomes of surgery for degenerative lumbar disease in terms of quality of life, disability and chronic pain.
Material and methodA total of 263 patients who received surgery for degenerative lumbar disease (2005-2008) were included in the study. The epidemiological data collected were age, gender, employment status, and co-morbidity. The SF-36, Oswestry Disability Index (ODI), Core Outcomes Measures Index (COMI), and VAS score for lumbar and sciatic pain were measure before and 2 years after surgery. The correlation between epidemiological data and questionnaire results, as well as any independent prognostic factors, were assessed in the data analysis.
ResultsThe mean age of the patients was 54.0 years (22-86), and 131 were female (49.8%). There were 42 (16%) lost to follow-up. Statistically significant correlations (P<.05) were observed between age, gender, co-morbidity, permanent sick leave, and pre-operative pain with changes in the ODI, COMI, physical and SF-36 mental scales, and lumbar and sciatic VAS. Linear regression analysis showed permanent sick leave and age as predictive factors of disability (β=14.146; 95% CI: 9.09 – 29.58; P<.01 and β=0.334; 95% CI: 0.40 – 0.98, P<.05, respectively), and change in quality of life (β=−8.568; 95% CI: -14.88 – −2.26; p<.01 and β=−0.228, IC95% CI: −0.40 – −0.06, P<.05, respectively).
ConclusionBased on our findings, age and permanent sick leave have to be considered as negative epidemiologic predictive factors of the outcome of degenerative lumbar disease surgery.
El dolor lumbar crónico es uno de las principales entidades clínicas que afectan al sistema osteomuscular, con una elevada incidencia (85%) y prevalencia (84%) en los países industrializados1–3.
El proceso diagnóstico y el tratamiento del dolor lumbar crónico (DLC) y de las entidades incluidas dentro de la patología lumbar degenerativa (PLD)4 (tabla 1) suele requerir de intervenciones que generan un elevado gasto sanitario5. Pese a ello, la realización de dichas intervenciones en las últimas décadas ha tenido un gran aumento, por ejemplo, en Estados Unidos el número anual de fusiones lumbares por PLD ha aumentado de 174.223 intervenciones en 1998, a 413.171 en 2008, siendo ya la primera causa de artrodesis en el raquis6.
Diagnósticos incluidos dentro de la patología lumbar degenerativa4
| Dolor lumbar intratable en ausencia de estenosis o espondilolistesis |
| Hernia discal y radiculopatía |
| Estenosis y espondilolistesis |
| Estenosis sin espondilolistesis |
El DLC y la PLD son considerados entidades clínicas de origen multifactorial. De igual forma, los resultados de las intervenciones realizadas para tratarlos están influidos por diversos factores, tanto físicos, psicológicos y sociales, de los cuales muchos de ellos son factores epidemiológicos, como la edad, la situación laboral, el nivel de estudios y el tabaquismo, entre otros7–9. Persistiendo, aún a día de hoy, controversias en algunos de ellos, como el caso de la edad10–14.
El objetivo de nuestro estudio ha sido el de evaluar si los factores epidemiológicos afectan a los resultados posquirúrgicos de las cirugías por PLD en términos de calidad de vida, discapacidad y dolor crónico en nuestra población, pretendiendo aportar nueva información para así ayudar a mejorar el proceso de selección de los pacientes y la indicación quirúrgica por PLD.
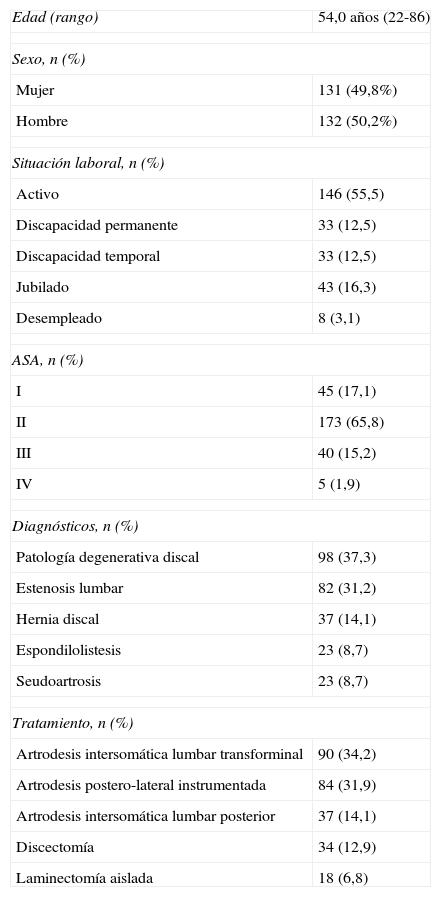
Material y métodosAportamos una serie de casos retrospectiva de 263 pacientes intervenidos quirúrgicamente entre 2005 y 2008 por PLD y que completaron los cuestionarios en el preoperatorio (tabla 2). Hubo 42 pérdidas de seguimiento (16%), 35 no localizados y 7 fallecidos, que no completaron los cuestionarios a los 2 años.
Datos epidemiológicos (263 pacientes)
| Edad (rango) | 54,0 años (22-86) |
| Sexo, n (%) | |
| Mujer | 131 (49,8%) |
| Hombre | 132 (50,2%) |
| Situación laboral, n (%) | |
| Activo | 146 (55,5) |
| Discapacidad permanente | 33 (12,5) |
| Discapacidad temporal | 33 (12,5) |
| Jubilado | 43 (16,3) |
| Desempleado | 8 (3,1) |
| ASA, n (%) | |
| I | 45 (17,1) |
| II | 173 (65,8) |
| III | 40 (15,2) |
| IV | 5 (1,9) |
| Diagnósticos, n (%) | |
| Patología degenerativa discal | 98 (37,3) |
| Estenosis lumbar | 82 (31,2) |
| Hernia discal | 37 (14,1) |
| Espondilolistesis | 23 (8,7) |
| Seudoartrosis | 23 (8,7) |
| Tratamiento, n (%) | |
| Artrodesis intersomática lumbar transforminal | 90 (34,2) |
| Artrodesis postero-lateral instrumentada | 84 (31,9) |
| Artrodesis intersomática lumbar posterior | 37 (14,1) |
| Discectomía | 34 (12,9) |
| Laminectomía aislada | 18 (6,8) |
Se incluyó en el estudio a aquellos pacientes que cumplían los siguientes criterios de inclusión: ser mayor de edad, haber sido diagnosticado de alguna de las entidades clínicas considerada como PLD y haber sido intervenido por esta causa durante el periodo anteriormente citado. Fueron excluidos del estudio aquellos pacientes que presentaban una barrera idiomática que impidiera la correcta comprensión de los cuestionarios.
Los datos epidemiológicos recogidos durante el estudio fueron la edad, el sexo, la situación laboral previa a la intervención y el grado de comorbilidad mediante la escala de la American Society of Anesthesiologist (ASA)15,16, también se registraron el diagnóstico clínico y el procedimiento quirúrgico realizado.
La calidad de vida se evaluó mediante el Medical Outcomes Study Short Form-36 version 2 (SF-36)17,18, la discapacidad con el Oswestry Disability Index (ODI)19,20, el Core Outcomes Measures Index (COMI)21,22 se utilizó para evaluar de forma global a los pacientes y escalas visuales analógicas (EVA)23,24 para el dolor lumbar y ciático en el preoperatorio y a los 2 años.
Todos ellos se completaron por los pacientes durante la visita preoperatoria, en la que también fueron registrados los factores epidemiológicos, y a los 2 años de la intervención.
El estudio estadístico fue realizado mediante el paquete estadístico SPSS 15.0 (SPSS Inc., Chicago). Las variables cuantitativas (análisis pre-post) se analizaron mediante el test t de Student para datos dependientes. Para comparar los valores medios de la diferencia de los resultados preoperatorios y postoperatorios de los cuestionarios en las variables categóricas, se utilizó el test t de Student para datos independientes en el caso de las variables dicotómicas (sexo) y ANOVA para las variables categóricas (ASA y actividad laboral, siendo dicotómicos los valores de las diferentes categorías de dichas variables). El análisis intergrupos en aquellas variables donde se hallaron diferencias significativas en el ANOVA se realizó mediante el test Honestly-Significant-Difference de Tukey. El estudio de la correlación entre las variables cuantitativas estudiadas y la variación de los resultados de los cuestionarios fueron realizados mediante el coeficiente de correlación de Pearson. Y, finalmente, le realizó un estudio de regresión lineal múltiple para identificar la existencia de posibles factores predictores del cambio de los resultados de los cuestionarios. Para ello se tomaron como posibles variables predictoras independientes aquellas variables epidemiológicas cualitativas dicotómicas y cuantitativas, con resultados significativos en los estudios de comparación de medias y de correlación, respectivamente, y como variables dependientes los valores del cambio de los diferentes cuestionarios.
ResultadosLa edad media de la muestra era de 54 años (rango 22 a 86). De los 263 pacientes, 38 (14,8%) tenían 40 años o menos y 74 (29%) tenían 65 años o más; 131 de los pacientes (49,8%) eran mujeres, 146 (55,5%) estaban activos previamente a la cirugía, 33 (12,5%) presentaban incapacidad laboral temporal (ILT), en otros 33 (12,5%) el grado de incapacidad era permanente y, finalmente, 43 (16,3%) estaban jubilados. Las principales causas de cirugía fueron la patología degenerativa del disco intervertebral con 98 casos (37,3%) y el canal lumbar estrecho con 82 (31,2%). Los procedimientos más frecuentes la artrodesis intersomática lumbar transforaminal (TLIF) realizada en 90 casos (34,2%) y la artrodesis posterolateral instrumentada (APLI) en 84 (31,9%). En 173 casos (65,8%) se produjo algún tipo de descompresión de canal medular. El 173 (65,8%) pacientes presentaban un grado ii de comorbilidad según la escala ASA (tabla 2).
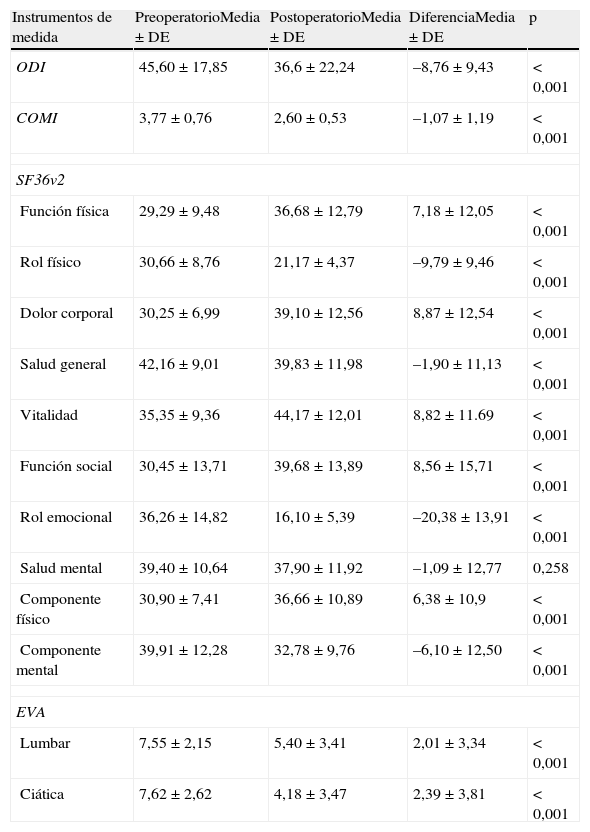
Se observó una mejoría estadísticamente significativa a los 2 años en el valor medio de los resultados en todos los cuestionarios, con excepción de la dimensión salud mental (SM) del SF-36 (tabla 3).
Comparación de las medias preoperatorios y a los 2 años de los instrumentos mediante la prueba de t de Student para datos dependientes
| Instrumentos de medida | PreoperatorioMedia ± DE | PostoperatorioMedia ± DE | DiferenciaMedia ± DE | p |
| ODI | 45,60 ± 17,85 | 36,6 ± 22,24 | –8,76 ± 9,43 | < 0,001 |
| COMI | 3,77 ± 0,76 | 2,60 ± 0,53 | –1,07 ± 1,19 | < 0,001 |
| SF36v2 | ||||
| Función física | 29,29 ± 9,48 | 36,68 ± 12,79 | 7,18 ± 12,05 | < 0,001 |
| Rol físico | 30,66 ± 8,76 | 21,17 ± 4,37 | –9,79 ± 9,46 | < 0,001 |
| Dolor corporal | 30,25 ± 6,99 | 39,10 ± 12,56 | 8,87 ± 12,54 | < 0,001 |
| Salud general | 42,16 ± 9,01 | 39,83 ± 11,98 | –1,90 ± 11,13 | < 0,001 |
| Vitalidad | 35,35 ± 9,36 | 44,17 ± 12,01 | 8,82 ± 11.69 | < 0,001 |
| Función social | 30,45 ± 13,71 | 39,68 ± 13,89 | 8,56 ± 15,71 | < 0,001 |
| Rol emocional | 36,26 ± 14,82 | 16,10 ± 5,39 | –20,38 ± 13,91 | < 0,001 |
| Salud mental | 39,40 ± 10,64 | 37,90 ± 11,92 | –1,09 ± 12,77 | 0,258 |
| Componente físico | 30,90 ± 7,41 | 36,66 ± 10,89 | 6,38 ± 10,9 | < 0,001 |
| Componente mental | 39,91 ± 12,28 | 32,78 ± 9,76 | –6,10 ± 12,50 | < 0,001 |
| EVA | ||||
| Lumbar | 7,55 ± 2,15 | 5,40 ± 3,41 | 2,01 ± 3,34 | < 0,001 |
| Ciática | 7,62 ± 2,62 | 4,18 ± 3,47 | 2,39 ± 3,81 | < 0,001 |
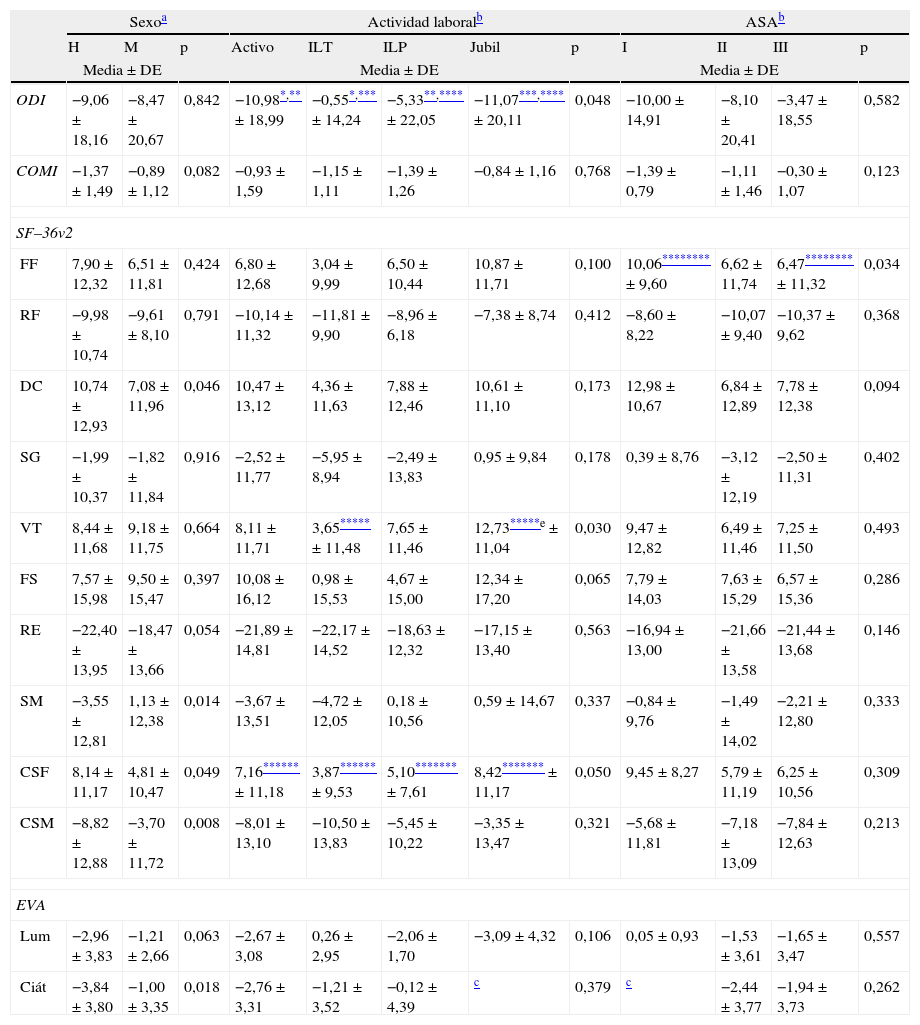
La comparación de los resultados medios según el género mostró cómo los varones tenían una mayor mejoría significativa que las mujeres en el Componente Físico (CSF) (p=0,049) y Componente Mental (CSM) (p=0,008), así como en la dimensiones dolor corporal (p=0,046) y SM (p=0,014), y en el dolor ciático (p=0,018). En el caso de la actividad laboral, se observó cómo los pacientes con incapacidad laboral permanente y transitoria tenían una menor mejoría estadísticamente significativa de los resultados del ODI que los paciente activos o jubilados (p=0,048). De igual manera ocurría en el CSF, donde los paciente con ILT presentaban una significativa menor mejoría que los activos (p=0,049), y los pacientes con ILP la menor mejoría era significativamente menor que los jubilados (p=0,042). Por su parte, en la dimensión de vitalidad del SF-36 se observaban únicamente menor mejoría significativa de los pacientes con ILT respecto a los paciente jubilados (p=0,05). Por último, en la escala ASA solamente se identificaron diferencias estadísticamente significativas en la dimensión función física del SF-36 entre los pacientes con ASA I y III (p=0,026) (tabla 4). Cabe decir, tanto el grupo de pacientes en paro como los que presentaban una comorbilidad ASA IV, han sido excluidos de los anteriores cálculos, ya que solo un paciente de ambos grupos pudo ser evaluado a los 2 años de la cirugía.
Comparación de las medias de la diferencia de los resultados preoperatorios y a los 2 años entre los diferentes grupos de las variables cualitativas estudiadas. Análisis post hoc de las diferencias intergrupos
| Sexoa | Actividad laboralb | ASAb | ||||||||||
| H | M | p | Activo | ILT | ILP | Jubil | p | I | II | III | p | |
| Media ± DE | Media ± DE | Media ± DE | ||||||||||
| ODI | −9,06 ± 18,16 | −8,47 ± 20,67 | 0,842 | −10,98*,** ± 18,99 | −0,55*,*** ± 14,24 | −5,33**,**** ± 22,05 | −11,07***,**** ± 20,11 | 0,048 | −10,00 ± 14,91 | −8,10 ± 20,41 | −3,47 ± 18,55 | 0,582 |
| COMI | −1,37 ± 1,49 | −0,89 ± 1,12 | 0,082 | −0,93 ± 1,59 | −1,15 ± 1,11 | −1,39 ± 1,26 | −0,84 ± 1,16 | 0,768 | −1,39 ± 0,79 | −1,11 ± 1,46 | −0,30 ± 1,07 | 0,123 |
| SF–36v2 | ||||||||||||
| FF | 7,90 ± 12,32 | 6,51 ± 11,81 | 0,424 | 6,80 ± 12,68 | 3,04 ± 9,99 | 6,50 ± 10,44 | 10,87 ± 11,71 | 0,100 | 10,06******** ± 9,60 | 6,62 ± 11,74 | 6,47******** ± 11,32 | 0,034 |
| RF | −9,98 ± 10,74 | −9,61 ± 8,10 | 0,791 | −10,14 ± 11,32 | −11,81 ± 9,90 | −8,96 ± 6,18 | −7,38 ± 8,74 | 0,412 | −8,60 ± 8,22 | −10,07 ± 9,40 | −10,37 ± 9,62 | 0,368 |
| DC | 10,74 ± 12,93 | 7,08 ± 11,96 | 0,046 | 10,47 ± 13,12 | 4,36 ± 11,63 | 7,88 ± 12,46 | 10,61 ± 11,10 | 0,173 | 12,98 ± 10,67 | 6,84 ± 12,89 | 7,78 ± 12,38 | 0,094 |
| SG | −1,99 ± 10,37 | −1,82 ± 11,84 | 0,916 | −2,52 ± 11,77 | −5,95 ± 8,94 | −2,49 ± 13,83 | 0,95 ± 9,84 | 0,178 | 0,39 ± 8,76 | −3,12 ± 12,19 | −2,50 ± 11,31 | 0,402 |
| VT | 8,44 ± 11,68 | 9,18 ± 11,75 | 0,664 | 8,11 ± 11,71 | 3,65***** ± 11,48 | 7,65 ± 11,46 | 12,73*****e ± 11,04 | 0,030 | 9,47 ± 12,82 | 6,49 ± 11,46 | 7,25 ± 11,50 | 0,493 |
| FS | 7,57 ± 15,98 | 9,50 ± 15,47 | 0,397 | 10,08 ± 16,12 | 0,98 ± 15,53 | 4,67 ± 15,00 | 12,34 ± 17,20 | 0,065 | 7,79 ± 14,03 | 7,63 ± 15,29 | 6,57 ± 15,36 | 0,286 |
| RE | −22,40 ± 13,95 | −18,47 ± 13,66 | 0,054 | −21,89 ± 14,81 | −22,17 ± 14,52 | −18,63 ± 12,32 | −17,15 ± 13,40 | 0,563 | −16,94 ± 13,00 | −21,66 ± 13,58 | −21,44 ± 13,68 | 0,146 |
| SM | −3,55 ± 12,81 | 1,13 ± 12,38 | 0,014 | −3,67 ± 13,51 | −4,72 ± 12,05 | 0,18 ± 10,56 | 0,59 ± 14,67 | 0,337 | −0,84 ± 9,76 | −1,49 ± 14,02 | −2,21 ± 12,80 | 0,333 |
| CSF | 8,14 ± 11,17 | 4,81 ± 10,47 | 0,049 | 7,16****** ± 11,18 | 3,87****** ± 9,53 | 5,10******* ± 7,61 | 8,42******* ± 11,17 | 0,050 | 9,45 ± 8,27 | 5,79 ± 11,19 | 6,25 ± 10,56 | 0,309 |
| CSM | −8,82 ± 12,88 | −3,70 ± 11,72 | 0,008 | −8,01 ± 13,10 | −10,50 ± 13,83 | −5,45 ± 10,22 | −3,35 ± 13,47 | 0,321 | −5,68 ± 11,81 | −7,18 ± 13,09 | −7,84 ± 12,63 | 0,213 |
| EVA | ||||||||||||
| Lum | −2,96 ± 3,83 | −1,21 ± 2,66 | 0,063 | −2,67 ± 3,08 | 0,26 ± 2,95 | −2,06 ± 1,70 | −3,09 ± 4,32 | 0,106 | 0,05 ± 0,93 | −1,53 ± 3,61 | −1,65 ± 3,47 | 0,557 |
| Ciát | −3,84 ± 3,80 | −1,00 ± 3,35 | 0,018 | −2,76 ± 3,31 | −1,21 ± 3,52 | −0,12 ± 4,39 | c | 0,379 | c | −2,44 ± 3,77 | −1,94 ± 3,73 | 0,262 |
Los estudio de correlación nos mostraron cómo el aumento de la edad de los pacientes se correlaciona significativamente con un peor resultado del ODI (r=0,113; p=0,04) y la CSF del SF-36 (r=–0,03; p=0,035). La intensidad dolor lumbar preoperatorio lo hacía, por su parte, con una menor mejoría de la CSM (r=–0,222; p=0,048) y la del dolor lumbar postoperatorio (r=0,278; p=0,05) y, finalmente, la intensidad de la ciática preoperatoria se correlacionaba significativamente con la mejoría de la CSM (r=0,310; p=0,024) y un peor dolor ciático postoperatorio (r=0,452; p=0,003) (tabla 5).
Estudios de correlación entre las variables epidemiológicas continuas y la variación de los resultados de los cuestionarios
| Edad | Dolor preoperatorio | ||
| LUM | CIÁT | ||
| r (p)a | r (p)a | ||
| ODI | 0,113 (0,040) | 0,177 (0,013) | −0,055 (0,129) |
| COMI | 0,072 (0,047) | 0,109 (0,607) | −0,020 (0,560) |
| SF-36v2 | |||
| FF | −0,171 (0,018) | 0,017 (0,819) | −0,055 (0,697) |
| RF | 0,017 (0,819) | −0,017 (0,875) | 0,073 (0,584) |
| DC | −0,103 (0,160) | −0,134 (0,228) | 0,059 (0,660) |
| SG | −0,119 (0,105) | −0,022 (0,884) | 0,004 (0,957) |
| VT | −0,046 (0,531) | −0,022 (0,839) | 0,192 (0,152) |
| FS | 0,022 (0,758) | 0,041 (0,712) | 0,213 (0,105) |
| RE | −0,174 (0,018) | −0,093 (0,520) | 0,122 (0,386) |
| SM | 0,100 (0,187) | 0,05 (0,654) | 0,165 (0,165) |
| CSF | −0,03 (0,035) | −0,222 (0,048) | −0,186 (0,181) |
| CSM | 0,024 (0,762) | 0,138 (0,222) | 0,310 (0,024) |
| EVA | |||
| LUM | −0,127 (0,378) | 0,278 (0,050) | −0,275 (0,156) |
| CIÁT | 0,063 (0,703) | −0,139 (0,479) | 0,452 (0,003) |
Finalmente, el análisis de regresión lineal múltiple, de entre la posibles variables predictoras halladas en la comparación de los resultados medios de las variables cualitativas y en los estudios correlación realizados con las variables cuantitativas, únicamente identificó que el hecho de tener una ILP es factor predictor de una menor mejoría del ODI (β=14,146; IC del 95%, 9,09-29,58; p < 0,01) y del CSF del SF-36 (β=–8,568; IC del 95%, –14,88, –2,26; p < 0,01); de igual manera que la edad del ODI (β=0,334; IC del 95%, 0,40-0,98, p < 0,05) y del CSF (β=–0,228, IC del 95%, –0,40, –0,06, p < 0,05).
DiscusiónLos resultados tras cirugía por PLD están influidos por factores físicos, psicológicos y sociales, como son el sexo, la edad, la situación laboral, el nivel de estudios, el tabaquismo, el que sea la primera cirugía o una reintervención, los ingresos del paciente, que existan litigios, los cuadros depresivos o una personalidad neurótica y, por supuesto, el grado de degeneración de las articulaciones y el disco intervertebral, siendo este último un factor de riesgo significativo de reintervención en cirugía por hernia discal7–9. En este estudio, constatamos cómo en nuestra población la calidad de vida, la discapacidad, el bienestar general y el dolor se correlacionan y, en algunos casos, están afectados por factores epidemiológicos.
Debido a esta afectación multifactorial de los resultados postoperatorios, se ha recomendado la división de conceptos amplios, como «enfermedad degenerativa del disco» o «dolor lumbar crónico», en entidades clínicas relevantes como la «espondilolistesis», la «estenosis de canal lumbar» o la «hernia discal» porque el diagnóstico en sí es un factor que afecta significativamente a los resultados7,25,26.
La edad es una importante y controvertida variable, ya que, pese a que la mayoría coincide en identificarla como un predictor independiente, unos la identifican según sus estudios como un factor predictor negativo10–13 y otros como positivo14. En nuestro estudio, al igual que en gran parte de la literatura consultada, se observa que los pacientes jóvenes presentan mejores resultados postoperatorios de calidad de vida, discapacidad y dolor13.
Manniche et al.27 identifican, por su parte, al sexo femenino como otro factor negativo en cuanto la mejoría de la discapacidad.
Según nuestra experiencia, la situación laboral de los pacientes es un factor determinante de los resultados postoperatorios y con nuestro trabajo describimos cómo la existencia o no de incapacidad laboral permanente afecta de forma relevante a la mejoría de la calidad de vida y la discapacidad. De igual forma que otras ya lo fueron descritas previamente, como la baja satisfacción con el trabajo, la mala situación económica o no percibir una compensación económica en el caso de incapacidad laboral, las cuales son consideradas un factor predictor negativo independiente de la calidad de vida, la discapacidad o el dolor posquirúrgico8,13,29,30.
Pese a que en nuestro trabajo solamente hemos identificado una débil correlación entre el dolor lumbar o ciático preoperatorios y los resultados posquirúrgicos, el dolor preoperatorio es una variable que ha sido ampliamente estudiada. Se han publicado cómo la intensidad del dolor lumbar preoperatorio afecta negativamente tanto al dolor como a los resultados postoperatorios evaluados mediante el COMI30–32. De igual manera, los pacientes con dolor lumbar peor que ciático presentan peores resultados tras el tratamiento conservador o quirúrgico33.
Aunque no hayan sido revisados explícitamente en el presente trabajo, el hábito tabáquico14,28,29 y el estado psiquiátrico, principalmente los síndromes depresivos39,30,34, son 2 destacados factores que también han sido citados frecuentemente como importantes predictores negativos de la mejoría discapacidad, la calidad de vida y el dolor lumbar y el dolor ciático postoperatorios en los pacientes intervenidos por PLD. Otros factores predictores negativos menores citados en la literatura son los antecedentes de cefaleas de repetición, el uso de analgésicos previos a la intervención, un mal estado funcional previo, las bajas expectativas con el tratamiento y un elevado Índice de masa corporal29,30.
Como limitaciones del presente estudio, cabe destacar que es una serie de casos retrospectiva no aleatorizada, cuyo número de pacientes y pérdidas puede dar lugar a una disminución de la sensibilidad para detectar el efecto de las diferentes variables, principalmente las de menor frecuencia. De igual manera, ha de tenerse cuenta como una limitación propia de este estudio la importante amplitud de los rangos de las diferentes variables dado el objetivo de estudiar de forma global a la población afectada por PLD, la cual podría enmascarar el efecto de alguna variable de un grupo más específico de la población explorada.
En conclusión, según nuestros resultados, consideramos que el aumento de la edad y la situación laboral son factores negativos que pueden afectar al resultado posquirúrgico de la patología degenerativa del raquis lumbar evaluado en términos de la calidad de vida y la discapacidad, siendo estos resultados independientes del género, del dolor preoperatorio y de la comorbilidad. En definitiva, con nuestro estudio, reforzamos que una correcta y cuidadosa evaluación preoperatoria de los pacientes es primordial para ayudar en la decisión clínica del tratamiento para así poder alcanzar el resultado óptimo en cada caso.
Nivel de evidenciaNivel de evidencia iv.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.