Las técnicas quirúrgicas que tratan de corregir la deformidad tridimensional del hallux valgus son cada vez más frecuentes para intentar conseguir una corrección funcional y duradera. El objetivo de este estudio fue evaluar los parámetros radiológicos de corrección en planos transversal y frontal, así como los resultados clínicos de pacientes con hallux valgus sometidos a una técnica percutánea de 4.a generación.
Pacientes y métodosSetenta y siete pies (77 pacientes) con hallux valgus fueron tratados con una técnica mínimamente invasiva de 4.a generación que permitió la corrección del plano frontal con un seguimiento de 12 meses. Se analizaron las radiografías preoperatorias y postoperatorias anteroposterior en carga incluyendo el ángulo del hallux valgus, ángulo intermetatarsiano, posición del sesamoideo tibial y rotación del primer metatarsiano en el plano frontal mediante una clasificación en cuatro grupos. Los resultados clínicos fueron medidos mediante la escala Visual analógica (EVA), el cuestionario del American Orthopaedic Foot Ankle Society (AOFAS) hallux MTF-IF, y EuroQol (EQ5D5L y EQVAS) previo a la cirugía y al año de seguimiento.
ResultadosHubo diferencias estadísticamente significativas en las 4 variables radiológicas (p<0,001) con una corrección media de 22,3±9,3° en el ángulo hallux valgus, 6,7±3,8° en el ángulo intermetatarsiano, 2,5±1,3 en la posición del sesamoideo tibial y un cambio de 1,3±0,9 en la clasificación de la pronación del primer metatarsiano. Existió una mejoría significativa en todos los parámetros clínicos medidos. La tasa de complicaciones fue del 18,8% y requirió reintervención del 2,6%.
ConclusionesLa técnica de MIS propuesta es un método eficaz para la corrección del hallux valgus en el plano transversal y frontal con una baja tasa de complicaciones, satisfacción del paciente y una mejoría de la calidad de vida.
and aim Surgical techniques that try to correct the three-dimensional deformity of hallux valgus is becoming more and more frequent with the hope of achieving better outcomes. The aim of this study was to assess the radiological parameters of correction in transverse and frontal planes as well as clinical outcomes of hallux valgus patients undergoing a 4th generation MIS technique.
Patients and methodsSeventy-seven feet in 77 patients with hallux valgus deformity were treated with a 4th generation minimally invasive technique which allowed frontal plane correction with a follow up of 12 months. Preoperative and postoperative anteroposterior weightbearing x-ray images were analyzed including hallux valgus angle, intermetatarsal angle, tibial sesamoid position and frontal plane first metatarsal rotation by means of a classification into four groups. Clinical outcomes were measured using the Visual Analog Scale (VAS), the American Orthopaedic Foot Ankle Society (AOFAS) hallux MTF-IF questionnaire, and EuroQol (EQ5D5L and EQVAS) prior to surgery and one year of follow-up.
ResultsThere were statistical significant differences in the four radiological variables (p<0.001) with a mean correction of 23.5±9.6° in hallux valgus angle, 7.0±3.5° in intermetatarsal angle, 2.6±1.3 in tibial sesamoid position and a change of 1.4±0.9 in first metatarsal pronation classification. There was a significant improvement in all the clinical parameters measured. The complication rate was 18.8% and 2.6% required reoperation.
ConclusionsThe proposed MIS technique has shown to be a potential method for correction of hallux valgus in the transverse and frontal plane with a low complication rate, patient satisfaction and an improvement in quality of life.
El hallux valgus es la deformidad más frecuente en el pie y una de las más difíciles de corregir. Aunque históricamente se ha valorado el hallux valgus como una deformidad en el plano transverso, en los últimos años se ha superado esa visión y se le considera una deformidad en 3 planos (transverso, sagital y frontal)1,2. Actualmente cada vez es más común el uso de técnicas que tienen en cuenta esta deformidad multiplanar (especialmente en el plano frontal) para lograr una corrección con buena alineación que sea funcional y duradera3–5. Kim y Young6 estimaron que un 87% de los pacientes con hallux valgus presentaban algún tipo de rotación frontal del primer metatarsiano y que no parecía estar en relación con el grado de deformidad en el plano transverso.
Existen infinidad de técnicas descritas para la corrección del hallux valgus sin que exista una cirugía considerada el «patrón oro». Aunque los estudios recientes muestran unos resultados clínicos y radiológicos comparables entre la cirugía abierta y la percutánea a medio y largo plazo7,8, la cirugía percutánea permite una menor agresión a los tejidos blandos. Esto supone a corto plazo un menor dolor postoperatorio, menor rigidez y menor tasa de infección7. Las técnicas de cirugía mínimamente invasiva (MIS) denominadas de 4.a generación son aquellas que tratan de corregir las deformidades en todos los planos mediante manipulación de la osteotomía extraarticular distal del primer metatarsiano que se mantiene mediante la fijación con 2 tornillos. Sin embargo, a pesar de que se han propuesto modificaciones técnicas a la cirugía MIS para la corrección de la deformidad en el plano frontal9, apenas existen estudios hasta la fecha que hayan valorado ese potencial corrector de técnicas percutáneas en dicho plano. Mucho menos que tengan en cuenta parámetros clínicos que evalúen la satisfacción de los pacientes con el procedimiento. No está claro si estas técnicas son una opción válida para poder corregir la rotación en la gran mayoría de los pacientes con hallux valgus.
Los objetivos del presente estudio fueron analizar la capacidad de corrección radiológica y clínica, medida mediante diversos cuestionarios, de una técnica MIS para la cirugía del hallux valgus tipo META (Metaphyseal Extra- articular Transverse and Akin osteotomy) modificada para producir también corrección en el plano frontal.
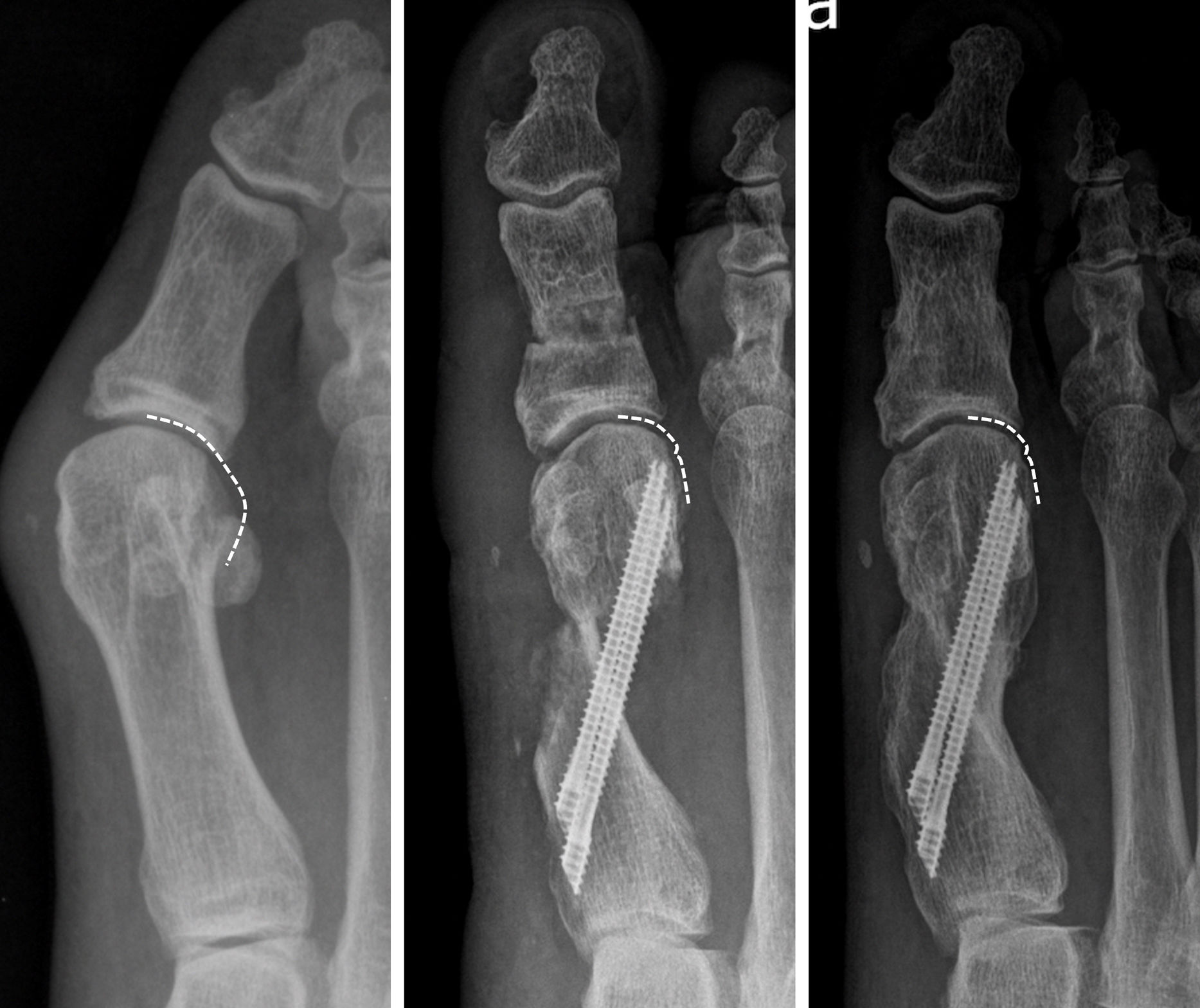
Material y métodosDiseño del estudio y localizaciónSe trata de un estudio observacional de tipo de serie de casos prospectivo en pacientes con deformidad de hallux valgus tratados mediante la técnica MIS de 4.a generación con una osteotomía recta para la corrección de la deformidad en el plano frontal (fig. 1) y que fueron objeto de un estudio publicado previamente10. Para la confección y redacción del manuscrito se siguió la guía STROBE indicada para el reporte de estudios observacionales11.
Población de estudioDe todos los pacientes intervenidos quirúrgicamente de hallux valgus de forma consecutiva en la Unidad del Pie del Hospital Universitario de Basurto durante los años 2019 y 2020 mediante la técnica META permanecieron en el estudio aquellos que dispusieran de todos los datos de las variables a analizar y que se detallarán a continuación (las variables radiológicas previas a la cirugía y al año de seguimiento posquirúrgico y las variables clínicas previas a la cirugía, a los 6 meses y al año de seguimiento).
Los criterios de inclusión fueron: 1) pacientes mayores de 16 años con dolor y fracaso de tratamiento conservador (modificación de calzado, protectores y analgésicos) utilizado por un mínimo de 3 meses; 2) deformidad de hallux valgus a los que se les intervino mediante la técnica percutánea META independientemente del grado de deformidad que tuvieran. Se excluyeron a aquellos pacientes previamente intervenidos de hallux valgus (reintervenciones), aquellos con enfermedad sistémica que afecte al sistema musculoesquelético (artritis reumatoide, lupus, gota…), pacientes con artrosis de la primera articulación metatarsofalángica (MTF) y aquellos con inestabilidad sagital de la primera articulación tarsometatarsiana (TMT) verificada por la desalineación o asimetría en la radiografía (Rx) lateral en carga y los que fueron sometidos a osteotomías de los metatarsianos menores simultáneamente.
El estudio fue aprobado por el Comité Ético de Investigación Clínica de la Organización Sanitaria Integral Bilbao Basurto el 20 de febrero de 2019. Todos los pacientes fueron informados sobre la naturaleza del estudio y firmaron un formulario de consentimiento para participar.
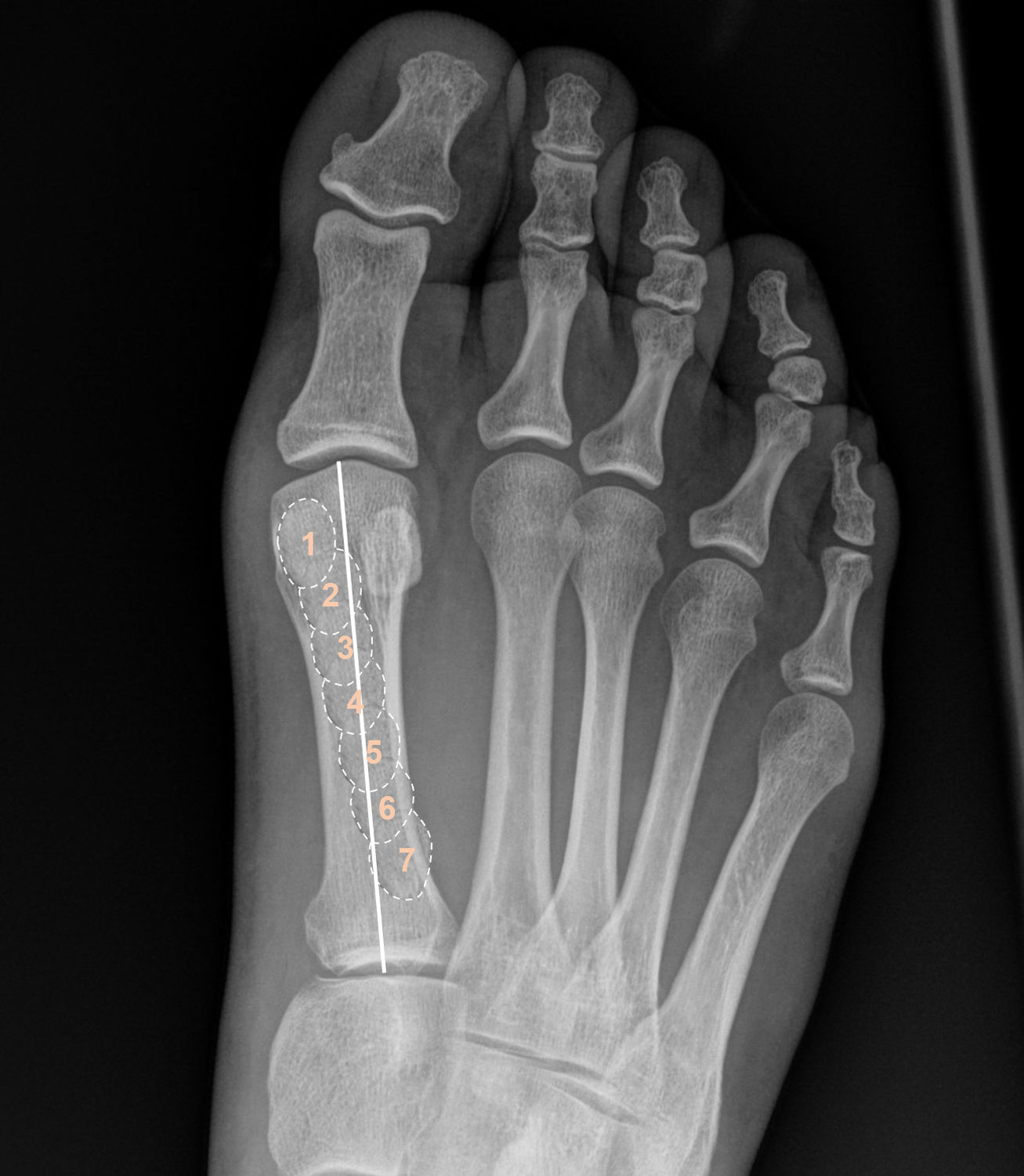
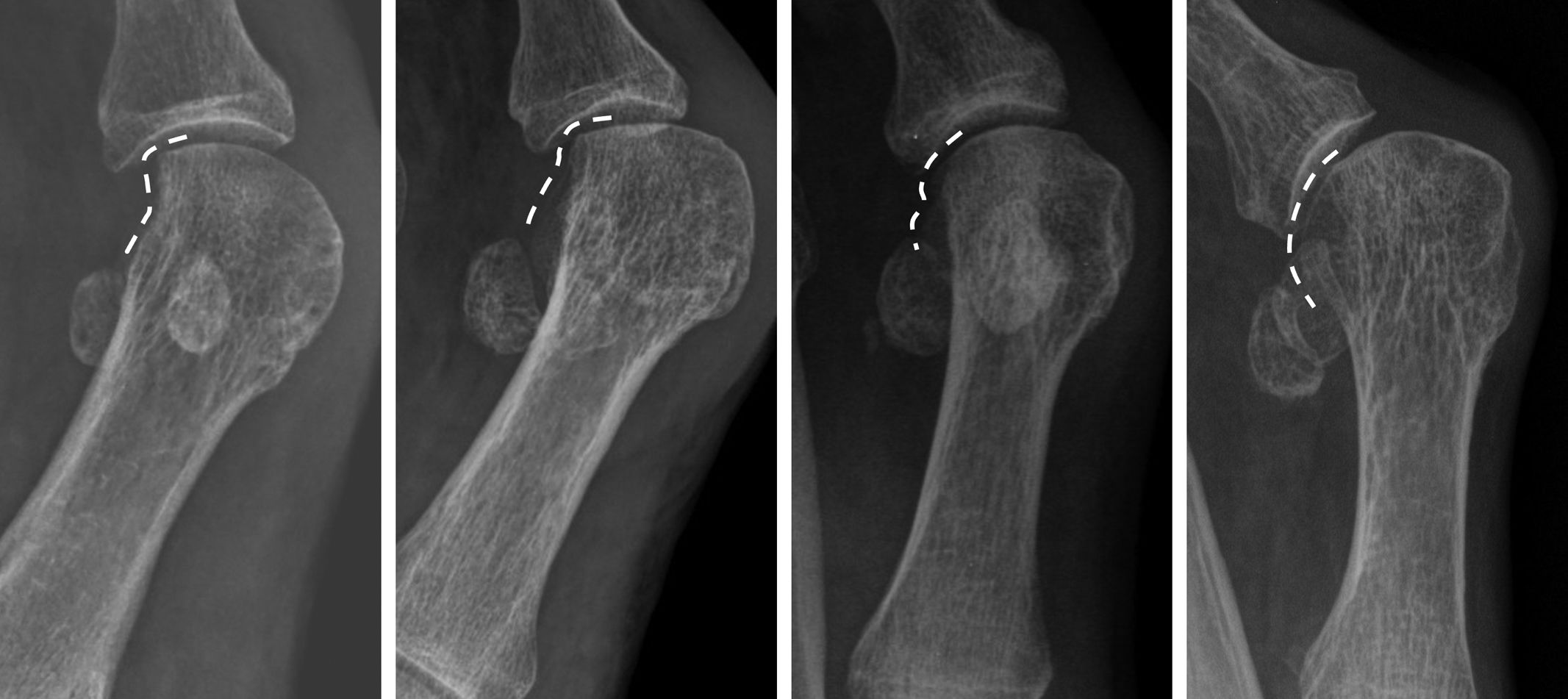
Variables analizadas y medicionesSe recogieron las variables de edad, sexo y lateralidad del pie intervenido como variables generales del estudio. Junto con estas variables se analizaron variables radiológicas de los pacientes medidas en la radiografía AP en carga preoperatorias y postoperatorias a los 12 meses de todos los pacientes del estudio. La proyeccion AP fue en carga con una angulación de 15° del haz de rayos X sobre el pie en todos los pacientes. Todas las mediciones fueron realizadas por los mismos observadores (LFG y RTP) mediante el programa informático de valoración de imágenes radiológicas ICIS view (AGFA Healthcare N.V.®, Mortel, Bélgica) que permite la medición directa sobre la interfaz del programa de la imagen radiológica mediante ángulos. Estas variables radiológicas fueron: 1) ángulo primera articulación metatarsofalángica (AMTF); 2) ángulo intermetatarsiano (AIMTT) entre primer y segundo metatarsiano; ambos medidos siguiendo el protocolo comúnmente aceptado para la medición utilizando las diáfisis del primer metatarsiano, del segundo metatarsiano y de la falange proximal12; 3) posición de los sesamoideos según la clasificación de Hardy y Clapham13 pre- y postoperatorio (fig. 2); 4) grado de pronación del primer metatarsiano analizado según la forma de la zona lateral de la cabeza metatarsiana pre- y postoperatorio como propone Wagner en su clasificación en 4 tipos14,15 (fig. 3).
Clasificación de Wagner en 4 grupos. En el grupo 0 no existe rotación de metatarsiano (no hay signo de redondeamiento); en el grupo 1 (forma angular) existe una forma irregular del borde lateral de la cabeza con una separación entre el contorno de los cóndilos y la línea articular, que se corresponde con 10-20° de pronación; en el grupo 2 (forma intermedia) existe un redondeamiento parcial sin separación, en relación con 20-30° de pronación; y en el grupo 3 (forma redonda) la cabeza está totalmente redondeada, lo que supone una pronación >30°.
Además de las variables radiológicas se recogieron durante las consultas pre- y postoperatorias la escala visual analógica para el dolor (EVA), y la evaluación de los resultados comunicados por el paciente en la encuesta PROM (Patient-Reported Outcomes Measures), del cuestionario AOFAS para el hallux MTF-IF y del cuestionario EuroQol EQ5D5L. El cuestionario AOFAS asigna hasta 100 puntos, con peso variable, basado en datos subjetivos y objetivos, en 3 categorías: dolor, función y alineación. Un valor de 91-100 se considera un excelente resultado, de 80-89 bueno, 70-79 medio y por debajo de 70 pobre16. El EQ5D5L17 consta de 5 ítems relativos a 5 dimensiones: movilidad, autocuidado, actividades habituales, dolor/malestar y ansiedad/depresión, valorados en una escala de 5 puntos de 1 (sin problemas) a 5 (incapaz de realizarlas). Las dimensiones combinadas describen 55=3.125 estados de salud teóricamente posibles, que pueden convertirse en un índice de utilidad que oscila entre −0,4162 y 1, en la que una puntuación más alta indica una mejor calidad de vida relacionada con la salud18. Además, el cuestionario incluye una escala analógica visual (EQVAS) en la que los individuos valoran su propia salud actual en una escala de 0 (la peor salud imaginable) a 100 (la mejor salud imaginable).
Se anotaron finalmente las complicaciones clínicas ocurridas durante el periodo de seguimiento de los pacientes que aparecían recogidas en la historia clínica. Se ha utilizado la clasificacion de Clavien-Dindo-Sink, que ha sido recientemente adaptada para la cirugía del hallux valgus19. Esta clasificación ordena las complicaciones en 3 grados:
- •
Grado 1: Efectos adversos que no modifican el seguimiento postoperatorio.
- •
Grado 2: Complicaciones que no requieren cirugía ni ingreso adicional.
- •
Grado 3: Complicación que requiere de intervención quirúrgica o ingreso.
El análisis de fiabilidad se llevó a cabo en el estudio previo10 por 2 investigadores del estudio. Veinte de los casos del estudio fueron medidos por los 2 observadores para evaluar la fiabilidad interobservador. Esos mismos 20 casos fueron nuevamente medidos por uno de los observadores (RTP) al cabo de una semana para evaluar la fiabilidad intraobservador.
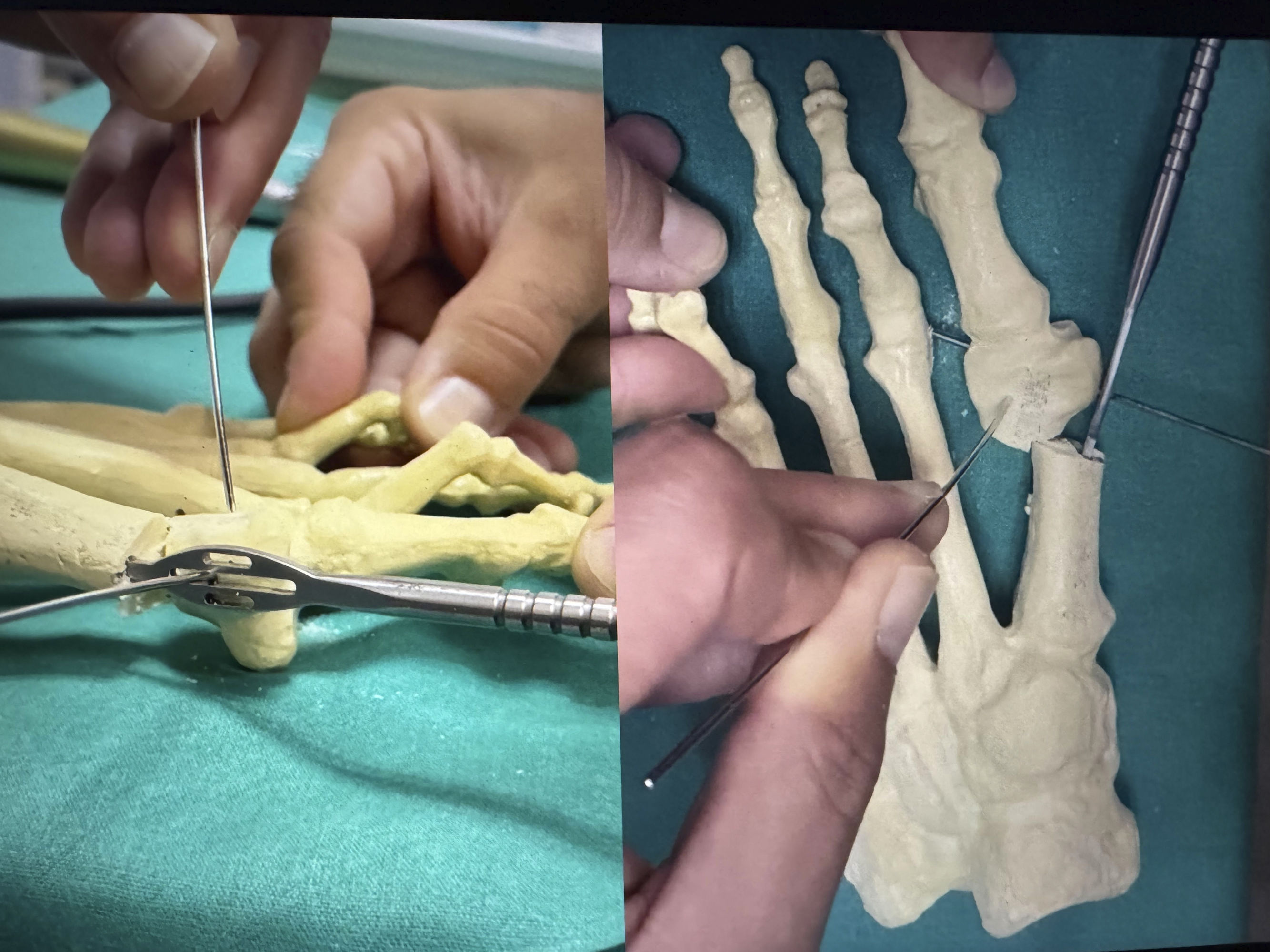
Técnica quirúrgicaEs una modificación de la técnica MICA (Minimally Invasive Chevron Akin) descrita por Redfern y Vernois20 en la que se hace una osteotomía recta a nivel medial del cuello del primer MTT y perpendicular a su eje sagital mediante una fresa Shannon de 2×20mm (FH orthopedics®, Mulhouse, Francia). La osteotomía se desplaza introduciendo un periostotomo en el canal endomedular proximal que sirva de palanca para empujar la cabeza metatarsiana hacia lateral. Sin forzar el desplazamiento para evitar la tensión de las partes blandas, se introduce percutáneamente una aguja de K (1,5mm) en la cabeza metatarsiana en dirección paralela al trazo de osteotomía y lateral al extensor largo del primer dedo (EHL), que podemos utilizar a modo de joystick para corregir la pronación del primer metatarsiano. Bajo control fluoroscópico en proyección AP, se rota la cabeza metatarsiana hasta que desaparezca el signo del redondeamiento lateral de la cabeza del primer MTT y se coloquen los sesamoideos en una posición centrada. Obtenido esto, se mantiene la posición de la aguja K mientras se fuerza el desplazamiento lateral de la cabeza y se introduce otra aguja K (1,5mm) temporal a través del periostotomo (especialmente diseñado con una ranura) que estabiliza la cabeza metatarsiana al segundo MTT (fig. 4).
Tras comprobar la corrección en las proyecciones AP y lateral se procede a la fijación de la osteotomía. Se introducen inicialmente 2 agujas de K de 1,5mm (de menor tamaño son demasiado flexibles para poder dirigirlas al lugar pretendido) desde la base del metatarsiano proximalmente hasta la cabeza metatarsiana y, al menos una de ellas, debe atravesar la cortical lateral del fragmento proximal, lo que confiere mayor estabilidad a la estructura. Después, se retiran una por una y, en el orificio que dejan, se introduce la aguja guía (1mm) del tornillo definitivo. El material utilizado es específico para esta técnica, se trata de tornillos canulados de 3mm de doble rosca sin cabeza y achaflanados para evitar intolerancias (45B screw, FH ORTHO®, Heimsbrunn, Francia).
El escalón óseo en el borde medial que se produjo por la traslación de la cabeza se resecó mediante una Shannon 2×12mm, que se introduce desde la incisión proximal realizada para la inserción de los tornillos.
A continuación se realizó una liberación lateral percutánea de partes blandas introduciendo el bisturí tipo Beaver justo lateral al EHL a nivel dorsolateral de la articulación MTF y se avanza plantarmente. Posteriormente se rota la hoja del bisturí y se avanza hacia el primer espacio intermetatarsiano a la vez que se fuerza el varo del primer dedo obteniendo la sección de la cápsula articular plantar y el tendón adductor.
Por último, se realiza una osteotomía de Akin percutánea incompleta a nivel de la metáfisis proximal de la primera falange. Mediante una fresa Shannon de 2×12mm para realizar una osteotomía incompleta, dejando debilitada, pero en continuidad la cortical lateral, para realizar una osteoclasia mediante un varo forzado del primer dedo. Esto permite cierta estabilidad sin necesidad de osteosíntesis, evitando desplazamientos.
En el postoperatorio se coloca un vendaje durante 5 semanas, que ayuda a mantener la reducción y se permite carga a las 24-48h con un calzado ortopédico de suela recta rígida (zapato posquirúrgico Medsurg, DARCO® GmbH, Rainsting, Alemania) que deberá llevar el mismo tiempo. Se realiza control clínico con cambio de vendaje a la semana, 3 semanas y retirada a las 5 semanas.
Análisis estadísticoPara el análisis descriptivo de las variables categóricas se utilizó la frecuencia y el porcentaje, y para las variables cuantitativas, la media, desviación estándar (DE), mínimos y máximos. Para la comparación pre y post de las diferentes variables cuantitativas, se ha utilizado una prueba de contraste de hipótesis mediante el test no paramétrico de Wilcoxon para datos pareados. Para la comparación de las cualitativas se realizó una tabla de contingencia y se utilizó el test de McNemar-Bowker de muestras repetidas para los cambios de porcentajes de las categorías. El análisis de fiabilidad se realizó mediante el coeficiente de correlación intraclase (CCI) de 20 casos con análisis de concordancia inter- e intraobservador para las variables radiológicas cuantitativas. Para las variables radiológicas cualitativas (posición sesamoidea y pronación de primer MTT) se realizó el test de Kappa. Se consideró un resultado estadísticamente significativo para p<0,05. Todos los análisis estadísticos fueron realizados mediante el programa SAS for Windows, versión 9.4 (SAS Institute Inc., Cary, NC, EE.UU.).
ResultadosSe incluyeron un total de 77 pies intervenidos en el estudio en 77 pacientes. La distribución por sexos de los datos del estudio fue de 12 hombres (15,58%) y 65 mujeres (84,42%) (tabla 1) La tabla 1 muestra los datos antropométricos básicos y ángulos preoperatorios de la población de estudio.
Valores descriptivos de la muestra (N=77)
| Media±DE | Mín. | Máx. | |
|---|---|---|---|
| Edad | 63,4±11,6 | 17 | 82 |
| AIMTT pre | 13,73±2,73° | 8° | 21,6° |
| AMTF pre | 35,21±9,41° | 16,9° | 63° |
| Media±DE | Posición 1 | Posición 2 | Posición 3 | Posición 4 | Posición 5 | Posición 6 | Posición 7 | |
|---|---|---|---|---|---|---|---|---|
| Sesamoideos PRE | 5,24±1,17 | 1 (1,3%) | 0 (0%) | 2(2,6%) | 16(20,78%) | 28(36,36%) | 17(22,1%) | 13(16,88%) |
| Media±DE | Grupo 0 (n; %) | Grupo 1 (n; %) | Grupo 2 (n; %) | Grupo 3 (n; %) | |
|---|---|---|---|---|---|
| Pronación PRE | 1,92±0,92 | 6(7,8%) | 18(23,4%) | 29(37,6%) | 24(31,2%) |
| n | % | ||
|---|---|---|---|
| Sexo | Hombres | 12 | 15,6% |
| Mujeres | 65 | 84,4% | |
| Lateralidad | Derecho | 38 | 49,3% |
| Izquierdo | 39 | 50,7% |
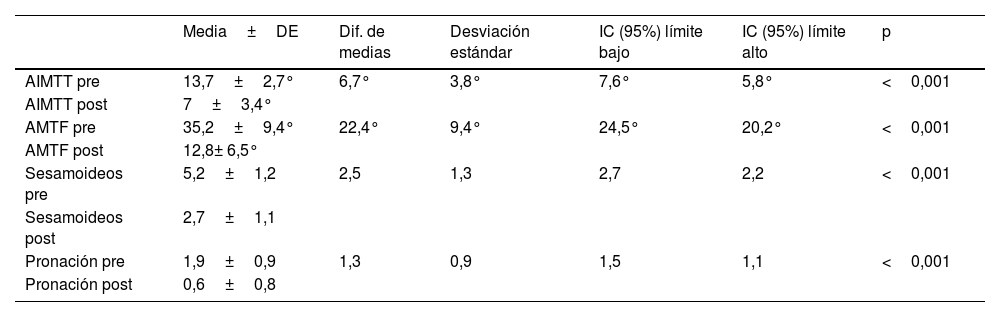
Existe una mejoría significativa en todos los parámetros radiológicos estudiados respecto a la situación preoperatoria. La tabla 2 muestra los valores preoperatorios y postoperatorios de los ángulos AIMTT y AMTF y la media de los valores de pronación en radiografía AP y posición de los sesamoideos pre y post junto con los resultados del test de Wilcoxon y el intervalo de confianza para la diferencia. Se encontraron diferencias estadísticamente significativas en la media de los 4 valores pre y post (tabla 2).
Test de Wilcoxon para muestras pareadas de las variables radiográficas (N=77)
| Media±DE | Dif. de medias | Desviación estándar | IC (95%) límite bajo | IC (95%) límite alto | p | |
|---|---|---|---|---|---|---|
| AIMTT pre | 13,7±2,7° | 6,7° | 3,8° | 7,6° | 5,8° | <0,001 |
| AIMTT post | 7±3,4° | |||||
| AMTF pre | 35,2±9,4° | 22,4° | 9,4° | 24,5° | 20,2° | <0,001 |
| AMTF post | 12,8± 6,5° | |||||
| Sesamoideos pre | 5,2±1,2 | 2,5 | 1,3 | 2,7 | 2,2 | <0,001 |
| Sesamoideos post | 2,7±1,1 | |||||
| Pronación pre | 1,9±0,9 | 1,3 | 0,9 | 1,5 | 1,1 | <0,001 |
| Pronación post | 0,6±0,8 |
Se realizó un test exacto de McNemar-Bowker para muestras repetidas para valorar los cambios pre- y postoperatorios de las variables categóricas ordinales pronación de la cabeza metatarsal en Rx AP y posición de sesamoideos en Rx AP. Se obtuvieron diferencias estadísticamente significativas para los porcentajes en cada grupo en las variables preoperatorias respecto a las variables postoperatorias (p<0,001 en ambos tests) (tabla 2).
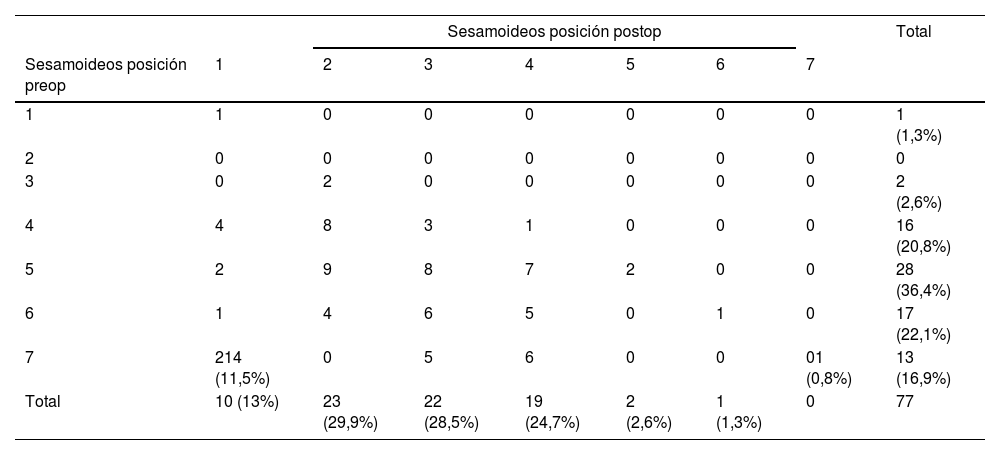
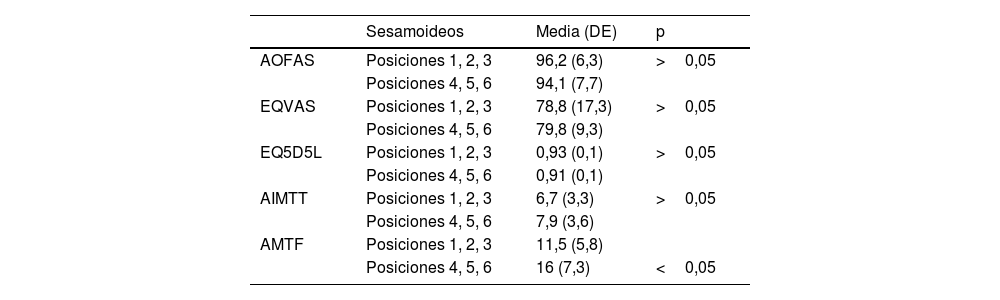
Las tablas 3 y 4 muestran las tablas de contingencia de los valores de dichas variables en las que se pueden observar los cambios en las frecuencias de cada grupo preoperatorio y postoperatorio.Asimismo, se compararon las variables AIMTT, AMTF, AOFAS, EQVAS y EQ5D5L entre las posiciones de los sesamoideos 1, 2 y 3 (N=55) de Hardy y Clapham con las posiciones 4, 5 y 6 (N=22) al final del estudio (no existía ningún paciente en posición 7). Para la comparación se utilizó el test no paramétrico de Wilcoxon. Los resultados se muestran en la tabla 5.
Contingencia de la variable posición de sesamoideo pre y post (N=77)
| Sesamoideos posición postop | Total | |||||||
|---|---|---|---|---|---|---|---|---|
| Sesamoideos posición preop | 1 | 2 | 3 | 4 | 5 | 6 | 7 | |
| 1 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 1 (1,3%) |
| 2 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 3 | 0 | 2 | 0 | 0 | 0 | 0 | 0 | 2 (2,6%) |
| 4 | 4 | 8 | 3 | 1 | 0 | 0 | 0 | 16 (20,8%) |
| 5 | 2 | 9 | 8 | 7 | 2 | 0 | 0 | 28 (36,4%) |
| 6 | 1 | 4 | 6 | 5 | 0 | 1 | 0 | 17 (22,1%) |
| 7 | 214 (11,5%) | 0 | 5 | 6 | 0 | 0 | 01 (0,8%) | 13 (16,9%) |
| Total | 10 (13%) | 23 (29,9%) | 22 (28,5%) | 19 (24,7%) | 2 (2,6%) | 1 (1,3%) | 0 | 77 |
Test no paramétrico de Wilcoxon de la posición de sesamoideos 1, 2, 3 con 4, 5, 6
| Sesamoideos | Media (DE) | p | |
|---|---|---|---|
| AOFAS | Posiciones 1, 2, 3 | 96,2 (6,3) | >0,05 |
| Posiciones 4, 5, 6 | 94,1 (7,7) | ||
| EQVAS | Posiciones 1, 2, 3 | 78,8 (17,3) | >0,05 |
| Posiciones 4, 5, 6 | 79,8 (9,3) | ||
| EQ5D5L | Posiciones 1, 2, 3 | 0,93 (0,1) | >0,05 |
| Posiciones 4, 5, 6 | 0,91 (0,1) | ||
| AIMTT | Posiciones 1, 2, 3 | 6,7 (3,3) | >0,05 |
| Posiciones 4, 5, 6 | 7,9 (3,6) | ||
| AMTF | Posiciones 1, 2, 3 | 11,5 (5,8) | |
| Posiciones 4, 5, 6 | 16 (7,3) | <0,05 |
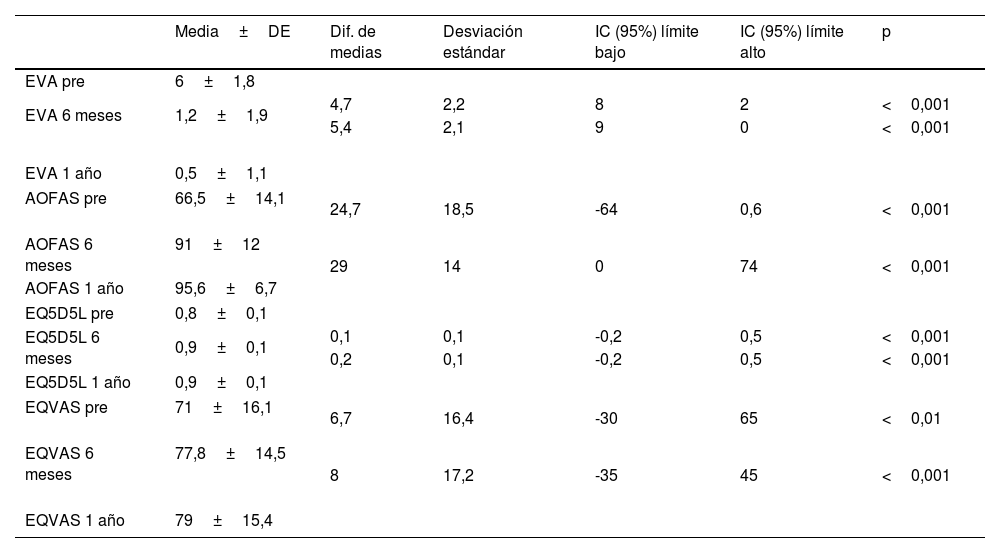
La tabla 6 muestra los resultados clínicos de los PROM (EVA, AOFAS hallux MTF-IF, EQ5D5L y EQVAS) ilustrando un aumento progresivo de la media de puntuación según avanza el seguimiento hasta llegar a unos niveles de puntuación próximos a los máximos. Este incremento en la puntuación es estadísticamente significativo tanto a los 6 meses como al año de seguimiento respecto al preoperatorio (tabla 6).
Test de Wilcoxon para muestras pareadas de las variables cualitativas (N=77)
| Media±DE | Dif. de medias | Desviación estándar | IC (95%) límite bajo | IC (95%) límite alto | p | |
|---|---|---|---|---|---|---|
| EVA pre | 6±1,8 | |||||
| EVA 6 meses | 1,2±1,9 | 4,7 | 2,2 | 8 | 2 | <0,001 |
| 5,4 | 2,1 | 9 | 0 | <0,001 | ||
| EVA 1 año | 0,5±1,1 | |||||
| AOFAS pre | 66,5±14,1 | 24,7 | 18,5 | -64 | 0,6 | <0,001 |
| AOFAS 6 meses | 91±12 | 29 | 14 | 0 | 74 | <0,001 |
| AOFAS 1 año | 95,6±6,7 | |||||
| EQ5D5L pre | 0,8±0,1 | |||||
| EQ5D5L 6 meses | 0,9±0,1 | 0,1 | 0,1 | -0,2 | 0,5 | <0,001 |
| 0,2 | 0,1 | -0,2 | 0,5 | <0,001 | ||
| EQ5D5L 1 año | 0,9±0,1 | |||||
| EQVAS pre | 71±16,1 | 6,7 | 16,4 | -30 | 65 | <0,01 |
| EQVAS 6 meses | 77,8±14,5 | 8 | 17,2 | -35 | 45 | <0,001 |
| EQVAS 1 año | 79±15,4 | |||||
Los resultados del análisis de fiabilidad de la correlación intraclase (ICC) para las variables AIMTT y AMTF fueron (mediante ICC) de 0,93 y 0,98 para la concordancia interobservador y de 0,95 y 0,97 para la concordancia intraobservador. Los resultados de Kappa de Cohen para las variables posición sesamoidea y pronación primer MTT fueron de 0,34 y 0,56 para la concordancia interobservador y de 0,67 y 0,76 para la concordancia intraobservador.
Las complicaciones clínicas reportadas siguiendo la clasificacion de Clavien-Dindo-Sink adaptada para la cirugía de hallux valgus fueron 14 (una tasa del 18,18%):
De grado 1 (efectos adversos que no modifican el seguimiento postoperatorio): un caso de infección superficial con dehiscencia de sutura que se trató con antibiótico oral. Supone el 1,3%.
De grado 2 (complicaciones que no requieren cirugía ni ingreso adicional): 2 casos de mala corrección sagital que precisaron el uso de plantillas por desarrollar metatarsalgia, 2 casos de intolerancia leve del bunion, 2 casos de irritación nerviosa y 2 casos de rotura de implante con malalineamiento sagital secundario y 3 recidivas de la deformidad no sintomáticas. Suponen en total 11 casos, un 14,3%.
De grado 3 (complicación que requiere de intervención quirúrgica o ingreso): un caso de infección profunda que requirió de cirugía de limpieza y un caso de intolerancia del escalón óseo que precisó de un limado percutáneo. Suponen el 2,6%.
DiscusiónAunque clásicamente se ha tratado el hallux valgus en función del AIMTT y del AMTF, actualmente es cada vez más aceptada la idea1,2 que es necesario valorar y entender el hallux valgus en 3 dimensiones para mejorar la corrección quirúrgica del mismo. Esta idea ha sido implementada en técnicas quirúrgicas de cirugía abierta21–23 pero hasta la fecha no ha sido testada en técnicas de cirugía MIS. Este estudio analiza el potencial corrector de la pronación y la posición de los sesamoideos por cirugías MIS como el META en la deformidad del hallux valgus. Para ello se introdujo una modificación técnica propia para la corrección de la deformidad en el plano frontal descrita en el presente artículo.
Los resultados obtenidos en el presente estudio muestran que la técnica META con la modificación que se ha expuesto tiene capacidad para corregir la deformidad del hallux valgus en el plano coronal y frontal según se ha valorado por los cambios obtenidos en la radiografía AP en carga. La corrección media del AIMTT fue de 6,71±3,83° (tabla 2). Esta es una corrección que consideramos relevante, más aún si consideramos que la osteotomía realizada es distal (a priori con menor capacidad correctora que las osteotomías diafisárias o proximales). Una revisión sistemática sobre la corrección angular en cirugía abierta de hallux valgus reportó una media de corrección de 5,33° (IC 95% de 5,12 a 5,54°) para la osteotomía tipo Chevron (n=1028) y de 6,21° (IC 95% de 5,70 a 6,72°) para la osteotomía de Scarf (n=300)24. Los resultados obtenidos en el presente estudio en relación con este ángulo son levemente superiores a los reportados en estos estudios.
Igualmente, el grado de corrección del AMTF obtenido fue de 22,37±9,37° (tabla 2), lo que también supone una importante corrección de la deformidad. En esta serie de casos a todos los pacientes intervenidos se realizó técnica Akin y muy posiblemente el grado de corrección del AMTF esté influenciado por este aspecto. Entendemos que en técnicas percutáneas la corrección del AMTF por medio de un retensado de partes blandas mediales tiene mucha menor influencia que la realización de la osteotomía de Akin. No obstante, es la opinión de los autores que parte de la corrección del AMTF se debe también a una disminución de tensión de partes blandas como consecuencia del acortamiento de la longitud del metatarsiano por la osteotomía metafisaria, así como por la liberación de partes blandas laterales. En el presente estudio todos los pacientes fueron intervenidos mediante ambas técnicas percutáneas (osteotomía metatarsal y en falange proximal) junto con liberación lateral de partes blandas, por lo que es imposible discernir cuál de estas maniobras juega un papel más relevante en la corrección del AMTF.
Tanto los resultados de la corrección del AMTF como del AIMTT están en sintonía con otros trabajos publicados en los que se realiza una técnica quirúrgica percutánea similar. Lee et al.25, en un estudio prospectivo aleatorizado, muestran una mejora significativa respecto al preoperatorio en el AMTF (de 31 a 8°) e AIMTT (de 16 a 6°) en el grupo MIS. Más recientemente, Lewis et al. han analizado 292 casos de hallux valgus con técnica MICA con un seguimiento de 2 años, con similares resultados (AMTF de 32,9 a 8,7 y AIMTT de 15,3 a 5,7)19.
Este mismo autor reporta buenos resultados con hallux valgus severo (HVA>40°, IMA>20°) con un seguimiento de 3 años (corrección de HVA de 44,1 a 11,5 e IMA de 17,5 a 5,1)26. En opinión de los autores, la técnica META descrita, también podría estar indicada en el hallux valgus grave, a menos que haya una inestabilidad sagital en el TMT o estados de artrosis avanzados en la primera articulación MTF. La estabilidad en el plano coronal parece mejorar con la técnica MICA fijando la articulación TMT en una posición medial máxima27.
Hasta la fecha, pocos estudios han medido la capacidad de corrección de la pronación del primer metatarsiano mediante el uso de técnicas percutáneas. Este trabajo ha intentado valorar esta corrección utilizando la proyección AP en carga para estimar el grado de pronación mediante análisis de la forma de la zona lateral de la cabeza metatarsiana basándose en la clasificación de Wagner14. Esta evaluación radiológica ha demostrado ser un método válido con alta fiabilidad intra- e interobservador para estimar el grado de pronación del primer MTT28 y es una alternativa para evaluar el grado de pronación del primer MTT en la radiografía AP en carga29. En el presente estudio, con este método, se obtuvo una concordancia moderada y débil inter- e intra- respectivamente mediante el análisis Kappa de Cohen de 20 casos. Además, otros autores han demostrado que la proyección axial del sesamoideo es una prueba poco reproducible y fiable30.
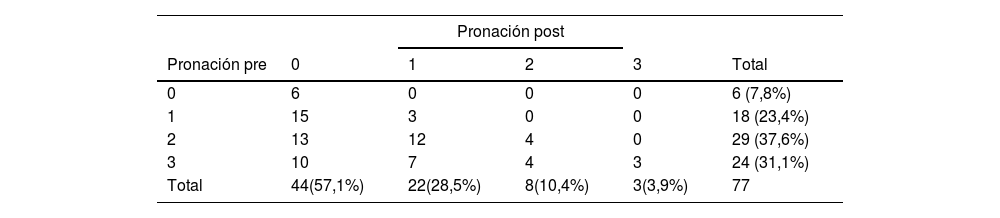
En el presente estudio, la técnica META con la modificación realizada para la corrección en el plano frontal ha mostrado la capacidad de corregir este parámetro. Por un lado, analizando esta variable de forma cuantitativa se obtuvo una media de corrección de la pronación de la cabeza metatarsiana (según la clasificación de Wagner) de 1,31±0,95 (tabla 2) y analizándola de forma cualitativa mediante el test de McNemar Bowker para muestras repetidas encontró cambios significativos en las frecuencias pre y post de los 4 grupos establecidos en los pacientes intervenidos. La tabla 4 muestra estos cambios de frecuencias pre y post obtenidos; 15 casos (83,3%) de un total de 18 casos en el grupo 1 preoperatorio pasaron al grupo 0 postoperatorio; 13 casos (44,8%) de un total de 29 casos del grupo 2 preoperatorio pasaron al grupo 0 postoperatorio y 10 (41,6%) de un total de 24 casos del grupo 3 preoperatorio pasaron al grupo 0 postoperatorio.
Igualmente, el presente estudio ha mostrado que esta técnica MIS de 4.a generación produce corrección en la posición de los sesamoideos en la radiografía AP. Analizando esta variable de forma cuantitativa se obtuvo una corrección (según la clasificación de Hardy y Clapham) de 2,47±1,28 posiciones (tabla 2), y analizándola de forma cualitativa el test de McNemar Bowker para medias repetidas encontró cambios significativos en las frecuencias pre y post de los pacientes. La tabla 3 muestra estos cambios de frecuencias.
Esta mejoría clara en la posición de los sesamoideos pudiera tener relación con la capacidad de corregir la cabeza del primer MTT en todos los planos que permite la osteotomía recta. Palmanovich et al.31 mostraron diferencias significativas en la posición de los sesamoideos entre las osteotomías rectas y las tipo Chevron en V (abiertas o percutáneas) para la corrección del hallux valgus. Asociaron estos resultados a la capacidad de la osteotomía recta de corregir todos los planos de la deformidad. Este punto parece indicar una superioridad de las técnicas de 4.a generación frente a las de 3.a generación, aunque son necesarios más estudios que correboren dicha superioridad.
Es importante que, en hasta un 26% de los pacientes con hallux valgus según Kim y Young6, la imagen de subluxación de los sesamoideos podría ser producto de la pronación del metatarsiano, por lo que parte de la corrección obtenida en la posición de los sesamoideos en la radiografía AP podría deberse a la corrección de la deformidad en el plano frontal. La proyección axial de sesamoideos en carga permite una buena visión de la posición de los sesamoideos respecto al primer MTT, lo que puede ayudar a diferenciar la subluxación real de la pseudosubluxación de los sesamoideos provocada por la pronación del primer MTT2. A pesar de esto, existen autores que consideran esta proyección poco reproducible2,14. Incluso autores que defienden el uso de esta proyección describen limitaciones en casos de hallux valgus severos con erosión de la cresta intersesamoidea de la cabeza de M1 o variaciones en la posición de los sesamoideos al colocar el dedo en dorsiflexión por aumento de tensión del flexor corto32. Esto nos hizo albergar dudas sobre la validez de los resultados con esta proyección y a pesar de que esta proyección se tomó en todos los casos, fue desestimada finalmente para la realización del presente estudio.
A pesar de esta mejoría estadísticamente significativa en la posición de los sesamoideos en la radiografía AP, en los grados más severos de luxación de los sesamoideos (posiciones 6 y 7) sólo se consiguió la reducción (posiciones 1 y 2) en un 23% de las ocasiones. Sin embargo, en las luxaciones más leves (posiciones 3 y 4) (tabla 3), se consiguió una corrección óptima en el 77% de los casos. Estos resultados dejan patente la dificultad de corrección de la posición de los sesamoideos en los casos más graves del estudio, aunque, en opinión de los autores, esto sucede independientemente de la técnica realizada (abierta o cerrada). Sin embargo, la posición de los sesamoideos no parece tener un reflejo en los resultados clínicos. Los pacientes con los sesamoideos peor posicionados al año de seguimiento (posiciones 4, 5, y 6) presentan una media de puntuación AOFAS de 94, ligeramente inferior a la de la media del grupo con mejor posición de sesamoideos (posiciones 1, 2, 3) (96,2). La media del EQVAS y del EQ5D5L al año de los pacientes con peor posición de los sesamoideos son prácticamente iguales a los pacientes con sesamoideos mejor posicionados (79,7 y 0,91 frente a 78,7 y 0,93, respectivamente), en todos los casos sin significación estadística (tabla 5). Es la misma conclusión de un estudio reciente que no encuentra relación entre la mala posición de los sesamoideos y los resultados clínicos a un año de seguimiento con una técnica de 4.a generación33. Este mismo artículo, no obstante, relaciona una mala posición de los sesamoideos con una peor corrección de la deformidad y esta asociación se repite en nuestro estudio. Los pacientes con posiciones 4, 5, y 6 de la clasificación de Hardy y Clapham presentan unos mayores valores de AIMTT y AMTF al año de seguimiento (7,90 y 14,6, respectivamente) respecto a pacientes con posiciones 1, 2 y 3 (6,7 y 11,6) con una diferencia estadísticamente significativa en el AMTF (p<0,05). Estos resultados van en consonancia con las conclusiones de varios estudios que identifican la posición de los sesamoideos como un factor de recidiva de la deformidad y de insatisfacción del paciente en el postoperatorio34,35.
En el presente estudio, a modo de liberación lateral, fue propósito de los autores realizar únicamente una sección percutánea del tendón adductor del primer dedo en todos los casos con el fin de debilitar las fuerzas que mantienen la deformidad sin realizar liberación de ninguna otra estructura insertada en el sesamoideo lateral. Sin embargo, este gesto avalado por la bibliografía36 podría ser insuficiente, a tenor de los resultados obtenidos, en los casos de luxación sesamoidea crónica y severa en la que podría ser requerida una liberación lateral más extensa y agresiva que incluyera otras estructuras además del tendón adductor, como el ligamento metatarso sesamoideo (o ligamento suspensorio), las inserciones del sesamoideo lateral, la cabeza lateral del flexor corto y el ligamento intermetatarsiano para mejorar la corrección en la posición de los sesamoideos como describen Winson y Perera en su artículo37. Nuevamente, los autores subrayan la importancia de una correcta posición de los sesamoideos para minimizar el riesgo de recidiva e insatisfaccción del paciente en el postoperatorio34,35. Son necesarios futuros estudios sobre el efecto de la liberación lateral ampliada como gesto asociado en las técnicas minimamente invasivas en los casos de luxación severa de los sesamoideos.
En nuestro estudio, la puntuación de las escalas funcionales mejoró significativamente tras la corrección de hallux valgus mediante cirugía percutánea de 4.a generación. Esto va en consonancia con otros trabajos publicados17,38. La escala AOFAS, que ha sido la más usada para calificar los resultados clínicos, mejoró de un valor medio de 66,52±14,11 preoperatorio a 95,57±6,75 al año de seguimiento. Lo mismo sucede con el VAS, que ha tenido una evolución positiva en todos los controles con una media de puntuación de 5,96 en el preoperatorio a 0,54 al año de la cirugía. Ambas diferencias fueron estadísticamente significativas (p<0,001) (tabla 6) El EuroQol demostró una buena evolución en la calidad de vida tanto en la puntuación del índice EQ5D5L (se pasa de una puntuación de 0,76±0,16 en el preoperatorio a 0,92±0,11 al año de seguimiento) como en el EQVAS (se pasa de una puntuación de 71,06±16,15 antes de la intervención a 79,04±15,38 al año de la misma) con significación estadística (tabla 6). Estos resultados vienen a sugerir una alta satisfacción del paciente.
En nuestra serie hemos registrado complicaciones en un total de 14 casos (tasa de 18,18%), de los que 2 (2,60%) precisaron algún tipo de reintervención. Esta tasa de reintervención es levemente inferior a otros estudios sobre la técnica MICA como el de Lewis et al.19, que presenta un 7,8%, pero con un seguimiento poscirugía que es el doble que el del presente estudio, por tanto, complicaciones como la recidiva de la deformidad pueden detectarse en mayor medida en un seguimiento más largo. Cabe destacar que 6 de las 14 complicaciones recogidas (42,85%) se dieron en los 30 primeros casos, lo que puede estar en relación con la curva de aprendizaje. Otros autores también asocian una mayor tasa de complicaciones con la curva de aprendizaje y estiman que deben realizarse entre 20 y 50 casos para superar dicha curva19.
El estudio presenta varias limitaciones, por lo que los resultados obtenidos deben tomarse con cierta cautela. En primer lugar, el tipo de estudio realizado se trata de una serie de casos y no un ensayo clínico con grupo control, por lo que no podemos garantizar que la corrección obtenida en el plano frontal se deba exclusivamente a la modificación técnica realizada y no a otros motivos como la descompresión longitudinal de las fuerzas deformantes con acortamiento o a la corrección de la posición de los sesamoideos y/o la liberación lateral realizada. No obstante, y a pesar de esta limitación, este estudio tiene una importante validez externa (como estudio de serie de casos), lo que hace que sus resultados tengan gran aplicabilidad a la práctica clínica habitual en la que el clínico junto con el paciente son los que finalmente deciden cuál es la técnica quirúrgica que quieren aplicar. En segundo lugar, el análisis de confiabilidad del estudio mostró concordancia casi perfecta para las variables IMA y HVA, tanto inter- como intraevaluador. Para la primera variable de pronación MTT la concordancia fue débil interobservador y moderada intraobservador, menor que lo reportado por Wagner et al.28. La posición del sesamoideo mostró resultados algo más inferiores con una concordancia interobservador mínima e intraobservador moderada. A pesar de que los resultados de las 3 primeras variables parecen ser válidos a partir de un análisis de confiabilidad, los resultados de confiabilidad con respecto a la posición del sesamoideo pueden influir en los resultados y conclusiones reportados en el presente estudio con respecto a esa variable. En tercer lugar, la estimación de la corrección de la pronación del primer metatarsiano se realizó mediante la Rx AP con la clasificación ya nombrada de Wagner y Wagner14. Esta clasificación, que como ya hemos comentado se ha mostrado válida y fiable, es una estimación del grado de rotación del metatarsiano clasificándolo en 4 grupos ordinales, lo que no permite conocer los grados de deformidad con exactitud (como una variable cuantitativa). Por lo tanto, a pesar de que los resultados obtenidos han mostrado que la técnica corrige dicha deformidad en el plano frontal, no podemos saber cuál es el grado exacto de corrección obtenido con la presente técnica. Para conocer con precisión la deformidad pre- y posquirúrgica sería necesario el estudio mediante un TAC en carga, pero, lamentablemente, los autores no tenían disponibilidad de dicha prueba en su medio, por lo que no pudo realizarse. En cuarto lugar, el tiempo de seguimiento del presente estudio fue relativamente corto (12 meses), lo que podría ser insuficiente no solo para valorar la eficacia de la técnica a largo plazo y la incidencia de posibles recidivas futuras, sino también para extraer conclusiones sobre los resultados clínicos. Por último, se utilizó el cuestionario de AOFAS hallux MTF-IF para la valoración clínica. Sin embargo, el MOXFQ es un PROM más específico para pacientes sometidos a cirugía de pie y ha sido validado para valorar aquellos intervenidos de hallux valgus16,26.
ConclusionesEl presente estudio ha demostrado que la técnica mínimamente invasiva de 4.a generación propuesta puede utilizarse para corregir la deformidad del hallux valgus en 3 planos, con una tasa relativamente baja de reintervenciones. Se obtuvieron correcciones estadísticamente significativas para el AMTF, el AIMTT, la posición del sesamoideo y el grado de pronación del primer metatarsiano en el plano frontal medido en las radiografías AP, aunque el análisis de la posición del sesamoideo arrojó un grado de confiabilidad de moderado a bajo. Se requiere más investigación para evaluar el potencial de la corrección del plano frontal con técnicas mínimamente invasivas en pacientes con hallux abducto valgus y sus efectos a largo plazo.
Nivel de evidenciaNivel de evidencia II.
AutoríaCada uno de los autores que figuran en el manuscrito ha visto y aprobado el envío de esta versión del manuscrito y asumen toda la responsabilidad del mismo.
Contribución en el estudioRaul Torre Puente: concepción y diseño del estudio, realizador del tratamiento quirúrgico, borrador del artículo, aprobación definitiva del artículo.
Mauri Rotinen: realizador del tratamiento quirúrgico, obtención de datos de las historias clínicas, aprobación definitiva del artículo.
Lara Fernandez Gutierrez: realizó la medición de parámetros radiográficos.
Arkaitz Lara Quintana: obtención de datos de las historias clínicas, aprobación definitiva del artículo.
Julia Isabel Martino Quintela: obtención de datos de las historias clínicas, aprobación definitiva del artículo.
Javier Pascual Huerta: evaluador de resultados, revisión crítica del contenido intelectual, metodología y análisis estadístico.
Consentimiento informadoSe declara que no existen datos de pacientes que vulneren la privacidad y confidencialidad del paciente, ni permiten su reconocimiento. Todos firmaron consentimiento informado por escrito de para la intervención en una investigación y la presentación de los resultados en una publicación.
FinanciaciónNinguna.
Conflicto de interesesNinguno.
Agradecimientos al Dr. Daniel Escobar por su ayuda en la edición de las imágenes y a Amaia Bilbao por su ayuda en el análisis estadístico.