El tumor maligno de raquis más frecuente en la edad pediátrica es el osteosarcoma, su diagnóstico y tratamiento precoces son esenciales. El objetivo del presente trabajo es el presentar los resultados obtenidos en el tratamiento de pacientes pediátricos con osteosarcoma lumbar y realizar una revisión de la literatura.
Material y métodosSe incluyeron aquellos pacientes pediátricos intervenidos de osteosarcoma de columna móvil entre 2012 y 2014 en el mismo centro. Se analizaron datos demográficos, radiológicos (clasificaciones Enneking, WBB y Tomita) y anatomopatológicos (Broders). Todos fueron tratados mediante resección quirúrgica, asociada a distintos protocolos oncológicos (radioterapia y/o quimioterapia) según consenso del comité de tumores. El seguimiento medio fue de 62,53 meses (47-70 meses).
ResultadosSe presentan un total de 3 pacientes, dos niñas de 9 y 11 años con osteosarcoma en L5 y un niño de 15 años con osteosarcoma en L4. En dos de los casos se trató inicialmente como un osteoblastoma, ya que las imágenes radiológicas y anatomopatológicas así lo apoyaban. Ninguno de los pacientes presentó recidivas locales ni metástasis tras la cirugía definitiva.
ConclusionesLos casos descritos en la literatura sobre manejo de osteosarcoma vertebral en columna móvil en la infancia son escasos, por lo que el tratamiento óptimo y pronóstico en estos pacientes es incierto. La resección en bloque mejora el control local de la enfermedad, sin demostrar que mejore la supervivencia global. La resección intralesional se asocia a mayor índice de recidivas. Un correcto diagnóstico diferencial del tumor (osteosarcoma vs. osteoblastoma) es vital para su tratamiento.
Osteosarcoma is the most frequent malignant spinal tumour in the paediatric age group. Diagnosis and early treatment of this pathology is essential for a good prognosis. The aim of this study was to present the results of treatment of paediatric patients with lumbar osteosarcoma and conduct a literature review.
Material and methodsAll the patients with lumbar osteosarcoma who were operated between 2012 and 2014 in the same centre were included. Demographic and radiological data (Enneking, WBB and Tomita classification), as well as anatomopathological (Broders classification) variables were analysed. All the patients were treated by surgical resection associated with adjuvant therapies (chemotherapy and radiotherapy); according to consensus with the tumour committee. The average follow-up was 62.53 months (47-70 months).
ResultsA total of 3 patients were studied, two girls of 9 and 11, with L5 osteosarcoma, and a 15-year-old boy with L4 osteosarcoma. Two of the cases were initially treated as an osteoblastoma, supported by radiological and anatomopathological images. None of the patients had local recurrences or metastases during follow-up.
ConclusionsDue to a lack of long series of cases of osteosarcoma in the mobile spine during childhood, the optimal treatment and prognosis in these patients is uncertain. Block resection improves local control of the disease, without demonstrating improvement in overall survival. Intralesional resection is associated with a higher rate of local recurrence. Oncological treatment is essential in the treatment of this pathology. A correct differential diagnosis of the tumour (osteosarcoma vs. osteoblastoma) is vital for its correct treatment.
Los tumores óseos malignos en edad pediátrica representan alrededor del 5% de todas las neoplasias malignas, siendo los más frecuentes el sarcoma de Ewing y el osteosarcoma1. En el raquis infantil el osteosarcoma (OS) es el más prevalente seguido del sarcoma de Ewing, el linfoma y el neuroblastoma metastásico2.
La incidencia anual del OS3,4 es de 4,7 casos por millón de niños. Solo el 4-5% de todos los OS primarios se localizan en la columna4–7, siendo la región lumbar la más afectada, con una mayor incidencia entre los 10 y 20 años.
La apariencia radiológica e histopatológica dependen del tipo de matriz producida por el tumor. La mayoría son osteoblásticos y radiológicamente suelen verse como tumores expansivos con aumento o disminución de la densidad, o de patrón mixto, que producen masa de partes blandas6. Suelen afectar al cuerpo vertebral y frecuentemente se extienden a pedículos y canal medular (hasta en el 80% de los casos)6. Si las metástasis aparecen, suelen ser por diseminación hematógena al pulmón.
Cuando no presenta masa de partes blandas adyacentes pueden confundirse radiológicamente con el osteoblastoma. Ilaslan et al. reportaron que de los 198 OS vertebrales de su serie, hasta un 10% las imágenes radiológicas fueron indistinguibles del osteoblastoma7. Histológicamente, hay un subtipo de osteosarcoma conocido como osteosarcoma simulador de osteoblastoma (OSSOB)8, a diferencia del osteoblastoma, que es un tumor primario benigno del hueso, los OSSOB son lesiones malignas que sin el tratamiento adecuado tienen una alta tasa de mortalidad. Radiológicamente e histopatológicamente ambas entidades son muy difíciles de diferenciar9, cosa imprescindible, ya que el manejo será drásticamente distinto.
Clínicamente el OS puede comenzar con dolor de espalda o síntomas neurológicos (presentes en el 40% al diagnóstico)6.
Aunque estos tumores son raros, el diagnóstico y tratamiento temprano es esencial para un buen pronóstico. La resección completa con quimioterapia adyuvante y neoadyuvante es el tratamiento más efectivo hasta la fecha10, pese a esto, la supervivencia en estos tumores sigue siendo pobre3. Una resección agresiva mejora el estado neurológico y funcional, así como la supervivencia10, pero la resección curativa con márgenes libres sigue siendo un hándicap debido a las características anatómicas del raquis. Los avances en la cirugía han permitido realizar la resección en bloque en el OS vertebral del adulto en pacientes seleccionados, que asociado a tratamiento adyuvante y neoadyuvante se ha relacionado con un aumento de la supervivencia.
Según la base de datos de SEER (EE. UU.) la supervivencia media del OS de columna en pacientes adultos con lesión aislada es de 18 meses, mientras que aquellos con metástasis a distancia es de 7 meses2,3. En la infancia la supervivencia media es de 29,5 meses6, parece que el aumento está en relación con una mejor respuesta a la quimioterapia11.
Desde nuestro conocimiento no hay series largas que demuestren los efectos de la resección sobre la supervivencia en los OS de la columna móvil en la infancia.
El objetivo de este trabajo es el presentar a 3 pacientes pediátricos con osteosarcoma vertebral tratados mediante cirugía, tratamiento oncológico (quimioterápico y/o radioterápico) y los resultados obtenidos, así como una revisión de la literatura.
Materiales y métodosSe incluyeron todos aquellos pacientes intervenidos en el mismo centro hospitalario de osteosarcoma vertebral en columna móvil, menores de 18 años, durante los años 2012 a 2014. A todos los pacientes se les realizó radiografías diagnósticas, así como una resonancia magnética nuclear (RMN). Ante la sospecha de lesión tumoral, se realizó una biopsia previa a la cirugía definitiva, salvo en el caso C en el que ante la sospecha de una lesión benigna se realizó la biopsia en el mismo acto quirúrgico.
Se utilizó la clasificación de Enneking3,12, de WBB13 y de Tomita3,14,15 para tipificar las lesiones con mediciones radiológicas, con el visor radiológico RIS® y la clasificación anatomopatológica de Broders16 (según el número de células malignas indiferenciadas que se encuentran en la muestra).
En todos los casos se realizaron estudios de extensión que fueron negativos y posteriormente valorados junto con el servicio de Oncología y comité de tumores, para decisión de tratamientos oncológicos.
Además de los controles a nivel del raquis lumbar, el seguimiento oncológico posterior se realizó con tomografía computerizada (TC) de tórax alternando con radiología simple de tórax cada 4 meses durante el primer año y cada 6 meses durante el segundo, finalmente controles anuales tras el tercer año de la cirugía. El seguimiento medio fue de 62,53 meses (47-70 meses), en todos los casos los pacientes se encuentran libres de enfermedad local y a distancia.
Finalmente, se realizó una búsqueda bibliográfica en Pubmed y Bireme mediante las palabras clave: «osteosarcoma, lumbar vertebrae, adolescent, child».
ResultadosDos de los casos que se presentan (pacientes A y B) son dos pacientes de género femenino de 9 y 11 años de edad al momento del diagnóstico, que presentaban un osteosarcoma primario en L5. El tercer caso (paciente C) es un varón con la tumoración localizada a nivel de L4 a los 15 años de edad, que inicialmente fue tratado en otro centro y es remitido tras recidivar la lesión. A continuación se describen en detalle (tablas 1 y 2).
Pacientes con osteosarcoma lumbar
| Sexo | Edad al diagnóstico | Sitio | Localización Tomita | Enneking | WBB | Diagnóstico inicial | Mtx | Afectación neurológica | QT | |
|---|---|---|---|---|---|---|---|---|---|---|
| A | M | 10 años+9 meses | L5 | IV | IIB | BCDE 9-12 | Osteoblastoma | - | Dolor radicular L5 | - |
| B | M | 11 años | L5 | V | IIB | ABCD 8-3 | Osteosarcoma | - | Dolor radicular L5 | Sí |
| C | H | 15 años | L4 | IV | IIB | ABCDE 11-5 | Osteoblastoma | - | Dolor lumbar | - |
| Resección tumoral. Qx | Histología | Qx | RT pos | Recidiva local | Qx | Mtx | Seguimiento | |
|---|---|---|---|---|---|---|---|---|
| A | Intralesional | Osteosarcoma | Corpectomía+malla intersomática+fijación posterior | Sí | No | - | No | 72,8 meses |
| B | Corpectomia+fijación posterior | Osteosarcoma | - | Sí | No | - | No | 50,2 meses |
| C | Laminectomía+biopsia | Osteoblastoma | - | No | Sí | Hemicorpectomía+fijación posterior | No | 64,6 meses |
H:hombre; M:mujer; Mtx:metástasis; QT:quimioterapia; Qx:cirugía; RT:radioterapia.
Relación de cirugías en los tres casos
| Dx inicial | 1.° Qx | Histología | 2.° Qx | Complicaciones | 3.° Qx | Complicaciones | 4.° Qx | |
|---|---|---|---|---|---|---|---|---|
| A | Osteoblastoma | Intralesional | Osteosarcoma | 5 meses. Corpectomía+malla intersomática+fijación posterior L4-S1 | 4 años. Rotura material | EMO+reatrodesis L3-S1 | 10 meses. Rotura material. seudoartrosis | EMO+reatrodesis L2-S1 |
| B | Osteosarcoma | Corpectomía+fijación posterior L4-S1 | Osteosarcoma | - | 2 meses. Infección superficial herida quirúrgica | Desbridamiento | 1 mes. Obstrucción intestinal | Laparotomía |
| C | Osteoblastoma | Laminectomía+biopsia | Osteoblastoma | - | 10 meses. Recidiva tumoral local | Hemicorpectomía+fijación posterior L3-L5 | - | - |
Dx:diagnóstico; EMO:extracción material de osteosíntesis; Qx:cirugía.
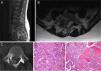
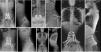
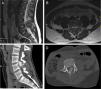
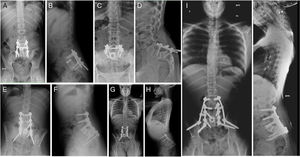
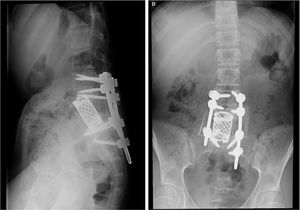
El paciente A, tenía 9 años+10 meses a la edad del diagnóstico (fig. 1). Inicialmente acudió a consulta por dolor lumbar irradiado a miembro inferior derecho. Se realizó TC y RMN, cuyo diagnóstico más probable fue de osteoblastoma localizado en la lámina derecha de L5, rompiendo la cortical, invadiendo el conducto raquídeo y desplazando el saco tecal, confirmándolo posteriormente mediante biopsia. Por este motivo, no se aplicó el protocolo neoadyuvante habitual utilizado en nuestro centro, ni se planteó una resección en bloque inicialmente, sino que se realizó una primera cirugía con resección intralesional (exéresis de masa tumoral+laminectomía L5). Tras analizar la muestra intraoperatoria se comprobó que la tumoración era un osteosarcoma y se clasificó como un Enneking IIB, WBB BCDE zonas 9-12 y tipo 4 según la clasificación de Tomita, e histopatológicamente como un Broders II. Se comenzó tratamiento quimioterápico (protocolo de la Sociedad Española de Hematología y Oncología Pediátricas [SEHOP-SO-2010]17, iniciando tratamiento con ifosfamida y adriamicina, posteriormente con metotrexato, cisplatino y adriamicina) y se programó una segunda cirugía para realizar una ampliación de márgenes y reconstrucción. Durante la segunda cirugía se produjo un shock hipovolémico que obligó a realizar únicamente una resección parcial del cuerpo vertebral de L5 y artrodesis L4-S1 por vía posterior, 6 días más tarde se completó, por vía posterior, la corpectomía L5 y reconstrucción con malla intersomática con aloinjerto. Se completó el tratamiento según protocolo SEHOP-SO-2010 con quimioterapia postoperatoria (ifosfamida, adriamicina, metotrexate, adriamicina, cisplatino e inmunoterapia con mifamurtide) y radioterapia concomitante. A los nueve meses de la cirugía, se realizó TC torácico y RMN de columna de control en los que se descartó recidiva, así como metástasis pulmonares. A los cuatro años de la primera cirugía, el paciente precisó una nueva cirugía por fracaso de material de osteosíntesis (rotura de tornillos sacros) al no conseguir la fusión en la zona lumbosacra, realizando retirada del material y ampliación del nivel de artrodesis a L2, a los 10 meses de dicha cirugía se rompe el material de osteosíntesis (barras) por persistencia de la seudoartrosis por lo que se extiende la instrumentación a ilíacos con sistema de cuatro barras (fig. 2). Ambos fracasos se estudiaron mediante radiología simple y TC. Presentó en esta última ocasión una infección superficial de la herida quirúrgica que se resolvió con desbridamiento local y tratamiento con amoxicilina-clavulánico. En el seguimiento no ha presentado recidiva pero persiste con clínica neuropática leve en miembro inferior derecho que fue el motivo de consulta inicial.
Paciente A. A y B) RMN prequirúrgica. Tomita IV. Enneking IIB. WBB BCDE 9-12. C) TAC prequirúrgica en la que se objetiva invasión del canal desplazamiento del saco tecal. D) Primera biopsia, donde se observa tumoración ósea constituida por trabéculas de osteoide anastomosadas y ribeteadas por osteoblastos, que en ocasiones muestran un aspecto epitelioide, con núcleo grande vesicular y nucl,olo prominente, compatible con osteoblastoma. E) Segunda biopsia en la que existen áreas de abundante formación de osteoide en encaje, dispuesto alrededor de células con atipia, pleomorfismo y frecuentes figuras de mitosis, algunas atípicas. En las zonas de transición entre el hueso huésped y la neoplasia, existe permeación, quedando atrapadas trabéculas de hueso normal, lo cual es un signo indiscutible de malignidad.
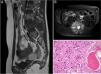
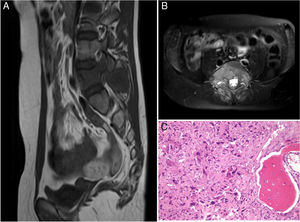
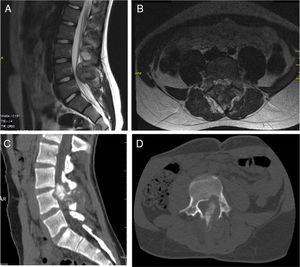
El paciente B tenía 11 años al momento del diagnóstico. La clínica de inicio fue dolor lumbar de 5 meses de evolución que no cedía a analgésicos, irradiado a ambos miembros inferiores y acompañado de astenia y anorexia. Se realizó RMN evidenciándose una masa tumoral de características agresivas en los elementos posteriores de L5 (fig. 3), se realizó una biopsia guiada por TC y se estableció el diagnóstico de osteosarcoma vertebral de L5. El TC de tórax no evidenció lesiones metastásicas al diagnóstico. La clasificación del tumor según Enneking era estadio IIB, según la clasificación WBB ABCD zonas 8-3 y según la clasificación de Tomita una tipo 5. Histopatológicamente fue un Broders II. Previa a la cirugía se realizó embolización selectiva por parte del servicio de radiología intervencionista. Se inició el protocolo de quimioterapia preoperatoria (según protocolo SEHOP-SO-201017 con ifosfamida, adriamicina, posteriormente metrotrexato, cisplatino), realizándose en un primer tiempo de extirpación del arco posterior de L5 y artrodesis L3-S2 mediante abordaje posterior tras no conseguir resecar el cuerpo vertebral mediante la técnica de tomita. En un segundo tiempo a los 7 días se realiza, primero por vía anterior, la corpectomía de L5 y reconstrucción con malla intersomática rellena de aloinjerto, y por vía posterior compresión del espacio L4-S1 (fig. 4). Se decide completar el control local de la enfermedad con radioterapia externa puesto que, por la localización del tumor primario, no es posible realizar una resección en bloque del tumor asegurando márgenes libres y continuar el tratamiento con quimioterapia postoperatoria según el protocolo SEHOP-SO-2010. Se realizó una RMN de control al mes posquirúrgico, y controles radiológicos de columna cada tres meses hasta pasado un año de la intervención donde se continuó con controles radiológicos anuales y pruebas complementarias oncológicas para su seguimiento. Como complicaciones presentó una dehiscencia de la herida quirúrgica a los dos meses de la cirugía, tratada mediante desbridamiento de la misma sin precisar retirada del material, y una reintervención posterior por obstrucción intestinal que se resolvió sin incidencias.
Paciente B. A y B) RMN prequirúrgica. Tomita V. Enneking IIB. WBB ABCD 8-3. C) Áreas de diferenciación condral con nidos condrales con binucleaciones y atipia citológica y densamente celulares que alternan con tejido óseo del huésped y otras áreas en las que se advierten trabéculas óseas de aspecto reactivo. Existe gran proporción de los cilindros en los que ya no se advierten trabéculas óseas sino que estas han desaparecido destruidas por la proliferación celular atípica que presenta además presencia de osteoide, mitosis algunas de ellas atípicas y pleomorfismo evidente. Compatible con osteosarcoma.
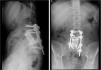
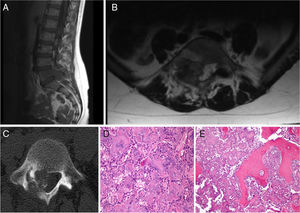
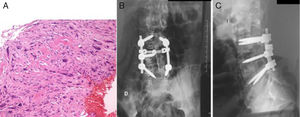
El paciente C tenía 15 años en el momento del diagnóstico. La clínica inicial fue dolor lumbar de unos 6 meses de evolución, en la RMN se evidenció una masa en apófisis espinosa de L4 que protruye a canal medular, sugerente de osteoblastoma (fig. 5). Se realizó una laminectomía descompresiva asociada a biopsia diagnóstica, confirmando en la anatomía patológica el diagnóstico inicial de osteoblastoma. El paciente presentó una mejoría clínica significativa. Al año de la cirugía es remitido a nuestro centro por dolor lumbar, realizándose una RMN, TC y gammagrafía ósea. Ante la sospecha de una recidiva tumoral, se realiza nueva biopsia, confirmando una recidiva de osteoblastoma. Por la agresividad local de la lesión se decide realizar mediante abordaje posterior, fijación L3-L5 y hemicorpectomía L4, tras disección marginal separando la masa de partes blandas posterior del saco dural hasta localizar la salida de las raíces L4 y L5. Se realizó resección con margen amplio de la parte lateral del cuerpo vertebral de L4 hasta llegar a cara anterior del cuerpo vertebral, colocando una valva maleable. Una vez disecada la cara lateral del cuerpo de L4 y separada la masa de partes blandas posterior se separó el saco dural hacia medial, siendo en este paso necesario realizar una resección completa-intralesional alrededor de la raíz de L5, con el objetivo de salvarla. Se realizó un corte en el disco superior e inferior, y posteriormente osteotomía longitudinal y oblicua desde posterior a anterior y hacia el lado derecho para obtener más margen del cuerpo vertebral. Una vez liberada la pieza se volteó hacia lateral, extrayendo el hemicuerpo, realizando una resección completa intralesional, con posterior reconstrucción mediante aloinjerto tricortical de cresta iliaca en el defecto anterior, llevando a cabo una fusión L3-L5 (fig. 6). La anatomía patológica de la muestra extraída fue diagnosticada de osteosarcoma vertebral en L4, Broders II, Enneking IIB, WBB ABCDE 11-5 y Tomita tipo 4. Tras los nuevos hallazgos, el paciente recibió tanto quimioterapia adyuvante como radioterapia local, se realizaron los controles pertinentes con radiología simple de la zona intervenida así como el protocolo de seguimiento oncológico. El paciente mejoró significativamente de la clínica inicial lumbar y ha permanecido hasta el momento actual libre de enfermedad.
Paciente C. A) Imagen de la pieza quirúrgica de la última cirugía, en la que se observa proliferación de células osteoblásticas, con algunas zonas más hipercelulares y con atipia, compatible con osteosarcoma simulador de osteoblastoma. B y C) Resultado posquirúrgico: hemicorpectomía L4+fijación posterior.
Ninguno de los pacientes ha presentado recidivas locales, tras el tratamiento mediante resección quirúrgica completa (vertebrectomía paciente A y B, hemivertebrectomía paciente C), ni metástasis a distancia durante el seguimiento, siendo el mismo de 72,8; 50,2 y 64,6 meses respectivamente.
DiscusiónLa resección en bloque de una tumoración maligna es la técnica quirúrgica de elección, debido a las características especiales de la anatomía del raquis esta resección en bloque en ocasiones es difícil de conseguir, pero los principios son constantes. Los elementos neurales deben ser protegidos y liberados dentro de lo posible. El tumor se resecará desde un margen de tejido sano, realizando una disección circunferencial. Se pueden utilizar diversos implantes para realizar la reconstrucción11. Habitualmente, en las regiones cervical y lumbar se precisará un doble abordaje (anterior y posterior) para minimizar el riesgo de daño neurológico en la extirpación tumoral y para realizar la reconstrucción de la columna anterior11. Cuando se realiza mediante un único abordaje posterior se denomina técnica de Tomita17.
La técnica para realizar la vertebrectomía consiste en seccionar ambos pedículos para separar el arco posterior del resto de la vértebra. Después, se puede realizar la extirpación de ambos fragmentos por separado mediante una serie de gestos delicados que requieren una liberación cuidadosa de los elementos neurales y vasculares. Comparada con la resección intralesional (piece-meal), esta técnica reduce el riesgo de recidiva local17. Este procedimiento se considera efectivo en pacientes con tumores raquídeos sin diseminación, en los que se espera conseguir una mejora funcional y de la supervivencia con la vertebrectomía. No obstante, no está exenta de morbilidad neurovascular debido a la dificultad técnica17. Una revisión sistemática del Spine Oncology Study Group concluyó que el grado de recomendación para la realización de VTB es fuerte, teniendo en cuenta que el perfil de eventos adversos es alto incluso en centros experimentados18 incluyendo un alto riesgo de daño vascular y medular, con un aumento de la inestabilidad de la columna vertebral19. Se ha visto que la resección en bloque mejora el control local de la enfermedad, y se cree que probablemente mejoraría la supervivencia global20, sin embargo, esto último aún no ha sido demostrado. En el presente trabajo se describen tres casos en los que se ha realizado una resección completa y que continúan libres de enfermedad local y sistémica.
En el estudio publicado por Boriani et al. en el 2010 sobre la morbilidad de la vertebrectomía en bloque21, un 35,1% de los pacientes tuvieron complicaciones. De las 70 complicaciones registradas en total de los 134 pacientes de la muestra, 41 fueron complicaciones mayores (lesión de la vena cava, aorta, fallo renal, embolismo pulmonar, infección profunda y paraplejia) y 3 pacientes fallecieron a causa de las mismas. De los tres casos descritos en el presente estudio, como complicación mayor hubo un shock hipovolémico intraoperatorio, como menores dos fracasos de material de osteosíntesis, en el mismo paciente, y dos complicaciones superficiales de la herida quirúrgica, datos que coinciden con la alta morbilidad que tienen estos procedimientos, aunque en dos de los casos (paciente B y C) no tuvieron ninguna complicación mayor ni neurológica17. No hubo ningún fallecido en esta serie, aunque en artículos como el de Boriani21 sí se presentaron, estando los pacientes descritos libres de enfermedad local y sistémica tras 50 meses de seguimiento. Una cirugía con resección completa disminuye el riesgo de recidiva20 aunque hay que tener en cuenta las complicaciones potenciales18,21 de este tipo de cirugía, tal y como se ha comprobado en el estudio.
El subtipo osteosarcoma simulador de osteoblastoma supone el 1,1% de todos los osteosarcomas8. Histológicamente las lesiones OSSOB presentan un tejido óseo circundante permeativo e inmaduro, mientras que en los osteoblastomas es maduro y está circunscrito9. La presencia de atipia celular, atipia nuclear, mitosis anómalas y un patrón permeativo son sugerentes de osteosarcoma20. La correcta identificación y manejo del osteoblastoma agresivo, el OSSOB y el osteoblastoma borderline siguen siendo problemáticos como se demuestra con el caso A y C, que inicialmente fueron diagnosticados de osteoblastoma. En el caso del paciente C, se diagnosticó de una malignización del osteoblastoma a osteosarcoma, que es una entidad ampliamente descrita en la bibliografía, aunque algunos autores creen que la malignización del osteoblastoma podría tratarse de una lesión OSSOB no diagnosticada22. El error diagnóstico inicial obligó a realizar subsecuentes cirugías en ambos casos, aumentando el riesgo de recidiva y la probabilidad de complicaciones, tan graves como el shock hipovolémico en el caso A.
Se siguen investigando marcadores que puedan ayudarnos en la correcta identificación de estas entidades. En un reciente estudio publicado con 54 pacientes23, parece que el análisis de la distribución nuclear de la β-catenina es un marcador útil en la identificación del osteoblastoma vs. osteosarcoma. Mientras que en el OB se encuentra acumulada en el núcleo, en el OS la encontraremos en el citoplasma o en la membrana. No obstante en algunas células condroblásticas del OS también se ha encontrado la β-catenina, por lo que el anatomopatólogo deberá tener en cuenta este parámetro junto con los demás marcadores anatomopatológicos, radiológicos y clínicos y no como único marcador identificativo.
El tratamiento con quimioterapia neoadyuvante ayuda a reducir el tamaño tumoral mejorando los resultados quirúrgicos. En el presente estudio solo un paciente recibió quimioterapia neoadyuvante, y todos fueron tratados con quimioterapia y radioterapia postoperatoria. Aunque se puede considerar que el OS es refractario a la radioterapia, según la bibliografía esta puede tener su utilidad en el subtipo de células pequeñas, en los pacientes que no son candidatos a cirugía y en aquellos con resección tumoral subtotal.
Schoenfield et al. publicaron los resultados de 26 pacientes (edad media de 46 años) con osteosarcoma de columna móvil tratados mediante cirugía, quimioterapia y radioterapia con una supervivencia media de 29 meses24. El objetivo del estudio era evaluar los resultados comparando la resección en bloque con márgenes positivos versus márgenes negativos. Concluyeron que siempre que se pueda se realizará una resección en bloque con márgenes libres, para ello es importante que la vértebra tenga al menos un pedículo sano que permita realizar la disección5. La tendencia actual de utilizar terapias más agresivas ha mejorado la supervivencia que actualmente se encuentra entre el 18% hasta el 45%20. Aunque en el estudio con 20 pacientes publicado por Zils et al., las cifras obtenidas se encuentran a 5 años en el 60% y a 10 años en el 53%.
En la tabla 3, se enumeran los casos de osteosarcoma vertebral lumbar en menores de 18 años recogidos en los artículos revisados en la bibliografía. Comparando el sexo y edad de los pacientes al diagnóstico, localización tumoral, tipo de cirugía realizada, tratamiento adyuvante y outcome oncológico, siempre que haya sido reflejado en el artículo. Se presenta un total de cuatro casos en los que se realizaron distintas técnicas de resección y posterior tratamiento oncológico, lo que confirma la complejidad del manejo de esta patología.
Osteosarcomas lumbares en edad pediátrica descritos en la literatura
| Autor | Revista | Año publicación | Sexo | Edad | Localización | Tipo de resección | Reconstrucción | Tratamiento adyuvante | Complicaciones | Seguimiento (meses) | Outcome oncológico |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Feng et al4 | World J Surg Oncol | 2013 | M | 15 | L1 | En bloque | Malla de titanio e injerto óseo+fijación | Sí (QT+RT) | - | 37 | Supervivencia |
| Delgado-Lopez et al.16 | Neurocirugia (Astur) | 2017 | F | 11 | L4 | En bloque | Caja intersomática+fijación L3-L5 | - | Fracaso de material | 50 | Supervivencia |
| Schoenfeld et al23 | Spine J. | 2010 | F | 5 | Lumbar | Cirugía | - | Sí(QT y RT) | - | - | Supervivencia |
| Ozaki et al24 | Cancer | 2002 | M | 16 | L1-L2 | Resección | Aporte de injerto | Sí (QT) | - | 105 | Supervivencia |
La mayor limitación de este artículo es la pequeña casuística, aunque no sorprende si se tiene en cuenta la baja frecuencia de esta neoplasia en la edad pediátrica. Todos los pacientes fueron tratados en el mismo centro, por lo que un estudio multicéntrico podría haber ampliado la muestra. Otra limitación es el carácter descriptivo del presente estudio.
Se han encontrado pocos casos reportados respecto al osteosarcoma vertebral lumbar en la edad pediátrica y el manejo realizado4,17,24,25.
ConclusionesEl osteosarcoma vertebral es una lesión poco frecuente, más aún en la edad pediátrica, descritos en la literatura solo cuatro casos en la columna lumbar. Tiene una gran mortalidad en las series y gran morbilidad quirúrgica aunque en la población infantil podría verse mejorada por la adyuvancia. La supervivencia encontrada en el presente estudio es mayor a 50 meses.
Es fundamental diferenciar entidades con evolución y tratamiento tan distinto como son el osteoblastoma, el osteosarcoma simulador de osteoblastoma y el osteosarcoma. Un buen diagnóstico y estadificación de las lesiones permitirán realizar un tratamiento preciso y mejorarán las posibilidades de curación.
Son frecuentes las complicaciones intra- y postoperatorias, incluso en manos expertas, por lo que hay que planificar previamente la cirugía para intentar minimizarlas en lo posible.
Nivel de evidenciaNivel de evidencia IV.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.