Las infecciones protésicas son una complicación potencialmente devastadora, más aún en pacientes ancianos. Los cementos con antibiótico han sido usados como tratamiento y como profilaxis en la infección protésica, aunque no se encuentra bien documentado su uso en la profilaxis de la infección periprotésica en pacientes tratados mediante hemiartroplastia.
MaterialEstudio descriptivo retrospectivo en el que se obtuvieron datos de todos los pacientes intervenidos mediante hemiartroplastia de cadera por fractura subcapital entre los años 2011 y 2017 (N=241). Se realizó un estudio epidemiológico de los pacientes. Se analizó la incidencia de infección periprotésica en los grupos tratados con cemento sin antibiótico y con antibiótico, así como el efecto protector. A su vez, se realizó análisis de costes piloto.
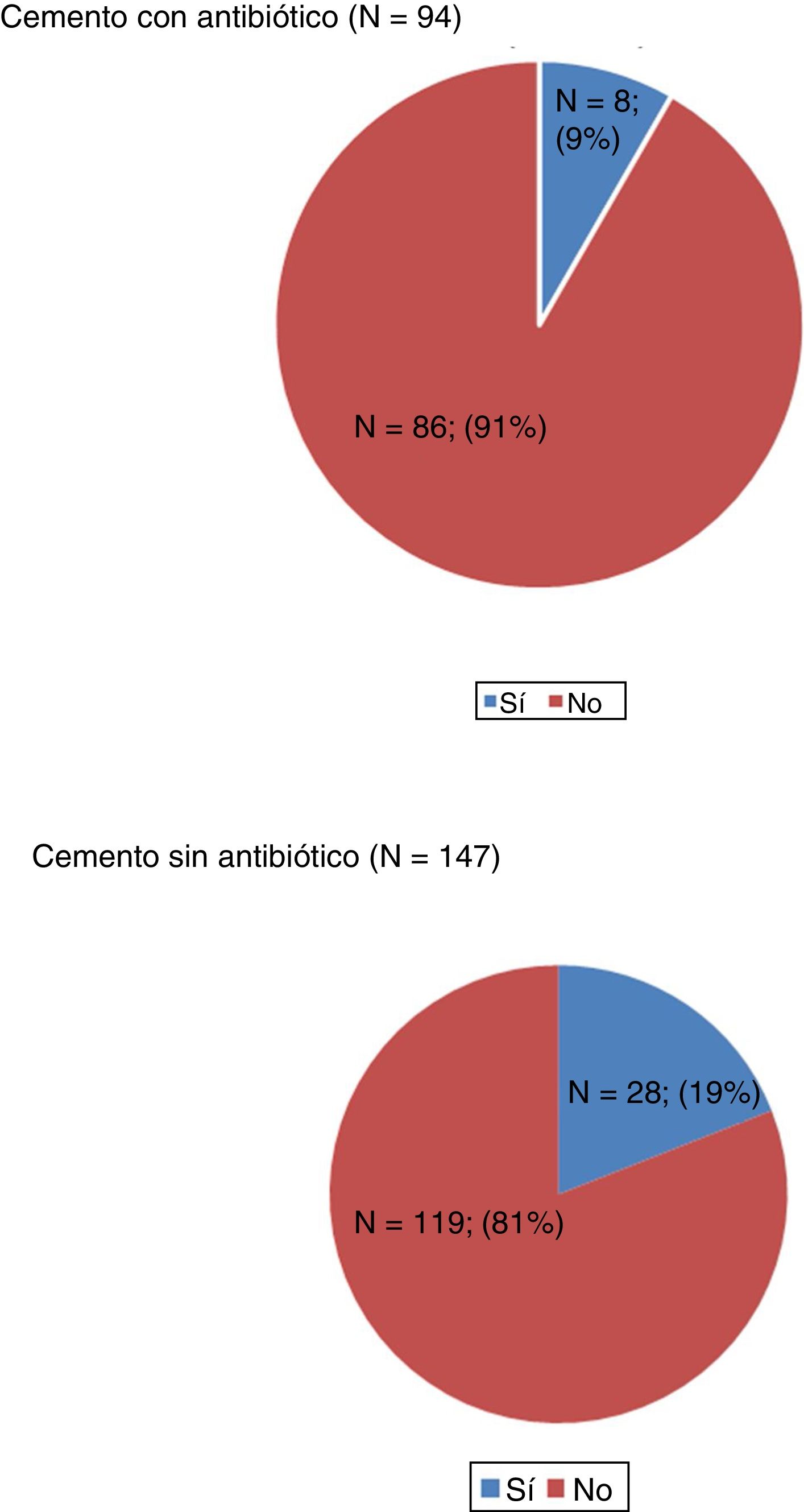
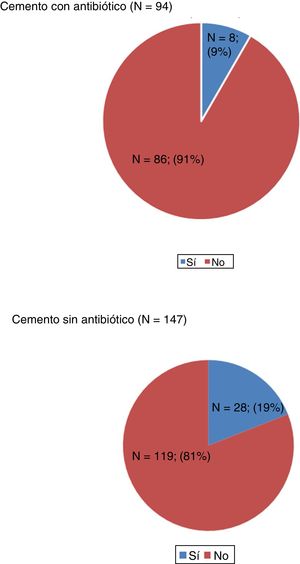
ResultadosEn el grupo que recibió cemento con antibiótico (n=94) se produjeron 8 infecciones (8%), mientras que en el grupo con cemento sin antibiótico (n=147) se produjeron 28 infecciones (19%). Se calculó la odds ratio y se observó un 55,3% de disminución de riesgo de desarrollar infección tardía en el grupo que recibió cemento con antibiótico (IC 95%: 6,2-78,7%; p=0,0025). El uso de cemento con antibiótico conllevó un importante ahorro de costes por paciente.
ConclusionesEl uso de cementos con antibiótico resulta un factor protector en el desarrollo de infección tardía en hemiartroplastia de cadera en pacientes ancianos con fractura de cadera.
Prosthetic infections are a potentially devastating complication, especially in elderly patients. Antibiotic-loaded bone cement has been used both as a treatment and prophylaxis in prosthetic infection, and its use is not well documented in the prophylaxis of infection in patients who have suffered a hip fracture.
MaterialA retrospective descriptive was performed. The data were obtained from all the patients who underwent hip hemiarthroplasty due to a subcapital fracture between 2011 and 2017 (N=241). An epidemiological study of the patients studied was carried out. We analysed the incidence of periprosthetic infection in the groups treated with cement without antibiotic and antibiotic-loaded bone cement, as well as the protective effect of the antibiotic-loaded bone cement. At the same time, a pilot cost analysis study was carried out.
ResultsIn the group that received antibiotic-loaded bone cement (n=94) there were 8 infections (8%), while in the group with cement without antibiotic (n=147) there were 28 infections (19%). The odds ratio (OR) was calculated, showing a 55.3% reduction in the risk of developing late infection in the group that received cement with antibiotic (95% CI: 6.2-78.7%, P=.0025). The use of antibiotic-loaded bone cement led to significant cost savings per patient.
ConclusionsThe use of antibiotic-loaded bone cement is a protective factor in the development of late infection after hip hemiarthroplasty surgery in elderly patients with hip fracture.
Las infecciones protésicas son una complicación infrecuente pero potencialmente devastadora. La incidencia de infección tras una artroplastia primaria de cadera se sitúa en torno al 1 y el 2%1, cifras mucho más desalentadoras cuando hablamos de pacientes ancianos con fractura de cadera, pues sitúan estas tasas entre el 1,7 y el 7,3%2, lo que implica altos costes socioeconómicos3 y una elevada morbimortalidad2.
Los cementos con antibiótico han sido usados como tratamiento y como profilaxis en la infección protésica. Mientras que su uso ha sido bien estudiado en la artroplastia primaria electiva4-6, no se encuentra bien documentado en la profilaxis de la infección en la cirugía de implantación de prótesis parciales en pacientes con fractura de cadera.
El uso de cementos acrílicos en la ortopedia se remonta a la década de 1950, cuando sir John Charnley se interesó por ellos, pero no fue hasta 1969 cuando se comenzó a investigar su uso como vector para la liberación de fármacos antibióticos in situ por parte de Buccholz y Engelbrecht7.
El interés en crear cementos enriquecidos con antibiótico se debe a la dificultad de conseguir niveles efectivos de este en el tejido óseo, dado que las condiciones proinflamatorias reducen el flujo sanguíneo e impiden la llegada de los fármacos, aun sin existir una barrera anatómica real8. Por otra parte, las bacterias en contacto con implantes crean barreras adhesivas, biofilms, que impiden la penetración del antibiótico y minimizan su efecto7. Los cementos con antibiótico tienen un gran valor para la liberación de dosis efectivas directamente en el área requerida durante un largo periodo, que según algunos estudios quedaría limitado a los 2primeros años9, lo que permitiría maximizar las concentraciones del fármaco antibiótico en la articulación y minimizar la exposición sistémica7.
Las elevadas tasas de infección protésica tras hemiartroplastia detectadas en nuestro centro nos hacen plantearnos otras estrategias en la profilaxis de la infección. Decidimos analizar la influencia que ha tenido la introducción del cemento con antibiótico en nuestra población, planteando la hipótesis de que su uso, combinado con la profilaxis sistémica, resultaría un factor protector.
Planteamos como objetivo principal comparar la incidencia de infección en los pacientes con fractura de cadera e intervenidos mediante hemiartroplastia cementada con antibiótico frente a aquellos en los que no fue empleado el cemento con antibiótico. Como objetivos secundarios se analizaron las distintas variables que pueden influir en el desarrollo de infección, análisis poblacional y estudio piloto de costes.
Material y métodosEstudio descriptivo retrospectivo llevado a cabo en el Hospital Universitario Central de la Defensa Gómez Ulla de Madrid (España). Se obtuvieron datos de todos los pacientes intervenidos mediante hemiartroplastia de cadera por fractura subcapital entre los años 2011 y 2017 a través de la historia clínica (manuscrita o digital en el programa informático historia clínica electrónica Balmis ®, Hewlett Packard Española, SL). Como criterios de inclusión se consideró cualquier fractura de fémur intracapsular intervenida mediante artroplastia (bipolar o monopolar) cementada. Como criterios de exclusión se consideraron aquellas fracturas patológicas y aquellos pacientes que fallecieron en los primeros 30 días tras la intervención.
Todas las intervenciones fueron ejecutadas por el mismo equipo médico y se utilizó la misma vía de abordaje quirúrgico (lateral directa o Hardinge). Se realizó profilaxis parenteral preoperatoria con 2g de cefazolina una hora antes de la intervención o 1g de vancomicina en caso de contraindicación o alergia a las cefalosporinas; y se aplicaron 3dosis tras la cirugía de 1g cada 8h en caso de la cefazolina, o de 2 dosis de 1g de vancomicina cada 12h.
La prótesis implantada fue SAMO Multifit ® con cabeza monopolar Ellitica ® o bipolar SBA ® (SAMO biomedical, Italia) en todos los pacientes. El cemento empleado fue CEMEX ® (TECRAS SPA, Italia), cemento sin antibiótico de alta viscosidad mezclado y aplicado mediante pistola y mezcla sin sistema de vacío hasta junio del año 2013. A partir de esa fecha y hasta el fin del estudio (diciembre 2017) se utilizó Palacos® R+G (Heraeus Medical GmbH, Alemania) con gentamicina (0,5g) de alta viscosidad, mezclado mediante sistema de vacío y aplicado mediante pistola de presión.
Se recogieron los datos retrospectivamente de edad, sexo, tipo de fractura intracapsular de cadera según escala de Garden, mecanismo lesivo (baja/alta energía), forma de traslado al servicio de urgencias (caminando por sus propios medios, traslado a cargo de familiares en vehículo particular, traslado en ambulancia desde domicilio o traslado desde otro centro sanitario).
Se valoró la presencia o no de antecedentes de riesgo descritos para el desarrollo de infección (artropatías inflamatorias, estado de inmunosupresión, diabetes mellitus tipo 1, infección articular previa, malnutrición, tumores malignos o hemofilia).
El estado físico de los pacientes se valoró mediante la escala American Society of Anesthesiologists physical status scale (ASA), la capacidad de deambulación según la escala Functional Ambulation Category Score (FAC) y su grado de dependencia para actividades de la vida diaria con la Modified Barthel Functional Index.
Se valoró el desarrollo de infección aguda o tardía en ambos grupos (cemento con o sin antibiótico) y la mediana de tiempo en el diagnóstico de esta.
El diagnóstico de infección se abordó según los criterios reflejados en la 21.ª reunión anual de la Musculoskeletal Infection Society de 2011 (tabla 1).
Criterios de infección protésica de la Musculoskeletal Infection Society
| Criterios de infección protésica de la Musculoskeletal Infection Society |
|---|
| Trayecto fistuloso comunicado con la prótesis |
| Patógeno aislado en cultivo en al menos dos cultivos de tejidos distintos o fluido, obtenidos de la articulación protetizada |
| Cuatro de los siguientes seis criterios: |
| Velocidad de sedimentación (VSG) elevada o proteína C reactiva (PCR) elevada |
| Recuento leucocitario sinovial elevado |
| Porcentaje de neutrófilos elevado en líquido sinovial (PMN%) |
| Presencia de pus en la articulación afectada |
| Aislamiento de un microorganismo en un cultivo de material o fluido periprotésico, o |
| Más de cinco neutrófilos por campo en cinco campos tras análisis histológico de tejido periprotésico |
Los datos fueron recogidos en una tabla de Microsoft Excel ® de forma anónima y analizados con el paquete estadístico SPSS ® versión 15 (SPSS Inc., Chicago, IL, EE. UU.).
También se llevó a cabo un estudio piloto de coste/beneficio, comparando el coste de los productos, las intervenciones quirúrgicas y los días de hospitalización según la codificación estandarizada GRD (grupos relacionados por el diagnóstico), que establece la Orden DEF/2277/2014, de 28 de noviembre, publicada en el Boletín Oficial del Estado (BOE-A-2014-942) por la que se establecen los precios públicos por la prestación de servicios y actividades de naturaleza sanitaria en el ámbito del Ministerio de Defensa. En el precio ofrecido se incluye:
- a)
Las pruebas diagnósticas y terapéuticas, rutinarias o especiales, que sea preciso realizar al paciente con anterioridad al procedimiento a que vaya a ser sometido, incluido, en su caso, el estudio preoperatorio.
- b)
Los costes derivados de posibles complicaciones que puedan presentarse a lo largo de todo el proceso asistencial, tanto en la fase preoperatoria como en la intervención quirúrgica propiamente dicha y en el postoperatorio.
- c)
Las reintervenciones quirúrgicas necesarias que precise el paciente, siempre que estén relacionadas con el proceso que motivó su ingreso, obedezcan a una mala praxis quirúrgica y tengan lugar en un plazo de tiempo no superior a 2meses, contados desde el día siguiente a producirse el alta.
- d)
El tratamiento medicamentoso que se requiera durante el proceso, así como la sangre y hemoderivados.
- e)
Curas.
- f)
Alimentación, incluidas nutrición parenteral y enteral.
- g)
La asistencia por equipo médico especializado, enfermería y personal auxiliar sanitario.
- h)
La utilización de quirófano y gastos de anestesia.
- i)
El material fungible necesario y los controles pre- y postoperatorios, incluidos los de régimen ambulatorio.
- j)
Coste de los días de hospitalización en habitación compartida o individual, cuando sea preciso por las especiales circunstancias del paciente.
- k)
Estancias que fueran necesarias en unidad de cuidados intensivos.
- l)
Las consultas de revisión que sean necesarias después del alta hospitalaria; al menos debe haber una consulta en cada uno de los procedimientos.
En un periodo de estudio de 2.191 días (enero de 2011-enero de 2017) se obtuvo una muestra de 241 pacientes, de los cuales, 94 pacientes recibieron cemento con antibiótico y 147 sin antibiótico.
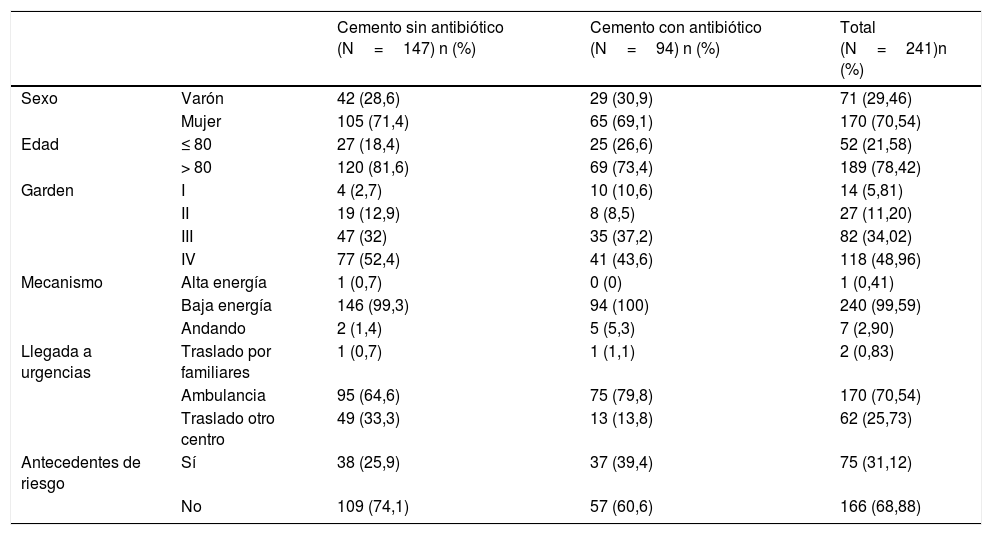
Los datos clínicos poblacionales (edad, sexo, tipo de fractura según clasificación de Garden, mecanismo de la fractura, método de traslado hasta el hospital y la presencia de factores de riesgo para el desarrollo de infección) quedan descritos en la tabla 2.
Datos clínicos
| Cemento sin antibiótico (N=147) n (%) | Cemento con antibiótico (N=94) n (%) | Total (N=241)n (%) | ||
|---|---|---|---|---|
| Sexo | Varón | 42 (28,6) | 29 (30,9) | 71 (29,46) |
| Mujer | 105 (71,4) | 65 (69,1) | 170 (70,54) | |
| Edad | ≤ 80 | 27 (18,4) | 25 (26,6) | 52 (21,58) |
| > 80 | 120 (81,6) | 69 (73,4) | 189 (78,42) | |
| Garden | I | 4 (2,7) | 10 (10,6) | 14 (5,81) |
| II | 19 (12,9) | 8 (8,5) | 27 (11,20) | |
| III | 47 (32) | 35 (37,2) | 82 (34,02) | |
| IV | 77 (52,4) | 41 (43,6) | 118 (48,96) | |
| Mecanismo | Alta energía | 1 (0,7) | 0 (0) | 1 (0,41) |
| Baja energía | 146 (99,3) | 94 (100) | 240 (99,59) | |
| Andando | 2 (1,4) | 5 (5,3) | 7 (2,90) | |
| Llegada a urgencias | Traslado por familiares | 1 (0,7) | 1 (1,1) | 2 (0,83) |
| Ambulancia | 95 (64,6) | 75 (79,8) | 170 (70,54) | |
| Traslado otro centro | 49 (33,3) | 13 (13,8) | 62 (25,73) | |
| Antecedentes de riesgo | Sí | 38 (25,9) | 37 (39,4) | 75 (31,12) |
| No | 109 (74,1) | 57 (60,6) | 166 (68,88) |
En el grupo que recibió cemento sin antibiótico únicamente 38 pacientes (25,9%) presentaron antecedentes médicos de riesgo para el desarrollo de infección (artropatías inflamatorias, estado de inmunosupresión, diabetes mellitus tipo 1, infección articular previa, malnutrición, tumores malignos o hemofilia). En el grupo que recibió cemento con antibiótico este porcentaje de pacientes alcanzó el 39,4% (n=37). Se valoró también el uso de anticoagulantes orales (acenocumarol): se empleó en 18 (7,4%); 10 (6,8%) en el grupo sin antibiótico y 8 (8,5%) en el grupo con cemento con antibiótico.
El ASA predominante en ambos grupos fue de 3 (paciente con enfermedad sistémica grave, pero no incapacitante) en 127 pacientes (52,9%).
En cuanto al estado funcional de los pacientes, en ambos grupos predominó una dependencia FAC de 4 (marcha independiente en terreno llano, pero no en escalera), mediana y moda=4 para ambos grupos, y una dependencia según escala de Barthel con una mediana de 70 puntos en ambos grupos (dependencia moderada), cemento sin antibiótico moda=60; cemento con antibiótico moda=80. Las edades medias resultaron muy similares en ambos grupos: alrededor de los 85 años.
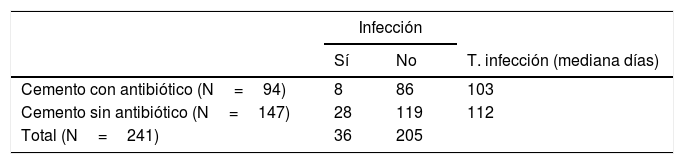
En el grupo que recibió cemento con antibiótico (n=94) se produjeron 8 infecciones (8%) de las cuales 4 fueron agudas (menos de 3 meses) y 4 tardías (> 3 meses). En el grupo con cemento sin antibiótico (n=147) se produjeron 28 infecciones (19%) de las cuales 8 fueron agudas y 20 tardías (tablas 3 y 4, fig. 1). Entre los 2grupos encontramos un 14,9% de infecciones entre agudas y tardías (n=36).
Se calculó la odds ratio (OR) y se observó un 55,3% de disminución de riesgo de desarrollar infección tardía en el grupo que recibió cemento con antibiótico (IC 95%: 6,2-78,7%) respecto a los que no habían recibido cemento con antibiótico (p=0,0025).
El proceso de una prótesis parcial de cadera conlleva un coste aproximado de 12.665 €, y en caso de complicaciones tendría unos costes sobreañadidos de 11.540,45 € (aproximadamente 24.205 € por paciente en caso de infección aguda o de 35.746 € en caso de infección tardía, dados el mayor tiempo de hospitalización y de número de intervenciones). Teniendo en cuenta que el cemento PALACOS® R+G representa un sobrecoste de aproximadamente 20 € por unidad respecto al cemento sin antibiótico CEMEX®, el grupo tratado con cemento con antibiótico costó de media 14.127,54 € por paciente, mientras que el grupo con cemento sin antibiótico representó un coste medio de 17.632,81 € por paciente. Estos costes son aproximados, según la tabulación GRD de nuestro centro.
DiscusiónLa contaminación de los implantes en la mayor parte de las ocasiones ocurre por diseminación directa durante la cirugía, por diseminación directa a través de defectos cutáneos o por diseminación hematógena. El germen aislado más frecuentemente es Staphylococcus aureus.
Stefánsdóttir et al.10 revisaron en su estudio infecciones profundas en artroplastia primaria de rodilla a través del registro nacional sueco durante los años 1986 y 2000, y encontraron que en infecciones agudas, subagudas y tardías los estafilocos coagulasa negativos fueron los más prevalentes (35,1%) y el doble de comunes que el S. aureus (18,4%), que fue el patógeno predominante en infecciones hematógenas. Este patrón microbiológico cambió considerablemente durante el periodo del estudio (p=0,019): la proporción de infecciones casadas por S. aureus disminuyó del 46,3% en 1986-1990 al 27,6% entre 1996 y 2000.
El uso de cementos con antibiótico se encuentra bien estudiado en artroplastia primaria11. Engesaeter et al. realizaron un análisis de 22.170 artroplastias primarias de cadera a través del registro noruego de artroplastia entre los años 1987 y 2001 y compararon la profilaxis antibiótica sistémica asociada al uso de cemento con antibiótico y la profilaxis sistémica aislada en distintas pautas de administración. Los mejores resultados se obtuvieron en el grupo que recibió, además de la profilaxis intravenosa, el cemento con antibiótico: la profilaxis sistémica aislada tuvo 1,4 veces más tasas de revisión (p=0,001), 1,3 veces más tasas de revisión por aflojamiento aséptico (p=0,02) y 1,8 veces más tasas de infección (p=0,01)7. Por otro lado, Jiranek et al.12 hicieron un profundo análisis del estado actual de la cuestión del uso de cementos con antibiótico en la artroplastia primaria y recomendaron su uso profiláctico contra la infección tan solo en pacientes que tengan un alto riesgo de infección: es decir, aquellos pacientes con factores asociados tales como artropatías inflamatorias (artritis reumatoide, lupus), estado de inmunosupresión, diabetes mellitus tipo 1, infección articular previa, malnutrición, tumores malignos o hemofilia.
El uso de cementos con antibiótico en los casos de hemiartroplastia tras una fractura no se encuentra bien documentado en la literatura científica. El uso principal de la hemiartroplastia de cadera queda restringido como tratamiento de elección en fracturas intracapsulares en pacientes ancianos. Debemos considerar que el paciente prototipo no es el mismo que en una prótesis electiva. Nos encontramos ante pacientes ancianos con numerosas comorbilidades, que reducen drásticamente su esperanza de vida13 y aumentan las posibilidades de sufrir una infección protésica hasta 4veces más que en una artroplastia electiva14,15, pero que, además, han presentado un evento traumático que por sí mismo incide de forma contundente en su supervivencia16. La mortalidad tras una hemiartroplastia de cadera se sitúa en torno al 10-40% en el primer año, muchas veces relacionada con una infección17. Las tasas de infección tras la implantación de una prótesis parcial de cadera se sitúan entre el 1,7 y 7,3%2. En nuestro estudio, esta cifra resultó ser muy superior: se encontró un 14,9% de infecciones entre agudas y tardías. Creemos que esta tasa, superior a la identificada por otros estudios, se puede deber a la elevada edad de la población tratada por nuestro hospital (el 78,42% de nuestra muestra tenían una edad superior a los 80 años). Por otro lado, si hacemos referencia a la definición de anciano frágil, nuestros pacientes cumplen múltiples criterios para ser incluidos en este grupo (edad avanzada, dependencia moderada mediada mediante escala de Barthel, alteración de la movilidad y equilibrio medida mediante escala FAC, situación médica/comorbilidad medida mediante escala ASA)18.
El uso de implantes cementados puede ampliar el tiempo quirúrgico y el sangrado de una forma poco relevante clínicamente, ya que no se asociaron con aumento de la morbimortalidad19, pero parece claro que el uso de cemento reduce el dolor y mejora la movilidad del paciente tras la cirugía, sin un aumento significativo de las complicaciones20,21.
Noailles et al., en una revisión bibliográfica de 37 artículos obtenidos de las bases de datos de MedLine, PubMed y Cochrane, identificaron los factores de riesgo para desarrollar una infección quirúrgica tras hemiartroplastia y sus posibles métodos de prevención y recomendaron el uso de cementos con antibiótico2. La comorbilidad del paciente (obesidad, enfermedad hepática, edad avanzada), las condiciones intraoperatorias (cirujanos noveles, tiempo prolongado de cirugía o implantes no cementados) y el manejo postoperatorio (hospitalización prolongada, hematoma, uso prolongado de drenajes o sondajes vesicales repetidos) fueron identificados como factores de riesgo en el desarrollo de infección quirúrgica. Recientemente, Crego et al.22 demostraron que la clase funcional ASA y la edad avanzada son factores independientes en la obtención de peores resultados, ya que aumentan las complicaciones y la mortalidad tras la cirugía en pacientes ancianos con fractura de cadera.
Sanz-Ruiz et al.23, en un estudio comparativo de 2.518 pacientes intervenidos con prótesis total o parcial de cadera y prótesis de rodilla, analizan la disminución del riesgo relativo de una infección protésica al usar cemento con antibiótico vs. sin antibiótico, con una disminución global del riesgo del 57% (p=0,001) a favor del cemento con antibiótico y un 72,6% en concreto en el caso de la artroplastia de cadera (parcial o total) (p=0,019). Posteriormente, en el cálculo de costes, el uso de cemento con antibiótico supone un ahorro de 1.123.846 € (992 € por paciente), al producirse un descenso en la tasa de infecciones.
En nuestro estudio se observó un 55,3% de disminución de riesgo de desarrollar infección tardía en el grupo que recibió cemento con antibiótico (IC 95%: 6,2- 78,7%) respecto a los que no habían recibido cemento con antibiótico (p=0,0025). El grupo tratado con cemento con antibiótico costó de media 14.127,54 € por paciente, mientras que el grupo con cemento sin antibiótico representó un coste medio de 17.632,81 € por paciente.
Algunos de los posibles problemas que podría presentar el uso de cementos con antibiótico según sus detractores sería el desarrollo de resistencia bacteriana24, dada la exposición de concentraciones subinhibitorias de antibiótico prolongadas en el tiempo25. También resulta fuente de preocupación si las propiedades mecánicas del cemento26 pueden verse afectadas. En cuanto a la toxicidad o alergias derivadas de su uso, son muy escasas las publicaciones al respecto y hacen referencia a reportes aislados de hipersensibilidad27,28. En nuestro estudio no encontramos ningún efecto adverso o alergia en relación con el uso de cemento con antibiótico.
Recientemente, Sprowson et al.29 realizaron un estudio cuasialeatorizado para comparar la efectividad de cementos con antibiótico dual con acción sinérgica (1g de clindamicina + 1g de gentamicina) vs. simple (0,5g de gentamicina) en pacientes con fractura intracapsular de cadera: el resultado fue una disminución en las tasas de infección quirúrgica sin aumento de las complicaciones. No obstante, son necesarios más estudios para determinar las dosis óptimas de antibiótico y su efecto sobre las características mecánicas del cemento.
Resulta llamativo que, a pesar de los datos a favor del uso de cemento con antibiótico para la prevención de infecciones, la Food and Drug Administration apruebe únicamente su uso en el segundo tiempo de reimplantación en el recambio de una prótesis previamente infectada12,30. Debemos, además, tener en cuenta las particularidades epidemiológicas y el distinto coste de comercialización de los cementos con antibiótico en otros países tales como Estados Unidos, en lo que Sanz-Ruiz describe como «la paradoja transatlántica», lo que hace no extrapolables los resultados23.
Nuestro trabajo presenta varias limitaciones que deben ser mencionadas. Por un lado, su naturaleza retrospectiva y el escaso número de pacientes obtenidos en la muestra. Además, cabe destacar el desbalance del grupo que recibió cemento sin antibiótico (n=147) vs. con antibiótico (n=94) y haber empleado antibiótico procedente de 2casas comerciales distintas.
ConclusionesLa fortaleza de nuestro trabajo reside en la demostración del uso de cemento con antibiótico como factor protector en el desarrollo de infección quirúrgica tardía: es uno de los pocos estudios que tienen en cuenta las particularidades de la población con fractura de cadera y aborda, además, un estudio epidemiológico de los pacientes que ingresaron por este motivo.
A pesar de que nuestro estudio de costes se trata de un piloto y no pretende ser definitorio, sí que resulta muy ilustrativo el gran beneficio obtenido a cambio de incrementar el gasto en apenas 20 € por paciente.
Dados los altos costes conocidos y las repercusiones devastadoras de una infección protésica, el equipo investigador recomienda el uso de cemento con antibiótico como profilaxis en la cirugía protésica primaria en pacientes con fractura intracapsular de cadera.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.