Analizar las diferencias en el manejo de las fracturas de tobillo entre cirujanos ortopédicos/traumatólogos y especialistas en enfermedad de pie y tobillo.
Material y métodoSe realizó una encuesta vía correo electrónico que planteaba cuestiones controvertidas a propósito del análisis de 5 casos clínicos de diferentes fracturas de tobillo a cirujanos ortopédicos del país.
ResultadosSetenta y dos cirujanos respondieron la encuesta (tasa de respuesta del 24,2%): 37 especialistas en pie y tobillo y 35 cirujanos ortopédicos no especialistas. En el caso de la fractura trimaleolar, el 40,5% de los especialistas solicitarían una tomografía computarizada frente al 14% de los no especialistas (p=0,01). El 94% de todos los que respondieron sintetizaría el maléolo posterior; el 91% de los no especialistas, con tornillos vía anteroposterior, mientras que el 43% de los especialistas utilizarían la vía posteroanterior, bien con placa o con tornillos (p=0,006). No se hallaron diferencias entre grupos en el tratamiento de las lesiones sindesmales (p>0,05). En las fracturas transindesmales (B de Weber) con signos de inestabilidad medial, el 54% de los no especialistas revisarían el ligamento lateral interno frente a solo el 32% de los especialistas (p=0,06).
ConclusionesLos especialistas en pie y tobillo solicitan más pruebas complementarias para el diagnóstico de las fracturas de tobillo. A su vez, utilizan una mayor diversidad de técnicas quirúrgicas en la síntesis de los maléolos posterior (vía posterior-placas) y medial (cerclajes). Por último, indican una menor tasa de revisión del ligamento lateral interno.
To analyse the differences in the management of ankle fractures between orthopaedic/trauma surgeons and foot and ankle specialists.
Material and methodAn e-mail survey was performed asking some of the country's orthopaedic surgeons controversial questions regarding the analysis of 5 clinical cases of different ankle fractures.
ResultsSeventy-two surgeons responded to the questionnaire (response rate of 24.2%): 37 foot and ankle specialists and 35 non-specialist orthopaedic surgeons. For trimalleolar fracture, 40.5% of the specialists would request a computed tomography scan compared to 14% of the non-specialists (P=.01). Ninety-four percent of all the respondents would synthesise the posterior malleolus; 91% of the non-specialists would use an antero-posterior approach, either with a plate or with screws (P=.006). No differences were found between groups in the treatment of syndesmotic injuries (P>.05). For trans-syndesmotic fracture (Weber B) with signs of medial instability, 54% of the non-specialists would revise the internal lateral ligament compared to only 32% of the specialists (P=.06).
ConclusionsThe foot and ankle specialists ask for more complementary tests to diagnose ankle fractures. In turn, they use a greater diversity of surgical techniques in synthesis of the posterior malleolus (posterior plate) and the medial malleolus (cerclage wires). Finally, they indicated a lower revision rate of the internal lateral ligament.
Las fracturas de tobillo son lesiones muy prevalentes, considerándose las fracturas intraarticulares más frecuentes en una articulación de carga y llegando a representar el 9% de todas las fracturas del esqueleto1. Presentan, a su vez, una amplia variabilidad en cuanto al tipo de lesión y a su tratamiento2. A pesar de la superespecialización a la que tiende la cirugía ortopédica, la frecuencia de este tipo de fractura en la práctica diaria hace que en su manejo participen diversos tipos de profesionales, desde cirujanos ortopédicos generales hasta especialistas en pie y tobillo, o especialistas en traumatología. Este hecho, junto con la diversidad de factores que influyen en la toma de decisiones para cada tipo de lesión, condiciona que en la actualidad estén en discusión algunos aspectos tanto del diagnóstico como de las opciones quirúrgicas y los protocolos postoperatorios a seguir.
La bibliografía existente no permite establecer guías de actuación clínica basadas en la evidencia científica al respecto de fracturas tales como las que afectan al maléolo posterior tibial o a la sindesmosis tibioperonea3,4. Tampoco están establecidos aspectos de manejo postoperatorio, como el tiempo ideal de descarga, para este tipo de lesiones5.
El objetivo del presente estudio es analizar las diferencias en el manejo de las fracturas de tobillo entre cirujanos ortopédicos/traumatólogos y especialistas en enfermedad de pie y tobillo.
Material y métodoPara el presente estudio se desarrolló una encuesta a través de la plataforma online: www.surveymonkey.com. La primera parte del cuestionario consistía en 2 preguntas demográficas básicas: 1) si el encuestado pertenecía o no a una unidad especializada en enfermedad de pie y tobillo, y 2) cuántos años de experiencia tenía el profesional encuestado.
En una segunda parte se preguntaba por la clasificación o clasificaciones de fracturas de tobillo que el encuestado utilizaba en su práctica diaria.
La tercera parte de la encuesta constaba de 24 ítems: 18 preguntas sobre 5 casos de fractura de tobillo seleccionados para representar diferentes patrones de lesión susceptibles de plantear cuestiones controvertidas en cuanto a su manejo, y 6 cuestiones generales sobre el abordaje de las lesiones de la sindesmosis tibioperonea.
Los casos incluían las radiografías simples de la fractura y se presentaban en el contexto de un paciente joven, activo y sin antecedentes patológicos de interés.
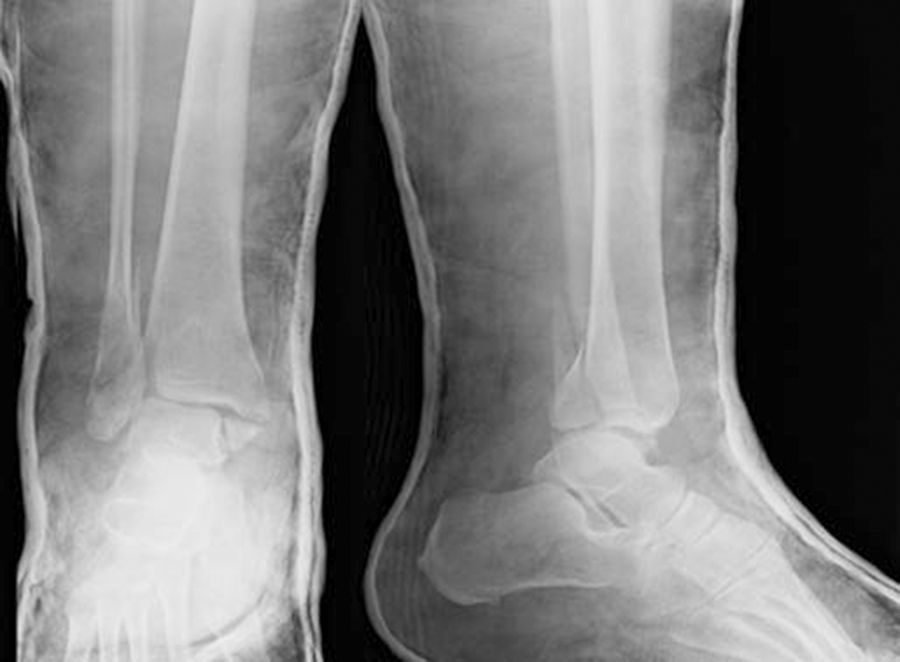
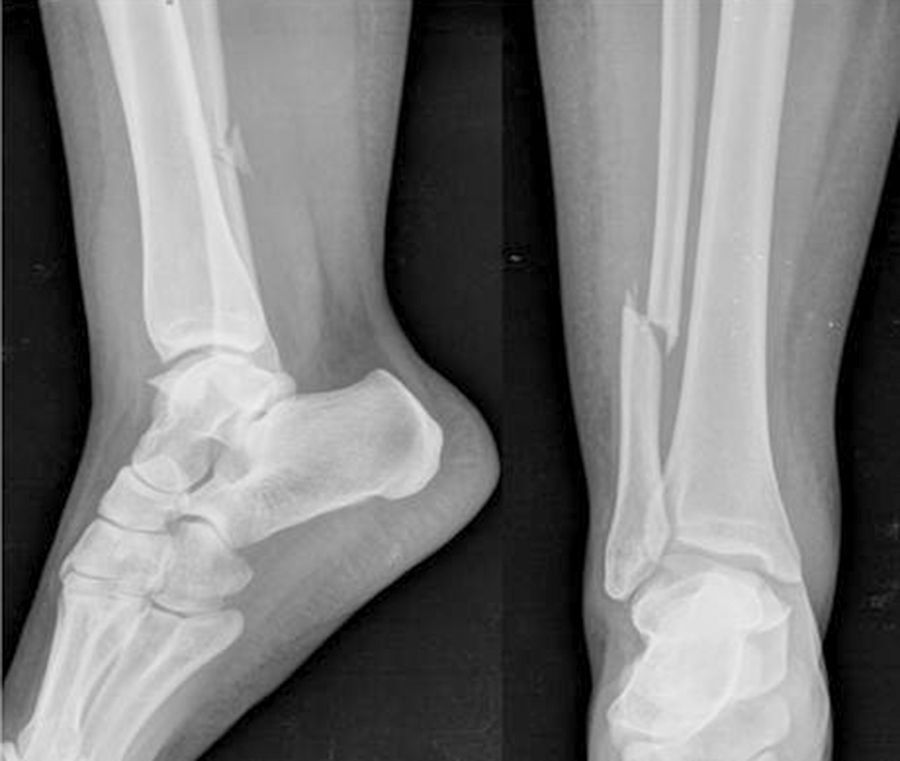
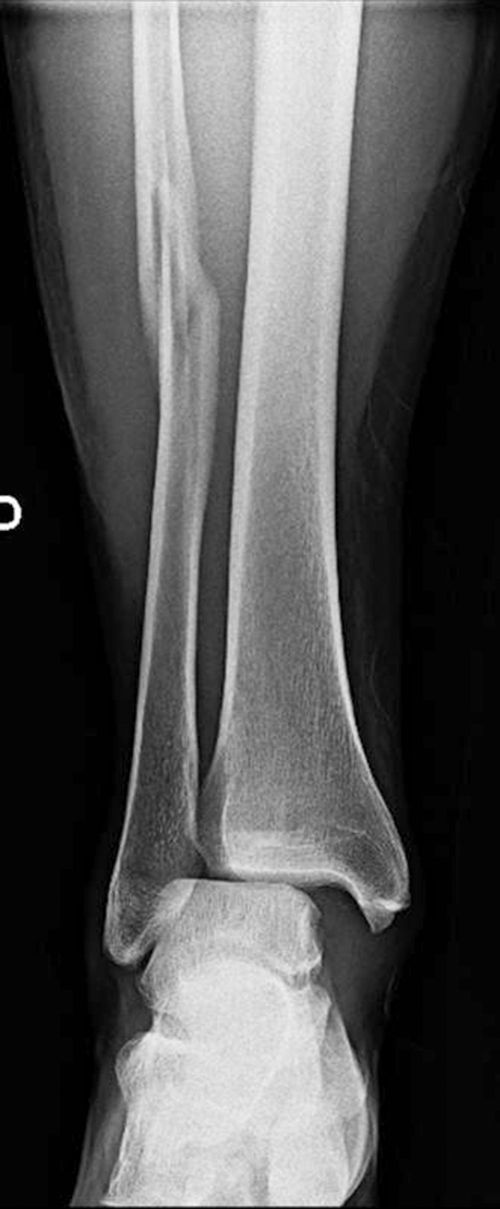
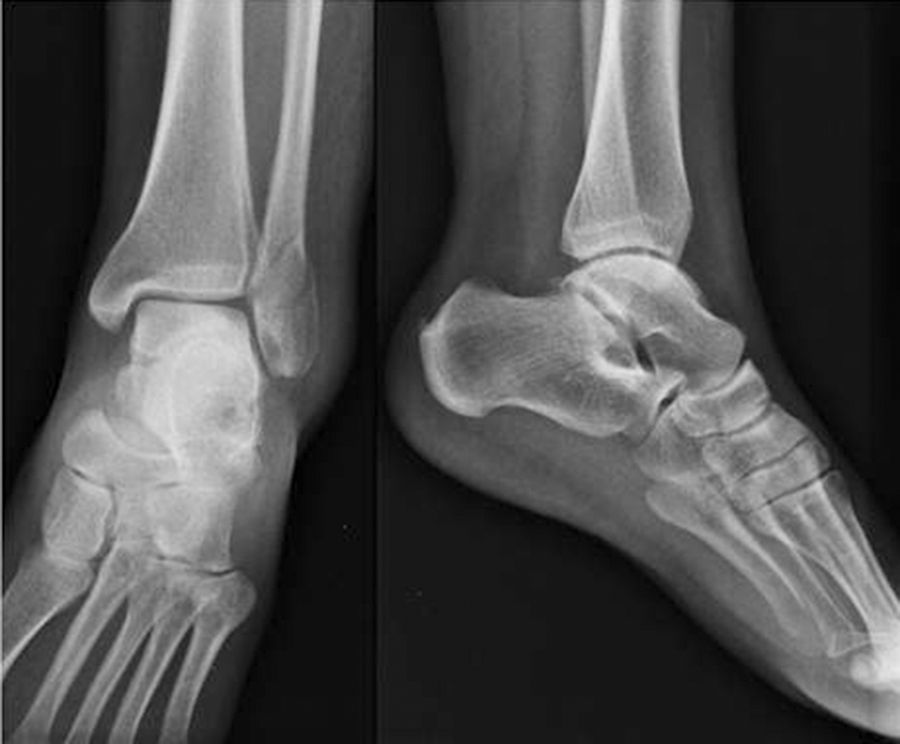
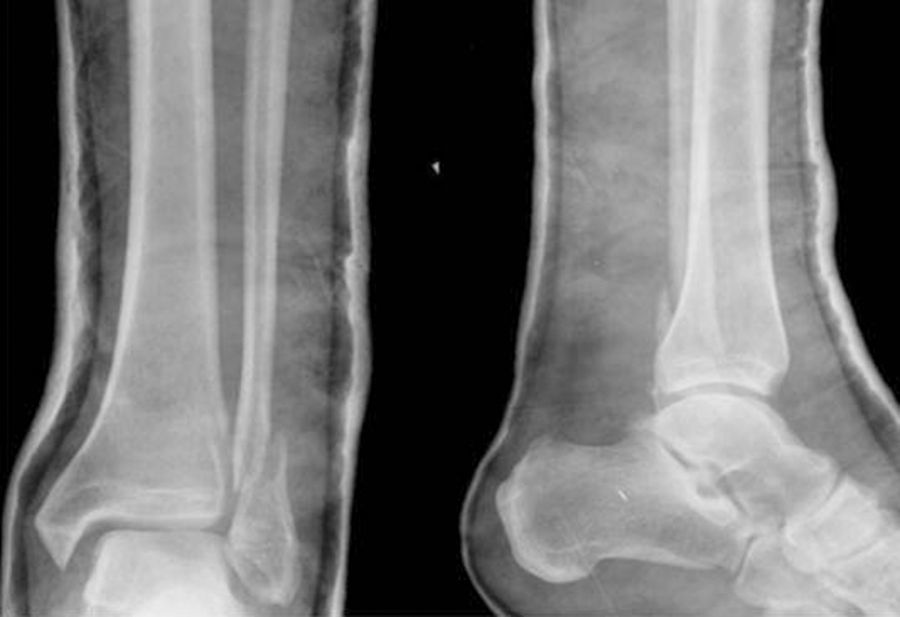
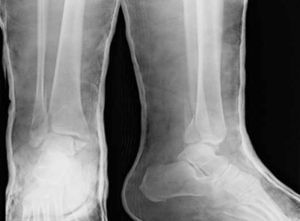
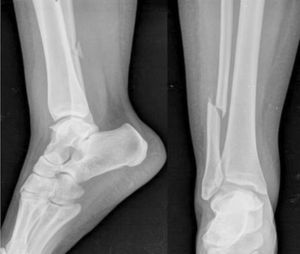
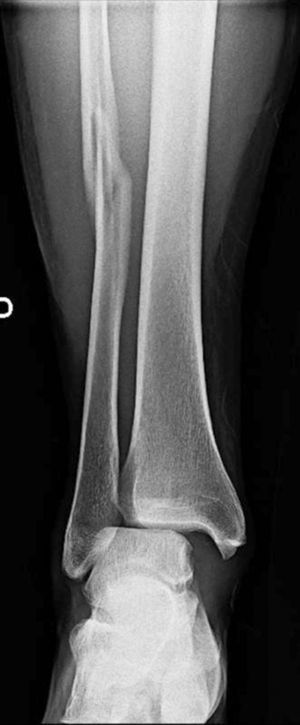
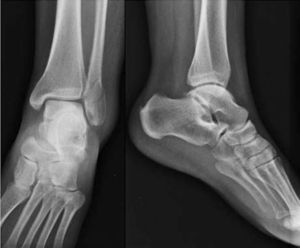
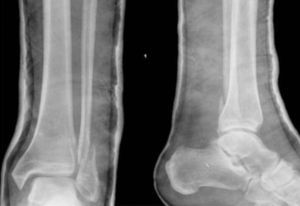
El caso 1 consistía en una fractura trimaleolar con un fragmento maleolar posterior afectando aproximadamente al 40% de la superficie articular (fig. 1). El caso 2 presentaba una fractura suprasindesmal tipo Dupuytren (fig. 2) y el caso 3 una fractura suprasindesmal espiroidea de peroné con lesión asociada de la sindesmosis tibioperonea, la membrana interósea y el ligamento deltoideo, o tipo Maisonneuve (fig. 3). El caso 4 tenía una fractura transindesmal de peroné no desplazada (fig. 4). Por último, el caso 5 mostraba una fractura transindesmal de peroné desplazada con aumento del espacio tibioastragalino medial (fig. 5).
Se envió un correo electrónico con el enlace a la encuesta a 300 cirujanos ortopédicos de 7 centros hospitalarios del país y a todos los miembros del grupo de Cirugía de Pie y Tobillo de Barcelona. Entre enero y junio del 2015, 75 médicos respondieron la encuesta, lo que supone una tasa de respuesta del 25% (75/300); pero del total, 3 profesionales remitieron una respuesta incompleta, por lo que la tasa de respuesta efectiva finalmente fue del 24,2% (72/297).
El análisis estadístico se realizó mediante el test chi-cuadrado para datos emparejados y el test exacto de Fisher para variables dicotómicas del paquete SPSS, con un nivel de significación estadística de p<0,05.
ResultadosSe obtuvo la respuesta de 37 especialistas en pie y tobillo (51,4%) y 35 cirujanos ortopédicos no especialistas (48,6%). La experiencia laboral de la muestra fue de 13 años de media (rango 1-20 años).
La clasificación de fractura de tobillo más utilizada por los encuestados fue la de Weber–el 71% de los profesionales encuestados refieren utilizarla–, seguida por la clasificación de la Arbeitsgemeinschaft für Osteosynthesefragen (AO) (53%) y la de Lauge-Hansen (49%). Asimismo, el 73% de los especialistas y el 71% de los no especialistas utilizaban más de una clasificación de las propuestas en la encuesta. No se evidenciaron diferencias significativas en las clasificaciones utilizadas entre los especialistas y no especialistas en pie y tobillo (figs. 1–5).
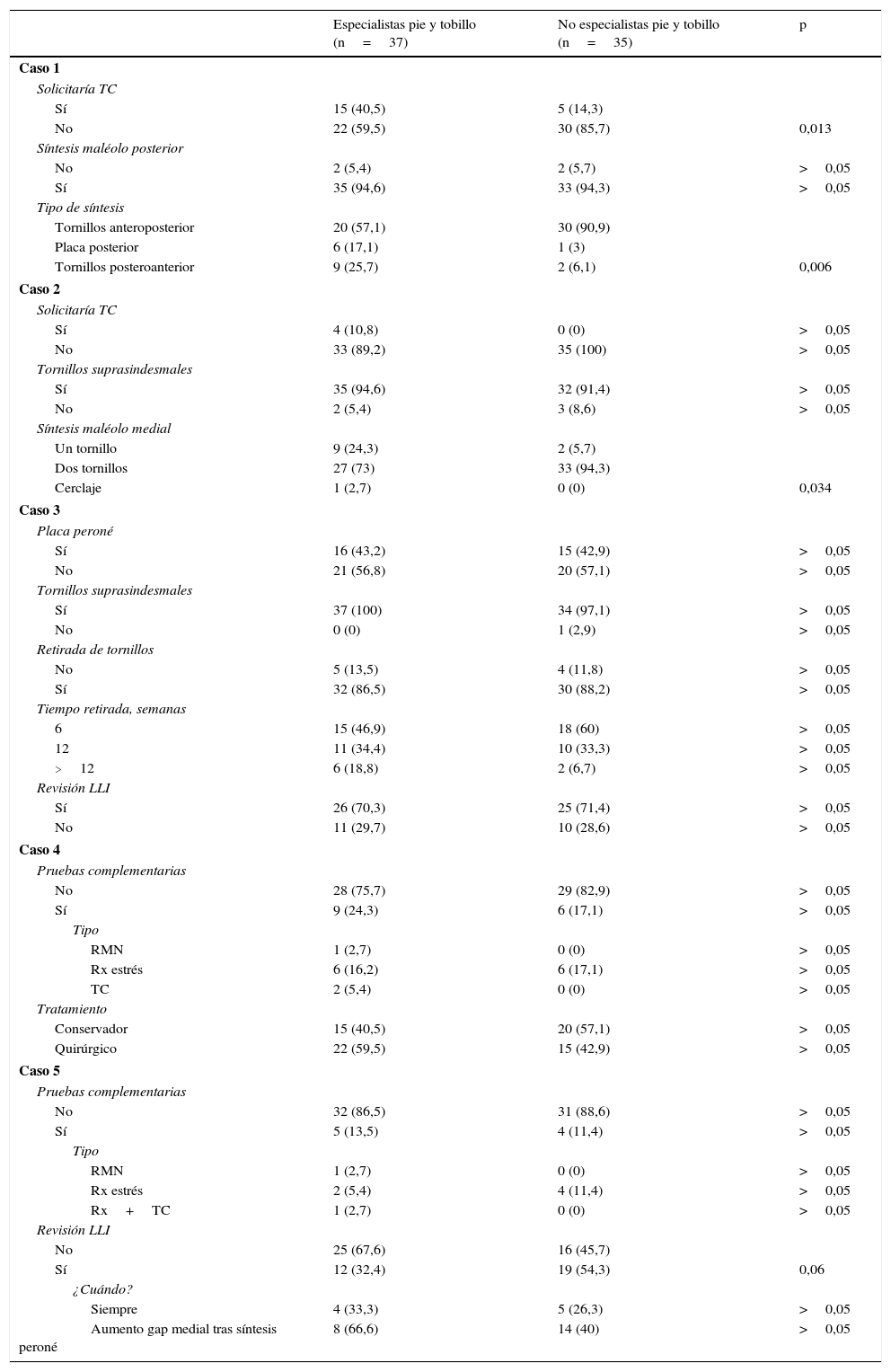
Los resultados de las diferentes preguntas se muestran en las tablas 1 y 2, separados específicamente por especialistas y no especialistas en enfermedad de pie y tobillo.
Cuestiones sobre casos clínicos (1-5)
| Especialistas pie y tobillo (n=37) | No especialistas pie y tobillo (n=35) | p | |
|---|---|---|---|
| Caso 1 | |||
| Solicitaría TC | |||
| Sí | 15 (40,5) | 5 (14,3) | |
| No | 22 (59,5) | 30 (85,7) | 0,013 |
| Síntesis maléolo posterior | |||
| No | 2 (5,4) | 2 (5,7) | >0,05 |
| Sí | 35 (94,6) | 33 (94,3) | >0,05 |
| Tipo de síntesis | |||
| Tornillos anteroposterior | 20 (57,1) | 30 (90,9) | |
| Placa posterior | 6 (17,1) | 1 (3) | |
| Tornillos posteroanterior | 9 (25,7) | 2 (6,1) | 0,006 |
| Caso 2 | |||
| Solicitaría TC | |||
| Sí | 4 (10,8) | 0 (0) | >0,05 |
| No | 33 (89,2) | 35 (100) | >0,05 |
| Tornillos suprasindesmales | |||
| Sí | 35 (94,6) | 32 (91,4) | >0,05 |
| No | 2 (5,4) | 3 (8,6) | >0,05 |
| Síntesis maléolo medial | |||
| Un tornillo | 9 (24,3) | 2 (5,7) | |
| Dos tornillos | 27 (73) | 33 (94,3) | |
| Cerclaje | 1 (2,7) | 0 (0) | 0,034 |
| Caso 3 | |||
| Placa peroné | |||
| Sí | 16 (43,2) | 15 (42,9) | >0,05 |
| No | 21 (56,8) | 20 (57,1) | >0,05 |
| Tornillos suprasindesmales | |||
| Sí | 37 (100) | 34 (97,1) | >0,05 |
| No | 0 (0) | 1 (2,9) | >0,05 |
| Retirada de tornillos | |||
| No | 5 (13,5) | 4 (11,8) | >0,05 |
| Sí | 32 (86,5) | 30 (88,2) | >0,05 |
| Tiempo retirada, semanas | |||
| 6 | 15 (46,9) | 18 (60) | >0,05 |
| 12 | 11 (34,4) | 10 (33,3) | >0,05 |
| >12 | 6 (18,8) | 2 (6,7) | >0,05 |
| Revisión LLI | |||
| Sí | 26 (70,3) | 25 (71,4) | >0,05 |
| No | 11 (29,7) | 10 (28,6) | >0,05 |
| Caso 4 | |||
| Pruebas complementarias | |||
| No | 28 (75,7) | 29 (82,9) | >0,05 |
| Sí | 9 (24,3) | 6 (17,1) | >0,05 |
| Tipo | |||
| RMN | 1 (2,7) | 0 (0) | >0,05 |
| Rx estrés | 6 (16,2) | 6 (17,1) | >0,05 |
| TC | 2 (5,4) | 0 (0) | >0,05 |
| Tratamiento | |||
| Conservador | 15 (40,5) | 20 (57,1) | >0,05 |
| Quirúrgico | 22 (59,5) | 15 (42,9) | >0,05 |
| Caso 5 | |||
| Pruebas complementarias | |||
| No | 32 (86,5) | 31 (88,6) | >0,05 |
| Sí | 5 (13,5) | 4 (11,4) | >0,05 |
| Tipo | |||
| RMN | 1 (2,7) | 0 (0) | >0,05 |
| Rx estrés | 2 (5,4) | 4 (11,4) | >0,05 |
| Rx+TC | 1 (2,7) | 0 (0) | >0,05 |
| Revisión LLI | |||
| No | 25 (67,6) | 16 (45,7) | |
| Sí | 12 (32,4) | 19 (54,3) | 0,06 |
| ¿Cuándo? | |||
| Siempre | 4 (33,3) | 5 (26,3) | >0,05 |
| Aumento gap medial tras síntesis peroné | 8 (66,6) | 14 (40) | >0,05 |
LLI: ligamento lateral interno; RMN: resonancia magnética nuclear; Rx: radiografía; TC: tomografía computarizada.
Los datos se muestran como número de respuestas, con el valor de porcentaje entre paréntesis. Se realizó un análisis mediante un test de chi-cuadrado.
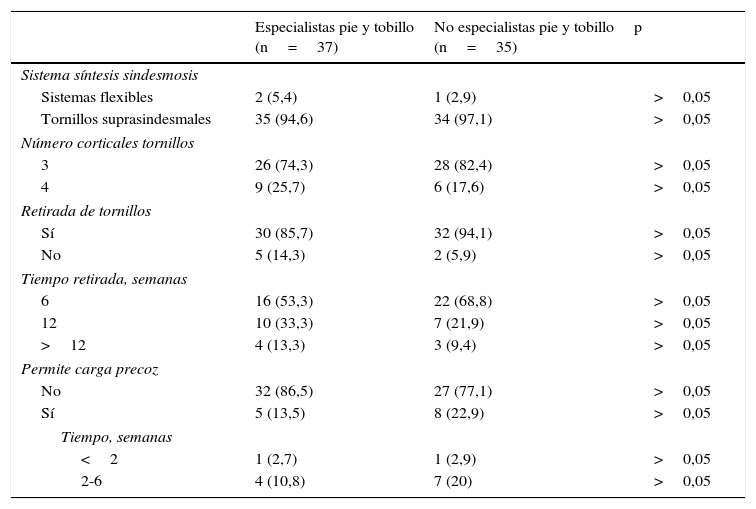
Manejo de las lesiones de la sindesmosis tibioperonea
| Especialistas pie y tobillo (n=37) | No especialistas pie y tobillo (n=35) | p | |
|---|---|---|---|
| Sistema síntesis sindesmosis | |||
| Sistemas flexibles | 2 (5,4) | 1 (2,9) | >0,05 |
| Tornillos suprasindesmales | 35 (94,6) | 34 (97,1) | >0,05 |
| Número corticales tornillos | |||
| 3 | 26 (74,3) | 28 (82,4) | >0,05 |
| 4 | 9 (25,7) | 6 (17,6) | >0,05 |
| Retirada de tornillos | |||
| Sí | 30 (85,7) | 32 (94,1) | >0,05 |
| No | 5 (14,3) | 2 (5,9) | >0,05 |
| Tiempo retirada, semanas | |||
| 6 | 16 (53,3) | 22 (68,8) | >0,05 |
| 12 | 10 (33,3) | 7 (21,9) | >0,05 |
| >12 | 4 (13,3) | 3 (9,4) | >0,05 |
| Permite carga precoz | |||
| No | 32 (86,5) | 27 (77,1) | >0,05 |
| Sí | 5 (13,5) | 8 (22,9) | >0,05 |
| Tiempo, semanas | |||
| <2 | 1 (2,7) | 1 (2,9) | >0,05 |
| 2-6 | 4 (10,8) | 7 (20) | >0,05 |
Los datos se muestran como número de respuestas, con el valor de porcentaje entre paréntesis. Se realizó un análisis mediante un test de chi-cuadrado.
En el caso de la fractura trimaleolar (caso 1), el 40,5% de los especialistas solicitarían una tomografía computarizada (TC) frente al 14% de los no especialistas, siendo esta diferencia significativa (p=0,01). El 94% de los encuestados sintetizaría el maléolo posterior, sin diferencias entre grupos, excepto que los especialistas utilizaban una mayor variedad de técnicas para dicha síntesis. Así, el 91% de los no especialistas optaba por utilizar tornillos vía anteroposterior, mientras que el 43% de los especialistas utilizarían la vía posteroanterior, bien con placa, bien con tornillos (p=0,006).
En cuanto al caso 2, la fractura suprasindesmal de peroné tipo Dupuytren, el 93% de los cirujanos colocarían tornillos suprasindesmales, sin hallarse diferencias entre los 2 grupos. En cambio, sí existen diferencias respecto al tipo de síntesis utilizada en el maléolo tibial medial. Mientras los no especialistas utilizan mayoritariamente 2 tornillos de esponjosa (94%), los especialistas lo hacen en un 73%, usando otras opciones como un solo tornillo o un cerclaje en el resto de las ocasiones (p=0,03). En este tipo de fractura, solo el 11% de los especialistas solicitarían una TC.
En la fractura tipo Maisonneuve (caso 3) no hallamos diferencias entre grupos en las cuestiones planteadas. El 43% de los encuestados realizaría osteosíntesis con placa en el peroné (p=0,97), el 71% revisaría el ligamento lateral interno (p=0,91) y el 99% colocaría tornillos suprasindesmales (p=0,48). La retirada de dichos tornillos la realiza un 87% de los encuestados, la mayoría a las 6 semanas, sin diferencias entre grupos (p=0,4).
En el caso 4, la fractura transindesmal de peroné no desplazada, el 24% de los especialistas solicitarían pruebas complementarias frente al 17% de los no especialistas (p=0,45). De entre las opciones planteadas (TC, RMN y radiografía de estrés), el 80% se decantaban por una radiografía de estrés. En cuanto al tratamiento adecuado para este tipo de fractura, el 60% de los especialistas consideran un tratamiento quirúrgico frente al 40,5% de los no especialistas, sin hallarse significación estadística (p=0,16).
En el último caso clínico, una fractura transindesmal de peroné con desplazamiento y aumento del espacio tibioastragalino medial (caso 5), el 13,5% de los especialistas solicitarían pruebas complementarias frente al 11,4% de los no especialistas. De nuevo, de entre las opciones planteadas, la mayoría prefería una radiografía de estrés. Al ser interrogados sobre si revisarían de inicio el ligamento lateral interno, el 54% de los no especialistas lo revisarían de entrada frente a solo el 32% de los especialistas (p=0,06). Dicha revisión la llevarían a cabo mayoritariamente solo si existiera un aumento del espacio medial tras la síntesis del peroné (74 frente a 66%). Únicamente el 14 y el 11%, respectivamente, lo revisarían en todos los casos.
En cuanto al análisis de las preguntas sobre aspectos generales del manejo de las lesiones sindesmales, la mayoría de los cirujanos utilizan tornillos para la síntesis de la sindesmosis. Solo el 5,5% de los especialistas utilizan sistemas flexibles, frente al 3% de los no especialistas (p=1). En cuanto al número de corticales sintetizadas con los tornillos, el 78% de los encuestados sintetiza 3 corticales, sin diferencias entre grupos (p=0,42). Tampoco se mostraron diferencias entre especialistas y no especialistas en la retirada de los tornillos: la realizan el 86 y el 94%, respectivamente (p=0,43). Los tornillos suprasindesmales son retirados por la mayoría de los cirujanos a las 6 semanas (53% de los especialistas frente al 69% de los no especialistas). El resto los retiran pasadas 12 semanas (31 frente a 47%, respectivamente; p=0,53). Por último, solo el 13,5% de los especialistas permite una carga precoz, mientras que el 23% de los no especialistas sí permite un apoyo antes de las 6 semanas (p=0,66).
DiscusiónLa presente encuesta muestra las preferencias diagnóstico-terapéuticas en el manejo de las fracturas de tobillo en nuestro medio, evidenciando a su vez que los especialistas en cirugía de pie y tobillo solicitan un mayor número de pruebas diagnósticas y barajan un mayor abanico de técnicas quirúrgicas respecto al resto de los cirujanos ortopédicos.
En la bibliografía, las encuestas similares en las que participan especialistas y no especialistas en pie y tobillo solo abordan un tipo concreto de lesión o aspecto del tratamiento, como son las lesiones sindesmales o el período de descarga. Además, la mayoría de ellas no analizan las diferencias entre tipos de especialista5,6.
El tratamiento de las fracturas de maléolo posterior es por sí solo el objetivo de una encuesta realizada por Gardner et al. entre miembros de la Orthopaedic Trauma Association y de la American Orthopaedic Foot and Ankle Society7. Se trata de un cuestionario online basado en 5 casos clínicos con una tasa de respuesta del 20%, similar al de nuestro trabajo. En cambio, la muestra de 401 encuestados presenta una mayor heterogeneidad: el 50% de los participantes son especialistas en pie y tobillo, el 24% en traumatología, el 2% en ambas subespecialidades y el 24% en ninguna de las 2. A diferencia del presente estudio, muestra una mayor preferencia de los especialistas en traumatología por la reducción abierta por vía posterolateral y fijación mediante placa posterior que los miembros de la American Orthopaedic Foot and Ankle Society en las fracturas que afectan al maléolo posterior.
Swart et al. realizan una encuesta entre 702 miembros de la Orthopaedic Trauma Association (34%) y de la American Orthopaedic Foot and Ankle Society (67%) a través de una plataforma online sobre el período de descarga a seguir tras la síntesis de 3 tipos de fractura de tobillo en diferentes tipos de pacientes. Con una tasa de respuesta del 31%, presenta una amplia variabilidad de resultados, influidos principalmente por el tipo de lesión y la comorbilidad del paciente, pero no analiza los resultados por tipo de especialista5.
En los Países Bajos, Schepers et al. recogen mediante una encuesta vía postal remitida a 86 hospitales, la respuesta de 207 especialistas en traumatología y 281 cirujanos ortopédicos respecto al tratamiento de las lesiones de la sindesmosis, con una tasa de respuesta del 74%. Sus resultados son comparables con los establecidos por la bibliografía previa, excepto la mayor tasa de retirada de material. La única diferencia entre ambos grupos es la mayor utilización de tornillos de 4,5mm para la estabilización de la sindesmosis por parte de los cirujanos ortopédicos en comparación con los especialistas en traumatología8. En el presente trabajo no hallamos diferencias entre los profesionales de ambas subespecialidades en cuanto a los aspectos técnicos de la estabilización de la sindesmosis (número de corticales, retirada de tornillos o tiempo de descarga).
En cuanto a la revisión del ligamento deltoideo en aquellas fracturas tipo B de Weber con aumento del espacio tibioastragalino medial, los trabajos que revisan la evidencia científica al respecto apuntan a que no es imprescindible la reparación directa del mismo tras la correcta síntesis del peroné9–11. No hemos encontrado referencias en la bibliografía que determinen la actitud terapéutica en estos controvertidos casos teniendo en cuenta la especialidad del cirujano. En el presente estudio son precisamente los cirujanos de pie y tobillo los que en menor grado indicarían la revisión del ligamento deltoideo. Esto podría estar en relación con la mayor actualización de estos subespecialistas en las fracturas de tobillo.
En cuanto a las pruebas complementarias preoperatorias, recientemente Gibson et al. han observado que más de un 25% de los cirujanos cambia su estrategia terapéutica después de analizar las imágenes de TC, por lo que recomiendan su utilización en la planificación de todas las fracturas trimaleolares12. Esto iría en concordancia con el hecho de que casi la mitad de los cirujanos de pie y tobillo en el presente estudio solicitarían una TC en dicho tipo de lesiones.
La respuesta a encuestas suele suponer una actividad de baja prioridad para los profesionales sanitarios con una importante carga asistencial13. En concreto, los cirujanos suelen caracterizarse por sus bajas tasas de respuesta, que oscilan alrededor del 20-30%6,14. Pese a que una tasa baja de respuesta supone una menor validez externa (idealmente, más de un 70%)15, este tipo de estudio permite establecer actitudes y tendencias en cuanto al manejo de diferentes aspectos en la práctica clínica.
Aunque generalmente se acepta la revisión sistemática de estudios prospectivos aleatorizados como la fuente de mayor evidencia para las guías terapéuticas, la escasez de dicho tipo de estudios en cirugía conlleva que en la práctica clínica diaria nuestras decisiones no estén basadas en un alto nivel de evidencia16. Pese a ello, Eddy estableció que las estrategias terapéuticas consensuadas en más del 95% pueden describirse como estándares cuando no existe un gran nivel de evidencia17. De las diversas cuestiones planteadas en el presente estudio, solo la indicación de tornillos suprasindesmales en las fracturas tipo Maisonneuve y la utilización de tornillos como método para la fijación de la sindesmosis tibioperonea alcanzan dicho consenso (en ambos subgrupos de cirujanos) y pueden considerarse así práctica clínica estándar en el manejo de las fracturas de tobillo entre la población encuestada.
Si los participantes de una encuesta pertenecen a una región concreta, esto puede condicionar un sesgo y hacer los resultados no extrapolables. En cambio, una encuesta a nivel nacional, como la presente, comporta una mayor validez a la hora de hacer extensivos los resultados, pero lleva asociada una menor tasa de respuesta8,12,18. Así, la baja tasa de respuesta obtenida (24,2%) supondría la limitación principal de nuestro trabajo.
ConclusionesLos resultados de esta encuesta, que abarca diferentes tipos de fractura de tobillo, demuestran que los especialistas en pie y tobillo solicitan más pruebas complementarias en el diagnóstico. A su vez, utilizan una mayor diversidad de técnicas quirúrgicas en la síntesis de los maléolos posterior y medial. Por último, indican una menor tasa de revisión del ligamento lateral interno tras una correcta síntesis del peroné en las fracturas tipo B de Weber.
Nivel de evidenciaNivel de evidencia iv.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.