El objetivo de este estudio es evaluar los resultados del tratamiento del fracaso de la osteosíntesis en fracturas del fémur proximal mediante artroplastia de cadera con vástago convencional.
Material y métodosEstudio retrospectivo de 17 pacientes (edad media 76 años), en las que se implantó una prótesis de cadera tras haber fracasado la osteosíntesis de una fractura pertrocantérica, entre 1997 y 2011. En todos los casos se implantó un vástago femoral convencional. El seguimiento medio fue de 6 años (1-14 años). Se ha evaluado el dolor, la movilidad y la marcha (Merle d’Aubigné) y el resultado funcional (Barthel), así como la estabilidad radiológica del implante según los criterios de Harris y de Engh.
ResultadosExcluyendo un caso de exitus (6%) y una infección tratada mediante artroplastia de resección tipo Girdlestone, a los 6 meses de la cirugía protésica todos los pacientes habían recuperado la deambulación autónoma. El 87% presentaban dolor leve en su cadera o no tenían dolor. Tras las 2 cirugías el Barthel medio había disminuido en 15 puntos (de 81 a 66). Únicamente se ha observado un caso de aflojamiento aséptico del vástago femoral (6%).
DiscusiónLa artroplastia de cadera es un procedimiento efectivo en el rescate del fracaso de la osteosíntesis de fracturas proximales de fémur. Permite un rápido alivio del dolor y una eficaz recuperación funcional, aunque la morbimortalidad asociada es elevada. La utilización de vástagos convencionales y no vástagos largos de revisión permite simplificar la cirugía y disminuir el tiempo quirúrgico.
The purpose of this study is to evaluate the results and complications of hip arthroplasty with conventional stem performed as a salvage procedure after the failed treatment of an intertrochanteric hip fracture.
Material and methodsBetween 1997 and 2011, 17 patients with a mean age of 76 years were treated with hip arthroplasty for failed treatment of intertrochanteric hip fracture. In all cases a conventional stem was used. The mean follow-up was 6 years (range 1-14 years). Pain, range of motion (Merle d’Aubigné) and functional results (Barthel), as well as implant fixation (Harris and Engh), were evaluated during the follow-up.
ResultsExcept for one case of death (6%) and one case of infection (Girdlestone arthroplasty), all patients were able to walk independently at 6 months. The majority of the patients (87%) had no or mild pain. After 2 surgeries (osteosynthesis and hip arthroplasty) the mean Barthel Score had decreased from 81 to 66 points. Just one case (6%) of stem loosening has been observed.
DiscussionIn older patients, prosthetic replacement after failed proximal femoral fixation is a reliable salvage option. Most patients have good pain relief and functional improvement, although the rate of perioperative medical complications is high. Surgery is less demanding and the operating time is shorter when conventional femoral stems are used.
La incidencia de las fracturas de fémur proximal en el anciano ha experimentado un aumento progresivo en las últimas décadas. El tratamiento de elección en la mayor parte de los casos es quirúrgico, mediante sistemas de tornillo-placa y enclavado endomedular anterógrado1.
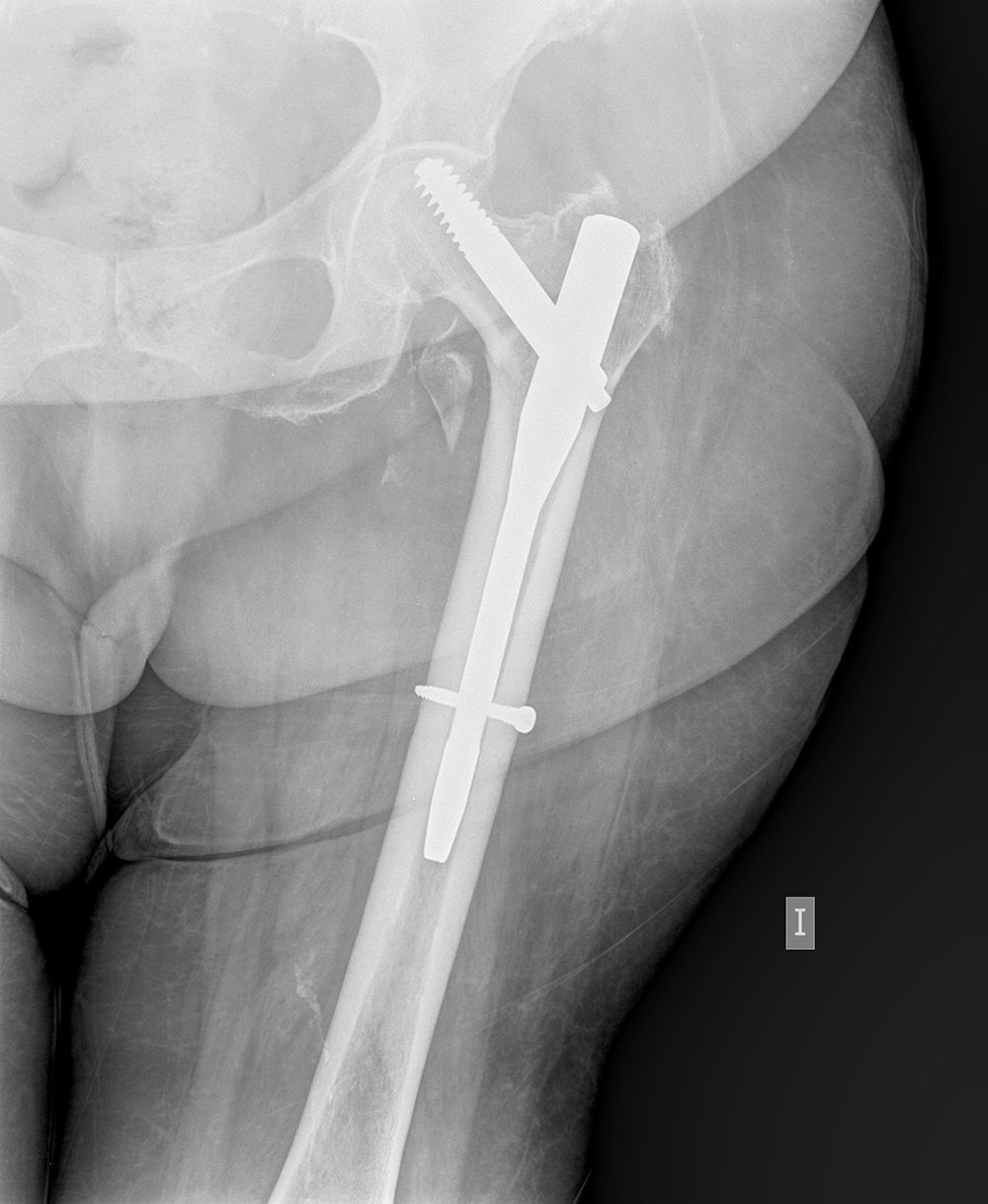
El porcentaje de fracasos es variable, según las diferentes series publicadas2. Si bien algunos autores como Baumgaertner et al. han publicado tasas de éxito próximas al 100%; en otras series, como la de Haidukewych et al. el fracaso puede ser de hasta un 56% en determinados tipos de fractura. Las causas que se han relacionado con el fracaso son variadas: patrón desfavorable de fractura, implantación incorrecta del sistema de síntesis, conminución de la fractura, mala calidad ósea o infección3,4.
Las opciones de tratamiento ante el fracaso de la síntesis primaria son fundamentalmente 2: la revisión de la síntesis o la artroplastia de cadera, dependiendo de la localización de la fractura y de las características del paciente. La mayor parte de los cirujanos5,6 prefieren la revisión de la síntesis, con o sin aporte de injerto autógeno, en pacientes jóvenes e incluso en algunos ancianos activos con buena calidad ósea y preservación de la cabeza femoral y de las superficies articulares. Sin embargo en pacientes ancianos, con mala calidad ósea y pérdida de la superficie articular sana, el procedimiento de elección es la implantación de una artroplastia de cadera7,8.
La mayoría de los autores defienden el uso de vástagos de revisión con el fin de sobrepasar los orificios de las corticales de la diáfisis femoral secundarios a la osteosíntesis primaria. Haidukewych y Berry realizaron una revisión de 60 pacientes intervenidos por fracaso de osteosíntesis en fracturas pertrocantéricas de fémur. Utilizaron vástagos largos en el 50% de los casos9. Thakur et al. implantaron un vástago modular no cementado largo en 15 pacientes, con un seguimiento de 2,86 años. La puntuación media en la escala de Harris preoperatorio fue de 35,90 y tras la intervención de 83,0110. Talmo y Bono utilizaron una prótesis no cementada de revisión en el mismo tipo de pacientes; obtuvieron una puntuación media postoperatoria en la escala de Harris de 86 tras 30 meses de seguimiento11.
El objetivo de nuestro estudio es evaluar los resultados de la artroplastia de cadera con vástago convencional como tratamiento de rescate tras el fracaso de la osteosíntesis primaria, en fracturas proximales de fémur, en pacientes ancianos. Teniendo en cuenta que se trata de una cirugía técnicamente exigente, con una morbimortalidad asociada elevada, la utilización de vástagos convencionales puede ofrecer resultados clínicos y funcionales satisfactorios, simplificando en parte la cirugía y disminuyendo el tiempo quirúrgico en pacientes con poca demanda funcional y con un elevado índice de complicaciones médicas asociadas.
Material y métodosEstudio retrospectivo de 17 pacientes (17 mujeres), con una edad media de 76 años (rango de 61 a 90 años), que fueron intervenidos en nuestro Hospital, entre 1997 y 2011, procediéndose a implantar una prótesis de cadera tras haber fracasado la síntesis de una fractura pertrocantérica de fémur. Fueron considerados como fracasos los casos de seudoartrosis, «cut-out», osteonecrosis y colapso de la fractura.
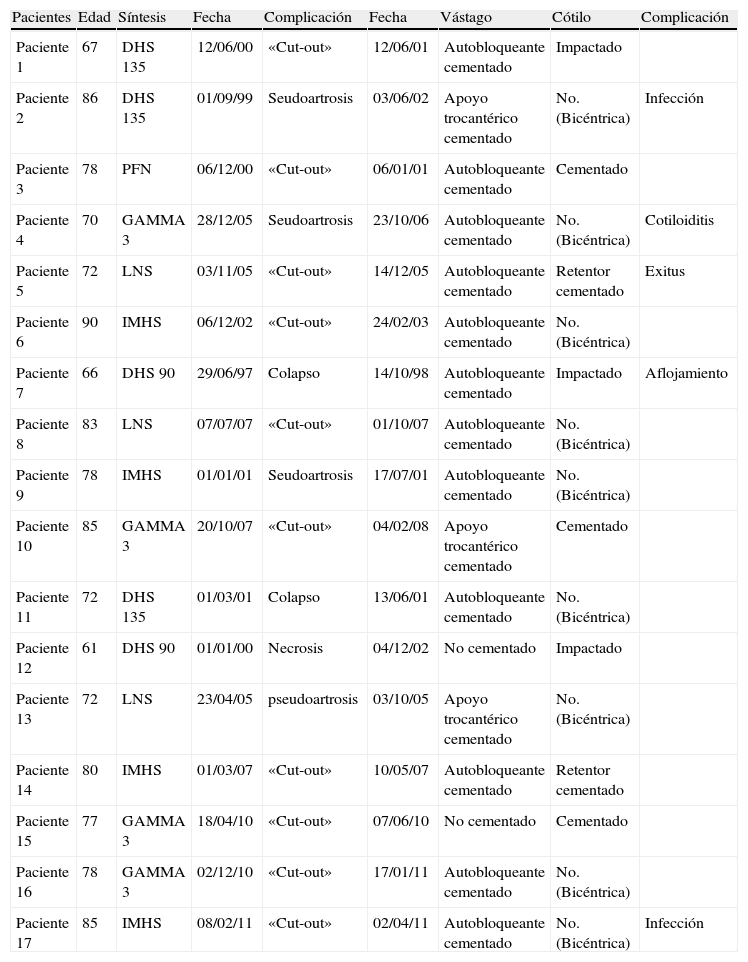
Del total de 17 pacientes, 5 habían sido tratados de su fractura pertrocantérica, mediante un sistema de síntesis tipo tornillo-placa deslizante, mientras que en los otros 12 casos la fractura había sido sintetizada mediante un enclavado endomedular anterógrado (tabla 1).
Material y métodos
| Pacientes | Edad | Síntesis | Fecha | Complicación | Fecha | Vástago | Cótilo | Complicación |
| Paciente 1 | 67 | DHS 135 | 12/06/00 | «Cut-out» | 12/06/01 | Autobloqueante cementado | Impactado | |
| Paciente 2 | 86 | DHS 135 | 01/09/99 | Seudoartrosis | 03/06/02 | Apoyo trocantérico cementado | No. (Bicéntrica) | Infección |
| Paciente 3 | 78 | PFN | 06/12/00 | «Cut-out» | 06/01/01 | Autobloqueante cementado | Cementado | |
| Paciente 4 | 70 | GAMMA 3 | 28/12/05 | Seudoartrosis | 23/10/06 | Autobloqueante cementado | No. (Bicéntrica) | Cotiloiditis |
| Paciente 5 | 72 | LNS | 03/11/05 | «Cut-out» | 14/12/05 | Autobloqueante cementado | Retentor cementado | Exitus |
| Paciente 6 | 90 | IMHS | 06/12/02 | «Cut-out» | 24/02/03 | Autobloqueante cementado | No. (Bicéntrica) | |
| Paciente 7 | 66 | DHS 90 | 29/06/97 | Colapso | 14/10/98 | Autobloqueante cementado | Impactado | Aflojamiento |
| Paciente 8 | 83 | LNS | 07/07/07 | «Cut-out» | 01/10/07 | Autobloqueante cementado | No. (Bicéntrica) | |
| Paciente 9 | 78 | IMHS | 01/01/01 | Seudoartrosis | 17/07/01 | Autobloqueante cementado | No. (Bicéntrica) | |
| Paciente 10 | 85 | GAMMA 3 | 20/10/07 | «Cut-out» | 04/02/08 | Apoyo trocantérico cementado | Cementado | |
| Paciente 11 | 72 | DHS 135 | 01/03/01 | Colapso | 13/06/01 | Autobloqueante cementado | No. (Bicéntrica) | |
| Paciente 12 | 61 | DHS 90 | 01/01/00 | Necrosis | 04/12/02 | No cementado | Impactado | |
| Paciente 13 | 72 | LNS | 23/04/05 | pseudoartrosis | 03/10/05 | Apoyo trocantérico cementado | No. (Bicéntrica) | |
| Paciente 14 | 80 | IMHS | 01/03/07 | «Cut-out» | 10/05/07 | Autobloqueante cementado | Retentor cementado | |
| Paciente 15 | 77 | GAMMA 3 | 18/04/10 | «Cut-out» | 07/06/10 | No cementado | Cementado | |
| Paciente 16 | 78 | GAMMA 3 | 02/12/10 | «Cut-out» | 17/01/11 | Autobloqueante cementado | No. (Bicéntrica) | |
| Paciente 17 | 85 | IMHS | 08/02/11 | «Cut-out» | 02/04/11 | Autobloqueante cementado | No. (Bicéntrica) | Infección |
Se consideró como fracaso temprano el que se presentó en los 4 meses siguientes a la cirugía y tardío el que se presentó más allá de los 4 meses. Diez pacientes presentaron un fracaso temprano del sistema. De los 10 casos, en 9 la causa del fracaso de la osteosíntesis fue un «cut-out» y en un caso se produjo un colapso de la fractura y fracaso del sistema. En el resto de los pacientes el intervalo de tiempo entre la primera cirugía y la implantación de la artroplastia fue superior a 4 meses. Globalmente, el intervalo medio de tiempo desde la osteosíntesis hasta el fracaso y consiguiente implantación de la artroplastia fue de 8 meses, con un rango de 1 a 36 meses.
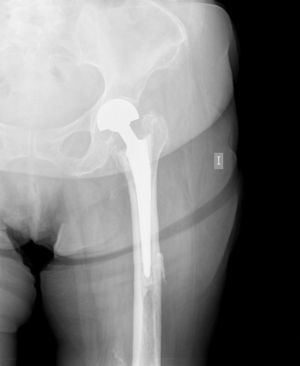
El fenómeno del «cut-out» fue la causa de fracaso de la síntesis en 10 de los 17 casos (59%), la falta de consolidación de la fractura, seudoartrosis, se produjo en 4 casos (24%), en 2 de estos asociada a rotura del material de síntesis (fig. 1).
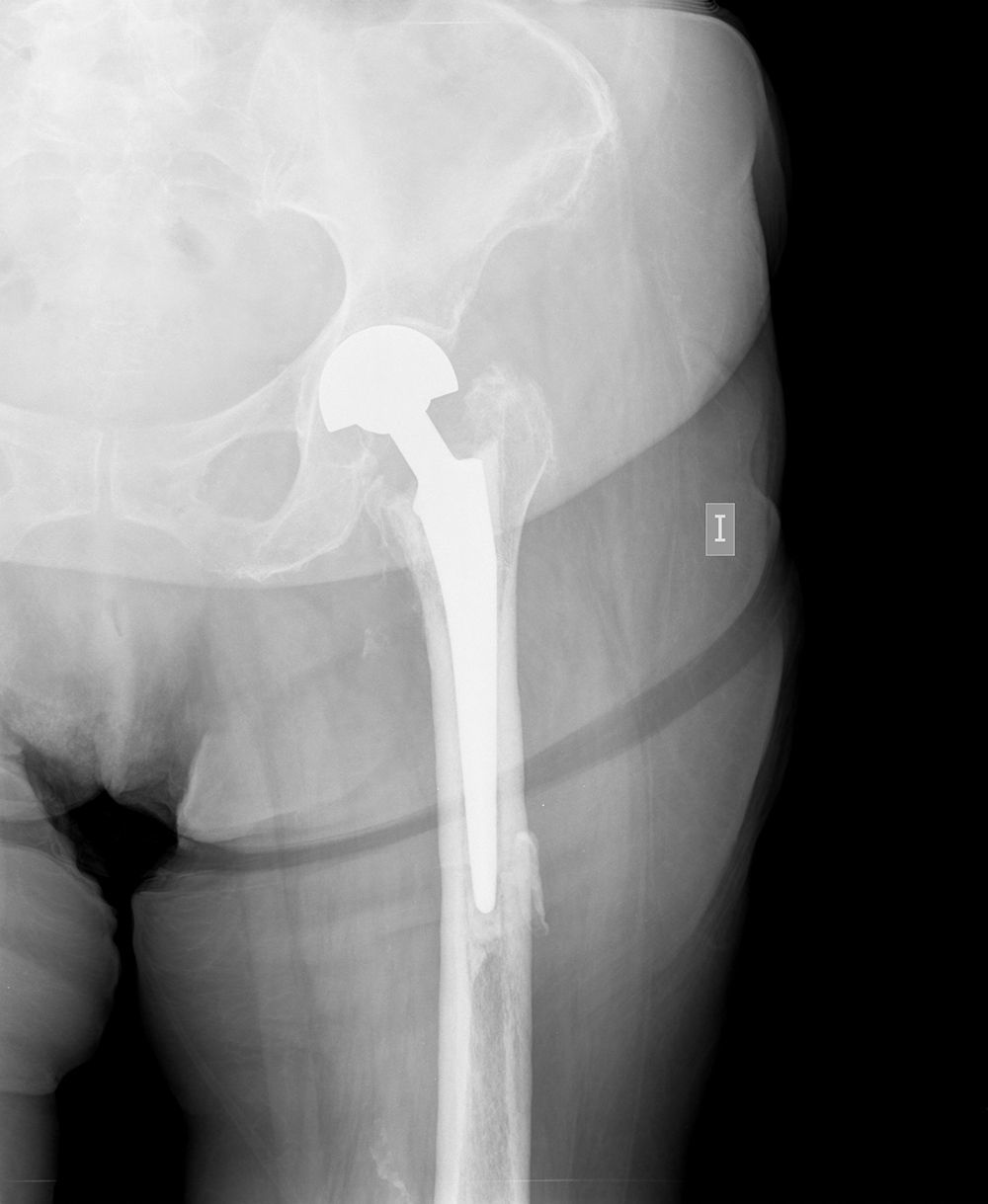
En 8 de los 17 pacientes (47% de los casos) se implantó una prótesis total de cadera, mientras que en el 53% restante se implantó una hemiartroplastia bipolar. El criterio para la utilización de uno u otro implante estuvo condicionada por el grado de afectación del cartílago acetabular y por el estado general del paciente (fig. 2). En 2 pacientes se decidió la implantación de un cótilo constreñido, para evitar problemas de luxaciones posteriores, al tratarse de pacientes con un deterioro cognitivo incipiente. En todos los casos se utilizó una vía de abordaje posterior. La decisión de practicar la implantación de la prótesis de cadera en uno o 2 tiempos fue determinada en función de la sospecha clínica de infección de la osteosíntesis previa y del resultado del estudio histológico peroperatorio para descartar inflamación aguda (criterios de Mirra12), que se realizó en todos los casos de la serie.
Siguiendo estas premisas, en 16 pacientes se procedió a la implantación de la prótesis de cadera en un tiempo, mientras que en un paciente se practicó una cirugía en 2 tiempos.
En todos los pacientes se utilizó un vástago primario, 3 de ellos de apoyo trocantérico. El 88% (15 de 17) de los vástagos fueron cementados, mientras que el 12% (2 de 17) no se cementaron. No se utilizaron en ningún caso vástagos largos de revisión.
En 8 casos (47%) la reconstrucción de la anatomía del tercio proximal del fémur se completó con la utilización de cerclajes.
Todos los pacientes recibieron profilaxis antibiótica preoperatoria con 2g de cefalosporina de primera generación en dosis única y profilaxis tromboembólica postoperatoria con una heparina de bajo peso molecular, durante 30 días.
El seguimiento medio de los pacientes, tras la implantación de la artroplastia de cadera, ha sido de 6 años (rango de 1 a 14 años). En cada una de los controles postoperatorios (un mes, 6 meses y anuales), se ha evaluado el dolor, la función y la marcha mediante la escala de Merle d’Aubigné13, así como la capacidad para el desempeño de las actividades básicas de la vida diaria (test de Barthel14). La correcta estabilidad de los componentes acetabulares, en los casos que se implantaron, y femorales, tanto cementados como no cementados ha sido evaluada radiográficamente. El aflojamiento radiológico de los componentes acetabulares cementados fue valorado según los criterios de Hodgkinson et al.15. El aflojamiento de los componentes acetabulares no cementados fue definido por migración del implante, presencia de una línea radiolucente en la interfase implante-hueso o por la rotura de los tornillos acetabulares. La estabilidad de los implantes femorales no cementados fue evaluada según los criterios de Engh et al.16, mientras que en el caso de los implantes cementados fueron seguidos los criterios descritos por Harris et al.17. De la misma forma, también se ha sometido a control radiográfico la evolución de las fracturas de trocánter que fueron tratadas con cerclajes.
ResultadosEn el momento de la revisión de casos, 11 pacientes seguían vivos y 6 habían sido exitus. Un paciente falleció en el postoperatorio, mientras que los 5 restantes fueron exitus a partir de los 30 meses de la cirugía. Ninguno de ellos falleció por causas relacionadas con la cirugía protésica. Los 16 pacientes evaluados tienen un seguimiento medio de 6 años (rango de 1 a 14 años).
Cuatro de los 17 pacientes (23%) presentaron complicaciones médicas durante el postoperatorio de la cirugía de prótesis. Dos pacientes presentaron una infección del tracto urinario, un paciente sufrió un episodio de ángor y el cuarto paciente una insuficiencia renal aguda. La mortalidad en los primeros 30 días fue del 6% (un paciente de 17).
Dos pacientes (12%) presentaron una infección aguda de la artroplastia (<30 días desde la intervención quirúrgica). En uno de los casos se trataba de una infección poli microbiana, que precisó de 2 desbridamientos quirúrgicos y tratamiento antibiótico, y que finalmente requirió de una artroplastia de resección, tipo Girdlestone; mientras que el segundo caso fue una infección por Staphylococcus epidermidis, que requirió de desbridamiento quirúrgico y 8 semanas de antibioterapia (rifampicina 600mg y trimetoprima-sulfametoxazol vía oral), con evolución satisfactoria.
Durante el seguimiento de los pacientes no se han observado casos de luxación o fracturas periprotésicas.
Antes de la implantación de la artroplastia de cadera, todos los pacientes referían dolor moderado o severo que limitaba la deambulación. Excluyendo el caso de exitus y el Girdlestone, a los 6 meses de la cirugía protésica todos los pacientes habían recuperado su capacidad de deambulación autónoma.
Trece de 15 pacientes (87%) presentaban dolor leve en su cadera o no tenían dolor, mientras que los otros 2 pacientes (13%) mostraban dolor localizado en la región del trocánter mayor. Estos 2 pacientes presentaban una radiología en la que se objetivaba una falta de consolidación del trocánter mayor. El resultado medio en la escala de Merle d’Aubigné13 fue de 14,13 puntos (rango de 10 a 18 puntos).
El valor medio de la escala de Barthel14 previo a la fractura era de 81 puntos, mientras que a las 8 semanas de la implantación de la artroplastia fue de 66 puntos (rango de 20 a 100 puntos), tras una cirugía de osteosíntesis y la sustitución por la artroplastia.
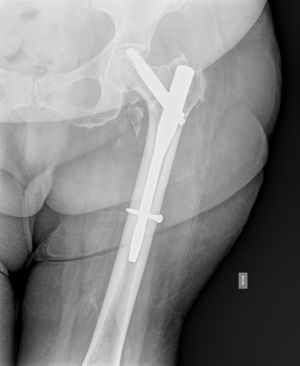
En 4 casos se realizó una segunda cirugía, tras la implantación de la artroplastia. Dos pacientes presentaron una infección aguda; un paciente, en el que se había implantado una artroplastia bipolar, precisó de la implantación de un componente acetabular cementado por dolor inguinal de tipo mecánico a los 12 meses de la cirugía y tras descartarse un proceso séptico; y un paciente fue reintervenido por presentar un aflojamiento aséptico del componente femoral, que tuvo que ser recambiado a los 6 años de su implantación sustituyéndose por un vástago largo de anclaje diafisario distal.
No se han observado ninguno de los criterios de Hodgkinson et al15 que puedan evidenciar el aflojamiento de los componentes acetabulares cementados, así como tampoco se ha observado migración de cualquiera de los implantes acetabulares no cementados, ni presencia de líneas radiolucentes en la interfase implante-hueso o rotura de tornillos acetabulares.
Según los criterios de Engh et al.16 y de Harris et al.17 únicamente se ha objetivado un caso de aflojamiento aséptico de un vástago femoral cementado (6%), por rotura del manto de cemento.
En 8 casos, la reconstrucción del fémur proximal se completó con la utilización de cerclajes. En los controles posteriores se ha observado una evolución a seudoartrosis de 3 de los 17 pacientes totales (18%), coincidiendo con el dolor en dicha región en 2 de los casos, sin que se haya planteado ningún tratamiento adicional. El tercer paciente se encuentra asintomático a pesar de la falta de consolidación.
DiscusiónEn la mayor parte de los pacientes del presente estudio la implantación de una artroplastia de cadera, como solución al problema del fracaso de una osteosíntesis previa, ha permitido un alivio del dolor y una recuperación funcional efectiva. A pesar de tratarse de una cirugía exigente, se han observado pocas complicaciones a largo plazo relacionadas con el implante protésico femoral, observándose únicamente un caso (6%) de aflojamiento aséptico.
En la última década, los estudios publicados sobre la utilización de la artroplastia de cadera en el tratamiento del fracaso de la osteosíntesis de las fracturas pertrocantéricas han mostrado resultados similares a los nuestros en lo que respecta a funcionalidad y tasa de revisión. Zhang et al. presentaron un estudio retrospectivo en el que 19 pacientes fueron intervenidos para la implantación de una prótesis de cadera tras el fracaso de una osteosíntesis previa. En todos los pacientes utilizaron un vástago femoral convencional. Observaron un incremento de 40 puntos en la escala de Harris (de 38,4 a 79,8) y ninguno de los pacientes tuvo que ser reintervenido tras un seguimiento medio de 7,4 años18. Thakur et al. publicaron un estudio en el que 15 pacientes fueron tratados con un vástago largo modular no cementado, con un incremento de casi 50 puntos en la escala de Harris (de 35,90 a 83,01), observándose únicamente un caso de aflojamiento, tras un periodo de seguimiento medio de 2,86 años10. En la serie publicada por Talmo y Bono todos los pacientes presentaron un alivio efectivo del dolor y una recuperación de la deambulación tras 30 meses de seguimiento. El valor medio en la escala de Harris fue de 86 puntos, con un solo caso de aflojamiento del vástago femoral (10%)11.
Todos los estudios publicados hacen referencia a las diferentes dificultades técnicas que pueden encontrarse en estos casos; como señalan Syed et al., no se trata de una cirugía exenta de complicaciones y diversos factores han de tenerse en cuenta si se quieren obtener resultados satisfactorios19.
En primer lugar la dificultad que, en ocasiones, presenta la extracción de la síntesis previa. Es habitual la pérdida ósea a nivel del calcar, lo que puede obligar a la utilización de implantes que sustituyan el defecto óseo para tratar de conservar la longitud de la extremidad o a dejar la parte más proximal del vástago sin apoyo o con un apoyo poco estable. Haidukewych y Berry utilizaron vástagos con sustitución del calcar en el 58% de los casos9, mientras que Mortazavi et al. utilizaron estos vástagos en el 76% de los casos20. En segundo lugar, la mayor parte de los autores consideran la utilización de vástagos de revisión de anclaje diafisario distal para lograr un efecto «bypass» de los orificios y defectos corticales que ha dejado el material de síntesis. Haidukewych y Berry recomiendan utilizar la cabeza femoral para rellenar los defectos corticales tratando de evitar los problemas de presurización del cemento y la fuga del mismo, y utilizaron vástagos largos en el 22% de los pacientes9. Mortazavi et al. utilizaron vástagos largos en el 50% de los casos, para poder así sobrepasar los defectos corticales distales20. D’Arrigo et al. implantaron vástagos largos de revisión en 14 de 19 pacientes (73%)8. Sin embargo, en nuestra serie únicamente hemos observado un caso de aflojamiento aséptico del vástago femoral cementado (a los 6 años de su implantación), a pesar de que al utilizar vástagos convencionales no hemos sobrepasado los orificios más distales, ni estos han sido ocluidos con injerto autógeno de la cabeza femoral. Puesto que la mayoría de los pacientes de nuestra serie habían sido tratados previamente con un enclavado endomedular anterógrado, el número de orificios corticales distales era inferior al que se presenta tras retirar un sistema de tornillo-placa. Zhang et al., que utilizaron también vástagos convencionales en los 19 pacientes de su serie, tampoco tuvieron que realizar ningún procedimiento quirúrgico de revisión secundario a un fallo mecánico del implante18. Por último, se han descrito también fracturas periprotésicas intraoperatorias, a partir de los orificios diafisarios distales remanentes de la osteosíntesis primaria. El fresado del canal medular y la necesidad de conseguir un buen anclaje diafisario distal pueden ser la causa que provoca la aparición de estas fracturas. Mehlhoff et al. realizaron un estudio en el que implantaron 13 artroplastias de cadera tras el fracaso de la osteosíntesis previa, y presentaron 2 fracturas periprotésicas intraoperatorias21. En el estudio publicado por D’Arrigo et al. también se produjo una fractura periprotésica intraoperatoria del total de 21 pacientes intervenidos8. En nuestro estudio la implantación de un vástago convencional, cementado, en la mayor parte de los casos, nos ha permitido simplificar el acto quirúrgico, reduciendo el riesgo potencial de fractura periprotésica intraoperatoria, y tal y como señalan Zhang et al. aunque la longitud del vástago femoral no sobrepasa los orificios diafisarios distales, no se han observado fracturas de estrés durante el seguimiento18.
Dos pacientes de nuestra serie (12%) fueron reintervenidos por presentar una infección periprotésica. Haidukewych y Berry presentan una tasa total de reintervención del 8% (5 de 60 pacientes), con un solo caso de problemas de la herida quirúrgica9. En la serie de Mortazavi et al., 11 pacientes (7%) fueron reintervenidos por presentar drenaje persistente de la herida20. Srivastav et al. publicaron una serie de 21 pacientes en la que 2 de ellos fueron reintervenidos por presentar una infección superficial o profunda (9,5%)22.
Una de las complicaciones más frecuentemente señaladas en la literatura es la luxación de la artroplastia. En nuestra serie no ha existido ningún caso hasta la fecha, aunque hemos utilizado cótilos constreñidos en 2 ocasiones y artroplastias bipolares en 9. Zhang et al. presentaron una tasa de luxación postoperatoria del 16%18. En el estudio de Mehlhoff et al. se produjeron 3 luxaciones (23%) de un total de 13 pacientes21. Haidukewych y Berry revisaron 60 pacientes y observaron una sola luxación (2%)9.
Tal y como sugieren Mortazavi et al. los pacientes en los que se recurre a la artroplastia de cadera como tratamiento del fracaso de una osteosíntesis previa suelen presentar complicaciones médicas asociadas, debido a que la edad media de estos pacientes suele ser superior a la de los pacientes en los que se implanta una artroplastia primaria de cadera y porque se trata de una cirugía de mayor complejidad, con un tiempo quirúrgico prolongado y mayor pérdida de volumen sanguíneo20. En nuestra serie, 4 de los 17 pacientes (23%) presentaron algún tipo de complicación médica, porcentaje similar al observado por Haidukewych y Berry en su serie, en la que la tasa de complicaciones médicas fue del 20%9.
La mayor parte de los implantes son funcionales, habiéndose observado un buen resultado clínico y radiográfico, pero en individuos en los que las capacidades funcionales están deterioradas, como refleja la disminución de la puntuación en el test de Barthel de 81 puntos previo a la fractura a 66 puntos tras 2 cirugías: osteosíntesis y artroplastia.
En nuestro estudio existen algunas debilidades. Se trata de un estudio retrospectivo, con las limitaciones inherentes que esto conlleva. El largo periodo de seguimiento lleva implícita la pérdida de algunos de los pacientes de la cohorte durante el estudio, que han sido exitus. Por último, en la osteosíntesis primaria se utilizaron una gran variedad de implantes y estuvieron implicados diferentes grupos de cirujanos. Sin embargo, no creemos que estas debilidades señaladas condicionen las conclusiones que se extraen de nuestro estudio. Por otra parte, el estudio presenta diversos puntos fuertes. Es uno de los pocos estudios en el que todos los pacientes fueron intervenidos utilizando una misma vía de abordaje posterolateral y en el que todos los vástagos utilizados son vástagos primarios convencionales cementados o no, y no vástagos de revisión. Y el seguimiento medio de los pacientes tras la implantación de la artroplastia de cadera es superior a 5 años.
En conclusión, hemos observado que la utilización de vástagos convencionales cementados o no cementados, en el tratamiento del fracaso de la osteosíntesis de las fracturas pertrocantéricas de fémur, puede ser una opción adecuada, que facilita la cirugía de revisión, permitiendo obtener resultados funcionales y radiográficos satisfactorios, en pacientes que presentan una demanda funcional limitada y una significativa comorbilidad asociada.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.