El cáncer colorrectal (CCR) es el tercer tipo de cáncer más diagnosticado a nivel mundial. La anemia preoperatoria es común en los pacientes de CCR sometidos a cirugía.
ObjetivoEste estudio evalúa la prevalencia de la anemia preoperatoria y su impacto en los resultados postoperatorios, y trata de establecer un punto de corte para el incremento de la morbimortalidad en una gran cohorte prospectiva unicéntrica.
MétodosRealizamos un estudio de cohorte retrospectivo de 1.105 pacientes de CCR (2014-2021). Se definió la anemia en virtud de los criterios de la OMS. Se utilizaron análisis de regresión logística multivariante y de supervivencia de Kaplan-Meier, estableciéndose la significación estadística en <0,05.
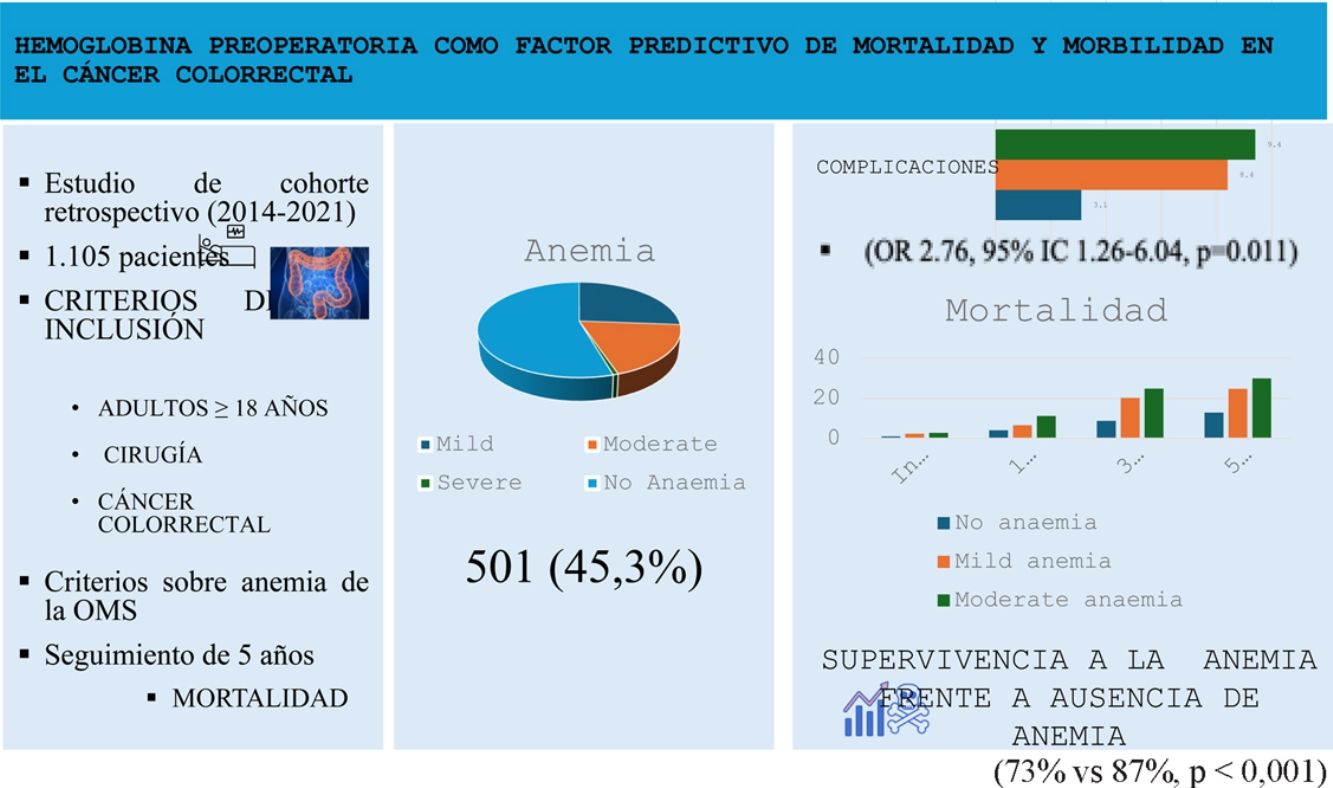
ResultadosLa anemia preoperatoria estuvo presente en el 45,3% de los pacientes, y estuvo asociada a una mayor incidencia de complicaciones perioperatorias (OR: 2,76; p=0,011) y a una menor supervivencia a 5años (73% frente al 87%; p<0,001).
Discusión/conclusionesLa anemia preoperatoria, aun siendo leve, está asociada a una mayor tasa de complicaciones, a una mayor estancia hospitalaria y a un riesgo mayor de mortalidad a 5años.
Colorectal cancer (CRC) is the third most diagnosed cancer worldwide. Preoperative anaemia is common in CRC patients undergoing surgery.
ObjectiveThis study assesses the prevalence of preoperative anaemia and its impact on postoperative outcomes, and aims to establish a cut-off point for increased morbidity and mortality in a large prospective single centre cohort.
MethodsWe conducted a retrospective cohort study of 1105 CRC patients (2014-2021). Anaemia was defined as per WHO criteria. Multivariate logistic regression and Kaplan-Meier survival analyses were used. The statistical significance level was set at <.05.
ResultsPreoperative anaemia was present in 45.3% of patients, and was associated with a higher incidence of perioperative complications (OR: 2.76; P=.011) and lower 5-year survival (73% vs 87%, p<.001.
Discussion/conclusionsPreoperative anaemia, even when mild, is associated with a higher rate of complications, longer hospital stay, and a greater risk of 5-year mortality.
El cáncer es la causa principal de muerte, así como una barrera mayor para la mejora de la calidad de vida y la esperanza de vida en el mundo. El cáncer colorrectal (CCR), con una prevalencia del 9,6%, es el tercer tipo de cáncer más diagnosticado, y la segunda causa principal de mortalidad relacionada con el cáncer a nivel mundial1. La mayoría de casos de CCR se diagnostican tras la aparición de los síntomas. La hematoquecia2 y la anemia3 tienen el valor predictivo positivo (VPP) más alto para la detección del CCR. En los pacientes de cáncer sometidos a cirugía de resección tumoral, la anemia preoperatoria es la condición más común. Su prevalencia varía en virtud de la enfermedad y el modo en que se trata4. Los niveles de hemoglobina (Hb) más bajos se observan en los tumores del tracto digestivo5. La relación entre transfusión de sangre y un mal pronóstico en los pacientes sometidos a cirugía de CCR ha sido ampliamente estudiada6. Esta evidencia, junto con la incidencia generalizada de anemia preoperatoria7, ha llevado al desarrollo de protocolos específicos de manejo hemático del paciente (patient blood management [PBM]) para reducir la necesidad de transfusión y mejorar los resultados a corto y a largo plazo de los pacientes sometidos a cirugía de CCR8,9. El PBM consiste en un enfoque multidisciplinario orientado al paciente que agrupa toda la evidencia científica disponible10. Identificar y manejar la anemia perioperatoria es uno de los objetivos más importantes, ya que se ha reflejado que incluso ciertos niveles de anemia están asociados de manera independiente al incremento de la morbimortalidad operatoria8,9.
La anemia preoperatoria es el factor predictivo primario de la necesidad de transfusión alogénica para tratar la hemorragia de moderada a grave durante la cirugía, así como una causa conocida de anemia postoperatoria11. En el CCR, las tasas de transfusión perioperatoria oscilan del 21,6 al 65,1%12. La transfusión de sangre alogénica ha sido asociada al incremento de la incidencia de complicaciones postoperatorias. La anemia y la transfusión de sangre alogénica perioperatorias se consideran factores de riesgo asociados a resultados adversos13,14.
Los niveles de (Hb) preoperatoria más elevados están asociados a una menor probabilidad de transfusión perioperatoria. Algunos estudios han reflejado una asociación entre los niveles de Hb basales y la incidencia de complicaciones postoperatorias y mortalidad en los pacientes sometidos a cirugía15. El punto de corte preoperatorio de Hb para predecir el incremento de la morbimortalidad en los pacientes sometidos a cirugía colorrectal sigue siendo incierto.
El objetivo de este estudio es evaluar la prevalencia de anemia preoperatoria y su impacto en los pacientes sometidos a cirugía colorrectal, así como tratar de establecer un punto de corte para el incremento de la morbimortalidad perioperatoria en una gran cohorte prospectiva unicéntrica.
MétodosDiseño del estudioRealizamos un estudio retrospectivo de cohorte en el Hospital Universitario Río Hortega entre el 1 de enero de 2014 y el 31 de diciembre de 2021 que incluyó 1.105 pacientes de CCR. Se obtuvo aprobación ética del comité de ética de Valladolid Oeste (PI-24-351-H). Se siguió el estándar STROBE para estudios observacionales. Se recopilaron todos los datos clínicos de acuerdo con la Declaración de Helsinki. Para salvaguardar la privacidad del paciente, se anonimizaron los pacientes para cualquier persona, excepto para el investigador principal, una vez cerrada la base de datos.
Criterios de inclusiónSe incluyó en este estudio a los adultos ≥18años sometidos a cirugía de CCR entre el 1 de enero de 2014 y el 31 de diciembre de 2021.
Criterios de exclusiónSe excluyó a los pacientes de los que se careció de datos sobre anemia, morbilidad y mortalidad.
Variables recopiladasLos datos recopilados incluyeron las características del paciente (edad, sexo, exposición tóxica, índice de masa corporal [IMC], clasificación del riesgo de ASA [American Society of Anaesthesia] y comorbilidades anestésicas), procedimiento y abordaje quirúrgico, localización del tumor, Hb preoperatoria, complicaciones inmediatas y postoperatorias a 30días, necesidad de transfusión de eritrocitos (TE) intraoperatoria y postoperatoria, reintervención durante la estancia hospitalaria, reingreso en la UCI durante la estancia hospitalaria, y mortalidad intrahospitalaria y a 30días. Se realizó un seguimiento de la supervivencia del paciente durante 5años. Se definieron las complicaciones postoperatorias a 30días conforme a las definiciones de European Perioperative Clinical Outcome (EPCO)16 (Material suplementario, tabla 1).
Definición de la anemiaLa anemia se definió conforme a los criterios de la OMS de 1968, basados en los niveles de Hb en virtud del sexo: ≤12g/dl en mujeres y ≤13g/dl en hombres. La gravedad de la anemia se clasificó conforme a los criterios de la OMS, como sigue17:
- •
Anemia leve: Hb de 11 a 11,9g/dl en mujeres, y de 11 a 12,9g/dl en hombres.
- •
Anemia moderada: de 8 a 10,9g/dl en ambos sexos.
- •
Anemia grave: <8g/dl en ambos sexos.
El análisis incluyó el colon derecho desde el ciego al colon transverso, el colon izquierdo desde el ángulo esplénico al sigmoide, y el recto.
Análisis estadísticoLos datos, incluyendo las características clínicas y demográficas, fueron analizados mediante estadísticas descriptivas. Las variables categóricas se presentan como frecuencias y porcentajes, evaluándose las diferencias entre los grupos independientes mediante las pruebas χ2/exacta de Fisher para las variables categóricas. Las variables continuas se presentan como mediana y rango intercuartílico (RIC), evaluándose las diferencias mediante la prueba U de Mann-Whitney.
Utilizamos regresión logística multivariante para evaluar el impacto de la anemia preoperatoria en las complicaciones perioperatorias, ajustando los factores de confusión potenciales identificados en el análisis univariante (p<0,1). El análisis de regresión logística multivariante se realizó utilizando el método Enter. Las variables de ajuste se definieron como aquellos factores independientemente asociados a cada resultado clínico en un modelo logístico univariante y un nivel de significación de p<0,1. Esto puede significar la inclusión de un conjunto diferente de variables de ajuste en el modelo para cada resultado clínico.
Para el análisis estadístico, los pacientes del grupo de anemia grave se incluyeron en el grupo de anemia moderada.
Las variables siguientes fueron consideradas variables de ajuste posibles:
- •
Transfusión intraoperatoria. Edad, sexo, comorbilidades (hipertensión, diabetes mellitus, dislipidemia, tabaquismo, alcoholismo, IMC, cardiopatía, EPOC/asma, coagulopatía, melena, hematoquecia), tratamientos previos (anticoagulantes, agentes antiplaquetarios), cirugía abdominal previa (leucocitos, albúmina, plaquetas), profilaxis antibiótica, abordaje (abierto/asistido), localización del tumor (colon izquierdo, colon derecho, recto, múltiple), ASA (I, II, III y IV), transfusión preoperatoria.
- •
Transfusión/complicaciones postoperatorias. Edad, sexo, comorbilidades (hipertensión arterial, diabetes mellitus, dislipidemia, tabaquismo, alcoholismo, IMC, cardiopatía, EPOC/asma, coagulopatía, melena, hematoquecia), tratamientos previos (anticoagulantes, agentes antiplaquetarios), cirugía abdominal previa, variables analíticas relacionadas con el momento del cálculo de la anemia (leucocitos, albúmina, plaquetas), profilaxis antibiótica, abordaje (abierto/asistido), localización del tumor (colon izquierdo, colon derecho, recto, múltiple), ASA (I, II, III y IV), transfusión intraoperatoria.
Se calcularon los odds ratios (OR) con intervalos de confianza (IC) del 95% en un modelo de análisis de regresión multivariante para determinar el efecto cuantitativo de cada covariante.
Se generaron curvas de supervivencia utilizando el método de Kaplan-Meier, con comparaciones mediante la prueba de rango logarítmico. Se estableció el nivel de significación estadística en 0,05. Se utilizó IBM SPSS Statistics 25.0 (SPSS INC, Armonk, NY, EE.UU.) para realizar el análisis estadístico.
ResultadosDe nuestra muestra inicial de 1.171 pacientes, 66 fueron excluidos debido a ausencia de datos o falta de cumplimiento de los criterios de inclusión, resultando una cohorte final de 1.105 pacientes (Material suplementario, fig. 1, Diagrama de flujo).
Características del paciente:
- •
La edad media fue de 70 (±17) años (mediana [RIC]), predominantemente varones (62,4%). El valor medio de Hb fue de 12,7 (±2,7) g/dl (la Hb media en hombres fue de 13,2 [±2,8] g/dl y en mujeres, de 12,1 [±2,3] g/dl).
- •
En cuanto al diagnóstico oncológico, a 993 pacientes (89,96%) se les diagnosticó adenocarcinoma, a 95 (8,60%) otras neoplasias, y 27 (1,54%) fueron sometidos a procedimientos de tipo Hartmann con diagnóstico oncológico subsiguiente.
- •
El abordaje quirúrgico fue abierto en 497 pacientes (44,98%) y asistido (laparoscópico o robótico) en 608 (55,02%). Se realizó cirugía urgente en 96 casos (8,69%).
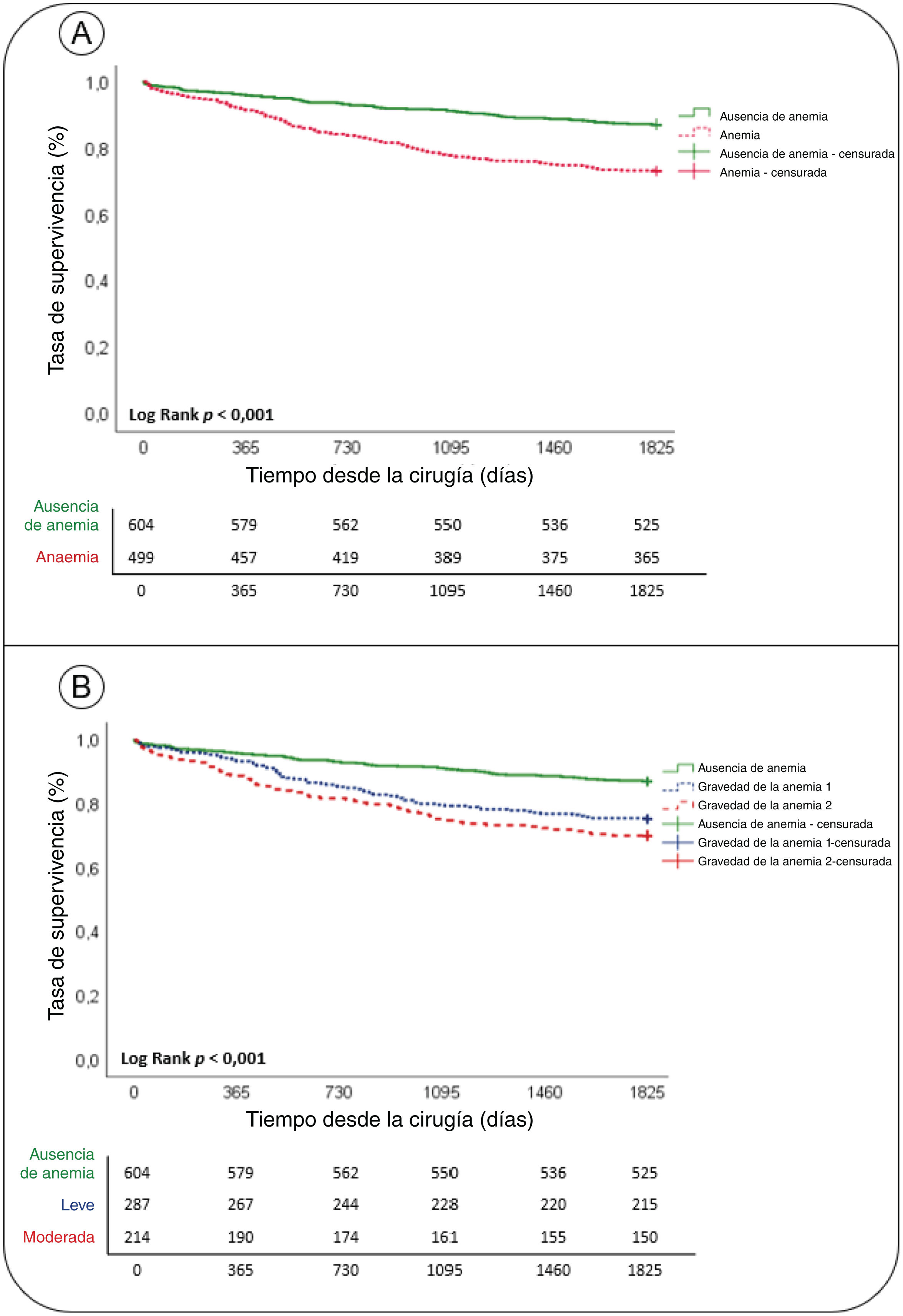
Prevalencia de la anemia. 501 pacientes (45,3%) eran anémicos, conforme a los criterios de la OMS. En el grupo anémico, el valor medio de Hb fue de 10,8 (±1,9) g/dl en mujeres y de 11,4 (±1,8) g/dl en hombres. El 26,2% tuvieron anemia leve, el 18,6% anemia moderada y el 0,7% anemia grave. Entre los pacientes anémicos existió una mayor prevalencia de comorbilidades (particularmente hipertensión, cardiopatía y diabetes), hombres mayores y cáncer de colon derecho. La tabla 1 describe otras características basales de los pacientes.
Características basales de la cohorte
| Características clínicas | Total | Ausencia de anemia | Anemia | p |
|---|---|---|---|---|
| 1.105 | 604 (54,7) | 501 (45,3) | ||
| Edad (años), mediana (RIC) | 70 (17,0) | 67 (15,0) | 74 (14,0) | <0,001 |
| Hombres, n (%) | 690 (62,4) | 379 (62,7) | 311 (62,1) | 0,818 |
| Antecedentes, n (%) | ||||
| Hipertensión | 570 (51,6) | 278 (46,0) | 292 (58,3) | <0,001 |
| Diabetes mellitus | 204 (18,5) | 85 (14,1) | 119 (23,8) | <0,001 |
| Dislipidemia | 273 (24,7) | 142 (23,5) | 131 (26,1) | 0,312 |
| Cardiopatía | 197 (17,8) | 84 (13,9) | 113 (22,6) | <0,001 |
| Enfermedad pulmonar obstructiva crónica (EPOC)/Asma | 116 (10,5) | 51 (8,4) | 65 (13,0) | 0,014 |
| Inmunosupresión | 14 (1,3) | 3 (0,5) | 11 (2,2) | 0,012 |
| Coagulopatía | 6 (0,5) | 4 (0,7) | 2 (0,4) | 0,554 |
| Tabaquismo | 167 (15,1) | 110 (18,2) | 57 (11,4) | 0,002 |
| Alcoholismo | 75 (6,8) | 45 (7,5) | 30 (6,0) | 0,336 |
| Hematoquecia | 278 (25,2) | 161 (26,7) | 117 (23,4) | 0,208 |
| Tratamiento anticoagulante previo | 87 (7,9) | 33 (5,5) | 54 (10,8) | 0,001 |
| Tratamiento antiplaquetario previo | 130 (11,8) | 57 (9,4) | 73 (14,6) | 0,008 |
| Cirugía abdominal previa | 420 (38,0) | 211 (34,9) | 209 (41,7) | 0,021 |
| Melenas | 24 (2,2) | 12 (2,0) | 12 (2,4) | 0,643 |
| Medidas preoperatorias, mediana (RIC) | ||||
| Hemoglobina preoperatoria (g/dl) | 12,7 (2,7) | 13,9 (1,4) | 11,1 (1,5) | <0,001 |
| Mujeres | 12,1 (2,3) | 13,3 (1,3) | 10,8 (1,9) | <0,001 |
| Hombres | 13,2 (2,8) | 14,3 (1,6) | 11,4 (1,8) | <0,001 |
| Leucocitos (células/mm3) | 5.800 (2.400) | 5.900 (2.175) | 5.800 (2.900) | 0,792 |
| Tiempo de protrombina | 96,0 (15,0) | 98,0 (15,0) | 93,0 (15,00) | <0,001 |
| Plaquetas (células ×103/μl) | 208,0 (93,0) | 201,0 (76,75) | 225,0 (119,0) | <0,001 |
| Albúmina | 3,7 (0,60) | 3,9 (0,5) | 3,5 (0,7) | <0,001 |
| Prealbúmina | 22,0 (8,0) | 23,0 (7,0) | 20,0 (7,0) | <0,001 |
| Puntuación ASA, n (%) | <0,001 | |||
| I | 59 (5,3) | 37 (6,1) | 22 (4,4) | |
| II | 566 (51,2) | 362 (59,9) | 204 (40,7) | |
| III | 446 (40,4) | 194 (32,1) | 252 (50,3) | |
| IV | 34 (3,1) | 11 (1,8) | 23 (4,6) | |
| Localización del tumor, n (%) | <0,001 | |||
| Colon derecho | 403 (36,6) | 162 (27,0) | 241 (48,1) | |
| Colon izquierdo | 397 (36,0) | 236 (39,3) | 161 (32,1) | |
| Recto | 302 (27,4) | 203 (33,8) | 99 (19,8) |
En negrita, los valores estadísticamente significativos.
Complicaciones y supervivencia. La anemia preoperatoria estuvo asociada a mayores tasas de complicaciones (OR: 2,76; IC95%: 1,26-6,04; p=0,011) (Material suplementario, tabla 2), particularmente insuficiencia cardiorrespiratoria y renal, estancia más prolongada en la unidad de cuidados postanestésicos (UCPA) y el hospital, y mayor mortalidad intrahospitalaria y por todas causas (tabla 2). La supervivencia a cinco años fue significativamente inferior entre los pacientes anémicos (73% frente al 87%, p<0,001).
Complicaciones y resultados
| Complicaciones | Total | Ausencia de anemia | Anaemia | p |
|---|---|---|---|---|
| Número, n (%) | 1.105 | 604 (54,7) | 501 (45,3) | |
| Insuficiencia cardiaca | 30 (2,7) | 9 (1,5) | 21 (4,2) | 0,006 |
| Insuficiencia respiratoria | 32 (2,9) | 10 (1,7) | 22 (4,4) | 0,007 |
| Insuficiencia renal | 29 (2,6) | 9 (1,5) | 20 (4,0) | 0,010 |
| Infección secundaria | 176 (15,9) | 91 (15,1) | 85 (17,0) | 0,390 |
| Infección respiratoria | 20 (1,8) | 10 (1,7) | 10 (2,0) | 0,673 |
| Infección del tracto urinario | 13 (1,2) | 7 (1,2) | 6 (1,2) | 0,953 |
| Infección vascular | 10 (0,9) | 6 (1,0) | 4 (0,8) | 0,695 |
| Infección de la herida quirúrgica | 145 (13,1) | 72 (11,9) | 73 (14,6) | 0,194 |
| Sepsis | 15 (1,4) | 5 (0,8) | 10 (2,0) | 0,096 |
| Íleo prolongado | 113 (10,2) | 52 (8,6) | 61 (12,2) | 0,051 |
| Seroma | 38 (3,4) | 14 (2,3) | 24 (4,8) | 0,025 |
| Dehiscencia de la herida quirúrgica | 38 (3,4) | 17 (2,8) | 21 (4,2) | 0,211 |
| Evisceración | 20 (1,8) | 11 (1,8) | 9 (1,8) | 0,975 |
| Colección intraabdominal | 44 (4,0) | 29 (4,8) | 15 (3,0) | 0,126 |
| Hemorragia abdominal | 26 (2,4) | 15 (2,5) | 11 (2,2) | 0,753 |
| Efusión pleural con evacuación | 7 (0,6) | 3 (0,5) | 4 (0,8) | 0,529 |
| Fuga anastomótica | 58 (5,2) | 31 (5,1) | 27 (5,4) | 0,849 |
| Fístula urinaria | 1 (0,1) | 1 (0,2) | 0 (0,0) | 0,362 |
| Lesión uretral | 2 (0,2) | 2 (0,3) | 0 (0,0) | 0,197 |
| Reintervención | 69 (6,2) | 33 (5,5) | 36 (7,2) | 0,239 |
| Resultado | ||||
| Días de estancia en la UCPA, mediana (RIC) | 1 (0,0) | 1 (0,0) | 1 (0,0) | <0,001 |
| Duración de la estancia postoperatoria, mediana (RIC) | 8 (4,0) | 8 (4,0) | 8 (4,0) | 0,003 |
| Morbilidad, n (%) | 381 (34,5) | 190 (31,5) | 191 (38,1) | 0,020 |
| Mortalidad intrahospitalaria, n (%) | 19 (1,7) | 6 (1,0) | 13 (2,6) | 0,041 |
| Mortalidad tras el alta, n (%) | 222 (20,1) | 84 (13,9) | 138 (27,5) | <0,001 |
| Mortalidad a un año, n (%) | 68 (6,2) | 25 (4,1) | 43 (8,6) | 0,002 |
| Mortalidad a tres años, n (%) | 122 (11,0) | 41 (6,8) | 81 (16,2) | <0,001 |
| Mortalidad a cinco años, n (%) | 213 (19,3) | 78 (12,9) | 135 (26,9) | <0,001 |
En negrita, los valores estadísticamente significativos.
Las tasas de transfusión intraoperatoria y postoperatoria se incrementaron considerablemente a medida que aumentó la gravedad de la anemia, al igual que hicieron la mortalidad tras el alta y la morbimortalidad a largo plazo (tabla 3).
Gravedad de la anemia
| Ausencia de anemia | Anemia leve | Anemia moderada | p | |
|---|---|---|---|---|
| Número, n (%) | 604 (54,5) | 287 (26,2) | 214 (18,6) | |
| Transfusión de sangre intraoperatoria | 9 (1,5) | 16 (5,6) | 29 (13,6) | <0,001 |
| Transfusión de sangre postoperatoria | 44 (7,3) | 56 (19,5) | 83 (38,8) | <0,001 |
| Complicaciones | 19 (3,1) | 24 (8,4) | 20 (9,3) | <0,001 |
| Comorbilidad | 190 (31,5) | 102 (35,5) | 89 (41,6) | 0,025 |
| Mortalidad intrahospitalaria | 6 (1,0) | 7 (2,4) | 6 (2,8) | 0,119 |
| Mortalidad tras el alta | 84 (13,9) | 73 (25,4) | 65 (30,4) | <0,001 |
| Mortalidad a un año | 25 (4,1) | 19 (6,6) | 24 (11,2) | 0,001 |
| Mortalidad a tres años | 53 (8,8) | 58 (20,2) | 53 (24,8) | <0,001 |
| Mortalidad a cinco años | 78 (12,9) | 71 (24,7) | 64 (29,9) | <0,001 |
| Localización del tumor (n [%]) | <0,001 | |||
| Colon derecho | 163 (27,0) | 115 (40,1) | 126 (58,9) | |
| Colon izquierdo | 237 (39,2) | 100 (34,8) | 61 (28,5) | |
| Recto | 204 (33,8) | 72 (25,1) | 27 (12,6) |
En negrita, los valores estadísticamente significativos.
El análisis de Kaplan Meier reflejó que la probabilidad de supervivencia fue significativamente menor en el grupo con anemia preoperatoria, en comparación con el grupo sin anemia (73% frente al 87%, p<0,001) (fig. 1, panel A). Utilizando los estratos de la OMS para la gravedad de la anemia, observamos que aquellos pacientes con anemia preoperatoria moderada tuvieron OR significativamente peores (70%), en comparación con aquellos con anemia preoperatoria leve o nula (75% frente al 87%, p<0,001, respectivamente) (fig. 1, panel B).
Además, en el análisis de supervivencia a largo plazo, el odds ratio de supervivencia transcurridos dos años de la cirugía fue significativamente menor en el grupo que requirió transfusión de sangre, en comparación con los pacientes que no la requirieron (91% frente al 78%, p<0,001) (fig. 2, panel A). De manera similar, los pacientes no transfundidos tuvieron unos OR de supervivencia a cinco años significativamente mejores, en comparación con los pacientes transfundidos (84% frente al 68%, respectivamente; p<0,001) (fig. 2, panel B).
DiscusiónNuestro estudio muestra que la anemia preoperatoria, encontrada en el 45,3% de los pacientes sometidos a cirugía de CCR, es un factor predictivo significativo del incremento de complicaciones perioperatorias, especialmente en el grupo de pacientes con anemia de moderada a grave, y menor supervivencia a largo plazo. Dichos resultados sugieren que la presencia de anemia es un factor de riesgo independiente, y que podría utilizarse como biomarcador modificable simple con impacto significativo posible en la supervivencia de dichos pacientes.
El impacto de la anemia preoperatoria y la importancia de la optimización en los pacientes con CCR sigue siendo una cuestión controvertida. Identificar la causa de la anemia y elegir el mejor tratamiento es fundamental, a la vez que difícil, en los pacientes con CCR, ya que en muchos casos la causa puede ser multifactorial18.
Los resultados reportados en diversos estudios que analizan la prevalencia de la anemia intraoperatoria han sido inconsistentes, en parte debido a las diferencias del tamaño muestral y a los puntos de corte utilizados18. Utilizar los puntos de corte de la OMS17 ayudará a armonizar los resultados.
En 2002, Dunne et al.19 estudiaron la incidencia de los factores de riesgo para la anemia preoperatoria en el CCR. En sus series de 311 pacientes se encontró anemia preoperatoria en el 46,1% de los pacientes con cáncer de colon derecho, una incidencia que se incrementa con la edad y con el estadio del tumor. Se encontró que la anemia preoperatoria era un factor de riesgo independiente del incremento de morbimortalidad, y un factor predictivo de mal pronóstico en los pacientes con CCR19.
Una revisión sistemática realizada por Wilson et al.20 en 2017 encontró una prevalencia de anemia del 38%-59% en los pacientes con CCR, y del 18%-50% en los pacientes con cáncer rectal. La anemia preoperatoria estuvo significativamente asociada a una peor supervivencia global (RR: 1,56; IC95%: 1,30-1,88; p<0,001) y supervivencia libre de enfermedad (RR: 1,34; IC95%: 1,11-1,61; p<0,01) en 12 estudios que incluyeron 3.588 pacientes sometidos a cirugía colorrectal. Los autores concluyen que debe haber mayor concienciación sobre el impacto de la anemia perioperatoria en la supervivencia global a largo plazo en estos pacientes.
Deng et al.21, en una cohorte retrospectiva de 7.436 pacientes seleccionados entre enero de 2008 y diciembre de 2014, concluyeron que la anemia preoperatoria es un factor de riesgo independiente de la supervivencia en los pacientes sometidos a cirugía de CCR, y aconsejan a los clínicos que implementen estrategias para reducir la prevalencia de anemia en los pacientes con CCR.
En un estudio realizado en 2006, Berardi et al.22 apuntaron que la anemia previa a la quimioterapia neoadyuvante pareció ser un factor pronóstico modificable en los pacientes con cáncer rectal, y recomendaron tomar medidas para corregir los niveles sanguíneos. La anemia previa a la quimioterapia neoadyuvante es un biomarcador del deterioro de la enfermedad, ya que está asociada a tumores de mayor tamaño y más avanzados, derivando la hipoxia tumoral relacionada con la anemia en fenotipos tumorales más agresivos, con mayores niveles de factores angiogénicos circulantes. Khan et al.23 sugieren que la Hb previa al tratamiento podría utilizarse como biomarcador de la morfología del tumor rectal, de la respuesta a la quimiorradiación neoadyuvante y del riesgo de recidiva local.
La baja concentración de Hb está asociada a la necesidad de transfusión intraoperatoria y postoperatoria. Cuando analizamos nuestra muestra, de acuerdo con el estatus de transfusión o no transfusión, se observó una menor supervivencia a 2 y 5años en los pacientes transfundidos, lo cual refleja que el uso de productos sanguíneos conlleva un riesgo asociado12. La transfusión sanguínea perioperatoria está asociada a una menor supervivencia tras la resección del CCR. Una posible estrategia para reducir las tasas de sepsis y mejorar la supervivencia tras la cirugía de CCR puede ser restringir las prácticas de transfusión perioperatoria6.
Nuestro estudio refleja que los niveles preoperatorios de Hb están asociados a mortalidad a corto y a largo plazo, e incluso la anemia leve está asociada a una mayor incidencia de morbimortalidad. La anemia puede contribuir a peores resultados, a través de mecanismos tales como el deterioro de la aportación de oxígeno y la función inmunológica.
Por tanto, nuestro análisis debe destacar la necesidad de optimizar el cuidado perioperatorio en los pacientes de CCR, y tener en cuenta que incluso los niveles aparente e insignificantemente bajos de Hb pueden incrementar el riesgo de episodios adversos.
El incremento de la adherencia a los programas Enhanced Recovery After Surgery (ERAS) está asociado a una reducción significativa de las complicaciones postoperatorias, una reducción del riesgo de complicaciones de moderadas a graves, una menor estancia hospitalaria y una menor mortalidad a 30días9,10. Deberán utilizarse los protocolos PBM incluidos en dichos programas para optimizar la anemia preoperatoria24-27.
Aunque se ha dispuesto de protocolos para la anemia preoperatoria durante algún tiempo, no han sido plenamente implementados en la práctica clínica8,9. Ello explica por qué no ha variado significativamente el porcentaje de pacientes de CCR desde 2002, y muestra que sigue habiendo espacio considerable para la mejora. Muchas series publicadas no mencionan el uso de programas ERAS o PBM, y a pesar de la proliferación de protocolos escritos, raramente se siguen en la práctica clínica rutinaria. La simple existencia de dichos estudios ilustra el mal cumplimiento global de las recomendaciones ERAS y los protocolos PBM en la práctica clínica, una situación que se vio adicionalmente confirmada por una encuesta reciente de investigadores implicados en el estudio POWER228. Dicho estudio suscita la concienciación sobre la importancia de implementar programas educativos centrados en estrategias para mejorar el primer pilar de PBM, que es optimizar la eritropoyesis, incluyendo la masa de glóbulos rojos y las reservas de hierro.
La fortaleza de nuestro estudio reside en el gran tamaño muestral y el largo seguimiento. Esto nos ha permitido modificar nuestra práctica rutinaria y adaptarnos a los últimos avances en medicina.
Nuestro estudio tiene también algunas debilidades y limitaciones, ya que se trata de un estudio unicéntrico, retrospectivo, a largo plazo y observacional en el que algunos datos importantes pueden haberse perdido durante el seguimiento. El hecho de que se trate de un estudio observacional significa que la anemia perioperatoria fue manejada según protocolo, pero a discreción del médico tratante. Asimismo, en nuestra cohorte no existe registro sobre el uso de programas PBM. Ello se debe probablemente a la falta de infraestructura adecuada y de tiempo de optimización preoperatoria adecuada. Por último, no realizamos un análisis separado por tipo de cirugía. Dado el uso creciente de procedimientos laparoscópicos o robóticos, mínimamente invasivos, la ausencia de dicho análisis puede haber sesgado el efecto de la anemia en los resultados clínicos de los pacientes de cirugía colorrectal.
Otra limitación importante es que la anemia puede ser también un marcador de la gravedad de la enfermedad en tumores más avanzados, lo cual puede constituir un factor de confusión. En cuanto a la transfusión perioperatoria, las estrategias liberales previas a la transfusión han dado lugar en la actualidad a criterios más restrictivos para evitar transfusiones sanguíneas innecesarias. Los estudios futuros deberán explorar intervenciones para corregir la anemia preoperatoria y su impacto en los resultados.
ConclusionesEn nuestro análisis del umbral de Hb para las complicaciones en una gran cohorte de pacientes de cáncer colorrectal, encontramos que el nivel de Hb inferior a 11,65g/dl estuvo asociado al incremento de mortalidad intrahospitalaria, y un nivel de 12,05g/dl o menos, que no se considera anemia en mujeres en edad fértil, estuvo asociado al incremento de la mortalidad a 5años. En otras palabras, la anemia, aun siendo leve, está asociada a una mayor tasa de complicaciones, a una mayor estancia hospitalaria y a un mayor riesgo de mortalidad a largo plazo. Nuestro estudio muestra que el umbral óptimo de Hb preoperatorio debería ser al menos de 13g/dl, sin exclusión de sexo, particularmente en hombres, personas mayores, ni pacientes anticoagulados y antiagregados. Se trata de un biomarcador modificable que incrementa la morbimortalidad en los pacientes de cáncer. Sin embargo, no existe evidencia de que simplemente corrigiendo la anemia se mejore automáticamente el resultado y la supervivencia, debiendo explorarse esto en la investigación futura.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.