Los pacientes con infección por SARS-CoV-2 pueden presentar afectación cardiovascular, incluyendo miocarditis, arritmias y prolongación del intervalo QT. Nuestro objetivo fue evaluar el impacto de la COVID-19 y su tratamiento en la repolarización ventricular y el desarrollo de arritmias en pacientes críticos.
Material y métodosEstudio de cohortes retrospectivo de pacientes críticos con infección confirmada por SARS-CoV-2 durante un periodo de 3meses. Se registraron los datos clínicos relevantes y el tratamiento específico administrado para la COVID-19. Se consideró QTc prolongado cuando medía ≥460ms en mujeres y ≥450ms en hombres. Se registró la incidencia y el tipo de arritmias durante el mismo periodo.
ResultadosSe evaluaron 77 pacientes con una edad media de 62±13años: 20 mujeres y 57 hombres. El 60% de los pacientes eran hipertensos, el 52% presentaban un IMC>30 y el 70% desarrollaron fracaso renal agudo durante el ingreso. El 56% de los pacientes presentaron prolongación del QTc. El 44% presentaron algún tipo de arritmia durante su estancia en la UCI, siendo en el 21% arritmias auriculares. La mortalidad global fue del 53%, sin diferencias entre los pacientes con o sin QTc prolongado.
ConclusionesEn nuestra serie, una elevada proporción de pacientes críticos con COVID-19 han presentado QTc prolongado y arritmias. Los factores implicados se han relacionado con la elevación de biomarcadores cardiacos, la propia afectación miocárdica del virus y la medicación concomitante recibida en la UCI.
Patients with SARS-CoV-2 infection may present cardiovascular involvement including myocarditis, arrhythmias and QT interval prolongation. Our objective was to evaluate the impact of COVID-19 and its treatment on ventricular repolarization and development of arrhythmias in critically ill patients.
Material and methodsRetrospective cohort study of critically ill COVID-19 patients during a 3-month period in whom at least one ECG was available. Relevant clinical data and specific treatment administered for COVID-19 were recorded. Prolonged QTc was considered prolonged when it measured ≥460ms in women and ≥450ms in men. The incidence and type of arrhythmias during the same period were recorded.
ResultsA total of 77 patients with a mean age of 62±13years, 20 women and 57 men, were evaluated. Sixty percent of the patients were hypertensive, 52% had a BMI>30, and 70% developed acute renal failure during admission. Some 56% of the patients presented QTc prolongation. Forty-four percent presented some type of arrhythmia during their stay in the ICU, 21% of which were atrial arrhythmias. Overall mortality was 53%, with no differences between patients with or without prolonged QTc.
ConclusionsIn our series, a high proportion of critical patients with COVID-19 presented prolonged QTc and arrhythmias. The factors involved have been related to the elevation of cardiac biomarkers, the myocardial involvement of the virus and concomitant medication received in the ICU.
La afectación cardiovascular de los pacientes con infección por SARS-CoV-2 es una de las complicaciones asociadas a la enfermedad por coronavirus 2019 (COVID-19)1–4. La afectación miocárdica puede estar relacionada con la propia enfermedad, con los tratamientos específicos para la infección por COVID-19 o con la presencia de patología cardiovascular previa. Los tratamientos de la infección por COVID-19 como hidroxicloroquina, azitromicina, lopinavir/ritonavir, utilizados de forma amplia durante las primeras fases de la pandemia, se han relacionado con un riesgo incrementado de prolongar el intervalo QT. Así mismo, se ha descrito la asociación de COVID-19 con la aparición de arritmias cardiacas, siendo estas más prevalentes en los pacientes ingresados en las unidades de cuidados intensivos (UCI)5,6. En los pacientes críticos existen de forma añadida otros factores, como las alteraciones electrolíticas, la sepsis y la administración de fármacos concomitantes, con capacidad para prolongar el intervalo QT7,8. Todas estas circunstancias pueden alterar la electrofisiología cardiaca, favorecer la prolongación del intervalo QT y facilitar la aparición de arritmias. El objetivo del presente estudio fue evaluar el impacto de la enfermedad por COVID-19 y su tratamiento en la repolarización ventricular, evaluada mediante la medición del intervalo QTc, y en la incidencia de arritmias en pacientes críticos durante la primera fase de la pandemia por COVID-19.
Pacientes y métodosEstudio de cohortes, retrospectivo, de pacientes adultos con diagnóstico de COVID-19 ingresados en las unidades de críticos desde el 9 de marzo hasta el 1 de mayo de 2020. El estudio fue aprobado por el comité de ética con fecha de 7 de mayo de 2020 (acta 13/2020) y registrado en ClinicalTrials.gov (NCT04422535). Dada la naturaleza del estudio, el comité de ética eximió de la obtención del consentimiento informado de los pacientes.
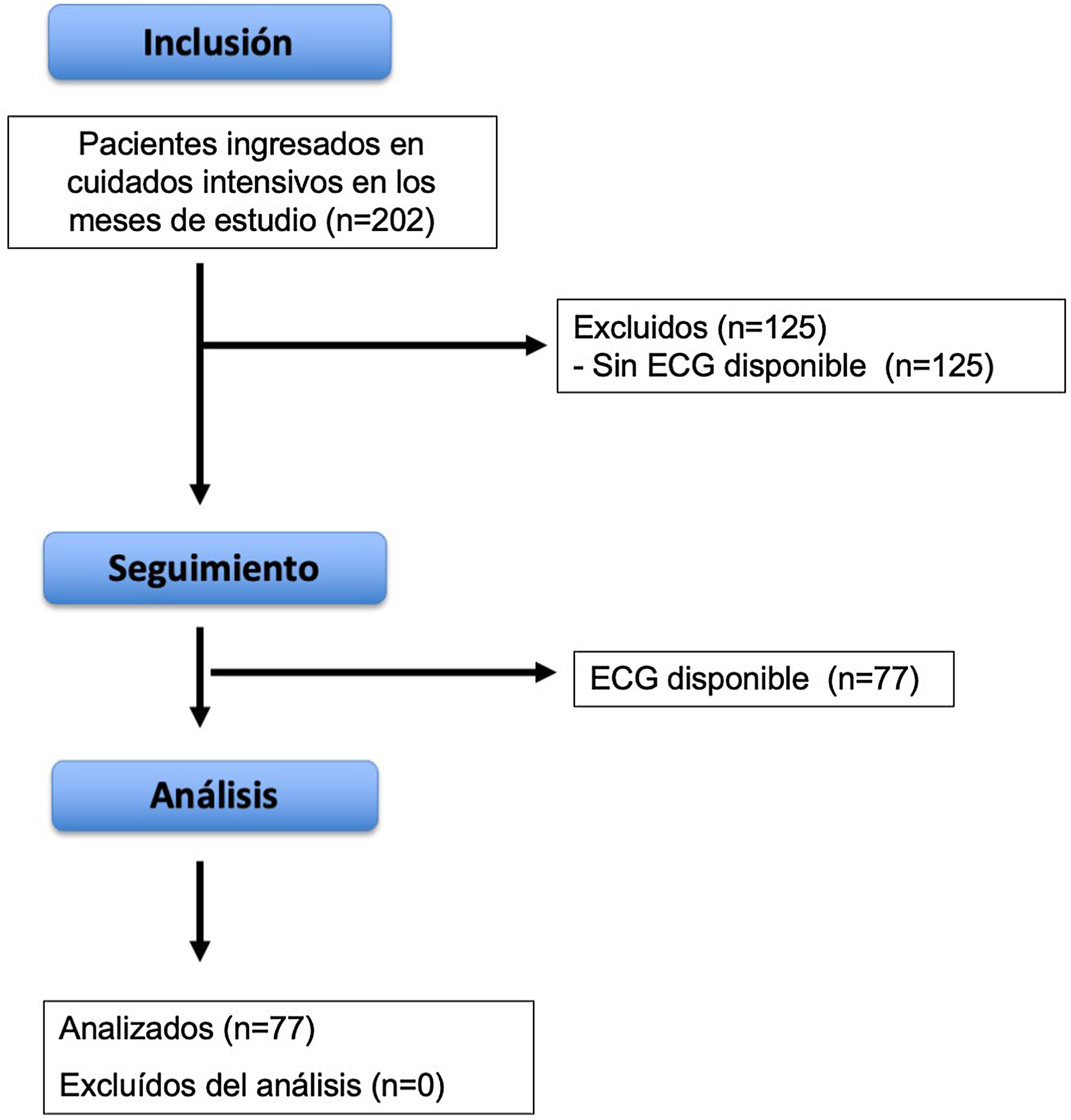
Los criterios de inclusión fueron pacientes adultos ingresados en la UCI con edad mayor de 18años y diagnóstico de COVID-19 confirmado mediante la técnica de RT-PCR (reacción en cadena de la polimerasa con transcriptasa inversa) de muestras nasofaríngeas, esputo o lavado broncoalveolar. Se analizaron todos aquellos pacientes con registro de ECG disponible en papel. En la figura 1 se describe el flujo de pacientes. Los ECG se recogieron de forma individualizada, almacenándose de forma anonimizada para su análisis posterior.
Variables analizadasSe registraron los parámetros demográficos, la evolución clínica, el perfil analítico, incluyendo biomarcadores cardiacos, el tratamiento instaurado, las complicaciones, la insuficiencia renal, los factores potenciales asociados a prolongación del QT, las arritmias durante el ingreso y la mortalidad. Los datos fueron recogidos de los registros de la historia clínica electrónica de los pacientes.
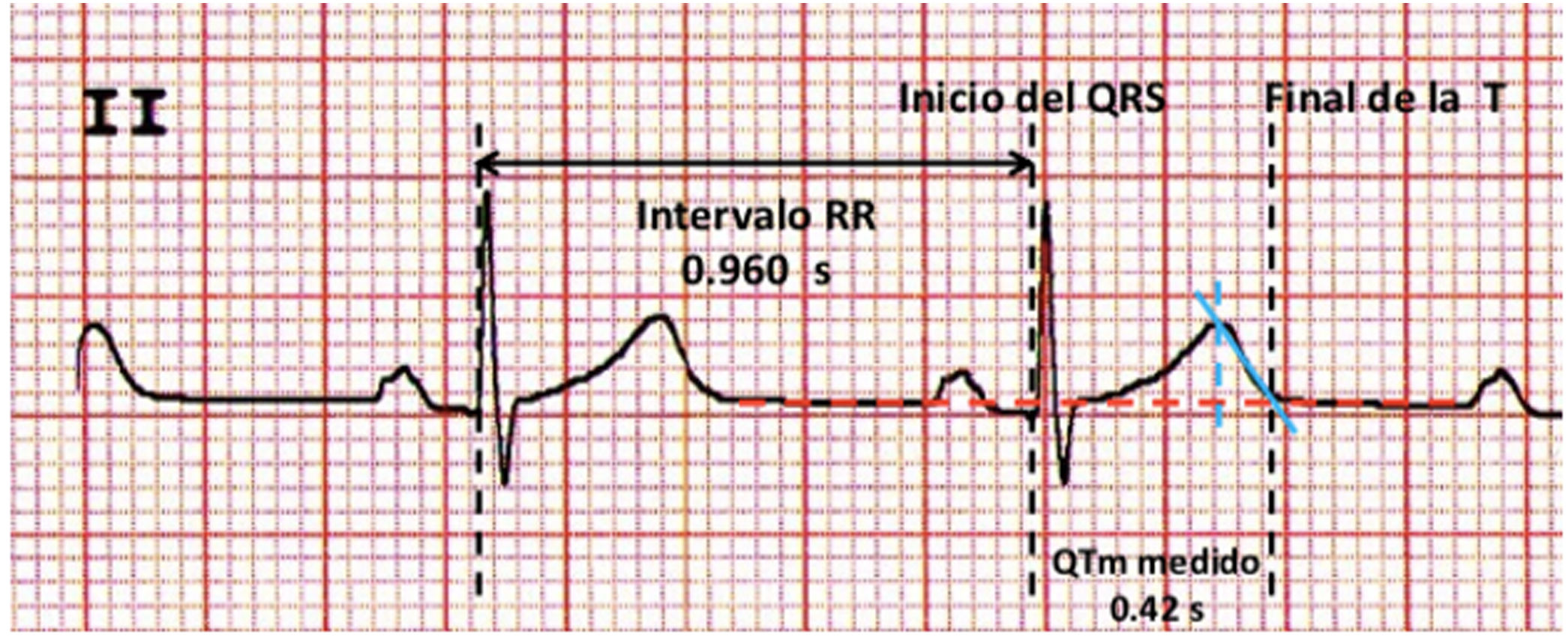
Parámetros electrocardiográficos y metodología para la medición del intervalo QTSiguiendo las recomendaciones de las sociedades científicas de cardiología, la medición del intervalo QT se realizó en el ECG de 12 derivaciones disponible seleccionando las derivaciones II y V5 o V6 en las que mejor se mostraba el final de la onda T9-10.
El intervalo QT se midió desde el comienzo de la activación del miocardio ventricular hasta el final de su repolarización, representados por el inicio del QRS y el final de la onda T (fig. 2).
Para determinar el final de la onda T se trazaba una línea desde su vértice (línea azul punteada) siguiendo la pendiente de su inscripción descendente (línea azul continua) hasta donde esta se cruza con la línea de base (línea punteada en rojo). Se consideró el valor medio del QT de 3 ciclos (latidos) cardiacos.
En los casos de fibrilación auricular (FA) la medición se realizó en los intervalos QT tras los intervalos R-R más cortos y largos y se dividió cada uno por la raíz cuadrada del intervalo R-R precedente (fórmula de Bazett). El promedio de estos intervalos se usó como el intervalo QT corregido (fig. 3).
Se utilizó la fórmula de Bazett (QT corregido [QTc] =QT/√ RR) para determinar los intervalos QT corregidos. Se consideró un QTc alargado cuando este era superior a ≥460ms en mujeres y ≥450ms en hombres11. Se analizó el incremento en el intervalo QTc en los pacientes con dos registros de ECG disponibles.
ArritmiasSe identificó la presencia de arritmias si los pacientes presentaron de forma documentada: FA, taquicardia supraventricular (TSV), taquicardia ventricular no sostenida, taquicardia ventricular monomórfica o polimórfica, fibrilación ventricular (FV) o bradicardia sinusal (frecuencia cardiaca de <50lpm).
Análisis estadísticoDe forma previa se comprobó la normalidad de las variables continuas mediante la prueba de Kolmogorov Smirnov. Las variables continuas con distribución normal se compararon mediante la prueba de la t de Student para datos independientes o para datos pareados cuando fue preciso. Se utilizó la prueba de la U de Mann-Whitney para datos independientes o la prueba de Wilcoxon para datos pareados si la distribución no fue normal. Las variables categóricas se compararon mediante la prueba de la chi-cuadrado y la prueba de Fisher. Los datos se presentan como media ±desviación estándar, mediana y rango intercuartil o números y percentiles.
ResultadosDe un total de 202 pacientes ingresados en la UCI en el periodo de estudio se pudieron analizar los registros electrocardiográficos de 77 pacientes. La mediana (RIQ) de estancia en la planta antes del ingreso en la UCI fue de 2días (1-4). El 97% de los pacientes precisaron ventilación mecánica invasiva.
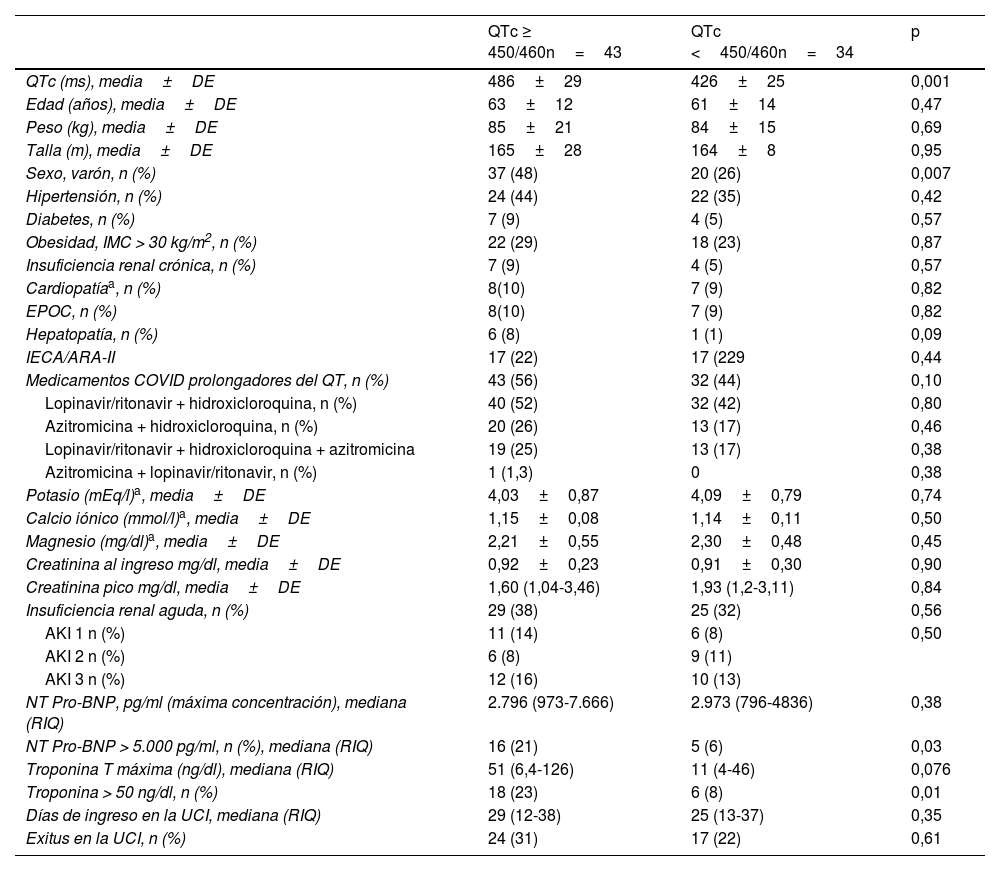
Los datos demográficos y clínicos se reflejan en la tabla 1. Se muestran de forma diferenciada los datos de los pacientes que presentaron prolongación significativa del intervalo QT y los que no la presentaron.
Características demográficas y clínicas de los pacientes con intervalo QTc ≥450ms (hombres) y 460ms (mujeres) y QTc ≤450 (hombres) y 460ms (mujeres)
| QTc ≥ 450/460n=43 | QTc <450/460n=34 | p | |
|---|---|---|---|
| QTc (ms), media±DE | 486±29 | 426±25 | 0,001 |
| Edad (años), media±DE | 63±12 | 61±14 | 0,47 |
| Peso (kg), media±DE | 85±21 | 84±15 | 0,69 |
| Talla (m), media±DE | 165±28 | 164±8 | 0,95 |
| Sexo, varón, n (%) | 37 (48) | 20 (26) | 0,007 |
| Hipertensión, n (%) | 24 (44) | 22 (35) | 0,42 |
| Diabetes, n (%) | 7 (9) | 4 (5) | 0,57 |
| Obesidad, IMC > 30 kg/m2, n (%) | 22 (29) | 18 (23) | 0,87 |
| Insuficiencia renal crónica, n (%) | 7 (9) | 4 (5) | 0,57 |
| Cardiopatíaa, n (%) | 8(10) | 7 (9) | 0,82 |
| EPOC, n (%) | 8(10) | 7 (9) | 0,82 |
| Hepatopatía, n (%) | 6 (8) | 1 (1) | 0,09 |
| IECA/ARA-II | 17 (22) | 17 (229 | 0,44 |
| Medicamentos COVID prolongadores del QT, n (%) | 43 (56) | 32 (44) | 0,10 |
| Lopinavir/ritonavir + hidroxicloroquina, n (%) | 40 (52) | 32 (42) | 0,80 |
| Azitromicina + hidroxicloroquina, n (%) | 20 (26) | 13 (17) | 0,46 |
| Lopinavir/ritonavir + hidroxicloroquina + azitromicina | 19 (25) | 13 (17) | 0,38 |
| Azitromicina + lopinavir/ritonavir, n (%) | 1 (1,3) | 0 | 0,38 |
| Potasio (mEq/l)a, media±DE | 4,03±0,87 | 4,09±0,79 | 0,74 |
| Calcio iónico (mmol/l)a, media±DE | 1,15±0,08 | 1,14±0,11 | 0,50 |
| Magnesio (mg/dl)a, media±DE | 2,21±0,55 | 2,30±0,48 | 0,45 |
| Creatinina al ingreso mg/dl, media±DE | 0,92±0,23 | 0,91±0,30 | 0,90 |
| Creatinina pico mg/dl, media±DE | 1,60 (1,04-3,46) | 1,93 (1,2-3,11) | 0,84 |
| Insuficiencia renal aguda, n (%) | 29 (38) | 25 (32) | 0,56 |
| AKI 1 n (%) | 11 (14) | 6 (8) | 0,50 |
| AKI 2 n (%) | 6 (8) | 9 (11) | |
| AKI 3 n (%) | 12 (16) | 10 (13) | |
| NT Pro-BNP, pg/ml (máxima concentración), mediana (RIQ) | 2.796 (973-7.666) | 2.973 (796-4836) | 0,38 |
| NT Pro-BNP > 5.000 pg/ml, n (%), mediana (RIQ) | 16 (21) | 5 (6) | 0,03 |
| Troponina T máxima (ng/dl), mediana (RIQ) | 51 (6,4-126) | 11 (4-46) | 0,076 |
| Troponina > 50 ng/dl, n (%) | 18 (23) | 6 (8) | 0,01 |
| Días de ingreso en la UCI, mediana (RIQ) | 29 (12-38) | 25 (13-37) | 0,35 |
| Exitus en la UCI, n (%) | 24 (31) | 17 (22) | 0,61 |
AKI: clasificación de la insuficiencia renal según las guías KDIGO11; AKI 1: aumento Cr basal ×1,5-1,9; AKI 2: aumento Cr basal ×2-2,9; AKI 3: aumento Cr basal ×3); ARA-II: antagonista de los receptores de angiotensinaII; DE: desviación estándar; IECA: inhibidor de la enzima convertidora de angiotensina; IMC: índice de masa corporal.
El 56% de los pacientes presentaron prolongación del intervalo QTc (≥460ms en mujeres y ≥450ms en hombres). Presentaron un QTc mayor de ≥500ms el 15,6% de los pacientes. El porcentaje de hombres con QTc prolongado fue superior al de mujeres: 65% vs. 30%, p=0,007. No hubo relación entre los antecedentes de hipertensión arterial, obesidad, insuficiencia renal crónica (IRC), diabetes o cardiopatía estructural y la presencia de QTc prolongado.
El 99% de los pacientes estaban en tratamiento con alguno de los fármacos de tratamiento de la COVID-19 con efectos prolongadores del intervalo QT: hidroxicloroquina, azitromicina o lopinavir/ritonavir. Este tratamiento se había instaurado una media de 2,8±3,2días antes del registro de los ECG. El 54,5% de los pacientes estaban en tratamiento con dos fármacos y el 42% lo estaban con tres fármacos. La combinación de dos fármacos más frecuente fue la de hidroxicloroquina más lopinavir/ritonavir (tabla 1). Los pacientes con tres fármacos presentaron valores de QTc más prolongados que los pacientes en tratamiento con dos fármacos 451±42ms vs. 435±40ms, p=0,08.
No hubo diferencias significativas en los parámetros demográficos, clínicos, fármacos de tratamiento COVID-19, patrones analíticos de iones, potasio, calcio iónico, magnesio, ni en la incidencia de fracaso renal agudo (FRA) en los pacientes con o sin prolongación del intervalo QTc (tabla 1).
En relación con los biomarcadores cardiacos, los niveles de troponinaT fueron superiores en el grupo de los que desarrollaron prolongación del intervalo QTc, así como el porcentaje de pacientes con niveles de troponinaT por encima de 50ng/dl: 23% vs. 8%, p=0,01. Con relación al NT-proBNP, no se observaron diferencias en los valores absolutos entre los pacientes con o sin QTc prolongado. Sin embargo, sí hubo un mayor porcentaje de pacientes en el tercil superior (NT-proBNP ≥4.873pg/ml) en el grupo de pacientes con QTc prolongado: 23% vs. 9%, en el límite de la significación estadística, p=0,06.
Cambios en el intervalo QTcSe analizaron los cambios en el intervalo QTC en los casos en los que se disponía de dos ECG (39 pacientes) y se observó que el 38% presentaban QTc prolongado en el primer ECG, y en el segundo ECG este porcentaje fue del 26%. El incremento medio en el QTc fue de 21±57ms (IC95%: 2,45-39,28). Doce pacientes (15,58%) tuvieron un incremento mayor de 60ms en el intervalo QTc durante su ingreso. En conjunto, el 25% de los pacientes presentaron un QTc mayor de ≥500ms o un incremento del QTc ≥60ms.
ArritmiasEn la tabla 2 se muestran los resultados de las arritmias que presentaron los pacientes durante su estancia en la UCI. Se desarrolló algún tipo de arritmia en un total de 34 (44,2%) pacientes, siendo la más común la FA. Dentro del grupo de pacientes con arritmias, 5 (6,5%) tenían historia conocida de alteraciones del ritmo antes de su ingreso. No hubo relación entre la aparición de arritmias con las enfermedades previas, ni con los valores del intervalo QTc máximo alcanzado. Los pacientes que desarrollaron arritmias tuvieron cifras más elevadas de NT-proBNP: mediana (RIQ) de 4.610pg/ml (1.608-6.799) vs. 1.486 (618-4.869), p=0,007. No hubo diferencias en los niveles de troponinaT entre los pacientes que desarrollaron arritmias frente a los que no las desarrollaron. La supervivencia en los pacientes que presentaron arritmias fue del 41,2%.
Frecuencia y tipo de arritmias en los pacientes críticos COVID-19
| Arritmias, n (%) | 34 (44,2) |
| Bradicardia sinusal, n (%) | 7 (9) |
| Fibrilación auricular / flutter auricular, n (%) | 16 (21) |
| Taquicardia supraventricular, n (%) | 7 (9) |
| Extrasistolia ventricular, n (%) | 2 (2,6) |
| Taquicardia ventricular no sostenida, n (%) | 1 (1,3) |
| Torsade de pointes, n (%) | 1 (1,3) |
Los porcentajes se han realizado sobre el número total de pacientes evaluados.
Un paciente varón presentó una arritmia ventricular tipo torsade de pointes (TdP) tras un episodio de bradicardia e hipotensión. Al analizar los registros del ECG se constató un incremento en el QTc de 70ms desde el ECG basal hasta el ECG previo a la arritmia, siendo el valor del QTc que precedió al episodio de arritmia de 450ms. El paciente había recibido tratamiento con hidroxicloroquina, azitromicina y lopinavir/ritonavir.
MortalidadLa mortalidad global durante el ingreso en la UCI fue del 53%. El 67% de los pacientes que desarrollaron FRA fallecieron en la UCI, frente al 22% de los que no lo tuvieron, p=0,001. Los pacientes que desarrollaron FRA presentaron niveles de NT-proBNP superiores a los que no presentaron FRA: mediana (RIQ) de 4.066pg/ml (1.161-6.998) vs. 1.249 (570-3.968), p=0,01. No hubo asociación de la presencia de QTc prolongado, ni de arritmias, con la mortalidad.
DiscusiónLos principales hallazgos de este estudio han sido: primero, que un porcentaje elevado de pacientes COVID-19 ingresados en la UCI presentaron QTc prolongado; segundo, que la prolongación del QTc se relacionó con niveles elevados de troponinaT; tercero, que la prolongación del QTc se presentó en mayor proporción en hombres; cuarto, que los pacientes COVID-19 críticos presentaron una alta incidencia de arritmias durante su estancia en la UCI, y, finalmente, que los pacientes con arritmias tuvieron niveles más elevados de NT-proBNP.
Un estudio realizado en 40 pacientes críticos COVID-19 mostró que el 36% presentaron prolongación del intervalo QTc, que los autores definieron como un QTc mayor de ≥500ms, o un incremento del QTc ≥60ms tras el tratamiento con azitromicina más hidroxicloroquina12. Estas cifras son superiores a las nuestras, que fueron del 25%, siguiendo los mismos criterios de valor e incremento del QTc definidos en dicho estudio. Así mismo fue similar la proporción de pacientes que recibieron azitromicina más hidroxicloroquina: 45% vs. 43% en nuestro estudio. A diferencia con nuestra serie, los autores no reportaron arritmias ni ningún episodio de TdP. Una razón que puede explicar estas diferencias es que, en el estudio mencionado, en el 42,5% de los pacientes se suspendió el tratamiento con dichos fármacos cuando se detectó que se habían alcanzado dichos límites en el intervalo QTc; sin embargo, en nuestra serie, en los datos de la historia clínica no aparecen reflejados los límites de retirada de dichos fármacos ante la prolongación del intervalo QTc.
Mercuro et al. evaluaron en 90 pacientes el impacto de los fármacos de tratamiento de la COVID (hidroxicloroquina con/sin azitromicina) en el intervalo QTc13. El estudio mostró que el 11% de los pacientes presentaron un incremento en el intervalo QTc mayor de 60ms, y los pacientes con dos fármacos experimentaron un mayor incremento en el intervalo QTc. El estudio incluyó a 30 pacientes críticos que tuvieron un incremento superior (26ms) no significativo en el intervalo QTc en comparación con los pacientes no críticos (16ms). Nuestros resultados han mostrado así mismo un mayor incremento del intervalo QTc en los pacientes en tratamiento con más fármacos.
El Nekidy et al., en 111 pacientes COVID-19 críticos, observaron una prevalencia de prolongación del intervalo QTc del 77,5% siguiendo los mismos criterios definidos en nuestro estudio, y de QTc por encima de 500ms del 42%14. Estos datos contrastan con nuestra prevalencia más baja, a pesar de que los pacientes presentaban características similares en cuanto a edad, comorbilidad y proporción de pacientes con fármacos de tratamiento del COVID-19 prolongadores del intervalo QTc14. Los autores incluyeron el intervalo QTc más largo observado durante la estancia del paciente, lo que pudo incrementar la proporción de casos diagnosticados con prolongación del intervalo QTc. Sin embargo, no podemos descartar que nuestra serie se viera afectada por un sesgo debido a la baja proporción en el reclutamiento de pacientes con ECG disponible.
Recientemente se ha reportado que la prolongación del intervalo QTc (por encima de 440ms en hombres y de 450ms en mujeres) en 355 pacientes con COVID-19 se relacionó con un incremento de la mortalidad al año, con un hazard ratio de 1,6915. En este estudio se incluyeron 55 pacientes críticos en los que la proporción de prolongación del QTc fue en torno al 45%. Estos valores son superiores a los observados en nuestra serie, aunque los límites de valor de QTc prolongado fueron más amplios en nuestro estudio (450ms en hombres y 460ms en mujeres). Los autores relacionaron la presencia de QTc prolongado con lesión miocárdica evaluada mediante biomarcadores cardiacos o alteraciones ecocardiográficas. Nosotros hemos encontrado dicha asociación tanto con los niveles de troponinaT como con la presencia de niveles elevados de NT-proBNP. El incremento de la troponinaT sugiere lesión miocárdica, también descrita por otros autores, especialmente en los pacientes con COVID-19 más graves4. Por otro lado, la elevación del biomarcador NT-proBNP en las unidades de críticos es relativamente frecuente y no necesariamente está asociada a la presencia de cardiopatía16-18.
En pacientes críticos habitualmente coexisten múltiples factores de riesgo de presentar un intervalo QTc prolongado debido tanto a sus enfermedades concomitantes (cardiopatía, alteraciones electrolíticas) como al tratamiento con fármacos prolongadores del intervalo QT. Estudios previos en pacientes críticos muestran una incidencia de intervalo QTc prolongado en torno al 24-28%19-21. En pacientes con COVID-19 se describe una incidencia superior, sugiriendo un papel relevante del estado proinflamatorio en la infección grave por SARS-CoV-2, y a miocarditis asociada con elevación de troponinas, que puede manifestarse además con una prolongación del intervalo QTc, entre otros signos clínicos4,6,22,23.
En nuestra cohorte, un porcentaje importante de pacientes desarrollaron arritmias. Un amplio estudio internacional en el que se evaluó la incidencia de arritmias en pacientes con COVID-19, incluyendo a pacientes críticos, mostró una incidencia en torno al 12,9%24. Al igual que en nuestra serie, la arritmia descrita con mayor frecuencia fue la FA. Los autores describieron que en los pacientes en ventilación mecánica la incidencia de arritmias fue del 43%, coincidente con nuestros datos. La supervivencia de los pacientes que desarrollaron arritmias fue del 51,4% en la serie internacional, superior a la de nuestra serie, del 41%, relacionado probablemente con las diferencias de pacientes evaluados, considerando que nuestra población fue exclusivamente de pacientes críticos. La incidencia de arritmias ha sido reportada desde las primeras series de pacientes con COVID-19, con porcentajes superiores en los pacientes críticos25. Recientemente se ha relacionado la presencia de arritmias auriculares con un incremento de la mortalidad en pacientes COVID-1926. Nosotros no encontramos asociación entre la presencia de arritmias y la mortalidad. La incidencia de arritmias en pacientes críticos no COVID se ha descrito en torno al 12%, siendo las taquiarritmias auriculares las más frecuentemente descritas27,28. Nuevamente, los resultados en pacientes críticos COVID-19 muestran porcentajes superiores de eventos arrítmicos, lo que sugiere una mayor afectación cardiovascular en esta población.
La mortalidad durante el ingreso en la UCI de nuestra serie ha sido importante, del 53%, en un rango similar al reportado tanto por otros grupos en nuestro país como en un reciente metaanálisis (43-83% en pacientes en ventilación mecánica)29,30. Esta disparidad en la mortalidad puede relacionarse con una gran heterogeneidad de los pacientes con diferente morbilidad y pronóstico. En nuestra serie, aunque la mortalidad fue superior en los pacientes con QTc prolongado (59% vs. 41%), no alcanzó significación estadística. Las observaciones mostradas en nuestro estudio sugieren la importancia de la vigilancia del intervalo QTc y de los biomarcadores cardiacos de forma activa para facilitar la instauración de medidas protectoras en los pacientes con infección grave por COVID-19.
LimitacionesEl presente estudio presenta algunas limitaciones. En primer lugar, debido a las limitaciones logísticas al inicio de la pandemia, no se pudo recuperar el registro del ECG en todos los pacientes, lo que limita la determinación de la incidencia real en pacientes críticos COVID-19 de QTc prolongado y arritmias. Sin embargo, nuestros datos están en línea con los reportados por otros autores en el mismo contexto. Otra limitación se refiere a que es un estudio retrospectivo y monocéntrico que puede asociar sesgos relevantes. Sin embargo, la información aportada es relevante y muestra la afectación de parámetros de repolarización ventricular y la asociación de arritmias en una población de pacientes críticos con COVID-19.
ConclusionesEn nuestra muestra, una elevada proporción de pacientes críticos con COVID-19 han presentado QTc prolongado y arritmias. Los factores implicados se han relacionado con la elevación de biomarcadores cardiacos, la propia afectación miocárdica del virus y la medicación concomitante recibida en la UCI.
FinanciaciónEsta investigación no recibió ninguna subvención específica de organismos de financiación del sector público, comercial o sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener conflicto de intereses con los contenidos del manuscrito.