El síndrome de disfunción multiorgánica es la causa más frecuente de mortalidad en las unidades de cuidados intensivos. Los pulmones y los riñones son 2 órganos frecuentemente afectados, por lo que hasta el 60% de los pacientes precisan simultáneamente soporte respiratorio y terapia de sustitución renal.
En la actualidad se han desarrollado sistemas de eliminación extracorpórea de CO2 con el objetivo de reducir la incidencia de lesión pulmonar aguda, que pueden ser combinados con terapias de soporte renal en pacientes con disfunción de ambos órganos.
Presentamos un caso de shock séptico de origen respiratorio con fracaso renal y síndrome de distrés respiratorio, en el que se llevó a cabo terapia de eliminación extracorpórea de CO2 que permitió facilitar pautas de ventilación de protección con una disminución del volumen corriente hasta 4ml/kg y una reducción de la presión meseta por debajo de 30cmH20, con valores de PaCO2 inferiores a 60mmHg.
Multiorgan dysfunction syndrome is the most common cause of mortality in intensive care units. The lungs and kidneys are frequently affected, so up to 60% of patients require simultaneous respiratory support and renal replacement therapy.
Extracorporeal CO2 elimination systems have now been developed with the aim of reducing the incidence of acute lung injury. These systems can be combined with renal support therapies in patients with dysfunction of both organs.
We present a case of respiratory septic shock with renal failure and respiratory distress syndrome, in which extracorporeal elimination of CO2 therapy facilitated the use of protective ventilation, with a low tidal volume of 4ml/kg, plateau pressure below 30cmH2O, and PaCO2 values of less than 60mmHg.
El síndrome de disfunción multiorgánica (SDMO) se ha definido como «la disfunción progresiva de 2 o más órganos o sistemas que ocurre en un paciente grave y que precisa algún tipo de terapia de soporte para mantener la homeostasis»1. El SDMO es la causa más frecuente de mortalidad en las unidades de cuidados intensivos. Los pulmones y los riñones son 2 órganos frecuentemente afectados, por lo que hasta el 60% de los pacientes precisan simultáneamente soporte respiratorio y terapia de sustitución renal2. En la actualidad se han desarrollado sistemas de oxigenación y/o ventilación extracorpóreos con el objetivo de reducir la incidencia de lesión pulmonar aguda en pacientes bajo ventilación mecánica3, que pueden ser combinados con terapias de soporte renal y de adsorción en pacientes con disfunción de ambos órganos, sobre todo en el contexto de sepsis.
Caso clínicoSe trata de un varón de 69 años, 177cm de estatura y 85kg, con antecedente de enfermedad pulmonar obstructiva crónica grave, que acudió al servicio de urgencias por empeoramiento de su disnea habitual y aumento de tos con expectoración amarillenta, sin fiebre ni dolor torácico. Durante su estancia en urgencias, el paciente sufrió un rápido deterioro clínico, con TA 85/45mmHg, frecuencia cardiaca de 102lpm, taquipnea de 32rpm y saturación arterial de oxígeno del 88% con mascarilla Ventimask® 40%. Se realizó angio-TAC para descartar tromboembolismo pulmonar, objetivándose un infiltrado pulmonar de probable origen neumónico en el lóbulo inferior izquierdo, por lo que se activó la alerta de código sepsis, se administró meropenem 2g iv y se inició reanimación con fluidoterapia y vasopresores. Dado el empeoramiento clínico, ingresó en la unidad de reanimación con el diagnóstico de shock séptico de origen respiratorio. Se monitorizó con sistema VolumeView® y se procedió a la intubación orotraqueal y ventilación mecánica, sufriendo parada cardiocirculatoria que precisó maniobras de reanimación cardiopulmonar avanzada durante 8min hasta conseguir la estabilización hemodinámica. En ese momento se diagnosticó shock refractario y precisó de tratamiento de soporte con noradrenalina a 0,9μg/kg/min y adrenalina a 0,3μg/kg/min para valores de índice cardiaco de 2l/min/m2, índice de volumen telediastólico de ventrículo izquierdo de 800ml/m2, índice de agua extrapulmonar de 10ml/kg e índice de resistencias vasculares sistémicas de 500dyn*s*cm−5*m2. En los datos de laboratorio destacaban valores de lactato de 0,46mmol/l, pro-BNP de 25.000pg/ml y procalcitonina de 65ng/ml.
Se realizó una ecocardiografía transesofágica en la que se objetivó disfunción severa del ventrículo izquierdo con una fracción de eyección del 15%, iniciándose perfusión de levosimendán.
Desde el punto de vista respiratorio presentaba una relación PaO2/FiO2 de 180 y una PaCO2 de 40mmHg, con los siguientes parámetros ventilatorios programados en el respirador: volumen corriente de 500ml, presión positiva al final de la espiración (PEEP) de 12cmH2O, presión meseta de 29cmH2O y compliancia pulmonar de 25ml/cmH2O.
En las primeras 24h presentó anuria con elevación de creatinina, estableciéndose el diagnóstico de fallo renal agudo estadio 3 de la clasificación del Kidney Disease Improving Global Outcomes, por lo que se inició terapia con filtro de hemoadsorción de polimixina y posteriormente filtro oXiris® para terapia de hemodiafiltración veno-venosa continua, que permite, además de la terapia de sustitución renal, la adsorción de endotoxinas y citocinas en la sepsis.
Se detectó la presencia de antígeno para Streptococcus pneumoniae en orina y se añadió levofloxacino al tratamiento, etiquetando finalmente el cuadro como neumonía neumocócica comunitaria grave que provocó shock séptico con SDMO, síndrome de distrés respiratorio (SDRA) y fallo renal.
Aunque transcurridas 24h mejoró la situación hemodinámica permitiendo la retirada de la adrenalina, la situación respiratoria empeoró en los días posteriores, presentando en el tercer día de ingreso una relación PaO2/FiO2 de 100 a pesar de maniobras de reclutamiento. En ventilación mecánica, con un volumen corriente de 500ml, PEEP de 12cmH2O y frecuencia respiratoria de 15rpm, el valor de la PaCO2 era de 84mmHg, con pH de 7,15.
Se decidió asociar el sistema Prismalung® (Gambro-Baxter) (fig. 1) con el objeto de eliminar CO2 y facilitar pautas de ventilación de protección. Se sustituyó el catéter Shaldon 12F colocado en la vena femoral derecha, mediante intercambio con guía metálica, por otro catéter Shaldon de 13,5F, para permitir un flujo de sangre de hasta 450ml/h. La terapia de sustitución renal se mantuvo para conseguir un ultrafiltrado de 25ml/kg y una extracción de 250ml/h, añadiendo un flujo de gas fresco al intercambiador de gases Prismalung® de 10l de oxígeno.
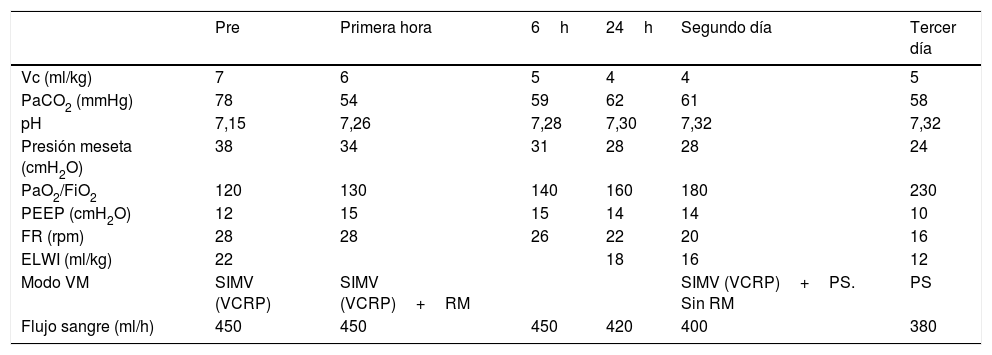
En la tabla 1 se detalla la evolución de las principales variables respiratorias durante la terapia. El uso de la membrana Prismalung® permitió la disminución del volumen corriente hasta 4ml/kg y la reducción de la presión meseta por debajo de 30cmH2O, con valores de PaCO2 inferiores a 60mmHg.
Evolución de los parámetros de ventilación mecánica, respiratorios y hemodinámicos durante los primeros 3 días de la terapia con Prismalung®
| Pre | Primera hora | 6h | 24h | Segundo día | Tercer día | |
|---|---|---|---|---|---|---|
| Vc (ml/kg) | 7 | 6 | 5 | 4 | 4 | 5 |
| PaCO2 (mmHg) | 78 | 54 | 59 | 62 | 61 | 58 |
| pH | 7,15 | 7,26 | 7,28 | 7,30 | 7,32 | 7,32 |
| Presión meseta (cmH2O) | 38 | 34 | 31 | 28 | 28 | 24 |
| PaO2/FiO2 | 120 | 130 | 140 | 160 | 180 | 230 |
| PEEP (cmH2O) | 12 | 15 | 15 | 14 | 14 | 10 |
| FR (rpm) | 28 | 28 | 26 | 22 | 20 | 16 |
| ELWI (ml/kg) | 22 | 18 | 16 | 12 | ||
| Modo VM | SIMV (VCRP) | SIMV (VCRP)+RM | SIMV (VCRP)+PS. Sin RM | PS | ||
| Flujo sangre (ml/h) | 450 | 450 | 450 | 420 | 400 | 380 |
ELWI: agua extravascular pulmonar indexada; FiO2: fracción inspirada de oxígeno; FR: frecuencia respiratoria; PaCO2: presión arterial de dióxido de carbono; PaO2: presión arterial de oxígeno; PEEP: presión positiva al final de la espiración; PS: presión soporte; RM: maniobras de reclutamiento; SIMV: Ventilación mecánica sincronizada intermitente; Vc: volumen corriente según peso ideal; VCRP: volumen control regulado por presión; VM: ventilación mecánica.
El sistema Prismalung® se retiró tras 72h (sexto día de evolución), manteniendo la terapia de sustitución renal. Se realizó traqueotomía percutánea 24h después y se retiraron las aminas, permaneciendo con sedación con dexmedetomidina 0,5μg/kg/h, en ventilación con presión de soporte de 14cmH2O y PEEP de 8cmH2O. El paciente presentaba en ese momento pupilas isocóricas y normorreactivas, con reflejos corneales y tusígenos presentes, aunque sin respuesta a estímulos. El décimo día de evolución se realizaron potenciales evocados, que mostraron ausencia bilateral de respuestas corticales, y el undécimo día de evolución, el electroencefalograma mostró signos de encefalopatía grado iv con pronóstico infausto. Se decidió limitación del esfuerzo terapéutico, falleciendo el paciente en las siguientes 24h.
DiscusiónEl ensayo clínico del Acute Respiratory Distress Syndrome Network4 mostró que, en pacientes con SDRA, la reducción del volumen corriente a 6ml/kg de peso ideal se asociaba con una disminución relativa del 22% en la mortalidad, lo que, junto con el mantenimiento de presiones meseta inferiores a 30cmH2O, se ha definido como «ventilación de protección»5 y se ha considerado como el objetivo principal de la ventilación mecánica en este tipo de pacientes. Posteriormente, otros autores plantearon que una reducción adicional en el estrés mecánico que provoca la ventilación mecánica puede proteger todavía más el pulmón, creando así el concepto de «ventilación ultraprotectiva», en la que un volumen corriente de 3-4ml/kg parece reducir el edema pulmonar y preservar, al menos en parte, la integridad epitelial alveolar y endotelial, asociándose con una reducción en la respuesta inflamatoria tanto a nivel pulmonar como a nivel plasmático6. Sin embargo, esta estrategia ventilatoria «ultraprotectiva» reduce la ventilación alveolar, aumenta la PaCO2 y promueve la acidosis respiratoria7, lo que puede constituir una limitación para su implementación, especialmente en pacientes con enfermedad pulmonar obstructiva crónica, como en el caso descrito8.
La extracción extracorpórea de CO2 usada en este caso es una técnica que consiste en una membrana de oxigenación de polimetilpentano de 0,32m2 de superficie de intercambio, asociada en serie con el circuito de hemodiafiltración, en nuestro caso con el filtro oXiris®, y conectado a un rotámetro para la administración de flujo de gas fresco de oxígeno. La sangre es impulsada, pasivamente desde el lado arterial o activamente mediante una bomba desde el lado venoso, hacia un intercambiador de gases de membrana donde el gas fresco, libre de CO2, barre las fibras huecas y elimina el CO2 de la sangre del paciente por difusión. El dispositivo precisa de flujos de sangre entre 350 y 600ml/h para conseguir el efecto deseado, lo que requiere del uso de cánulas de un tamaño de entre 13 y 15,5F.
Existen revisiones9 y estudios clínicos10 publicados sobre el uso asociado de ambos dispositivos, especialmente en pacientes con enfermedad pulmonar obstructiva crónica y en pacientes con SDRA bajo ventilación de protección con hipercapnia secundaria. Aunque los resultados de estos estudios han de evaluarse con cautela, en la mayoría de los casos la evolución clínica de los pacientes fue favorable, reduciendo el número de días de ventilación mecánica, si bien no ha podido demostrarse una reducción de la mortalidad.
En nuestro paciente, tras la instauración de la terapia se mantuvieron valores de PaCO2 entre 54 y 62mmHg, reduciendo el volumen corriente hasta 4ml/kg y con presión meseta por debajo de 30cmH2O durante las 72h que duró el tratamiento.
Un sistema que permite la aplicación de terapia de sustitución renal y soporte ventilatorio en una única plataforma puede aportar ventajas en el manejo de pacientes con SDRA, pudiéndose asociar además a sistemas de adsorción de endotoxinas y citocinas en el caso de sepsis, como los empleados en este caso.
Se precisan más estudios de calidad con un adecuado número de pacientes para valorar convenientemente su impacto en la supervivencia y el tipo de paciente que más se beneficiaría de su uso. Nuestra recomendación, basándonos en la literatura actual, sería valorar el uso de dispositivos de extracción de CO2 en pacientes con SDRA y PaCO2 por encima de 65mmHg que precisen de terapia de sustitución renal. Si no existe fracaso renal, habría que individualizar su uso y no lo recomendamos en pacientes con SDRA sin hipercapnia ni fracaso renal.
ConclusiónEl sistema de eliminación extracorpórea de CO2 permite realizar una ventilación de protección que se ha demostrado eficaz en los pacientes con distrés respiratorio, con la ventaja adicional de asociar en una única plataforma un sistema de adsorción de endotoxinas y citocinas, útil en el paciente con sepsis.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.