La enfermedad de Behçet es una patología de baja prevalencia y difícil diagnóstico; sus formas clínicas de presentación suelen confundirse con procesos infecciosos que implican múltiples tratamientos y estancias hospitalarias prolongadas. Este artículo presenta el caso de un hombre de 30 años quien consulta de manera repetitiva con síntomas inespecíficos, lo que representa un reto diagnóstico para el equipo médico.
Behçet's disease is a low prevalence disorder that is difficult to diagnose. Its forms of presentation are often confused with infectious processes that involve multiple treatments and prolonged hospital stays. This article presents the case of a 30-year-old man who consulted with non-specific symptoms that represented a diagnostic challenge for the medical team.
La enfermedad de Behçet es una patología autoinflamatoria y autoinmune de difícil diagnóstico1,2; sus formas clínicas de presentación en piel pueden llegar a confundirse con procesos infecciosos piógenos, lo cual dificulta su diagnóstico e implica estancias hospitalarias prolongadas con aumento de los costos en salud.
CasoPaciente de 30 años, con cuadro progresivo de fiebre y sudoración de 2 meses, posteriormente con tos seca, dolor moderado en los testículos y zona lumbar. En el centro de atención inicial se diagnosticó pielonefritis mediante estudios ecográficos y se inició manejo antibiótico. Durante la hospitalización, el paciente presentó un exantema acneiforme en tronco y miembros inferiores, acompañado de úlceras dolorosas en pene, testículos y boca. Diez días después, las lesiones en la piel mejoraron y se dio egreso con manejo antibiótico (dicloxacilina) y control ambulatorio.
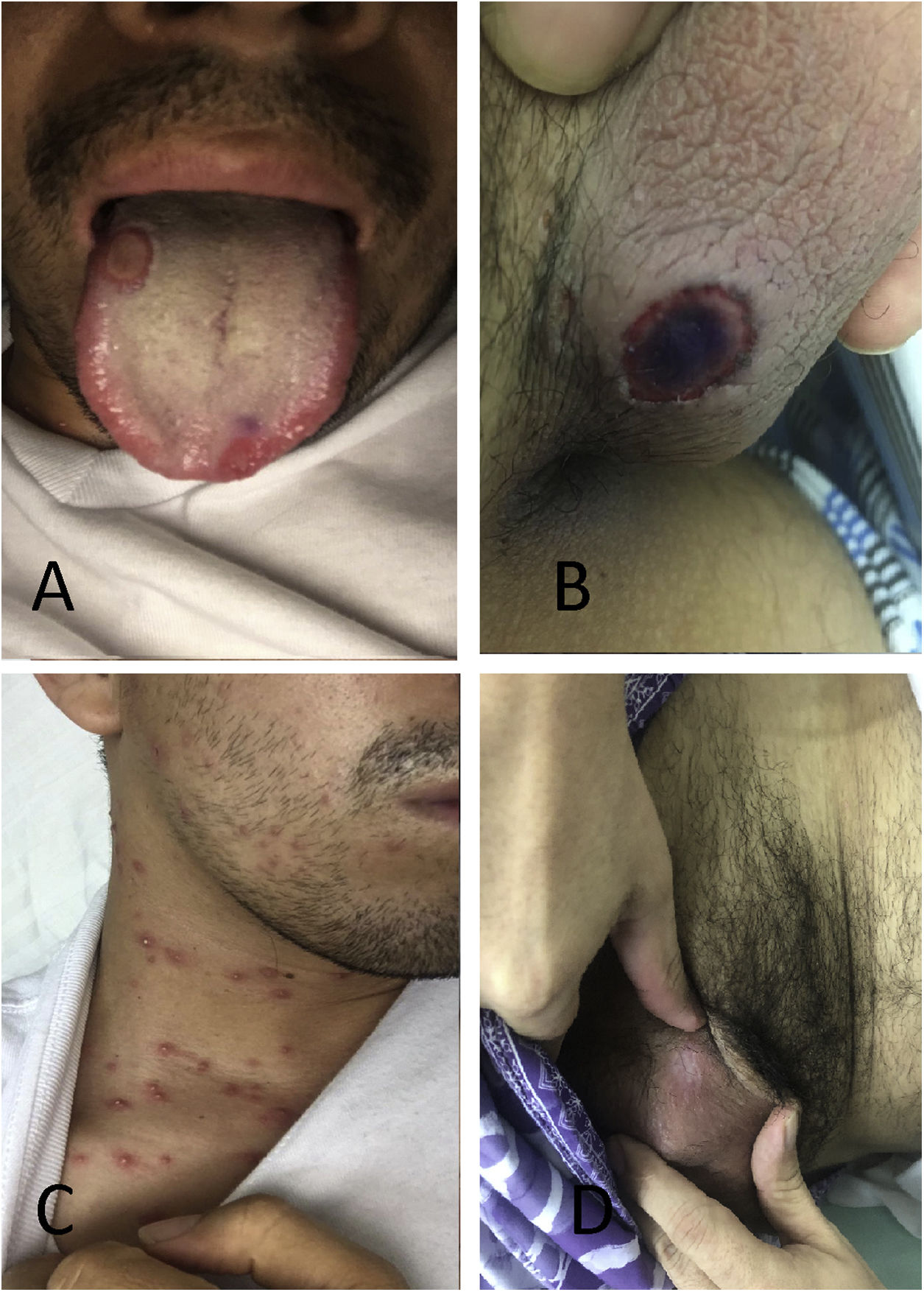
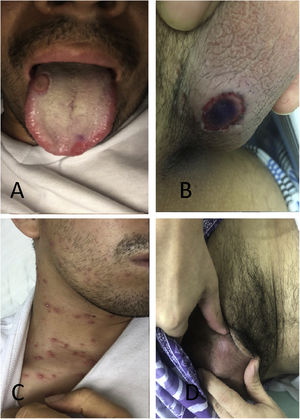
Veintidós días después el paciente consultó con la misma sintomatología, fiebre nocturna, sudoración, dolor testicular y lumbar. Se encontraba febril y durante el examen físico se descubrieron úlceras en testículos y mucosa oral, con lesiones pustulosas tipo comedón en tórax anterior en diferentes estadios de progresión vesicular, sin compromiso articular (véase fig. 1).
Lesiones del paciente. A) Superficie de lengua con lesión redondeada, bien definida y cubierta por pseudomembrana amarillenta. B) Úlcera redondeada con bordes bien definidos y centro necrótico, en base del pene. C) Vesículas pustulosas con halo eritematoso, en tórax anterior. D) Lesión cicatricial en testículo después del tratamiento.
Los estudios de autoinmunidad y microbiológicos se reportaron negativos, los hemocultivos y urocultivos no aislaron ningún microorganismo, sin embargo, los reactantes de fase aguda estaban elevados (véase tabla 1).
Estudios de laboratorio
| Estudios de autoinmunidad | |
|---|---|
| Test | Resultado |
| Complemento | Negativo |
| Factor reumatoide | Negativo |
| Anticuerpos antinucleares (ANAS) | Negativo |
| Estudios microbiológicos | |
|---|---|
| Test | Resultado |
| Hemograma | Sin alteraciones |
| Gota gruesa | Negativo |
| VDRL | Negativo |
| VIH | Negativo |
| Virus hepatotropos | Negativo |
| Micobacterias | Negativo |
| Herpes virus | Negativo |
| Citomegalovirus | Negativo |
| Epstein-Barr | Negativo |
| Hemocultivos | Negativo |
| Urocultivo | Negativo |
| Reactantes de fase aguda | |
|---|---|
| Test | Resultado |
| PCR | 159,50mg/dl (0-5mg/dl) |
| VSG | 111ml/h (5-20ml/h) |
| Ferritina | 1.920,8ng/ml (30-400ng/ml) |
Ante la dificultad del caso se consultó al servicio de dermatología para definir el diagnóstico y el manejo del paciente. Durante la estancia se le administraron corticoides y la fiebre mejoró 48h después. La clínica y el posterior reporte de patología fueron compatibles con la enfermedad de Behçet. Se desparasitó y se inició tratamiento con prednisolona, colchicina y azatioprina.
DiscusiónDiversos factores exógenos en sujetos con predisposición genética pueden desencadenar la enfermedad de Behçet. Estudios demuestran que el alelo HLA-B51 del cromosoma 6p es mayor en estos pacientes, mientras que variantes de interleucina (IL) 10 e IL-37 tienen una expresión reducida3. La relación con los agentes infecciosos se basa en una reacción cruzada por mimetismo molecular con participación del sistema inmune innato3,4.
Las úlceras orales son el primer signo de la enfermedad en el 80% de los casos. Estas tienen bordes bien definidos, con halo eritematoso, son dolorosas y pueden dejar secuelas como cicatrices, disfagia, odinofagia y disnea5. Las lesiones genitales son otra manifestación importante de la enfermedad.
Las manifestaciones oculares afectan principalmente la retina y la úvea en el 30-70% de los casos y pueden aparecer hasta 3 años después del inicio de los síntomas. Solo el 20% de los casos comienza con afectación ocular, lo cual no ocurrió en nuestro paciente. El seguimiento a estos sujetos es muy importante para evitar las secuelas en la agudeza visual. La afectación neurológica se da en el 10% de los pacientes, especialmente hombres, y puede ocurrir hasta 5 años después del inicio, así como las manifestaciones articulares, que pueden presentarse hasta en el 60% de los pacientes, afectando rodillas, tobillos y muñecas6.
En la actualidad el diagnóstico de esta enfermedad es clínico, con base en los Nuevos Criterios Internacionales para la Enfermedad de Behçet (ICBD, por sus siglas en inglés). Es necesario un puntaje mayor de 4 para confirmar el diagnóstico. Dentro de estos criterios se encuentran las lesiones en piel, aftas orales y genitales, entre otros. Los estudios histopatológicos no son específicos pero pueden mostrar infiltrados inflamatorios perivasculares con necrosis fibrinoide asociada7.
El manejo de la enfermedad varía dependiendo del compromiso del sistema afectado; la colchicina es agente de primera línea en afectación mucocutánea. El inhibidor de la fosfodiesterasa 4, apremilast, y el antagonista del receptor de interleucina-1, anakinra, son opciones efectivas para el compromiso mucocutáneo refractario8.
Un estudio de casos y controles encontró una asociación significativa entre la fatiga multidimensional, la ansiedad, la depresión y la disfunción física, por lo que estos síntomas son importantes para llevar a cabo un acercamiento diagnóstico9.
ConclusiónIdentificar la enfermedad de Behçet en los servicios es esencial, pues por su difícil diagnóstico puede confundirse con otras patologías de origen infeccioso, lo que implica el uso innecesario de múltiples tratamientos y la afectación de la calidad de vida de los pacientes.
Consideraciones éticasPara el estudio y la publicación del caso se obtuvo previamente el consentimiento informado escrito por parte del paciente. Las fotografías presentes guardan su identidad y no muestran caracteres que faciliten su identificación. Esto en pro de proteger sus derechos y la confidencialidad.
FinanciaciónEl presente trabajo no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos al paciente, quien nos permitió conocer su caso, revisarlo y aprender de este.