En el mundo, cada 40 segundos una persona se quita la vida; el suicidio se considera un problema de salud pública, y el intento de suicidio previo es uno de los factores de riesgo relacionados con suicidio consumado. A pesar de las estrategias implementadas y los estudios realizados, en Colombia las cifras de suicidio van en ascenso, de manera más marcada en la población económicamente activa.
ObjetivoIdentificar los factores sociodemográficos, familiares, personales, económicos y religiosos asociados con el intento suicida en pacientes con trastorno depresivo en edad productiva (18-62 años), en una institución de salud mental en Bogotá, Colombia.
MétodosSe realizó un estudio de prevalencia analítica en la Clínica de Nuestra Señora de la Paz, de Bogotá; para explorar la relación entre los factores descritos y el intento suicida, se realizó una revisión de 350 historias clínicas de la población seleccionada.
ResultadosEl 37,7% de la muestra presentó intento de suicidio. Se encontraron asociaciones entre el intento de suicidio y la formación superior a primaria (RP=0,47 [0,23-0,97]), no recibir ingresos (RP=1,72 [1,13-2,61]), no tener pareja (RP=2,10 [1,33-3,32]), el consumo de alcohol (p=0,045), el consumo de alucinógenos (RP=2,39 [0,97-3,43]) y la presencia de trastorno de personalidad (RP=1,93 [1,11-3,34]).
ConclusionesLos resultados del estudio son similares a los descritos previamente en el mundo. Es necesario reconocer y abordar diversos factores asociados con el intento de suicidio en pacientes depresivos para desplegar acciones de promoción y prevención, identificación temprana e intervenciones específicas que impacten en las cifras de suicidio consumado en el país.
Every 40seconds, one person in the world commits suicide. As such, suicide is considered a public health problem, and prior suicide attempt is one of the risk factors associated with completed suicide. Despite the strategies implemented and the studies carried out, in Colombia suicide figures are on the rise, more markedly in the economically active population.
ObjectiveTo identify the sociodemographic, family, personal, economic and religious factors associated with suicide attempt in patients of productive age (18-62 years old) in a mental health institution in Bogota, Colombia.
MethodsAn analytical prevalence study was conducted at the Nuestra Señora de la Paz mental health clinic in Bogota. To explore the relationship between the factors described and suicide attempt, a review of 350 medical records of the selected population was carried out.
ResultsIn total, 37.7% of the sample presented a suicide attempt. Associations were found between the suicide attempt and higher education than primary school (PR=0.47 [0.23-0.97]), no economic income (PR=1.72 [1.13-2.61]), no partner (PR=2.10 [1.33-3.32]), alcohol consumption (p=0.045), hallucinogen use (PR=2.39 [0.97-3.43]) and the presence of personality disorder (PR=1.93 [1.11-3.34]).
ConclusionsThe results of the study are similar to those previously described in other studies around the world. There is a need to recognise and address various factors associated with suicide attempt in depressed patients in order to implement promotion and prevention actions, early identification and specific interventions that have an impact on the numbers of completed suicide in the country.
En el mundo, cada año más de 800.000 personas se quitan la vida, lo que representa 1 muerte cada 40 s1. Según las cifras del Instituto Nacional de Medicina Legal y Ciencias Forenses de Colombia, la tasa de mortalidad por suicidio en el año 2017 fue de 5,7/100.000 hab. Ese mismo año, la ciudad de Bogotá registró una tasa de mortalidad por sucidio de 4,3/100.000 hab.2. La depresión es el principal diagnóstico relacionado con las defunciones por suicidio, más común en las mujeres que en los varones3. Entre el 30 y el 60% de los suicidios se preceden de un intento previo4. El suicidio consumado es 100 veces mayor en aproximadamente el 14% de los pacientes que han intentado acabar con su vida alguna vez5.
El 44,7% de los suicidios del país los consuman personas de 20 a 39 años6. Los pacientes depresivos no solo tienen el dolor moral propio de la enfermedad, también están afectados el núcleo familiar y la comunidad, además de la carga de la enfermedad por la discapacidad relacionada y el sucidio que puede estar asociado.
En un reporte reciente de la Organización Mundial de la Salud (OMS), se informa de que los trastornos por depresión y ansiedad representan pérdidas de productividad de 1 billón de dólares7 o un millardo en pesos colombianos.
En Colombia la gran proporción de la fuerza laboral se encuentra en el grupo de 18-62 años8, mientras la edad de jubilación de las mujeres es 57 años y la de los varones, 629.
El intento suicida se ha relacionado como el principal factor de riesgo de suicidio consumado4; alrededor de este se han identificado elementos demográficos, sociales, familiares, personales, económicos y religiosos que pueden relacionarse con el desenlace fatal.
En un estudio de casos y controles realizado en Bogotá, se encontró que los factores asociados con la ideación y el intento de suicidio de los pacientes fueron: tener 31 años o más, ser estudiantes o no tener ocupación, el antecedente de más de 2 intentos suicidas previos, la falta de resolución o el empeoramiento de los conflictos desencadenantes del evento que requirió consulta psiquiátrica y la disfunción familiar4. En Ibagué, Colombia, en un estudio descriptivo se identificaron los eventos vitales estresantes de los pacientes con intento suicida. En 2014, el 34,8% hacía referencia a disfunción con los padres; el 49,6%, disfunción con la pareja y el 10,1%, aislamiento social. El análisis realizado en este estudio permitió la caracterización de la población, y se incluyeron otras variables como desempleo y antecedentes de enfermedades mentales8.
La identificación oportuna de los factores de riesgo y el fortalecimiento de los factores protectores pueden reducir la tasa de suicidio y disminuir sus consecuencias para el entorno. Para lograr este objetivo, la OMS desarrolló en 2013 el «Plan de Acción Integral sobre Salud Mental 2013-2020» que busca fomentar la promoción y prevención de enfermedades psiquiátricas9. En Colombia las cifras de Medicina Legal muestran que desde 2012 a 2018 se habían suicidado en Bogotá 1.878 personas, 268 por año; en ese mismo periodo de tiempo, intentaron suicidarse en esta ciudad 14.564 personas: 2.811 en 2016 y 2.351 en 201710; una proporción importante de intentos de suicidio terminaron en suicidios consumados.
En Japón se logró identificar algunos factores asociados con la conducta suicida; entre los más frecuentes, estaban los problemas de salud, seguidos por las dificultades familiares, económicas, laborales y sentimentales. Con la caracterización de estos y su intervención oportuna, los resultados revelaron que 10 años después los suicidios habían disminuido considerablemente entre los varones en la sexta década de la vida11.
Aunque los factores de riesgo y protectores del sucidio son bien conocidos en la sociedad científica, las tasas de mortalidad por suicidio se mantienen en el tiempo en Bogotá, en Colombia y en el mundo, por lo cual profundizar en la investigación y realizar nuevos estudios en el área podrían fortalecer la información actual y ampliar el panorama para la creación de estrategias de prevención.
El objetivo de este estudio es identificar la asociación de factores sociodemográficos y clínicos con el intento de suicidio en pacientes depresivos económicamente activos de un centro de referencia en psiquiatría de Bogotá, para contribuir en la formación de estrategias de intervención oportuna y así disminuir la probabilidad del suicidio consumado y los efectos negativos inherentes a este.
MétodosSe diseñó un estudio de prevalencia analítica para evaluar los factores asociados con intento suicida y estimar su prevalencia en pacientes con diagnóstico de trastorno depresivo.
El marco muestral fueron los pacientes de 18-62 años de edad con trastorno depresivo atendidos en la Clínica Nuestra señora de la Paz de la ciudad de Bogotá entre enero y diciembre de 2018.
La muestra se calculó aceptando un riesgo alfa de 0,05 y un riesgo beta de 0,2 en un contraste bilateral; se requería 344 sujetos para detectar como estadísticamente significativa la diferencia entre 2 proporciones12. Se estimó una tasa de pérdidas de seguimiento del 10%.
Se seleccionó según el cálculo de tamaño muestral a 350 pacientes con diagnóstico de trastorno depresivo; los investigadores hicieron la recolección y el análisis de los datos a través de la revisión de las historias clínicas de los sujetos. Se elaboró una base de datos sin información de identificación y rotulada con códigos para garantizar la confidencialidad. La selección de los pacientes se manejó de forma sistemática.
El proyecto de investigación fue aprobado por el Comité de Ética e Investigación de la Clínica Nuestra señora de la Paz.
Los criterios de inclusión fueron: varones de 18-62 años y mujeres de 18-57 años con diagnóstico de trastorno depresivo según la Clasificación Internacional de Enfermedades 10.a edición y pacientes atendidos en los servicios de urgencias y hospitalización de la Clínica la Paz de Bogotá entre enero y diciembre de 2018. Se excluyó a los pacientes con historias clínicas incompletas o discordantes.
Las variables incluidas en el análisis fueron: como variable dependiente se consideró el intento suicida y como variables independientes: sexo, edad, procedencia, título más alto obtenido, régimen de salud, antecedente psiquiátrico, ocupación, estado civil, comorbilidades, número de hijos, religión, evento vital estresante, adherencia al tratamiento, consumo de tabaco, consumo de alcohol medido en una escala ordinal (no, ocasional, moderado y alto), consumo de sustancias psicoactivas, tipo de sustancia y otros trastornos psiquiátricos asociados.
La prevalencia se determinó como la proporción expresada en porcentaje de la población total en el último año. Para el análisis univariado de las variables cualitativas, se reportaron frecuencias relativas y absolutas. Para las variables cuantitativas se exploró la normalidad por medio del estadístico de Kolmogorov-Smirnoff con un nivel de significación del 5% (p<0,05); las variables con distribución no normal se reportaron como medidas de tendencia central la mediana y como medida de dispersión, los valores mínimo y máximo. Se realizó análisis bivariado para determinar la asociación entre los factores y el intento suicida. Las variables dicotómicas y politómicas nominales se analizaron por medio de tablas de contingencia y la prueba de la χ2 o la comparación de medias o medianas según el caso. Finalmente se hizo un análisis multivariado con un modelo de regresión logística que incluyó las variables independientes que resultaron estadísticamente significativas para analizar su contribución al intento suicida.
ResultadosConformaron la muestra estudiada 350 pacientes de 18-62 años con diagnóstico de trastorno depresivo. El 50% de los pacientes tenían menos de 35 años. La proporción de varones fue de 4:10. En la tabla 1 se describen las variables sociodemográficas y de estilo de vida de los pacientes.
Caracterización sociodemográfica de la muestra
| Edad (años) | 35 ± 20 (18-60) |
| Número de hijos | 1 (0-9) |
| Mujeres | 243 (69,4) |
| Población | |
| Urbana | 317 (90,6) |
| Rural | 33 (9,4) |
| Titulo más alto obtenido | |
| Secundaria | 153 (43,7) |
| Técnico | 76 (21,7) |
| Universitario | 66 (18,9) |
| Primaria | 43 (12,3) |
| Posgrado | 12 (3,4) |
| Régimen en salud | |
| Contributivo | 332 (94,2) |
| Subsidiado | 10 (3,9) |
| No asegurado | 6 (1,7) |
| Especial | 2 (0,6) |
| Ocupación | |
| Empleado | 193 (55,1) |
| Estudiante | 63 (18) |
| Desempleado | 54 (15,4) |
| Hogar | 28 (8,0) |
| Jubilado por incapacidad | 12 (3,4) |
| Estado civil | |
| Soltero | 172 (49,1) |
| Separado | 61 (17,4) |
| Casado | 58 (16,6) |
| Unión libre | 52 (14,9) |
| Viudo | 7 (2,0) |
| Intento suicida | 132 (37,7) |
| Práctica de una religión | |
| Católico | 312 (89,1) |
| No creyente | 17 (4,9) |
| Cristiano | 13 (3,7) |
| Creyente | 5 (1,4) |
| Otro | 2 (0,6) |
| Ateo | 1 (0,3) |
| Evento vital estresante | |
| Disfunción familiar | 89 (25,4) |
| Ninguno | 57 (16,3) |
| Disfuncion de pareja | 54 (15,4) |
| Disfunción laboral | 52 (14,9) |
| Problemas de salud | 48 (13,7) |
| Aislamiento social | 36 (10,3) |
| Situación económica | 14 (4,0) |
| Consumo de alcohol | |
| Sin consumo | 246 (70,3) |
| Ocasional | 69 (19,7) |
| Alto | 18 (5,1) |
| Moderado | 17 (4,9) |
| Consumo de tabaco | 98 (28) |
| Consumo de sustancias psicoactivas | |
| Ninguna | 302 (86,3) |
| Única | 35 (10) |
| Múltiples | 13 (3,7) |
| Tipo de sustancia consumida | |
| Ninguna | 302 (86,3) |
| Alucinógenos | 32 (9,1) |
| Varios | 11 (3,1) |
| Estimulantes | 3 (0,9) |
| Depresores | 2 (0,6) |
Los valores expresan media ± desviación estándar (intervalo), media (intervalo) o n (%).
El 58% de la muestra no tenía antecedentes psiquiátricos familiares y el 53,7% presentaba alguna enfermedad médica no psiquiátrica. De los trastornos psiquiátricos asociados, el más frecuente fue el trastorno de personalidad (14,6%), seguido del trastorno de ansiedad (11,7%); el menos frecuente fue la esquizofrenia (0,6%). Sobre la adherencia al tratamiento médico, se encontró que el 38,9% de los pacientes se clasificaron como adherentes al tratamiento; el 38,9%, como no adherentes y el 26,9% no tenía tratamiento farmacológico establecido.
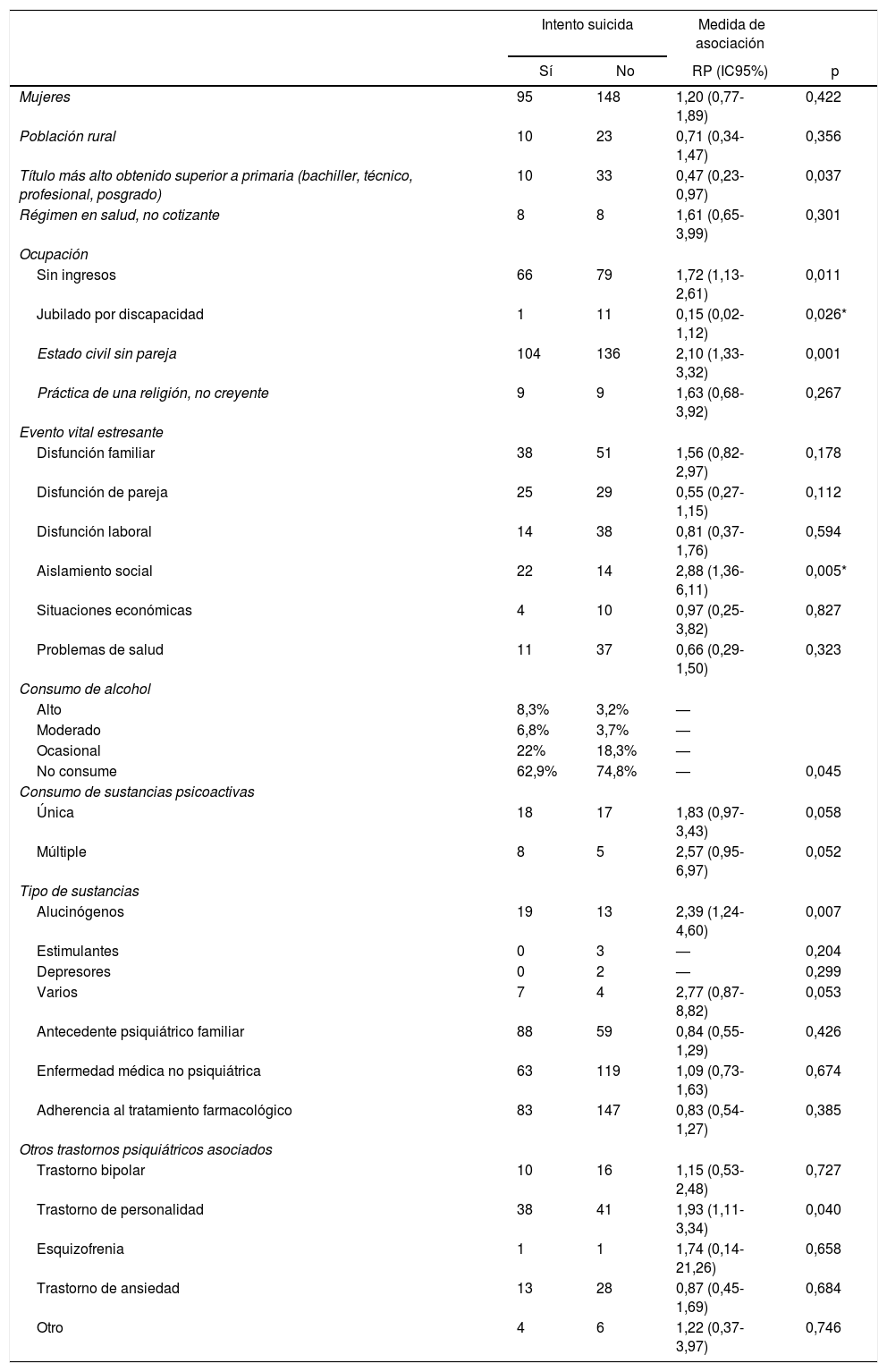
La prevalencia de intento suicida entre los pacientes con depresión que asistieron a la Clínica Nuestra Señora de la Paz en 2018 fue del 37,7%, mayor en las mujeres que en los varones (el 39,1 frente al 34,6%). Al evaluar la asociación entre las variables sociodemográficas y el intento suicida, no se encontraron diferencias significativas por el sexo, el tipo de población, el régimen en salud y ser jubilado por discapacidad (tabla 2).
Asociación de las variables con el intento suicida en pacientes con depresión mayor (n = 350)
| Intento suicida | Medida de asociación | |||
|---|---|---|---|---|
| Sí | No | RP (IC95%) | p | |
| Mujeres | 95 | 148 | 1,20 (0,77-1,89) | 0,422 |
| Población rural | 10 | 23 | 0,71 (0,34-1,47) | 0,356 |
| Título más alto obtenido superior a primaria (bachiller, técnico, profesional, posgrado) | 10 | 33 | 0,47 (0,23-0,97) | 0,037 |
| Régimen en salud, no cotizante | 8 | 8 | 1,61 (0,65-3,99) | 0,301 |
| Ocupación | ||||
| Sin ingresos | 66 | 79 | 1,72 (1,13-2,61) | 0,011 |
| Jubilado por discapacidad | 1 | 11 | 0,15 (0,02-1,12) | 0,026* |
| Estado civil sin pareja | 104 | 136 | 2,10 (1,33-3,32) | 0,001 |
| Práctica de una religión, no creyente | 9 | 9 | 1,63 (0,68-3,92) | 0,267 |
| Evento vital estresante | ||||
| Disfunción familiar | 38 | 51 | 1,56 (0,82-2,97) | 0,178 |
| Disfunción de pareja | 25 | 29 | 0,55 (0,27-1,15) | 0,112 |
| Disfunción laboral | 14 | 38 | 0,81 (0,37-1,76) | 0,594 |
| Aislamiento social | 22 | 14 | 2,88 (1,36-6,11) | 0,005* |
| Situaciones económicas | 4 | 10 | 0,97 (0,25-3,82) | 0,827 |
| Problemas de salud | 11 | 37 | 0,66 (0,29-1,50) | 0,323 |
| Consumo de alcohol | ||||
| Alto | 8,3% | 3,2% | — | |
| Moderado | 6,8% | 3,7% | — | |
| Ocasional | 22% | 18,3% | — | |
| No consume | 62,9% | 74,8% | — | 0,045 |
| Consumo de sustancias psicoactivas | ||||
| Única | 18 | 17 | 1,83 (0,97-3,43) | 0,058 |
| Múltiple | 8 | 5 | 2,57 (0,95-6,97) | 0,052 |
| Tipo de sustancias | ||||
| Alucinógenos | 19 | 13 | 2,39 (1,24-4,60) | 0,007 |
| Estimulantes | 0 | 3 | — | 0,204 |
| Depresores | 0 | 2 | — | 0,299 |
| Varios | 7 | 4 | 2,77 (0,87-8,82) | 0,053 |
| Antecedente psiquiátrico familiar | 88 | 59 | 0,84 (0,55-1,29) | 0,426 |
| Enfermedad médica no psiquiátrica | 63 | 119 | 1,09 (0,73-1,63) | 0,674 |
| Adherencia al tratamiento farmacológico | 83 | 147 | 0,83 (0,54-1,27) | 0,385 |
| Otros trastornos psiquiátricos asociados | ||||
| Trastorno bipolar | 10 | 16 | 1,15 (0,53-2,48) | 0,727 |
| Trastorno de personalidad | 38 | 41 | 1,93 (1,11-3,34) | 0,040 |
| Esquizofrenia | 1 | 1 | 1,74 (0,14-21,26) | 0,658 |
| Trastorno de ansiedad | 13 | 28 | 0,87 (0,45-1,69) | 0,684 |
| Otro | 4 | 6 | 1,22 (0,37-3,97) | 0,746 |
IC95%: intervalo de confiamza del 95%; RP: razón de probabilidades.
En cuanto a las variables personales, no se encontró diferencia entre los pacientes que se declararon creyentes y los que no. Para los eventos vitales estresantes, se halló relación entre el aislamiento social y el intento suicida. El consumo de alcohol también se asoció con el intento suicida.
No se encontró diferencia significativa entre los pacientes que consumían una única sustancia psicoactiva o múltiples sustancias; sin embargo, se encontró asociación con el consumo de alucinógenos: los pacientes que consumían este tipo de sustancia tenían el doble de riesgo de un intento suicida.
Entre los otros trastornos psiquiátricos, se evidenció la asociación con los pacientes que sufrían también trastorno de personalidad; estos pacientes tienen aumentado 1,9 veces el riesgo de intento suicida.
Se realizó un análisis multivariado, y el conjunto de variables asociadas significativamente (p<0,05) y las cercanas a este valor se incluyeron jerarquizados por orden de factores asociados. El modelo multivariado explicó el 10% del desenlace de interés. Se determinó que los factores que en conjunto explicaban el intento suicida fueron formación superior a primaria, no tener pareja y el consumo de tabaco (tabla 3).
Modelo de regresión logística
| Variable | OR (IC95%) | ORa (IC95%) | p |
|---|---|---|---|
| Título más alto obtenido, formación superior a primaria | 0,46 (0,21-0,96) | 0,39 (0,16-0,95) | 0,038 |
| Estado civil sin pareja | 1,75 (1,13-2,72) | 2,47 (1,42-4,29) | 0,001 |
| Consumo de tabaco | 1,81 (1,12-2,91) | 1,78 (1,04-3,05) | 0,033 |
IC95%: intervalo de confianza del 95%; OR: odds ratio bruta; ORa: OR ajustada.
En este estudio se describen las características sociodemográficas y clínicas de los pacientes con diagnóstico de trastorno depresivo atendidos en la Clínica Nuestra Señora de la Paz entre enero y diciembre de 2018 y se buscaron asociaciones con el intento de suicidio. La prevalencia de intento de suicidio en esta muestra fue del 37,7%, y se encontró que la mayoría de los pacientes con diagnóstico de depresión no fueron hospitalizados por riesgo suicida, sino por otras consideraciones clínicas como síntomas psicóticos, riesgo para la supervivencia y comorbilidades, entre otras.
El consumo de tabaco y sustancias psicoactivas fueron variables consideradas como confusoras, ya que antes del control estadístico se observaron asociaciones con el intento suicida, pero tras controlarlas en el modelo de regresión logística, desaparecieron. El consumo de tabaco con efecto de interacción fue identificado como un factor de riesgo del desenlace.
Al comparar estos datos con los estudios realizados previamente en Colombia, las mujeres presentaron mayor porcentaje de intento suicida, lo cual coincide con lo reportado en el país5. Sin embargo, no existe una diferencia significtiva entre el sexo y el desenlace en estudio13. No se encontró diferencia significativa entre el régimen de afiliación en salud de los pacientes y entre las poblaciones rurales y urbanas. Una explicación a este fenómeno puede ser la localización de la unidad de salud mental y las características de los pacientes en un hospital cuya cobertura está más dirigida a población de zona urbana y régimen contributivo.
Los resultados permiten plantear que los pacientes sin pareja y con educación media tienen mayor riesgo de intento suicida, lo cual concuerda con los datos reportados en otros países de América Latina13,14. Sin embargo, cabe resaltar que el estado civil soltero no es equivalente a vivir sin compañía, razón por la cual pueden generarse nuevas hipótesis sobre esta observación, dado que la calidad del dato recolectado en el presente estudio limita el análisis.
Los pacientes que tienen hijos presentan diferencias en cuanto al desenlace frente a los pacientes sin hijos, en coincidencia con lo reportado en el mundo15, y se ha establecido que tener hijos es un factor protector. En cuanto a la práctica de una religión, no se encontraron asociaciones con el desenlace de interés, a diferencia de lo descrito en otras investigaciones15. El evento vital estresante que se asoció con el intento suicida fue el aislamiento social referido por los pacientes, algo ya descrito en otros estudios realizados en el país8.
En cuanto al consumo de alcohol, se encontró asociación y tendencia lineal con el intento de suicidio; a pesar de no contarse con una medición objetiva de esta variable debido al carácter retrospectivo de la recolección de los datos, la asociación está presente en los resultados, lo que puede reflejar también el comportamiento diferencial de la enfermedad dual. Los pacientes que consumieron una única sustancia o múltiples sustancias psicoactivas presentaron mayor frecuencia de intento suicida, específicamente los pacientes que consumían alucinógenos tuvieron 2 veces más riesgo de intento suicida, como en otros países8,14, situación que puede explicarse por los cambios mentales, emocionales y biológicos secundarios al consumo.
No se encontró diferencia significativa entre otras enfermedades no psiquiátricas y la adherencia al tratamiento farmacológico. Esta situación descrita en una unidad de salud mental en la capital es similar a la reflejada en estudios realizados en otras zonas del país y del mundo8,13.
De los hallazgos llamativos, se destaca la asociación del intento de suicidio con estar jubilado por discapacidad; en las publicaciones revisadas no se encontraron muchos datos al respecto; se pueden generar nuevas hipótesis de investigación en torno a esta observación, ya que es una población en aumento, vulnerable y con alta demanda de atención en salud mental.
Se destaca como fortaleza del estudio el tamaño muestral, que superó lo indicado en el cálculo; asimismo los métodos empleados para el control de sesgos, tales como doble digitación y verificación de los datos. El desarrollo de la investigación en una unidad de salud mental tan representativa de la población con enfermedades psiquiátricas puede incrementar la confianza en los resultados obtenidos.
Entre las limitaciones de la investigación, se identificaron las restricciones propias del material consignado en las historias clínicas, que la población fue únicamente de una clínica en la capital de Colombia y el carácter retrospectivo de los datos, todas condiciones que restringen la generalizabilidad de los hallazgos.
ConclusionesSe evidencia que el intento de suicidio entre los pacientes depresivos observados se asoció con factores como formación superior a primaria, no tener ingresos, no tener pareja, jubilación por discapacidad, consumo de alcohol, aislamiento social, consumo de alucinógenos y sufrir trastorno de personalidad. Se requiere la estructuración de modelos de atención en salud que desarrollen esquemas de intervención y promoción y prevención de la salud que consideren estas variables para generar esquemas efectivos, más cercanos a las particularidades propias del contexto.
Conflicto de interesesAlexie Vallejo Silva ha recibido honorarios como conferencista y asesor de Janssen, Sanofi, Lundbeck y Pfizer. También recibió honorarios del Instituto de Evaluación Tecnologica en Salud IETS.