La parálisis cerebral infantil (PC) se clasifica en términos de función según varias escalas: unas son clínicas, como el GMFCS (Gross Motor Function Classification System), FMS (Functional Mobility Scale) y el cuestionario de evaluación funcional FAQ, (Gillette Functional Assessment Walking Scale), y otras, realizadas en el laboratorio de movimiento, como el GDI (Gait Deviation Index) y el GPS (Gait Profile Score). El objetivo del estudio fue establecer la concordancia entre las escalas clínicas y las escalas derivadas del laboratorio de análisis de movimiento.
MetodologíaSe incluyó a 104 niños entre 5 y 16 años con diagnóstico de PC. Se realizó un estudio transversal y retrospectivo en que se analizaron los datos de 3 escalas clínicas de movilidad funcional y un análisis en 3D de la marcha, realizado en el laboratorio de análisis de movimiento con un equipo SMART-D/BTS y dos plataformas de fuerza.
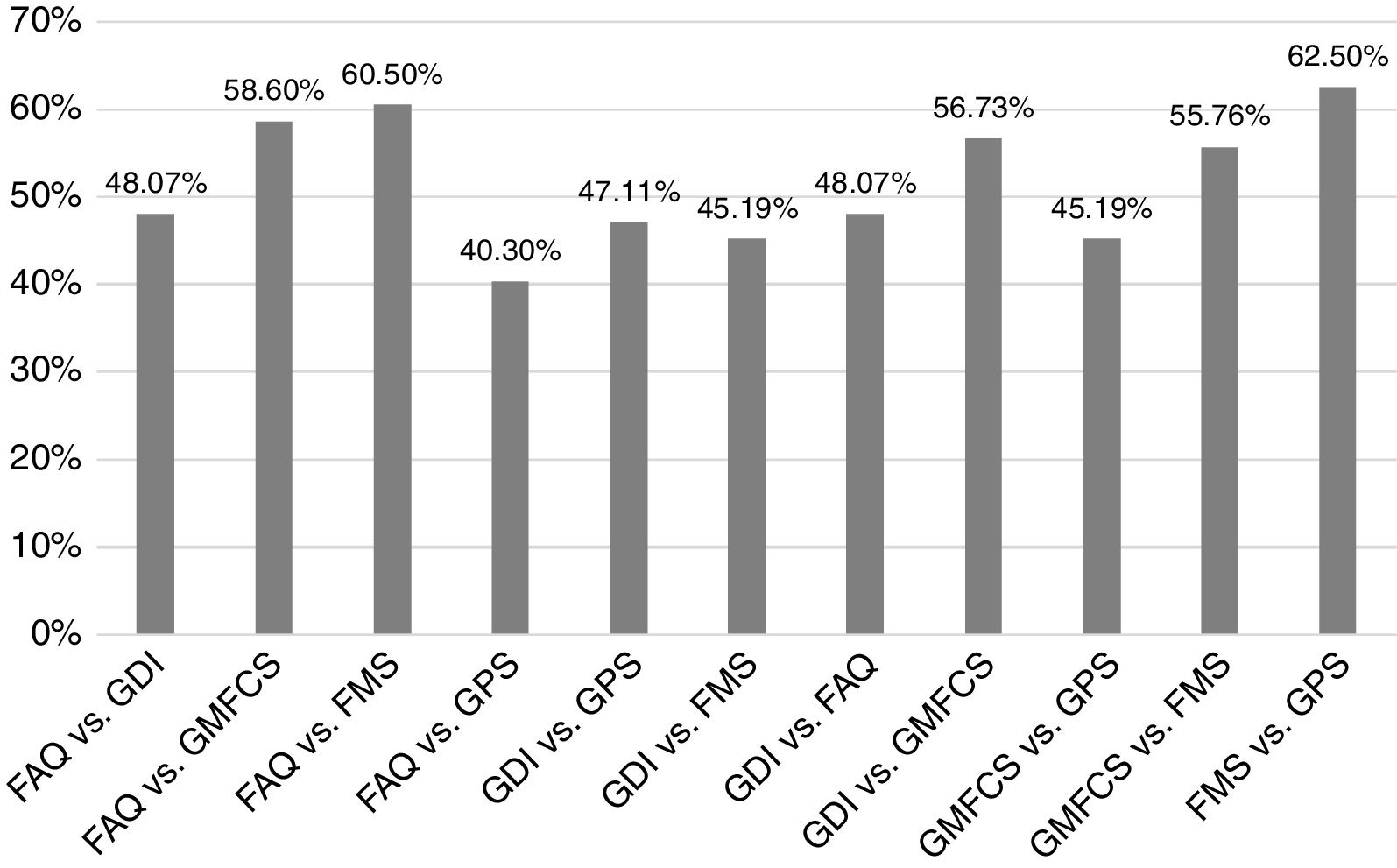
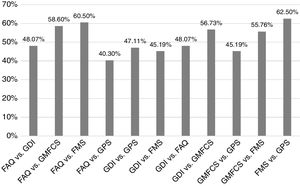
ResultadosRespecto a la concordancia entre las escalas evaluadas, encontramos que el valor más alto de kappa (0,416) se obtuvo al confrontar FAQ y FMS a 50 m, lo que demostró una concordancia moderada. El resto de valores de kappa al comparar las diferentes escalas fueron menores a 0,4. Al relacionar las escalas según el porcentaje de acuerdo, encontramos que el mayor fue entre FMS y GPS con el 62,5%, seguido del 60,5% entre FAQ y FMS.
DiscusiónNo siempre una correlación aceptable significa una alta concordancia para clasificar a los pacientes en el mismo nivel de compromiso. La baja concordancia entre la mayoría de las escalas indica que el análisis de la marcha en el niño con PC debe realizarse de manera complementaria y llevar a cabo una evaluación con escalas clínicas, de calidad de vida, de funcionalidad y con el laboratorio de análisis de movimiento.
Nivel de evidencia clínica. Nivel II.
Cerebral Palsy (CP) in children can be classified in terms of function according to several scales, some clinics such as GMFCS (Gross Motor Function Classification System), FMS (functional mobility Scale), FAQ (Gillette Functional Assessment Walking Scale); and others carried out in gait analysis such as the GDI (Gait Deviation Index), GPS (Gait Profile Score). The aim of this study was to determine the concordance between the clinical and gait analysis scales.
Methods104 children between five and sixteen years old diagnosed with Cerebral palsy were included. A cross sectional and retrospective study analyzed data from three clinical scales of functional mobility and a 3D gait analysis were carried out in gait analysis laboratory, using a SMART-D/BTS equipment and two strength platforms.
ResultsRegarding the concordance between the scales evaluated, we found that the highest value of kappa (0416), occurred when confronting FAQ and FMS at 50 m, showing a moderate concordance. The remaining values of Kappa when comparing the different scales were smaller than 0.4. While when comparing the scales according to the percentage of agreement we found that the highest percentage was 62.50% when comparing FMS against GPS, followed by 60.50% when comparing FAQ against FMS.
DiscussionNot always an acceptable correlation means a high agreement to classify patients at the same level of involvement. The low correlation between most of the scales indicates that the gait analysis in children with Cerebral Palsy should be performed in a complementary manner, performing an assessment with clinical scales, quality of life, and functionality and with instrumented motion analysis.
Evidence level. II.
La parálisis cerebral infantil (PC) se utiliza para agrupar los trastornos motores de origen central no progresivos, que se ubican dentro de las discapacidades del desarrollo; esta persistirá durante la edad adulta1. En el año 2004, en Bethesda, Estados Unidos, se definió la parálisis cerebral como la existencia de un trastorno de movimiento o postura secundario a una anomalía cerebral, cuyo origen se encontraba en el desarrollo temprano. En la PC, la alteración del movimiento es dinámica en el tiempo mientras que la anormalidad cerebral es estática2. La PC tiene una incidencia de 1 a 3 de cada 1.000 nacidos vivos y una prevalencia de 22,5 de cada 1.000 nacidos vivos en países industrializados. El riesgo aumenta 100 veces más en prematuros extremos3.
La capacidad para establecer la marcha autónoma en los niños con PC es una de las mayores preocupaciones de los padres y de los profesionales implicados en el cuidado de estos; además, en esta población son comunes los trastornos de la marcha, los cuales tienden a empeorar con el tiempo y limitan su funcionalidad. Con el fin de evitar el empeoramiento de la marcha e, incluso, mejorarla, es indispensable buscar e identificar patrones de clasificación para analizar el efecto de las intervenciones, ayudar en la toma de decisiones y mejorar la comunicación entre los profesionales4,5. En la evaluación clínica, estos pacientes se clasifican según varias escalas y las más utilizadas son el sistema de clasificación de la función motora gruesa (GMFCS, por sus siglas en inglés), la escala de movilidad funcional (FMS) y el cuestionario de evaluación funcional (FAQ), los cuales dividen a los pacientes según el grado de funcionalidad con el fin de planear estrategias para el tratamiento y tener un control del progreso o deterioro de estos6,7.
El laboratorio de análisis de movimiento es una herramienta que permite realizar una evaluación objetiva de la marcha mediante el análisis de los parámetros temporales, de la cinética y la cinemática, lo cual es útil para planear la realización de algunas intervenciones en los pacientes con PC7. A partir del análisis de las variables obtenidas en el laboratorio, se han diseñado diferentes índices para estudiar la marcha. Los más utilizados son el índice de desviación de la marcha (GDI) y el perfil de la marcha (GPS)8,9.
Algunos estudios han encontrado correlación cuando comparan las escalas de evaluación clínica y las derivadas del laboratorio de análisis de movimiento; sin embargo, no existen estudios que comparen la concordancia entre estos índices o escalas10–12. Por tanto, el objetivo de este estudio es establecer la concordancia entre estos índices o escalas con el fin de evaluar si son complementarias y si es necesario aplicarlas todas a los pacientes con PC.
MetodologíaSe realizó un estudio transversal y retrospectivo, en el cual se revisaron las historias clínicas de los pacientes en el laboratorio de análisis de la marcha de la Fundación María Cano durante el período 2010-2015. Se incluyó a niños entre 5 y 16 años con diagnóstico de PC, se les informó a los padres del estudio y firmaron el consentimiento, se excluyó a aquellos niños con datos insuficientes en la historia clínica, que no permitían la clasificación en las escalas que iban a evaluarse. Todos los pacientes fueron evaluados de la misma forma por un grupo de especialistas experimentados en neuroortopedia. El trabajo fue aprobado por el comité de ética de la Universidad de Antioquía y así se cumplía con lo dispuesto en la resolución 8430 de 1993 del Ministerio de Salud de la República de Colombia en lo referente a normas técnicas y administrativas para la investigación en salud.
Evaluación de las escalas clínicasFAQ. Es un cuestionario que llenan los padres, el cual permite la estratificación de la gravedad de la enfermedad. Es útil y práctico, da una impresión general de la calidad de la marcha, no se restringe a un grupo de edad o a una patología en particular y está citado en más de 100 publicaciones, lo que habla de la aceptación en la comunidad de investigación clínica. El cuestionario fue diligenciado por los padres o cuidadores de los pacientes en el momento en que se hizo la evaluación en el laboratorio de marcha.
GMFCS. Esta es una escala funcional ampliamente aceptada y ha sido validada de manera más rigurosa en la PC, tiene cinco niveles, donde I es el más funcional y V, el que mayor limitaciones presenta (los pacientes que caminan se clasifican dentro de los niveles del I al III). Esta evaluación la realizó el ortopeda infantil y la fisioterapeuta especialista en neurorrehabilitación.
FMS. Es la única escala funcional que incluye el hecho de que los niños pueden demostrar diferentes habilidades para deambular, utilizando diferentes dispositivos asistenciales para caminar varias distancias. Se da la puntuación de acuerdo con lo que reportan los padres o el paciente, y se categoriza la necesidad o no de la utilización de una ayuda externa para que el niño camine tres distancias (5, 50 y 500 m). Estas distancias no son específicamente medidas sino que se representan de forma que se toman de referencia la casa, la escuela y la comunidad.
Determinación de los índices de laboratorio de análisis de movimientoEl análisis 3D de la marcha se realizó aplicando el protocolo Davis y con un equipo SMART-D/BTS con seis cámaras optoelectrónicas, tres cámaras Vixta de vídeo convencional y dos plataformas de fuerza. Se tomó la información de las variables temporales y cinemáticas para calcular el GDI y el GPS.
El GDI y el GPS son escalas objetivas que utilizan métodos estadísticos multivariados para cuantificar el grado de desviación estándar de la marcha al comparar a un paciente determinado con un grupo control de pacientes sin alteración de esta. El GDI se basa en la extracción y el análisis 3D de 15 características de la marcha descompone la cinemática de la cadera y pelvis en tres planos, de la rodilla y el tobillo en el plano sagital y de la progresión del pie. Un GDI de 100 o más alto indica la ausencia de patología de la marcha; 10 puntos por debajo de 100 corresponden a una desviación estándar de la media del grupo sano.
El GPS en contraste con el GDI, que utiliza las primeras 15 características de la marcha, utiliza todas las características de la marcha y se representa mediante la diferencia de la «raíz cuadrada media» (RMS, root mean square) entre la marcha particular del paciente y el promedio de datos de personas sin patología de la marcha.
Plan de análisisPara comparar todas las escalas entre sí y evaluar la concordancia con el estadístico kappa y el porcentaje de acuerdo, se categorizaron en niveles de limitación leve, moderada y grave (tabla 1).
Categorización de las escalas de marcha en leve, moderado y grave
| Nivel de limitación | FAQ | FMS | GMFCS | GPS | GDI | |
|---|---|---|---|---|---|---|
| Distancia | Nivel | |||||
| Leve | 9 y 10 | 500 m | 6 | Nivel I | <8,9 | >80 |
| Moderado | 7 y 8 | 50 m | 5 y 6 | Nivel II | De 9 a 11,4 | 70-89 |
| Grave | 4, 5 y 6 | 50 m | 2 y 3 | Nivel III | >11,4 | <69 |
| 5 m | 2 | |||||
FAQ, Gillette Functional Assessment Walking Scale; FMS, Functional Mobility Scale; GDI, Gait Deviation Index; GMFCS, Gross Motor Function Classification System; GPS, Gait Profile Score.
En la limitación leve se incluyó a los pacientes que pueden caminar sin restricciones y sin ayuda externa, y también a aquellos que presentan alguna limitación en la marcha principalmente al subir escalas o en terreno irregular, pero no en terreno plano.
En la limitación moderada se incluyó a los pacientes que requieren el uso de dispositivos, como muletas o aparatos ortopédicos para la marcha, pero son capaces de caminar, sin importar la distancia recorrida.
En la limitación grave se incluyó a pacientes que son capaces de caminar dentro del hogar, pero tienen grandes limitaciones en el desempeño fuera del hogar y a aquellos pacientes que necesitan apoyo constante para la movilización.
ResultadosSe revisaron 208 historias clínicas, de las cuales 104 cumplieron los criterios de inclusión.
De los pacientes analizados, encontramos que la mayoría eran hombres (63,5%), con una media de edad de 9,6 años y observamos que el tipo más frecuente de tono fue el de tipo espástico con el 91,3%; en cuanto al segmento anatómico afectado, el porcentaje más alto fue el de los pacientes diparéticos con el 41,3% y dentro de las causas de PC encontramos que la principal causa de esta fue la prematuridad con el 49%13,14 (tabla 2).
Perfil clínico de los pacientes incluidos en el estudio
| Característica | n (%) |
|---|---|
| Media de edad, RIC | 9 (7-12) |
| Hombre n (%) | 61 (63,5) |
| Causa de parálisis | |
| Prematuridad | 51 (49,04) |
| *Otras | 23 (22) |
| Idiopático | 20 (19,23) |
| Hidrocefalia | 5 (4,8) |
| TEC | 5 (4,8) |
| Tipo de parálisis | |
| Espástica | 95 (91,3) |
| Mixta | 7 (6,7) |
| Discinética | 2 (1,9) |
| Segmento anatómico comprometido | |
| Diparético | 43 (41,35) |
| Triparéticos | 12 (11,54) |
| Cuadripléjico | 11 (10,58) |
| Hemiparético | 38 (36,5) |
| Comorbilidad | |
| Intervención quirúrgica previa | 45/103 |
| Convulsiones | 40 (38,5) |
| Retraso mental | 24 (23,1) |
| Alteración en el comportamiento | 20 (19,4) |
| Ayudas externas | 60/104 |
| Ortesis | 54 (51,9) |
| Caminador | 20 (19,2) |
| Bastones | 4 (3,8) |
Otras: VIH (2), TORCH (3), hipoxia (1), síndromes convulsivos (4), ictericia y kernícterus (2), meningitis (2), microcefalia (2), síndrome de dificultad respiratoria (2), síndrome de Down (1), linfoma no Hodking (1), infarto de núcleo basal derecho (1) y disgenesia de cuerpo calloso (1).
RIC, recorrido intercuartílico; TEC, traumatismo encefalocraneal.
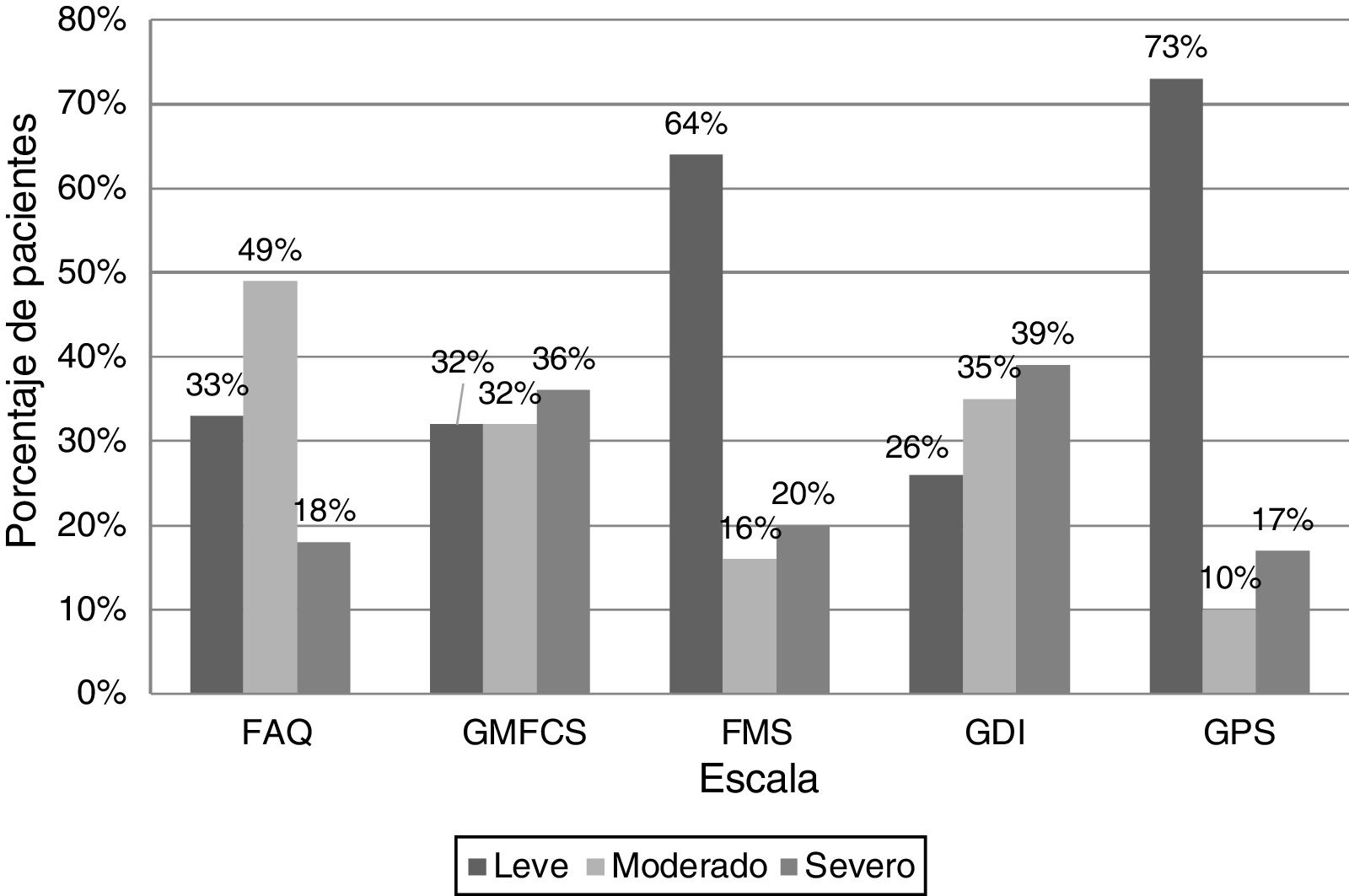
Los porcentajes de los pacientes según el nivel de compromiso de las diferentes escalas en leve, moderado y grave se resumen en la figura 1, que muestra una gran variabilidad: por ejemplo, los pacientes que se clasificaron como moderados en el FAQ, fueron el 49%, en el GMFS el 31%, en el FMS el 16,3%, en el GDI el 34,6% y en el GPS el 9,6%. Al comparar las escalas según el porcentaje de acuerdo encontramos que el mayor porcentaje fue el 62,5% al comparar FMS y GPS, seguido del 60,5% al comparar FAQ y FMS, y el valor más bajo encontrado en porcentaje de acuerdo fue el 40,3% al comparar FAQ y GPS (fig. 2).
Porcentaje de pacientes según el nivel de compromiso de las diferentes escalas agrupadas en leve, moderado y grave. FAQ, Gillette Functional Assessment Walking Scale; FMS, Functional Mobility Scale; GDI, Gait Deviation Index; GMFCS, Gross Motor Function Classification System; GPS, Gait Profile Score.
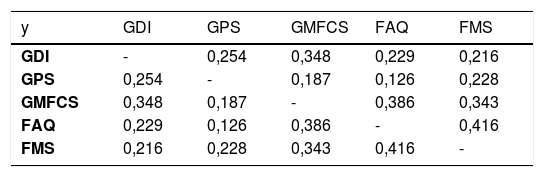
Respecto a la concordancia entre las escalas GDI, GPS, FMS, FAQ y GMFCS, encontramos que el valor más alto de kappa que muestra una concordancia moderada se obtuvo al comparar FAQ y FMS a 50 m con un kappa de 0,416 y el resto de valores de kappa al comparar las diferentes escalas fueron menores a 0,4, es decir, hubo una pobre concordancia entre el resto de estas (tabla 3).
Concordancia entre las escalas clínicas y de laboratorio de marcha según el índice kappa
| y | GDI | GPS | GMFCS | FAQ | FMS |
|---|---|---|---|---|---|
| GDI | - | 0,254 | 0,348 | 0,229 | 0,216 |
| GPS | 0,254 | - | 0,187 | 0,126 | 0,228 |
| GMFCS | 0,348 | 0,187 | - | 0,386 | 0,343 |
| FAQ | 0,229 | 0,126 | 0,386 | - | 0,416 |
| FMS | 0,216 | 0,228 | 0,343 | 0,416 | - |
FAQ, Gillette Functional Assessment Walking Scale; FMS, Functional Mobility Scale; GDI, Gait Deviation Index; GMFCS, Gross Motor Function Classification System; GPS, Gait Profile Score.
En el presente estudio se realizó un análisis estadístico con el índice kappa. En la mayoría se observó una pobre concordancia entre las escalas, excepto al comparar FAQ y FMS a 50 m, con valor moderado. Asimismo se encontró que el porcentaje de acuerdo entre las escalas mencionadas fue muy variable y fue mayor al comparar FMS y GPS, y menor al comparar FAQ y GPS. El FMS a 50 m es un reflejo de cómo es la marcha del paciente en distancias comunitarias (colegio y centros comerciales). Esto podría explicar la mayor concordancia de esta medida con la visión que tiene la familia de la funcionalidad de la marcha medida por el FAQ.
Nuestro estudio muestra una diferencia entre la percepción que presenta la familia, el médico y el laboratorio de marcha en cuanto a la gravedad del compromiso de los pacientes. Esto muestra lo complejo que es realizar una clasificación de la gravedad y cómo es necesario realizar una evaluación individual de cada paciente para evaluar el efecto de las intervenciones. Este es el primer estudio que compara las concordancias entre las escalas clínicas y los índices derivados del laboratorio de análisis de movimiento, para lo cual se clasificó en niveles de limitación y se relacionaron las puntuaciones obtenidas en cada escala y su movilidad clínica. Se eligió este abordaje porque nuestro interés en la práctica clínica era conocer la utilidad de aplicar todas las escalas o si era posible obviar alguna ya que clasificaba en el mismo nivel a los pacientes, pues no siempre una correlación aceptable significa una alta concordancia para clasificar a los pacientes en el mismo nivel de compromiso15–17.
Los trabajos publicados sobre el GDI y el GPS evalúan la correlación entre diferentes escalas, y se encuentra que es fuerte, pues estos trabajos son realizados, en su mayoría, con pacientes con similares características, como diparéticos y espásticos con compromiso moderado. Nuestro estudio tenía todos los tipos de tono (espásticos, mixtos y discinéticos) y diferentes niveles compromiso en segmento anatómico (diparético, triparéticos, cuadripléjico y hemiparéticos). Se realizó un análisis por subgrupos, pero, debido al pequeño número de pacientes, no permitió extraer conclusiones adecuadas y esto sugiere la necesidad de realizar un nuevo estudio con una muestra mayor.
Una limitación de nuestro estudio es que es retrospectivo, lo que podría producir sesgos, pero el formato de laboratorio de marcha es estándar, no ha cambiado en el tiempo y se realiza por los mismos evaluadores, lo que disminuye el riesgo de presentarlos.
Las escalas en PC se han utilizado con el objetivo de evaluar la progresión de la enfermedad y si hay cambios objetivos en la marcha al realizar una intervención con ortesis, medicamentos, terapia o manejos quirúrgicos. Es importante realizar nuevos estudios, en los cuales se evalúe la capacidad que tienen las escalas de detectar cambios objetivos en la función tras instaurar tratamientos.
Por lo anterior, concluimos que el análisis de la marcha en el niño con PC debe realizarse de manera multimodal, incluyendo las escalas clínicas, de calidad de vida, de funcionalidad y del laboratorio de análisis de movimiento. Estas se deben utilizar de manera complementaria y no se deben usar de forma individual para tomar una decisión en el manejo o dar un pronóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.