Existe un mayor riesgo cardiovascular (RCV) en personas con esclerosis múltiple (PcEM) que se asocia a un mayor riesgo de progresión de la enfermedad.
ObjetivosAnalizar el RCV de la muestra en relación con la presión arterial (PA) y valorar los efectos de un programa combinado de educación para la salud y actividad aeróbica sobre los valores de PA sistólica (PAS), diastólica (PAD), presión de pulso (PP) e índice de masa corporal (IMC).
Cuantificar la adhesión al tratamiento.
MétodoEnsayo clínico controlado realizado en el Hospital de Día Mas Sabater de la Fundación Esclerosis Múltiple.
El grupo tratamiento (GT) participó en un programa de entrenamiento aeróbico progresivo individualizado 2 días/semana 12 semanas complementado con un programa de educación sanitaria para la promoción de hábitos saludables. El grupo control (GC) realizó su actividad habitual.
ResultadosSe analizó una muestra de 22 PcEM. El RCV inicial fue de PP 47,23 (10,019) mmHg, PAS de 121,91(17,73) mmHg y PAD de 74,68 (10,01) mmHg.
El GT disminuyó sus valores de PAS con una media de 3,27mmHg y el GC los incrementó una media de 17,00mmHg. En el GC la PP aumentó una media de 11,91mmHg, mientras que en el GT disminuyó 3,18 mmHg. En relación con el IMC, el GC lo aumentó 0,35 puntos mientras que el GT lo disminuyó 0,21.
ConclusionesEl entrenamiento aeróbico combinado con un programa de educación sanitaria disminuye el RCV en pcEM. El control de las comorbilidades vasculares debe formar parte del tratamiento de la EM.
There is an increased cardiovascular risk in people with multiple sclerosis (PwMS), which is associated with an increased risk of disease progression.
ObjectivesTo analyse the Cardiovascular Risk (CVR) of the sample in relation to Blood Pressure (BP) and to evaluate the effects of a combined health education and aerobic activity programme on Systolic Blood Pressure (SBP), Diastolic Blood Pressure (DBP), Pulse Pressure (PP) Body Mass Index (BMI).
To quantify adherence to treatment.
MethodClosed clinical trial performed at Mas Sabater Day Hospital (Multiple Sclerosis Foundation).
The treatment group (TG) participated in an individualised 2-day / week 12-week progressive aerobic training programme and attended a health education programme to encourage healthy habits. The control group (CG) received routine care.
ResultsTwenty-two PwMS were analysed (n=22). The initial CVR of the sample was PP 47.23 (10.019) mmHg, SBP 121.91 (17.73) mmHg and DBP 74.68 (10.01) mmHg.
The TG decreased their SBP values with an average of 3.27mmHg, the CG increased them by an average of 17.00mmHg. In the CG, the PP increased an average of 11.91mmHg, while in the GT it decreased 3.18mmHG. The BMI of the GC increased 0.35 points, while in the GT it decreased 0.21.
ConclusionsAerobic training combined with a health education programme decreases CVR in PwMS. Control of vascular comorbidities should be part of the treatment of MS.
La esclerosis múltiple (EM) es una enfermedad degenerativa que afecta al sistema nervioso central. Se caracteriza por la presencia de lesiones inflamatorias que producen pérdida de mielina y daño axonal. Estas lesiones provocan una gran variedad de síntomas primarios a nivel motor, sensitivo y cognitivo. Entre el 80 y el 90% de personas con EM (PcEM) presentan un curso remitente-recurrente que se caracteriza por la aparición de brotes y su posterior recuperación parcial o total. Al cabo de un período de entre 10 y 15 años, el 50% pasa a presentar un curso secundariamente progresivo en que el grado de discapacidad incrementa. Entre el 10 y el 20% de las PcEM presentan una curso progresivo1.
La EM es la segunda causa de discapacidad en adultos jóvenes. Los últimos estudios indican una prevalencia en España de 125 casos por cada 100.000 habitantes2 y se confirma una tendencia de incremento observada en las últimas décadas.
Además de la sintomatología primaria de la enfermedad, diferentes estudios indican que existen condiciones de salud que aparecen más frecuentemente en personas diagnosticadas de EM3,4. Depresión, ansiedad, hipertensión arterial (HTA), hipercolesterolemia y enfermedad pulmonar crónica son las 5 patologías no autoinmunes más prevalentes3,4.
Los estudios publicados hasta hoy son poco concluyentes pero parece ser que existe riesgo de enfermedad cardiovascular en las personas afectadas de EM. En el curso progresivo los trastornos tromboembólicos venosos son más frecuentes y probablemente están relacionados con la inmovilidad4,5.
Marrie et al., en su estudio publicado en 2010, encontraron que los pacientes con EM y comorbilidad vascular durante el curso de la enfermedad progresaron a una puntuación en la escala Expanded Disability Status Scale (EDSS) de 6 en un promedio de 6 años antes que los pacientes con EM que nunca tuvieron comorbilidad vascular5. Por tanto, la patología vascular se asocia a un riesgo significativamente mayor de progresión de la discapacidad en PcEM.
La mayoría de las enfermedades cardiovasculares pueden prevenirse actuando sobre los factores de riesgo que las provocan, como el consumo de tabaco, una dieta inadecuada, la inactividad física o el consumo de alcohol6,7.
Una detección precoz y un tratamiento temprano que integre el aumento de actividad física y unos correctos hábitos son fundamentales para evitar complicaciones en la población general7. En EM el conocimiento de la comorbilidad, su definición y medición mejoran el manejo del paciente. En estos casos actuar sobre las condiciones comórbidas más frecuentes retrasa la progresión de la discapacidad, que está ligada al número de procesos concurrentes y hábitos.
A pesar de la evolución clínica, a menudo impredecible de la enfermedad, los programas de ejercicio bien diseñados son capaces de aumentar la capacidad cardiorrespiratoria, la fuerza muscular y la movilidad, y por tanto ofrecen beneficios sobre la calidad de vida al tiempo que reducen el riesgo de trastornos secundarios.
Es importante destacar que la realización de actividad física controlada no se asocia a un mayor riesgo de recaída y que el riesgo de eventos adversos no es mayor que en la población sana8.
También existe evidencia científica de los efectos de la actividad física sobre otros síntomas que afectan a las PcEM. Se sabe que podría ser un potencial tratamiento para prevenir o reducir los síntomas depresivos9 y que tiene un papel modulador sobre factores de crecimiento neuronales beneficiosos debido a una intervención compleja de ciertas hormonas, citocinas y factores neurales que pueden influir favorablemente las variables inmunitarias10,11.
Numerosos estudios epidemiológicos demuestran que existe una correlación entre la elevación de la presión de pulso (PP) y la morbimortalidad cardiovascular. La PP se define como la diferencia entre la presión arterial sistólica (PAS) y la presión arterial diastólica (PAD); se expresa en mmHg y se considera un indicador de la distensibilidad arterial. Es un marcador de eventos cardiovasculares tanto en la población normotensa como en la hipertensa, especialmente cuando se debe a un incremento de la PAS y reducción de la PAD12. Benetos et al. observaron que las personas cuyos valores de PP eran mayores o iguales a 55mmHg presentaban un incremento en el riesgo relativo cardiovascular del 44% en comparación con el grupo con valores inferiores en el PP13. Millar et al. en 1999 encontraron que la PP fue un predictor más potente que la PAS en la aparición de eventos coronarios y en el estudio SHEP se vio que existía relación entre el incremento de la PP y la aparición de eventos cerebrovasculares13. El estudio de Framingham, publicado en 1999, confirma que el aumento de la PAS, la PAD y la PP se asocia a mayor riesgo cardiovascular, siendo la PP la variable que obtiene la mejor correlación de las tres14.
Actualmente, no existen valores de corte prácticos que nos separen la normalidad de la anormalidad en relación a la PP. Si hablamos de sujetos hipertensos, las guías de manejo de la HTA (2007) sitúan el valor en 50-55mmHg15, en 2013 la directiva europea aumenta este umbral a 60mmHg sin una justificación evidente16.
Por otro lado, el IMC se presenta como otro de los factores de riesgo modificables de enfermedad cardiovascular. Actualmente, el sobrepeso y la obesidad se consideran tan importantes como otros factores de riesgo clásicos (diabetes, dislipidemia, HTA, etc.) relacionados con la enfermedad coronaria. Implica múltiples repercusiones cardiovasculares de forma directa o a través de otros factores de riesgo. Dos terceras partes de las personas con enfermedad cardiovascular presentan exceso de peso17. El riesgo de tener un evento coronario es 3 veces superior con un IMC > 29kg/m2 en comparación con aquellos que tienen un IMC < 2118.
El objetivo general de este estudio ha sido evaluar los efectos de un programa combinado de educación para la salud y actividad aeróbica sobre los valores de TA, PP e IMC. Se ha analizado la adhesión al tratamiento prescrito.
MétodoEnsayo clínico controladoSe han seleccionado del censo del Hospital de Día Mas Sabater de la FEM a aquellos usuarios con diagnóstico de EM, EDSS inferior a 6 y que no presentaban contraindicación médica de realización de actividad aeróbica. Las personas que aceptaron participar y cumplían los criterios de inclusión descritos fueron asignadas de manera aleatoria al GC o GT. Fueron criterios de exclusión la contraindicación de ejercicio físico y el no cumplimiento de los criterios de inclusión.
Cada participante ha sido valorado inicialmente mediante las escalas nombradas a continuación y posteriormente ha recibido su tratamiento.
Además del tratamiento habitual, al GT se ha añadido una pauta de ejercicio aeróbico basado en caminar, 2 veces por semana de 50min de duración utilizando las rutas saludables de los municipios de Cataluña que participan en el Pla d’Activitat Física, Esport i Salut (PAFES) del Departamento de Salud y la Secretaría General del Deporte y ha realizado 4 sesiones de educación sanitaria grupal para la promoción de hábitos y estilos de vida saludables. Estas sesiones incluían recomendaciones nutricionales y fomento de correctos hábitos de descanso y actividad física. Las recomendaciones nutricionales han ido dirigidas a informar sobre los nutrientes adecuados en función de la actividad física a realizar y la distribución de estos a lo largo del día.
El tratamiento ha tenido una duración de 12 semanas (octubre del 2015-diciembre del 2015) y ha sido dirigido y supervisado por profesionales sanitarios (fisioterapeuta y enfermera) especializados en el tratamiento de personas afectadas de EM. Las sesiones que por motivos meteorológicos no se han podido realizar al aire libre; se han sustituido por una actividad física aeróbica alternativa (cicloergómetro estático) en el interior del Hospital de Día Mas Sabater.
El GC ha seguido su tratamiento habitual prescrito, no recibió ningún asesoramiento y se comprobó que no realizó cambios en sus hábitos ni el estilo de vida.
Al finalizar la intervención todos los participantes fueron evaluados nuevamente.
El proyecto ha sido valorado por el comité de ética en investigación del Hospital universitario San Joan de Reus con resultado favorable, referencia aprobación 15-09-24/9aclaobs1.
Los datos obtenidos han sido analizados con el paquete estadístico IBM, SPSS (Statistical Package for Social Sciences) versión 22. El análisis descriptivo de las variables cuantitativas se realizó a través de media y desviación estándar (DE). Las variables cualitativas se presentan mediante frecuencias relativas y absolutas. Por último, se realizó el análisis con la prueba U de Mann-Whitney para muestras independientes. Se utilizó media (DE) para describir los datos continuos.
Variables estudiadas- –
Tipo de EM. Clasificado por forma evolutiva: EM primaria progresiva (EMPP), EM remitente recurrente (EMRR) y EM secundaria progresiva (EMSP).
- –
EDSS. Puntuación en escala de discapacidad de Kurtzke19. La escala EDSS es un método cuantificación de la discapacidad en EM, mide el grado de afectación de 8 sistemas funcionales: piramidal, cerebelo, tronco del encéfalo, sensibilidad, vejiga, intestino, visión y funciones mentales.
- –
Año del diagnóstico. Hace referencia al año en el que se ha diagnosticado la enfermedad no a los primeros síntomas de esta.
- –
PA. Determinación de los valores con el paciente en sedestación, los pies apoyados en el suelo y evitando el cruce de piernas. El brazo debe estar apoyado de tal manera que nos aseguremos de que el antebrazo está a la altura del corazón. Se coloca el esfigmógrafo en el antebrazo. El borde más bajo del manguito debe estar a un dedo por encima del doblez del codo. El manguito se inflará rápidamente. Luego, la válvula del manguito se abre ligeramente, dejando que la presión descienda de manera lenta.
- –
Presión de pulso. Definida como la diferencia entre la PAS y la PAD, se expresada en mmHg. Considerado factor de riesgo cardiovascular.
- –
Registro de asistencia. Recogida diaria de la asistencia al tratamiento.
- –
Peso. Medido en kilogramos con una báscula romana en sujetos ambulantes.
- –
Talla. Medida en centímetros a través de un tallímetro vertical.
- –
IMC. Calculado dividiendo el peso corporal del participante por la talla al cuadrado.
Clasificación de IMC20:
- –
< 18,5.
- –
18,5-24,9 normal.
- –
25-29,9 sobrepeso.
- –
30-34,9 obesidad tipo i.
- –
35-39,9 obesidad tipo ii.
- –
40 obesidad tipo iii.
Del censo del HD cumplieron criterios de inclusión y exclusión 26 personas. Inicialmente, el proyecto constaba de 13 personas en el GC y 13 en el GT. Del GT 2 abandonaron, uno por aparición de brote discapacitante que imposibilitaba marcha y otra por una fractura del cuarto y el quinto metatarsianos del pie izquierdo que requería reposo. Se excluyó a uno de los participantes del GC por haber iniciado actividad acuática y a uno de los participantes del GT por cambio en la pauta farmacológica antihipertensiva.
Se analizaron 22 pacientes con EM de edad media (DE) 46,50 (8,3) años y escala EDSS entre 2,0-6,0 puntos. El 77,30% de la muestra fueron mujeres, mientras que el 22,70% fueron hombres. En relación con la forma evolutiva podemos decir que el 81,80% presentaba una EMRR, un 18,20% una EMSP y el 0,00% una EMPP.
La existencia de factores de riesgo cardiovascular inicial de la muestra se midió a través de la media de la PP, la PAS y la PAD, encontrando valores de PP 47,23 (10,01) mmHg, en PAS de 121,91 (17,73) mmHg y en PAD de 74,68 (10,01) mmHg.
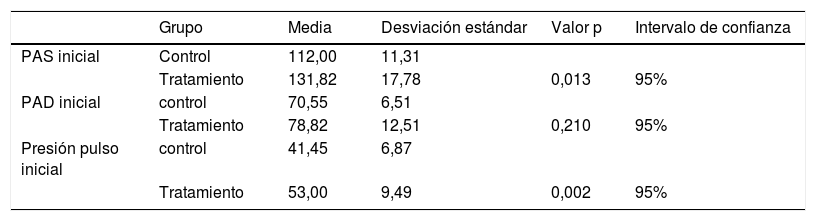
Los valores iniciales en función del grupo asignado quedan reflejados en la tabla 1.
Valores iniciales de los factores de RCV
| Grupo | Media | Desviación estándar | Valor p | Intervalo de confianza | |
|---|---|---|---|---|---|
| PAS inicial | Control | 112,00 | 11,31 | ||
| Tratamiento | 131,82 | 17,78 | 0,013 | 95% | |
| PAD inicial | control | 70,55 | 6,51 | ||
| Tratamiento | 78,82 | 12,51 | 0,210 | 95% | |
| Presión pulso inicial | control | 41,45 | 6,87 | ||
| Tratamiento | 53,00 | 9,49 | 0,002 | 95% |
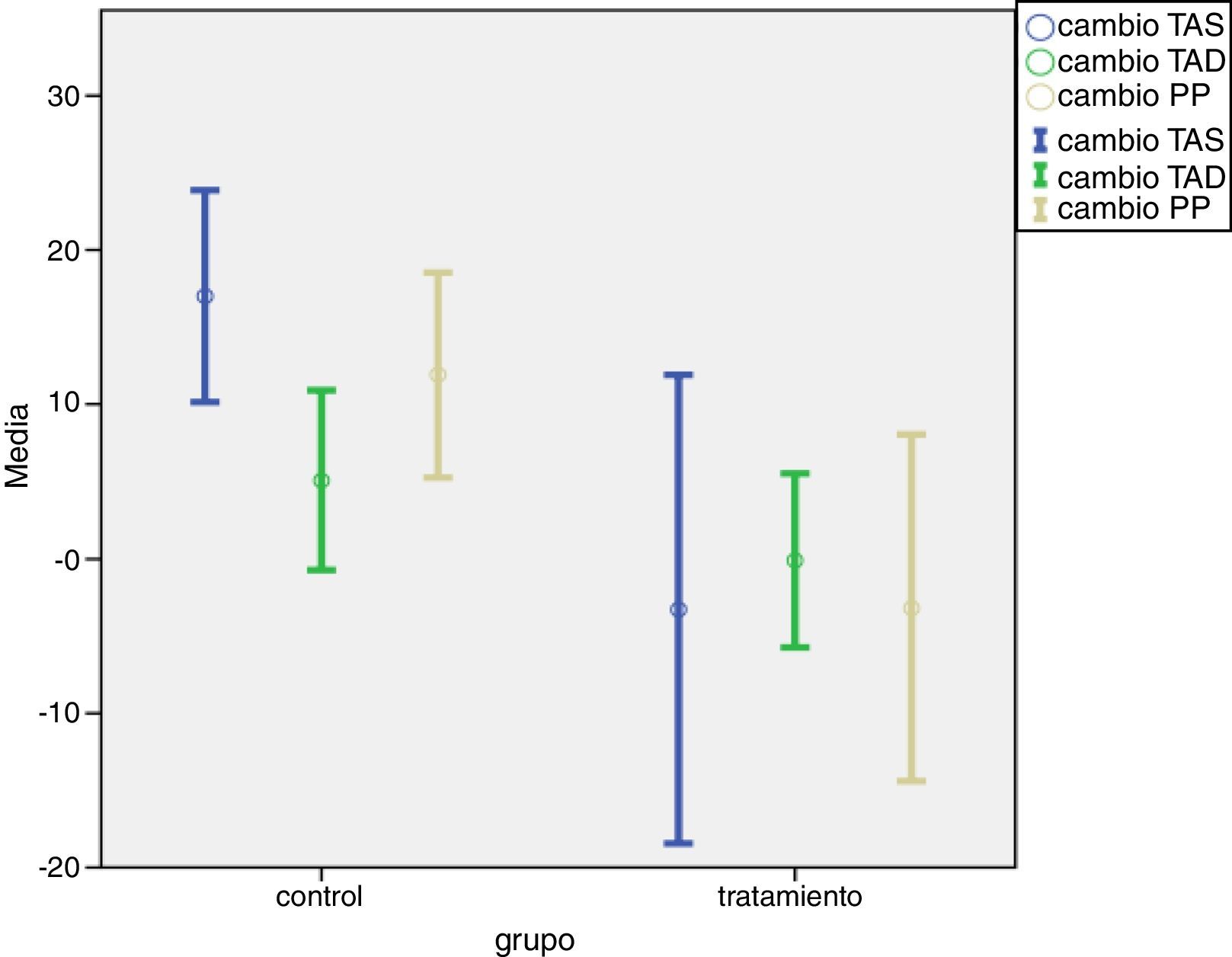
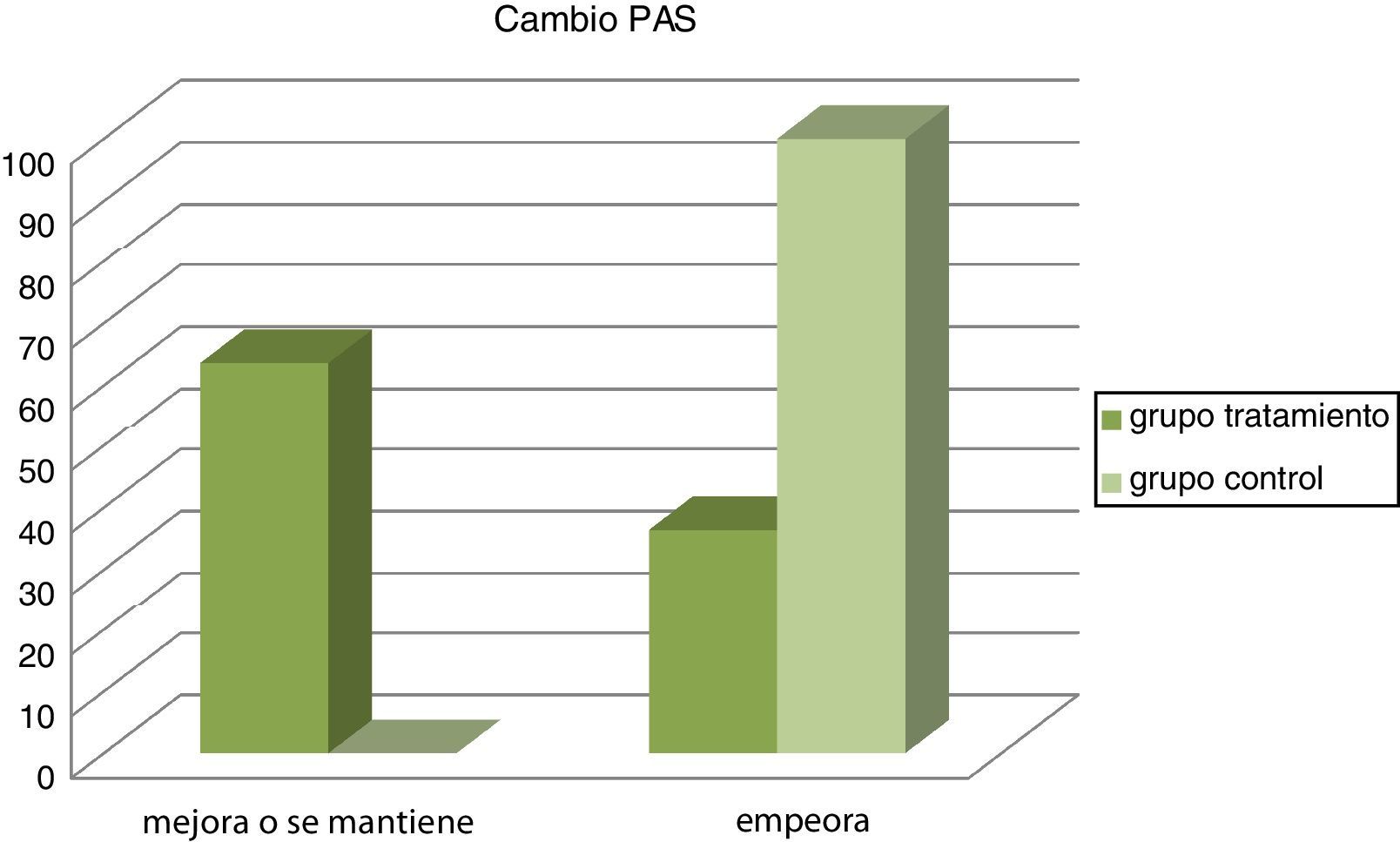
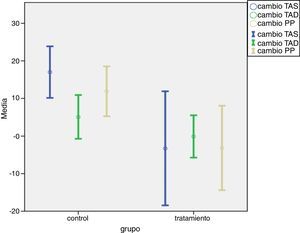
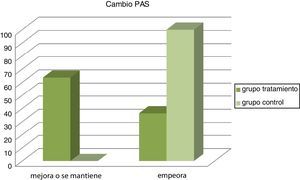
Después del programa de entrenamiento y educación sanitaria, el GT disminuyó sus valores de PAS, mientras que el GC los incrementó (p = 0,023), lo mismo ocurrió con la PP (p = 0,04). Respecto a la PAD, los cambios no fueron estadísticamente significativos (p = 0,270) (fig. 1).
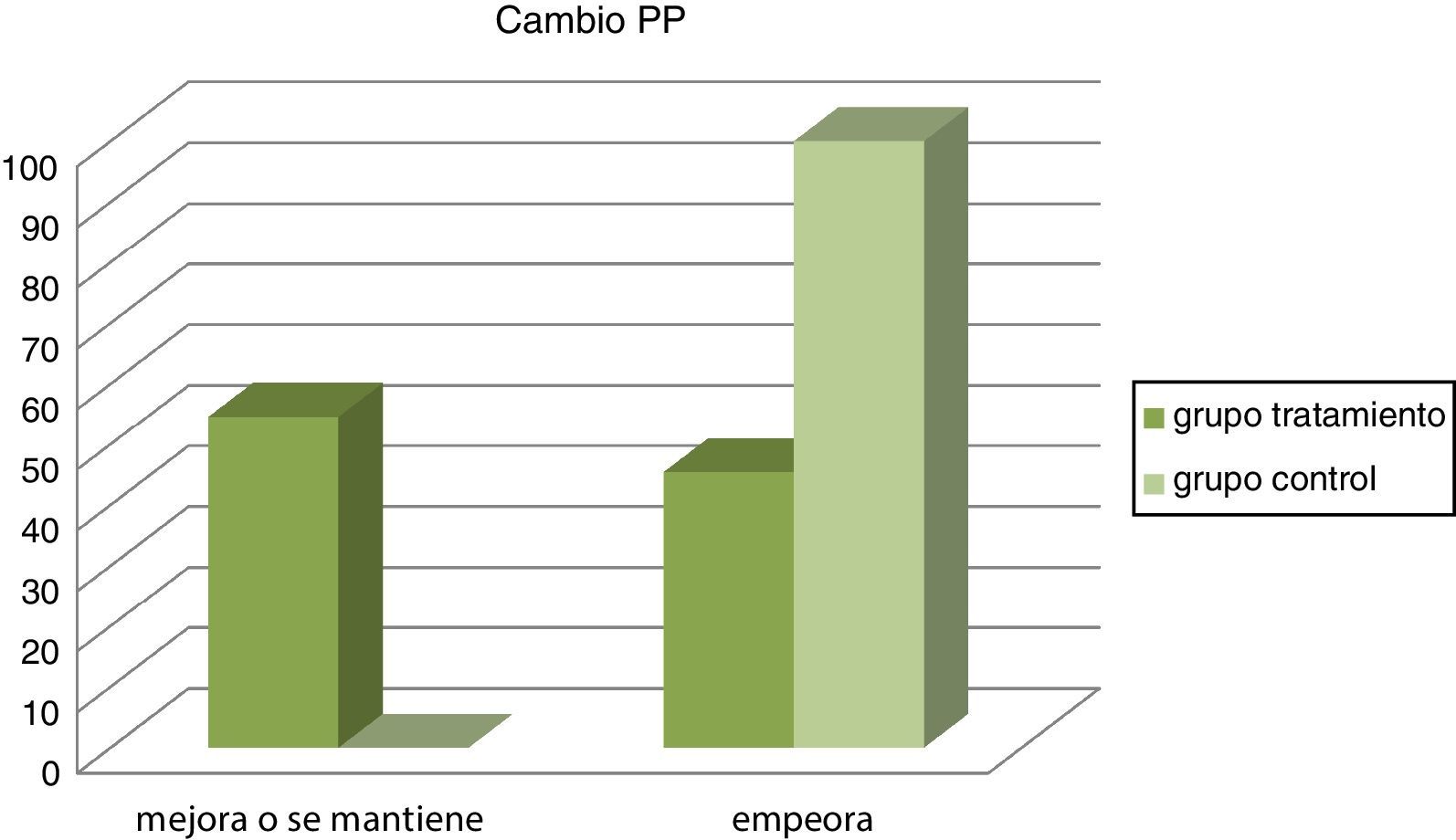
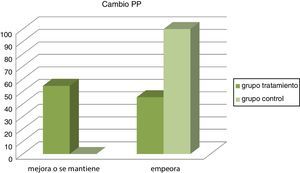
Las figuras 2 y 3 nos muestran los resultados obtenidos al categorizar los datos según grupos.
Respecto al IMC observamos que al inicio el 50% de la muestra presentaba un IMC normal frente al 50% que estaba alterado; el 27,30% sobrepeso, el 13,60% obesidad en grado 1, el 4,50% obesidad grado 2 y el 4,50% grado 3.
El IMC disminuyó en el GT con unos valores estadísticamente significativos (p = 0,040). El GC aumentó su IMC con una media de 0,35 puntos, mientras que el GT disminuyó 0,21.
El 98,20% de las sesiones programadas fueron completadas.
DiscusiónEstudios publicados relacionados con la comorbilidad ponen de manifiesto que la HTA es una de las 5 enfermedades no autoinmunes más prevalentes en EM3, que existe un riesgo de enfermedad cardiovascular en personas con esta patología y que la comorbilidad vascular se asocia a un riesgo significativamente mayor de progresión de discapacidad3,21.
La HTA, el sobrepeso/obesidad, la inactividad física, el tabaquismo, la hipercolesterolemia, la diabetes mellitus y la falta de hábitos alimentarios saludables son considerados factores de riesgo cardiovascular22 y son los responsables de aproximadamente un 80% de los casos de cardiopatía coronaria y enfermedad cerebrovascular. Las IV Guías Europeas de Prevención Cardiovascular y su adaptación española recomiendan el control de estos factores23,24. La determinación de valores como PA, IMC y otros parámetros bioquímicos son útiles para determinar el riesgo de eventos cardiovasculares en población general16,25.
En el caso de la PP, la bibliografía revisada nos muestra que no existe consenso entre qué valor de PP es considerado normal13-16 y el hecho de que las guías que realizan su estratificación hacen referencia a sujetos hipertensos o población anciana26 ha supuesto que en nuestro análisis no hayamos categorizado el riesgo, entendiendo que tanto el aumento de la PP como el aumento de la PAS son variables independientes del riesgo cardiovascular, tal y como muestra la bibliografía revisada27.
Tal y como afirman Zhao et al., la detección PP braquial puede ayudar a identificar a los pacientes que están en mayor riesgo de eventos de mortalidad y, por lo tanto, ayudar en la toma de decisiones terapéuticas tempranas28.
Se ha mostrado una relación inversa entre ejercicio habitual y el riesgo de enfermedad coronaria, eventos cardiacos y muerte7. El ejercicio mejora el perfil lipídico y el control de la glucemia, reduce o previene la HTA, la obesidad y el estrés, mejora la forma física y aumenta la capacidad funcional, incrementando los años de vida independiente y mejorando la calidad de vida de las personas que lo practican7. En nuestra muestra, podemos observar que una actividad física aérobica acompañada de un programa de educación sanitaria presenta efectos beneficiosos sobre las variables estudiadas.
Existe un consenso claro de que las estrategias de estilo de vida desempeñan un papel fundamental en la prevención, la gestión y la reducción de enfermedad cardiovascular y sus factores de riesgo29. En población general estas estrategias están ampliamente estudiadas e implementadas; el Departament de Salut de la Generalitat de Catalunya, de acuerdo con el plan global sobre alimentación, actividad física y salud de la Organización Mundial de la Salud, ha desplegado el Plan integral para la promoción de la salud mediante la actividad física y alimentación saludable. El fin de este programa es el de sensibilizar a la población en relación con la prevención de riesgos para la salud, desarrollar actividades informativas y educativas centradas en estilos de vida y la promoción de hábitos saludables30. En población específica, existen iniciativas piloto como la descrita en este estudio.
Cuando hablamos de EM podemos ver que cada vez existe más evidencia de los beneficios de la actividad física en las personas afectadas, pero esta población es generalmente físicamente inactiva y sedentaria31. Los estudios que comparan directamente los patrones de actividad física en los pacientes con EM, los pacientes sin EM y pacientes con otras enfermedades crónicas indican que los pacientes con EM pueden estar en el extremo más bajo del espectro de participación en actividades físicas32.
Una de las acciones más frecuentes y útiles para asegurar un correcto cumplimiento terapéutico es la educación al paciente. El papel de los profesionales sanitarios para promover y aconsejar la actividad física es fundamental para conseguir una correcta adhesión a la actividad, incrementar su grado de motivación y responsabilizar e implicar activamente al paciente en el plan terapéutico. Smith et al.33 realizaron un estudio en personas afectadas de EM en el que encontraron que la entrevista motivacional afectaba a la adhesión al programa de actividad física. Rejeski y Kenney34 recomiendan, además de educar al paciente, maximizar la influencia social y favorecer la interacción entre participantes para asegurar la continuidad de la actividad y evitar abandonos. En nuestro caso, el hecho de que la actividad haya sido grupal, al aire libre y que haya ido acompañada de un programa de educación sanitaria ha hecho posible un grado de cumplimiento del 98.2%.
ConclusionesLos resultados demuestran que el entrenamiento aeróbico combinado con un programa de educación sanitaria ha disminuido la PAS, la PP y el IMC en nuestra muestra.
Dado que en la bibliografía publicada la HTA aparece como una de las comorbilidades más prevalentes en la EM y que las publicaciones afirman que la comorbilidad cardiovascular está asociada a una peor evolución de esta, es imprescindible la determinación del riesgo. En el contexto de nuestro servicio de Hospital De Día sociosanitario especializado en neurorrehabilitación, la determinación de parámetros como la PA, la PP y el IMC puede ser una de las medidas más idóneas para ello, ya que no disponemos de herramientas para valorar parámetros bioquímicos.
Es importante también encontrar maneras de asegurar la continuidad en la realización de la actividad y esta ha sido la educación al paciente. El papel de los profesionales sanitarios para promover y aconsejar la actividad física es fundamental para conseguir una correcta adhesión a la actividad, incrementar su grado de motivación y responsabilizar e implicar activamente al paciente en el plan terapéutico. Diferentes autores recomiendan además de educar al paciente maximizar la influencia social y favorecer la interacción entre participantes para asegurar la continuidad de la actividad y evitar abandonos. En este punto, el papel de la enfermera especialista en EM es fundamental.
La bibliografía recomienda promover hábitos y estilos de vida saludables. Una alimentación saludable y una actividad física regular han demostrado de forma amplia ser eficaces en la prevención cardiovascular24. La prevención es, por tanto, una de las herramientas más importantes.
Consideramos que el control de las comorbilidades vasculares representa una vía complementaria para el tratamiento de la EM. Actuar sobre las condiciones comórbidas retrasa la progresión de la discapacidad, que está ligada al número de procesos concurrentes y hábitos.
Se deberían realizar más estudios en los que se pudieran determinar los efectos a largo plazo sobre las mismas variables, ya que al desglosar los parámetros que componen el IMC se observa una disminución en los valores del peso que no llega a ser estadísticamente significativa probablemente por la corta duración del estudio y un incremento de la talla probablemente relacionado con una corrección postural.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los usuarios que han participado en el estudio; a la Fundación Esclerosis Múltiple (FEM) por el apoyo ofrecido y en especial a los profesionales del Hospital de Día Mas Sabater.