Introducción
La efectividad de la asistencia prestada a los pacientes en situación crítica ha sido una preocupación constante de los especialistas en medicina intensiva. Esta inquietud se ha manifestado explícitamente desde los primeros intentos de elaborar un cuerpo de conocimientos y de criterios de gestión que apoyaran la práctica asistencial diaria1. Aunque, si somos estrictos, las dificultades han están más relacionadas con el modo de expresar la efectividad, que en la evidencia de ésta.
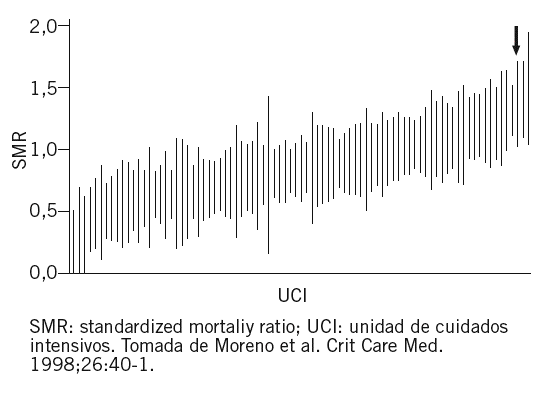
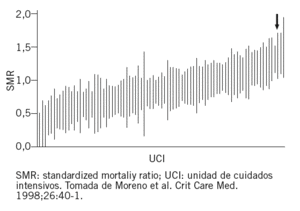
El método más utilizado es, sin lugar a dudas, la tasa estandarizada de mortalidad (SMR, standardized mortality ratio en sus siglas en inglés) que establece la relación entre la mortalidad observada o real y la predicha o esperada, y que para esta predicción emplea cualquiera de los sistemas (APACHE, SAPS, MPM, etc.) que se utilizan en las unidades de medicina intensiva para establecer el riesgo de muerte, tal y como se presenta en la figura 12.
Figura 1. La standardized mortality ratio (SMR) y sus intervalos de confianza del 95% de distintas unidades de cuidados intensivos participantes en el mismo estudio.
La gran ventaja de la SMR es que no sólo expresa la efectividad en la asistencia al paciente en situación crítica, sino que se ha convertido en una herramienta habitual para comparar resultados asistenciales entre 2 unidades de cuidados intensivos (UCI) distintas o 2 estrategias asistenciales diferentes (comparación transversal), o para comparar resultados evolutivamente (comparación longitudinal) en la misma UCI.
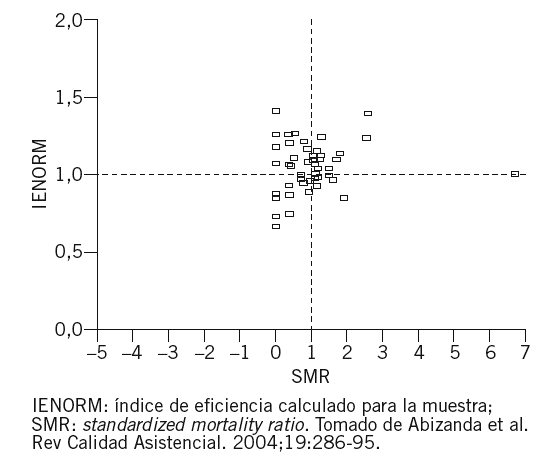
En un intento adicional por obtener nuevos instrumentos que proporcionaran una orientación acerca de la efectividad de los tratamientos a pacientes en situación inestable, con elevadas probabilidades de fallecer (pacientes en situación crítica), nuestro grupo enfrentó conceptualizaciones simultáneas en la que se relacionó la efectividad y la eficiencia del esfuerzo asistencial, y publicó sucesivamente 2 métodos complementarios: el índice de efectividad/eficiencia3 y las tablas de expresión conjunta de efectividad/eficiencia (tablas EFE/EFI)4 (fig. 2).
Figura 2. Tabla de expresión conjunta del índice de efectividad/eficacia (EFE/EFI).
En el momento actual, desafortunadamente, a pesar de que permiten la comparación entre 2 momentos distintos de la efectividad de una UCI, ninguno de los 3 métodos mencionados proporciona una visión acumulativa y continua de esta característica asistencial. Desde este momento llamaremos "secuencial y continua" a esta expresión.
Nuestro objetivo, ahora, es difundir entre todos los gestores clínicos, en nuestro idioma y en nuestro medio, un sistema de expresión evolutiva de la efectividad y analizar las ventajas y las limitaciones de su uso en el campo de la medicina intensiva.
Descripción del método
El método VLAD (Variable Life Adjusted Display) es muy simple. Se basa en establecer una expectativa respecto al pronóstico de supervivencia de una muestra de pacientes determinada, mediante criterios previamente establecidos. En la descripción original5 se trataba de pacientes sometidos a un determinado procedimiento quirúrgico, cuya probabilidad de muerte (y, por tanto, su inversa, la probabilidad de supervivencia) era conocida. A partir de este punto, se comparaba la mortalidad esperada, con la observada real (en esta comparación: observada frente a esperada, hay semejanza con el cálculo de la SMR, pero en el caso del método VLAD, la comparación no se salda con una división, sino con una resta: supervivientes reales menos supervivientes esperados). Esta operación proporciona un primer valor al método VLAD.
A partir de ese momento, los sucesivos períodos analizados (días, semanas, meses, etc.) proporcionarán sucesivos valores netos de supervivientes por encima o por debajo de la tasa esperada.
Si el valor es positivo (más supervivientes de los esperados), se suma al valor del período anterior, y así se construye una gráfica en forma de línea continua o quebrada (dependiendo de los intervalos temporales considerados). En una representación sobre 2 ejes (tiempo, en el eje de abscisas, y vidas netas acumuladas progresivamente, en el de ordenadas), la línea adoptará una pendiente ascendente si el resultado neto son supervivientes respecto a los esperados o decreciente si el resultado neto acumula mayor mortalidad de la esperada.
Es ahora cuando la expresión VLAD puede traducirse, no literalmente, como "expresión gráfica variable y ajustada a riesgo de vidas acumuladas". Debe reconocerse que en nuestro idioma esta expresión aporta cierta confusión de interpretación y que es difícil de recordar, por lo que el término inglés original parece que va a tener más éxito.
Ejemplo de la aplicación del método. Pacientes y análisis
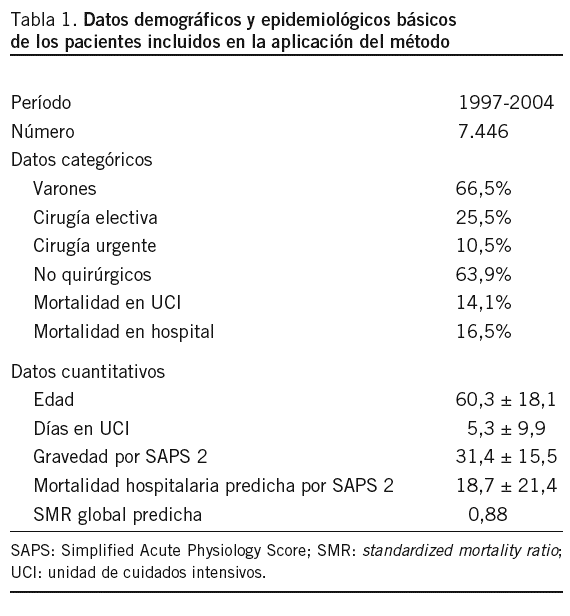
Como ilustración, hemos aplicado esta metodología al análisis de 7.446 pacientes consecutivos (tabla 1) atendidos en nuestro servicio de medicina intensiva, de 19 camas (15 de UCI estricta y 4 de UCI intermedios) durante el período transcurrido entre 1997 a 2004, incluido.
Los motivos del ingreso de los pacientes de la muestra se clasificaron de acuerdo con el Information Retrieval System 1.0 utilizado por el Fund for Research of Intensive Care in Europe (FRICE) que incluye 29 causas médicas y 21 quirúrgicas6 (tabla 2).
El tipo de paciente se clasificó en 3 grupos, según la causa genérica de ingreso: pacientes quirúrgicos urgentes, quirúrgicos programados y no quirúrgicos o médicos.
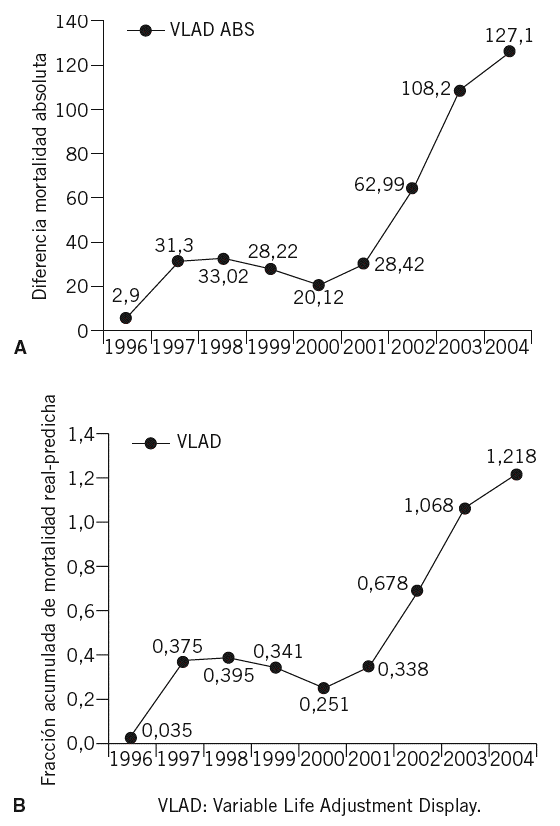
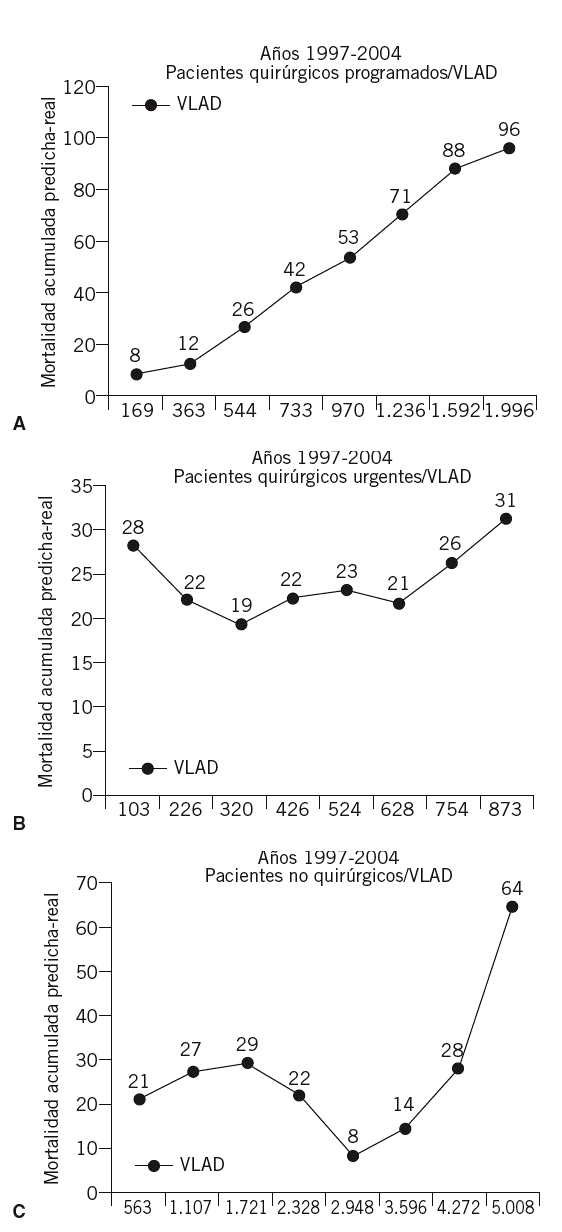
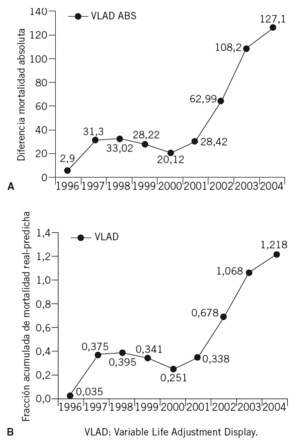
La predicción de mortalidad se estableció mediante el sistema SAPS 27. De acuerdo con la predicción de mortalidad teórica estimada por SAPS 2 y la constatación de la mortalidad real, se estableció la SMR. La expresión acumulada de ésta, a efectos de este trabajo, se realiza por número absoluto de vidas efectivas "salvadas" y alternativamente como fracción acumulada a partir de 1 (figs. 3A y 3B para la totalidad de la muestra).
Figuras 3A y 3B. Ejemplo de supervivencia acumulada en números absolutos (A) o expresada como fracción porcentual (B). Para una mejor comprensión, véase el texto.
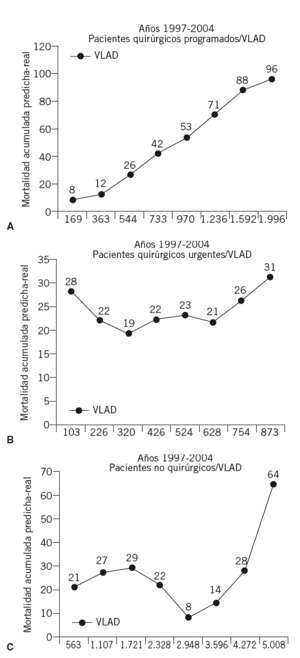
Cuando se analiza la misma representación secuencial aplicada a los 3 tipos distintos de causas de ingreso (pacientes quirúrgicos urgentes, programados y médicos o no quirúrgicos) (figs. 4A, B y C) se puede comprobar cómo el resultado gráfico varía en los 3 casos, cuyo resultado combinado de las 3 evoluciones se representa en la figura 3.
Figuras 4A, B y C. Variable Life Adjustment Display (VLAD) para los 3 tipos de pacientes analizados
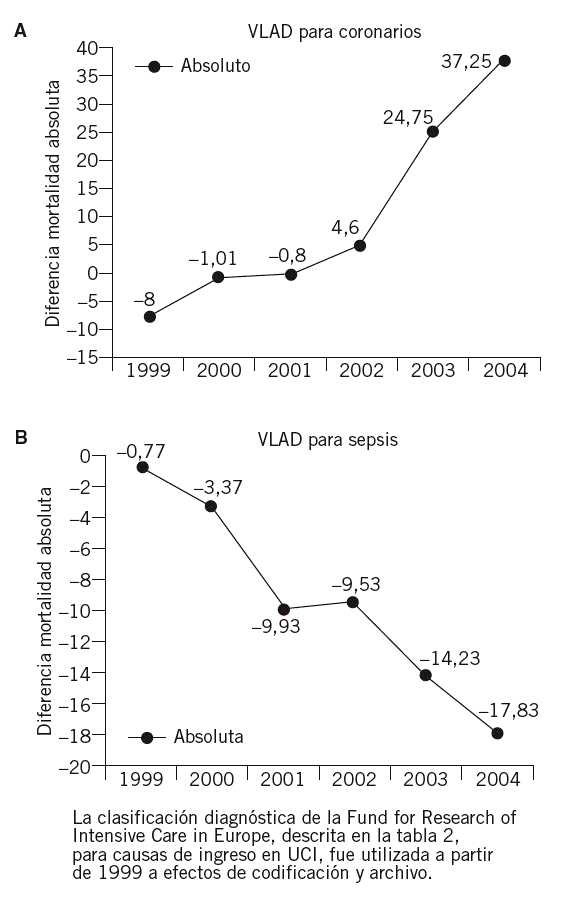
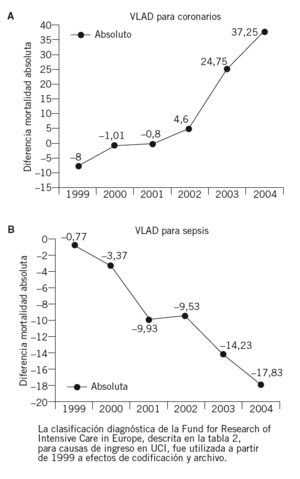
El valor intrínseco del método se ilustra, aún más, al analizar 2 situaciones diagnósticas distintas: pacientes afectados de enfermedad coronaria ingresada en fase aguda (ya sea angina o infarto de miocardio establecido), y pacientes ingresados como consecuencia de un cuadro séptico.
En el primer caso (fig. 5A), el optimismo puede mantenerse como consecuencia de la pendiente evolutivamente ascendente del gráfico. En el segundo caso, por el contrario, el pesimismo asalta al comprobar como, a pesar del tiempo y de los nuevos recursos terapéuticos al alcance de los servicios de medicina intensiva, la mortalidad acumulada se salda con un balance negativo (fig. 5B).
Figuras 5A y B. Variable Life Adjustment Display (VLAD) para pacientes con las causs de ingreso en unidad de cuidados intensivos (UCI) analizadas
Discusión
Al enfrentar la discusión sobre la aplicación del método, y no sobre el método mismo (ya publicado desde 1997)5, la primera consideración debe hacerse sobre el valor intrínseco de adoptar este sistema como instrumento de gestión habitual. La segunda consideración debe hacerse a partir de las ventajas que conlleva utilizar la metodología, desde un punto de vista clínico asistencial, de investigación y docente. Y finalmente, se debe meditar sobre la posibilidad real de aplicar el método VLAD en los servicios clínicos.
Valor intrínseco del método VLAD en comparación con otros medios de expresión de efectividad
Las ventajas fundamentales que hacen plantear la utilidad del método VLAD son la carencia de instrumentos que permitan la comparación secuencial de los indicadores de efectividad, en un formato simple y fácilmente comprensible, y que además tiene una traducción "absoluta", en el sentido que la efectividad se equipara al número concreto de vidas salvadas o de muertes evitadas, lo que sin duda es un argumento muy ventajoso.
De los métodos comentados, las tablas EFEEFI proporcionan una fotografía estática de una situación determinada en un período analizado, que puede ser más o menos largo, pero a fin de cuentas único en su concepción. Por el contrario, el cálculo de la SMR podría desempeñar este papel de comparación evolutiva, pero la exactitud metodológica exige, por un lado, expresar el valor calculado de SMR junto con sus intervalos de confianza (IC) del 95% (fig. 1), y, por otro lado, obliga a recordar permanentemente el valor exclusivamente porcentual (SMR es una "razón", es decir, un cociente con respecto a la identidad entre pronóstico y observación)8.
Por otra parte, debe recordarse que la utilización de los 3 métodos comentados no es excluyente. Mientras que las tablas EFEEFI proporcionan una excelente expresión que permite establecer la ventaja competitiva entres distintos patrones asistenciales (para muestras poblacionales similares)4, SMR (y sus IC del 95%) permite comparaciones transversales, en momentos concretos de una investigación, entre distintas unidades8 (fig. 1), siempre y cuando se consideren adecuada y diferencialmente los factores que influyen en la propia SMR (tabla 3), el método VLAD describe de forma concluyente la evolución de la efectividad asistencial en una UCI determinada y, por ello, recibe también el nombre de CRAM (Cumulative Risk Adjusted Mortality)9-11, aunque la denominación no ha hecho tanta fortuna quizá por el recuerdo subyacente de la leyenda difundida por Bram Stoker o por la fácil confusión con el sistema CRAMS de expresión de gravedad y riesgo de muerte, tan utilizado por los paramédicos norteamericanos12,13.
Ventajas clínicas de su utilización
Desde el punto de vista clínico, la utilidad del método VLAD permite al gestor asistencial disponer de un sistema de expresión comprensible, y evidentemente clínico. Es frecuente la percepción discrepante entre los clínicos y los gestores "de oficio". Unos y otros se lanzan (como armas arrojadizas) acusaciones sobre la inadecuación de los instrumentos utilizados por cada uno de ellos para expresar resultados, y ello a pesar de serios y valiosos intentos de aproximar una y otra postura14.
Sin embargo, es evidente que el método VLAD tiene 2 ventajas esenciales que permiten que unos y otros lo acepten. Combina un concepto asistencial clásico (vidas salvadas) con un concepto eminentemente gerencial (efectividad). Aunque el "divorcio" conceptual entre uno y otro lado del punto de perspectiva pueda ser más o menos acérrimo, es evidente que el instrumento mencionado cumple las condiciones para que unos y otros puedan aceptar la bondad de su perspectiva.
Ventajas desde la perspectiva de la investigación
La investigación clínica incorpora un hecho, una modalidad, que resume ampliamente su finalidad y objetivos de planteamiento. La incorporación de nuevas estrategias terapéuticas en un sentido restrictivo, o asistenciales en un sentido amplio, que pueden modificar los resultados finales de la atención a los pacientes en situación crítica. Un ejemplo paradigmático de ello podría ser el estudio PROWESS15,16. ¿Disminuye la administración de drotrecogina la mortalidad de la población afectada de sepsis? La respuesta a esta pregunta no está, aún, establecida sin lugar a dudas. Y los investigadores se decantan hacia una u otra actitud, en función de factores no siempre basados en resultados reales. Los metaanálisis intentan aclarar el panorama, pero difícilmente puede verse una unidad específica representada en una suma de efectividades e IC desplazados hacia uno u otro lado de la línea de identidad.
Es en este contexto que el clínico puede realizar análisis de situación mediante el método VLAD, con el establecimiento del punto de corte como "marca" de inflexión de los cambios en los resultados finales, asociados a los cambios de estrategia asistencial. Véase, como ejemplo, la figura 5B. Supongamos que en el momento de incorporación de drotrecogina a los recursos terapéuticos asistiéramos a un cambio de pendiente y una inflexión de la curva. No es preciso que se produzca un milagroso cambio en los números totales, bastaría una desaparición de la tendencia negativa progresiva y mantenida, que posteriormente, y por métodos estadísticos simples, podría expresarse en su potencial significación por comparación de los 2 ángulos de pendiente (alfa), antes y depués de la incorporación del nuevo recurso.
Ventajas docentes
La exigencia docente, tanto del especialista en formación, como la de formación continuada y continua del especialista ya titulado, es una obligación inexcusable de las estructuras sanitarias. Las evaluaciones individuales dan idea de la repercusión de estos programas en los individuos, pero puede plantearse una pregunta del siguiente estilo: ¿el esfuerzo realizado modifica el resultado asistencial o, al menos, repercute sobre éste?
Es conocido el fenómeno de la "curva de aprendizaje", habitualmente argüida para justificar las caídas en resultados "favorables", vinculadas a la incorporación de nuevo personal, de personal en formación, o la incorporación de nuevas tecnologías o procedimientos. Éste es el caso de los procedimientos quirúrgicos, y especialmente de los ligados a las técnicas de cirugía de revascularización cardíaca. No es así extraño que el método VLAD inicialmente se diera a conocer en el análisis de procedimientos quirúrgicos de este tipo10,11,17.
Nosotros pensamos que las posibilidades del método VLAD como herramienta de gestión clínica abarcan estas sugerencias y otras muchas, similares o más imaginativas. Y dentro de sus ventajas, una muy importante es la de proporcionar al gestor clínico un medio simple, fácilmente comprensible (visual) y secuencial para describir sus esfuerzos asistenciales.