Describir el grado de desarrollo del sistema de mejora de calidad de los hospitales de agudos en España y la medida en que dan respuesta a algunos requisitos específicos de seguridad y orientación al paciente. Se presentan también datos agregados de otros 7 países de la Unión Europea, con el fin de disponer de datos de referencia que ayuden al análisis de resultados.
Material y métodosEstudio transversal descriptivo llevado a cabo en hospitales de agudos de más de 100 camas de 8 países europeos. La recogida de datos se realizó mediante un cuestionario compuesto por más de 500 preguntas cerradas, autoaplicado a través de internet, que posteriormente validaron evaluadores externos en una muestra por conveniencia de los centros participantes.
ResultadosParticiparon en el estudio 113 hospitales españoles públicos y privados, lo que representa un 34% de los que cumplen los criterios de inclusión. Además, 276 hospitales de otros 7 países respondieron al cuestionario. Se presentan los resultados de ambos grupos respecto al sistema de gestión de calidad, la seguridad y la orientación al paciente.
ConclusionesSe recomienda trabajar en las principales áreas en que los hospitales españoles tienen un grado de desarrollo menor que el de los demás países participantes: el acceso público a los datos de evaluaciones externas de calidad, la implantación de algunos mecanismos clave para la seguridad del paciente y la implicación del paciente en la gestión de la organización.
This study describes the stage of development of the Spanish acute care hospitals quality improvement systems. It also presents data on their achievement of some specific requirements related to clinical safety and patient oriented care. Additional data from seven other European countries are included, in order to provide a comparative reference for the analysis of results.
Material and methodsCross-sectional descriptive study developed in acute care hospitals with more than 100 beds from 8 European countries. Data was gathered using an on-line questionnaire that had more than 500 close questions. In order to validate the responses, a sample of the hospitals that had answered the questionnaire received an evaluation by external assessors.
ResultsA total of 113 public and private Spanish hospitals participated in the study, which represented 34% of the total group that met the inclusion criteria. Another 276 hospitals from 7 other countries also answered the questionnaire. The results associated with quality management, clinical safety and patient oriented care from both groups are presented.
ConclusionsImprovements must be made in those areas where Spanish hospitals have a lower developmental level than the rest of the participating countries: public dissemination of results from external quality assessments, development of some key mechanisms to promote clinical safety and patient involvement in organisational management.
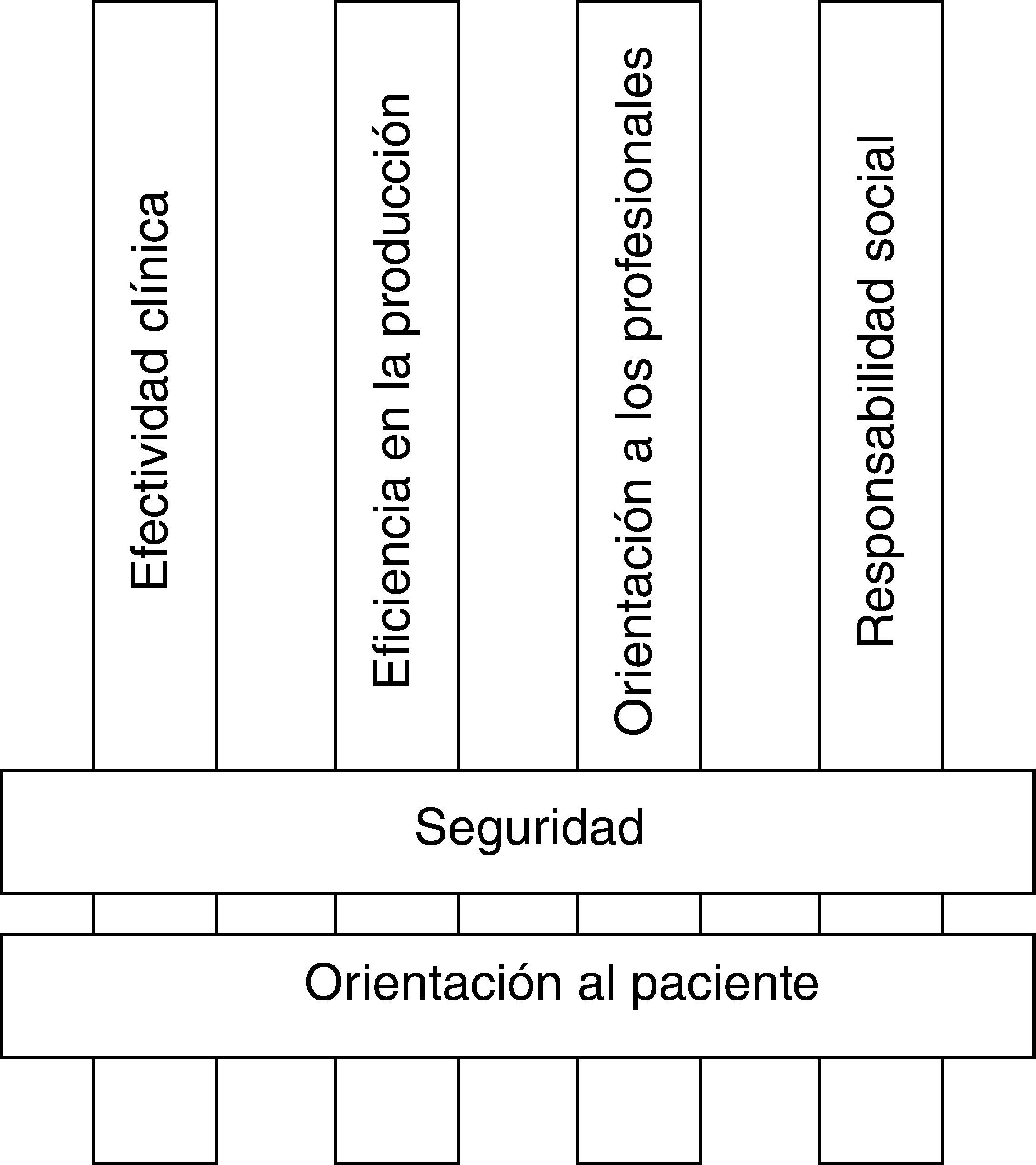
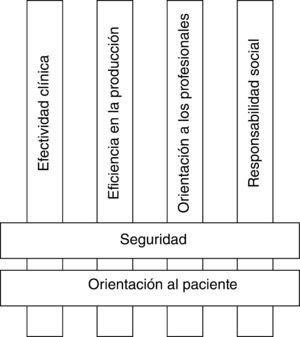
La calidad de la atención es uno de los aspectos más valorados por pacientes, profesionales y gestores. Este trabajo toma como referencia el modelo del Performance Assessment Tool for Quality Improvement in Hospitals (PATH), desarrollado por la Oficina Europea de la Organización Mundial de la Salud (OMS) en el año 2003. El modelo conceptual del PATH aboga por un enfoque multidimensional basado en seis dimensiones interrelacionadas. Dos de estas dimensiones (seguridad y orientación al paciente) son centrales y están relacionadas con las otras cuatro (efectividad clínica, eficiencia, orientación a los profesionales y responsabilidad social)1. La figura 1 muestra la representación de este marco teórico.
Dimensiones de calidad del modelo teórico de evaluación de hospitales PATH1.
Los hospitales abordan las dimensiones transversales del modelo (la seguridad y la orientación al paciente) mediante planes de calidad, estructuras organizativas como comisiones y servicios de atención al paciente, aplicación de protocolos y, eventualmente, medición de resultados intermedios (out-puts) para conocer el desarrollo de los centros. Hay importantes estudios sobre la incidencia de problemas de seguridad en los hospitales españoles2, centrados principalmente en el porcentaje y la tipología de los efectos adversos, la cultura de la seguridad3 y la seguridad de los sistemas de trabajo en determinados aspectos4. Este trabajo pretende complementar la información existente aportando una descripción de las características y el funcionamiento de las estrategias de seguridad y orientación al paciente y alguno de sus out-puts. Se explora también los aspectos más generales de estructura y sistemas para la mejora de la calidad.
Este estudio se enmarca dentro del proyecto de investigación Methods of Assessing Response to Quality Improvement Strategies (MARQuIS), financiado por la Unión Europea. MARQuIS pretendía comparar las estrategias de mejora de calidad adoptadas por los servicios sanitarios de los países de la Unión Europea y considerar su uso potencial cuando los pacientes reciben asistencia en otro país de la Unión. Para ello, MARQuIS contó con la participación de casi 400 hospitales de 8 países europeos. Más de 100 hospitales españoles participaron en este proyecto. La cantidad de información recogida y la representatividad de los hospitales nos llevan a plantear un análisis a escala estatal, contenido de este artículo. El objetivo de este estudio, por lo tanto, es conocer el desarrollo de los sistemas de mejora de calidad de los hospitales de España y la medida en que han implantado mecanismos para promover requisitos relacionados con la seguridad y la orientación al paciente. Se incluyen también datos agregados de los demás países participantes en el estudio como referencia en que apoyar el análisis de resultados.
Material y métodosEl proyecto de investigación MARQuIS (2004-2008) se desarrolló en tres fases, la primera centrada en estudios exploratorios; la segunda, en el trabajo de campo, y la tercera, en la explotación y el análisis de la información recogida. En la primera fase se identificaron las principales estrategias nacionales de mejora de calidad aplicadas en la Unión Europea y las características de la atención transfronteriza prestada. Se llevaron a cabo también entrevistas semiestructuradas a pacientes ingresados en un país de la Unión Europea distinto de su país de origen y a profesionales y gestores para identificar los requisitos de calidad y seguridad que consideraban importantes a la hora de recibir/prestar atención transfronteriza. Esta información sirvió de base para elaborar los instrumentos de medida que se utilizarían en el trabajo de campo, llevado a cabo entre 2006 y 2007 en 8 países (Bélgica, España, Francia, Países Bajos, Irlanda, Polonia, Reino Unido y República Checa). En el trabajo de campo se exploró cómo habían aplicado los hospitales las estrategias de mejora de calidad y en qué medida daban respuesta a los requisitos de calidad identificados por los grupos de interés.
El trabajo de campo del proyecto MARQuIS es el marco del presente estudio transversal descriptivo, llevado a cabo en 8 países de la Unión Europea y compuesto por dos fases consecutivas: a) evaluación de los sistemas de mejora de calidad de los hospitales mediante un cuestionario autoaplicado, y b) evaluación in situ de una muestra por conveniencia de los hospitales que habían cumplimentado el cuestionario, para comprobar la validez de la información autoaplicada y obtener información adicional.
Población y muestraEl criterio de inclusión para la primera fase (cuestionario) era que fuesen hospitales de agudos con más de 100 camas que tratasen al menos 2 de los 3 diagnósticos estudiados (infarto agudo de miocardio, apendicitis y partos; diagnósticos identificados como muy frecuentes en pacientes transfronterizos en un estudio previo)6. Se estratificaron los hospitales según titularidad y si prestaban atención a población transfronteriza. En España, el tamaño muestral se estableció por conveniencia en 100 hospitales y se identificaron 329 centros que cumplían los criterios de inclusión según el Catálogo de hospitales de la Guía Puntex7. Aunque inicialmente se realizó un muestreo aleatorio y estratificado, finalmente fue necesario invitar a participar al conjunto del universo muestral para alcanzar el tamaño muestral esperado.
En la segunda fase (evaluación externa), se esperaba la participación de más de 100 hospitales en total, 30 de ellos en España. Los criterios de selección entre los hospitales que habían cumplimentado el cuestionario fueron: titularidad, formación (garantizando participación de los distintos tipos de hospitales según estas dos variables) y grado de desarrollo de su sistema de gestión de calidad, determinado a partir de sus respuestas a una selección de preguntas del cuestionario (se seleccionaron los hospitales con puntuaciones extremas y se utilizó una metodología8 específicamente desarrollada para este fin dentro del proyecto MARQuIS).
Recogida y análisis de datosPara la captación de casos, se invitó a los hospitales y se solicitó un compromiso de participación firmado por el gerente, la asignación de una persona responsable del proyecto en el hospital y el compromiso de participar en ambas fases del proyecto (si salían seleccionados para la segunda fase).
En la primera fase, se recogieron los datos mediante el Cuestionario MARQuIS, compuesto por más de 500 preguntas cerradas con distintas escalas de respuesta. El cuestionario abordaba aspectos estructurales, el sistema de gestión de calidad general del hospital y la calidad en la atención a los tres diagnósticos estudiados. Las respuestas se recogieron a través de una aplicación segura en internet entre abril y agosto de 2006.
En la segunda fase, evaluadores externos recogieron la información directamente en los centros mediante un instrumento con 341 ítems de respuesta cerrada que tenía la misma estructura que el cuestionario. Con el fin de analizar la fiabilidad y la validez de la información recogida mediante el cuestionario, se incluyeron preguntas "literales", idénticas a las del cuestionario, y cuya respuesta registraban los evaluadores, que eran ciegos a las respuestas dadas previamente por el centro. Las tres preguntas que se incluyen a continuación son un ejemplo del tipo de preguntas "literales": ¿Ha recibido una evaluación externa el hospital en los últimos 3 años? ¿Hay políticas documentadas en el hospital sobre el consentimiento informado para intervenciones y tratamientos? ¿Podría identificar uno o más profesionales que hayan trabajado la mejora del lavado de manos en los últimos 2 años? La recogida de datos duró 2 o 3 días por centro y se llevó a cabo entre enero y abril de 2007.
Para verificar la representatividad de los hospitales en cada estrato de la muestra se utilizó la prueba de la χ2 para homogeneidad de proporciones. La fiabilidad del cuestionario (grado de reproducibilidad de los resultados cuando el instrumento es utilizado por el mismo evaluador en 2 ocasiones o por evaluadores diferentes) se evaluó mediante el acuerdo entre las respuestas al cuestionario y las respuestas dadas por los informadores clave, durante la evaluación externa, a 25 preguntas "literales". La validez de criterio (medida en que los resultados concuerdan con el resultado verdadero o con el estándar correlacionado con la variable a medir) se evalúa mediante el grado de acuerdo entre la información administrada por informadores durante la evaluación externa y la comprobación inmediatamente posterior de éstas por los evaluadores (considerados el estándar) en 14 preguntas "literales". La fiabilidad y la validez se calcularon mediante el índice de acuerdo observado9,10, proporción de casos en los que coincide el resultado en ambas evaluaciones. El porcentaje de cumplimiento de cada pregunta se calculó agregando las categorías positivas de las distintas escalas de respuesta. Los análisis se llevaron a cabo mediante el paquete estadístico SPSS v14.
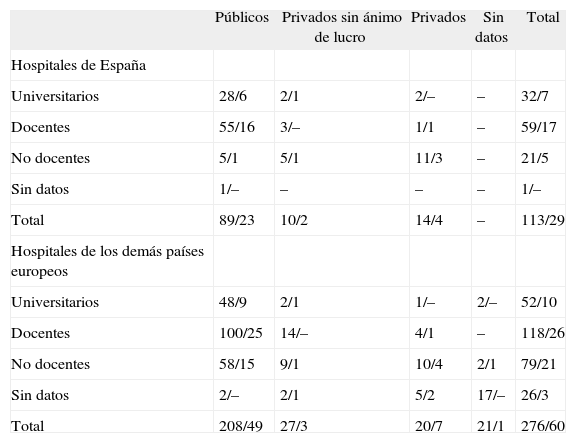
ResultadosUn total de 113 hospitales de España contestaron al cuestionario y 29 recibieron una evaluación externa. Los 113 hospitales representan un 34% del total de los hospitales de estas características. Participaron hospitales de 16 de las 17 comunidades autónomas. En relación con el número de camas, cerca del 32% de los hospitales tenían menos de 200 camas; el 27%, entre 200 y 400, y un 24% tenía más de 600 camas. Respecto a la representabilidad, se observan algunas diferencias en titularidad (mayor titularidad pública) y número de camas (mayor representación de hospitales grandes) entre los participantes y el total de hospitales españoles (p < 0,05 en la prueba de la χ2 para homogeneidad de proporciones), variables escogidas para el análisis por ser consideradas un indicador proxy de otras características importantes de los hospitales11,12. Además, 276 hospitales de otros países europeos respondieron al cuestionario con la siguiente distribución: Bélgica (25), Francia (78), Países Bajos (10), Irlanda (25), Polonia (80), Reino Unido (14) y República Checa (44). Tanto la tasa de respuesta como la representatividad de los hospitales en estos países son variables. La tabla 1 incluye las características de los hospitales participantes.
Características de los hospitales participantes
| Públicos | Privados sin ánimo de lucro | Privados | Sin datos | Total | |
| Hospitales de España | |||||
| Universitarios | 28/6 | 2/1 | 2/– | – | 32/7 |
| Docentes | 55/16 | 3/– | 1/1 | – | 59/17 |
| No docentes | 5/1 | 5/1 | 11/3 | – | 21/5 |
| Sin datos | 1/– | – | – | – | 1/– |
| Total | 89/23 | 10/2 | 14/4 | – | 113/29 |
| Hospitales de los demás países europeos | |||||
| Universitarios | 48/9 | 2/1 | 1/– | 2/– | 52/10 |
| Docentes | 100/25 | 14/– | 4/1 | – | 118/26 |
| No docentes | 58/15 | 9/1 | 10/4 | 2/1 | 79/21 |
| Sin datos | 2/– | 2/1 | 5/2 | 17/– | 26/3 |
| Total | 208/49 | 27/3 | 20/7 | 21/1 | 276/60 |
Los datos expresan número de hospitales que contestaron el cuestionario/número de hospitales con evaluación externa.
Para valorar la fiabilidad y la validez de la información recogida con el cuestionario se incluyó la información proporcionada por 29 hospitales españoles auditados, que suponen un 25% de los que habían contestado al cuestionario. Respecto a la fiabilidad, el índice de acuerdo observado de las 25 preguntas "literales" analizadas se situaba en los siguientes valores: en 5 preguntas el resultado era > 90%; en 12 estaba entre > 70% y < 90% y en 8 era < 70%. El período entre la recogida de ambos datos (de 7 a 10 meses) hace posible que la situación de los aspectos estudiados hubiese cambiado en algunos centros y, además, el informador del hospital que contestaba a las preguntas podría no ser siempre el mismo. Por otra parte, de las 14 preguntas "literales" analizadas para el estudio de validez, 7 tenían índice de acuerdo observado > 90%; 6 tenían índice de acuerdo > 70% y < 90%, y sólo 1 tenía un acuerdo < 70%.
Según estos resultados se considera que la información del cuestionario es un reflejo suficientemente aproximado de la realidad. Por este motivo, los resultados que se presentan a continuación están basados en el análisis de los 113 hospitales que participaron en la primera fase del estudio, y esta información se complementa con la evaluación externa.
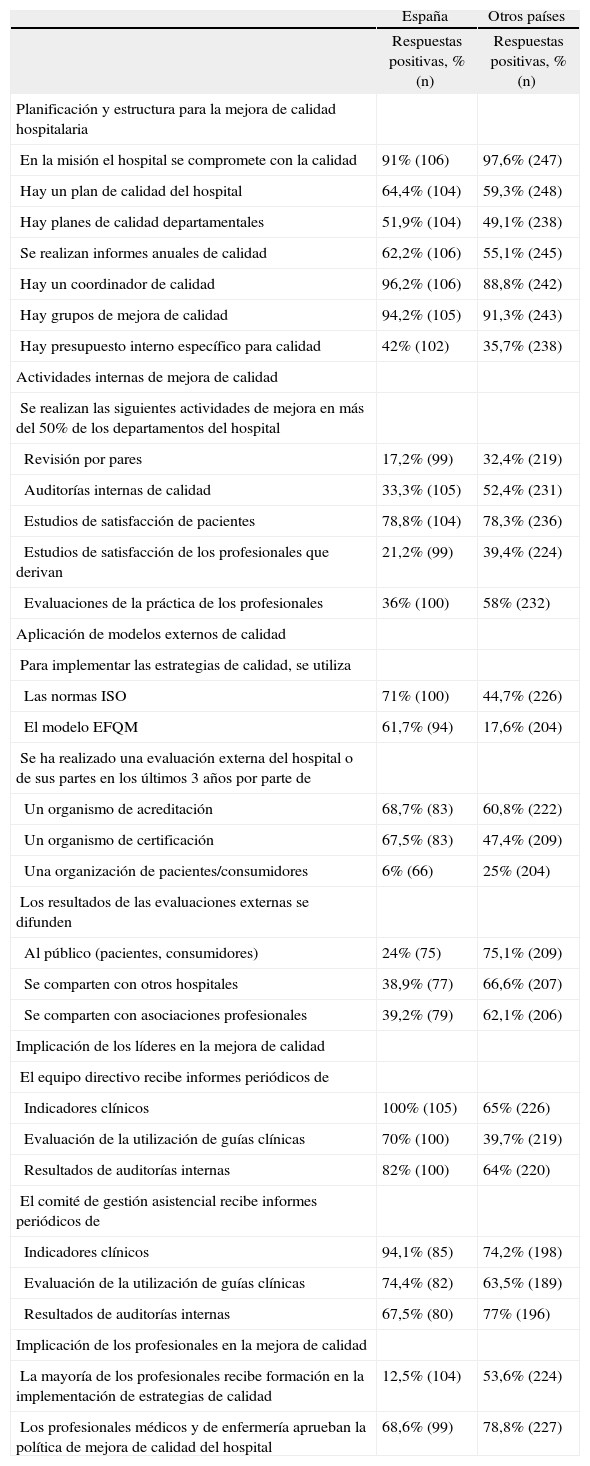
Estructura y sistemas de mejora de calidad de los hospitalesLa tabla 2 incluye los ítems más relevantes sobre gestión de calidad. Entre los hospitales de España, respecto a la estructura, la mayoría de los participantes han designado a un coordinador de calidad y tienen grupos de mejora. En cuanto a la planificación, más del 60% tiene un plan de mejora y más de la mitad afirma tener planes de calidad departamental. Los estudios de satisfacción de pacientes son las actividades de evaluación más frecuentes, seguidos de evaluaciones de profesionales y auditorías internas de calidad. Los sistemas externos de calidad se utilizan bastante y el porcentaje de hospitales con una certificación coincide con los que tienen una acreditación (68%). La difusión de resultados de evaluaciones externas a distintos grupos de interés es aún limitada. Respecto a la implicación de los profesionales, médicos y enfermeras, aprueban la política de calidad en casi un 70% de los hospitales, pero sólo en un 12% se imparte formación en estrategias de calidad a la mayoría de los profesionales.
Gestión de calidad
| España | Otros países | |
| Respuestas positivas, % (n) | Respuestas positivas, % (n) | |
| Planificación y estructura para la mejora de calidad hospitalaria | ||
| En la misión el hospital se compromete con la calidad | 91% (106) | 97,6% (247) |
| Hay un plan de calidad del hospital | 64,4% (104) | 59,3% (248) |
| Hay planes de calidad departamentales | 51,9% (104) | 49,1% (238) |
| Se realizan informes anuales de calidad | 62,2% (106) | 55,1% (245) |
| Hay un coordinador de calidad | 96,2% (106) | 88,8% (242) |
| Hay grupos de mejora de calidad | 94,2% (105) | 91,3% (243) |
| Hay presupuesto interno específico para calidad | 42% (102) | 35,7% (238) |
| Actividades internas de mejora de calidad | ||
| Se realizan las siguientes actividades de mejora en más del 50% de los departamentos del hospital | ||
| Revisión por pares | 17,2% (99) | 32,4% (219) |
| Auditorías internas de calidad | 33,3% (105) | 52,4% (231) |
| Estudios de satisfacción de pacientes | 78,8% (104) | 78,3% (236) |
| Estudios de satisfacción de los profesionales que derivan | 21,2% (99) | 39,4% (224) |
| Evaluaciones de la práctica de los profesionales | 36% (100) | 58% (232) |
| Aplicación de modelos externos de calidad | ||
| Para implementar las estrategias de calidad, se utiliza | ||
| Las normas ISO | 71% (100) | 44,7% (226) |
| El modelo EFQM | 61,7% (94) | 17,6% (204) |
| Se ha realizado una evaluación externa del hospital o de sus partes en los últimos 3 años por parte de | ||
| Un organismo de acreditación | 68,7% (83) | 60,8% (222) |
| Un organismo de certificación | 67,5% (83) | 47,4% (209) |
| Una organización de pacientes/consumidores | 6% (66) | 25% (204) |
| Los resultados de las evaluaciones externas se difunden | ||
| Al público (pacientes, consumidores) | 24% (75) | 75,1% (209) |
| Se comparten con otros hospitales | 38,9% (77) | 66,6% (207) |
| Se comparten con asociaciones profesionales | 39,2% (79) | 62,1% (206) |
| Implicación de los líderes en la mejora de calidad | ||
| El equipo directivo recibe informes periódicos de | ||
| Indicadores clínicos | 100% (105) | 65% (226) |
| Evaluación de la utilización de guías clínicas | 70% (100) | 39,7% (219) |
| Resultados de auditorías internas | 82% (100) | 64% (220) |
| El comité de gestión asistencial recibe informes periódicos de | ||
| Indicadores clínicos | 94,1% (85) | 74,2% (198) |
| Evaluación de la utilización de guías clínicas | 74,4% (82) | 63,5% (189) |
| Resultados de auditorías internas | 67,5% (80) | 77% (196) |
| Implicación de los profesionales en la mejora de calidad | ||
| La mayoría de los profesionales recibe formación en la implementación de estrategias de calidad | 12,5% (104) | 53,6% (224) |
| Los profesionales médicos y de enfermería aprueban la política de mejora de calidad del hospital | 68,6% (99) | 78,8% (227) |
Al comparar los datos de los hospitales españoles con los demás países participantes en el estudio, se observa que los elementos estructurales del sistema de calidad y los ítems que miden la implicación del liderazgo están algo más desarrollados en España, mientras que en los demás países es mayor el número de hospitales que realizan las actividades de mejora cubiertas en este estudio y la formación en materia de calidad está más generalizada. La utilización de ISO y EFQM es significativamente mayor en España y, sin embargo, la evaluación por organizaciones de pacientes o consumidores es menos frecuente. En los países restantes los resultados de evaluaciones externas se difunden más frecuentemente.
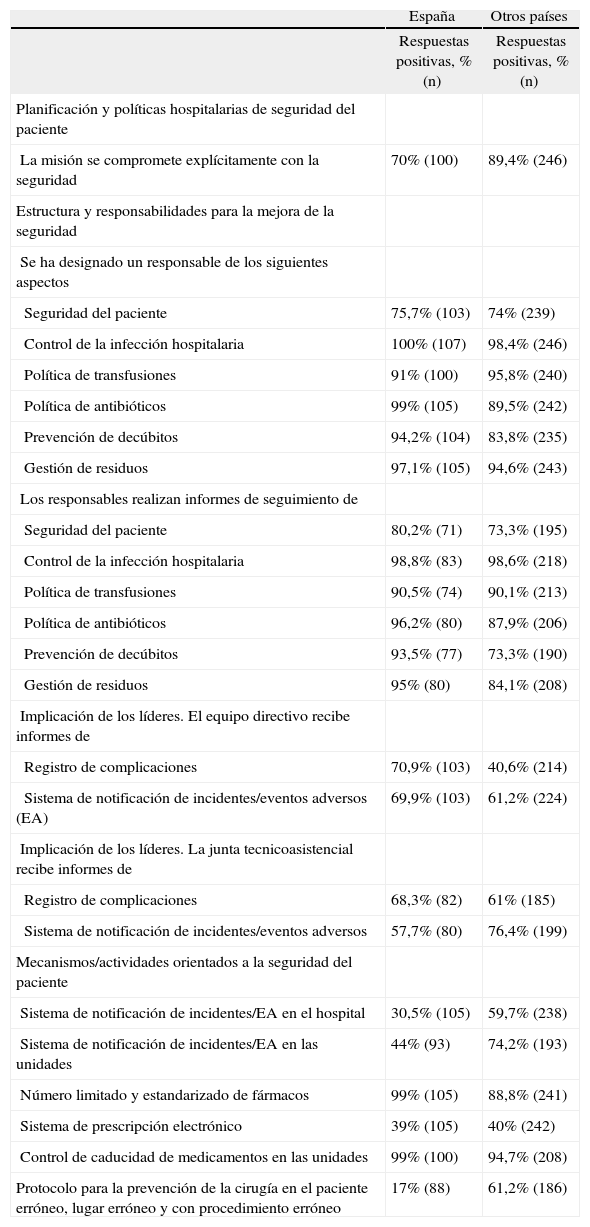
Seguridad del pacienteTal como se observa en la tabla 3, los hospitales españoles indican que las responsabilidades en seguridad del paciente están claramente designadas. Es más frecuente tener responsables de aspectos concretos relacionados con la seguridad, como control de infección o política de antibióticos (en alrededor del 90% de los hospitales), que un responsable de seguridad del paciente (75%). Respecto a mecanismos orientados a promover la seguridad, algunos, como la existencia de un número estandarizado de fármacos o un sistema de control de caducidad de medicamentos en las unidades, parecen implantados en casi la totalidad de los hospitales, mientras que otros aspectos, como los sistemas de notificación de eventos adversos o sistemas de prescripción electrónicos, están aún menos desarrollados (en alrededor del 40%).
Requisitos relacionados con la seguridad del paciente
| España | Otros países | |
| Respuestas positivas, % (n) | Respuestas positivas, % (n) | |
| Planificación y políticas hospitalarias de seguridad del paciente | ||
| La misión se compromete explícitamente con la seguridad | 70% (100) | 89,4% (246) |
| Estructura y responsabilidades para la mejora de la seguridad | ||
| Se ha designado un responsable de los siguientes aspectos | ||
| Seguridad del paciente | 75,7% (103) | 74% (239) |
| Control de la infección hospitalaria | 100% (107) | 98,4% (246) |
| Política de transfusiones | 91% (100) | 95,8% (240) |
| Política de antibióticos | 99% (105) | 89,5% (242) |
| Prevención de decúbitos | 94,2% (104) | 83,8% (235) |
| Gestión de residuos | 97,1% (105) | 94,6% (243) |
| Los responsables realizan informes de seguimiento de | ||
| Seguridad del paciente | 80,2% (71) | 73,3% (195) |
| Control de la infección hospitalaria | 98,8% (83) | 98,6% (218) |
| Política de transfusiones | 90,5% (74) | 90,1% (213) |
| Política de antibióticos | 96,2% (80) | 87,9% (206) |
| Prevención de decúbitos | 93,5% (77) | 73,3% (190) |
| Gestión de residuos | 95% (80) | 84,1% (208) |
| Implicación de los líderes. El equipo directivo recibe informes de | ||
| Registro de complicaciones | 70,9% (103) | 40,6% (214) |
| Sistema de notificación de incidentes/eventos adversos (EA) | 69,9% (103) | 61,2% (224) |
| Implicación de los líderes. La junta tecnicoasistencial recibe informes de | ||
| Registro de complicaciones | 68,3% (82) | 61% (185) |
| Sistema de notificación de incidentes/eventos adversos | 57,7% (80) | 76,4% (199) |
| Mecanismos/actividades orientados a la seguridad del paciente | ||
| Sistema de notificación de incidentes/EA en el hospital | 30,5% (105) | 59,7% (238) |
| Sistema de notificación de incidentes/EA en las unidades | 44% (93) | 74,2% (193) |
| Número limitado y estandarizado de fármacos | 99% (105) | 88,8% (241) |
| Sistema de prescripción electrónico | 39% (105) | 40% (242) |
| Control de caducidad de medicamentos en las unidades | 99% (100) | 94,7% (208) |
| Protocolo para la prevención de la cirugía en el paciente erróneo, lugar erróneo y con procedimiento erróneo | 17% (88) | 61,2% (186) |
La tabla 4 presenta datos que reflejan el funcionamiento de los mecanismos de seguridad implantados. Fueron comprobados por los evaluadores en los 29 hospitales españoles participantes en la evaluación externa. La identificación de pacientes mediante brazalete es significativamente mayor en recién nacidos que en adultos. Respecto a la medicación, los medicamentos de alto riesgo se almacenan independientemente en casi el 90% de los hospitales, la medicación se etiqueta correctamente en algo más del 40% y los almacenes de medicamentos están cerrados con llave en un 25%. Los resultados de seguridad mejoran en menos del 15% de los centros tras la intervención del comité o el grupo de trabajo de seguridad.
Requisitos relacionados con la seguridad del paciente comprobados por los evaluadores externos
| España | Otros países | |
| Respuestas positivas, % (n) | Respuestas positivas, % (n) | |
| Evidencias de funcionamiento del sistema de gestión de seguridad (comprobadas durante la evaluación externa) | ||
| En las áreas de pacientes hay dispensadores de preparados con alcohol para la higiene de manos | 47% (27) | 67,6% (60) |
| Se identifica a los pacientes (adultos) mediante brazalete | 32,5% (27) | 32,6% (59) |
| Se identifica a los recién nacidos mediante brazalete | 83,3% (24) | 96,2% (53) |
| Los datos muestran mejora significativa en al menos un elemento de seguridad tras intervención del comité o el grupo de trabajo de seguridad | 14,8% (27) | 33,9% (59) |
| Los datos indican mejora significativa en al menos un elemento de seguridad del medicamento tras la intervención del comité de farmacia | 20,7% (29) | 50,8% (59) |
| Los medicamentos de alto riesgo se almacenan en un espacio independiente de los demás medicamentos | 88% (25) | 70,8% (56) |
| Los almacenes de medicamentos están cerrados con llave | 25,9% (26) | 86,8% (56) |
| La medicación se dispensa etiquetada con el nombre del paciente, el nombre del medicamento, la concentración, la fecha de caducidad y la dosis | 41,4% (29) | 38% (42) |
| El equipo de reanimación está accesible, completo, organizado y en correcto funcionamiento | 71,3% (27) | 82,6% (56) |
| El acceso a la sala neonatal está controlado con llave | 57,1% (21) | 79,2% (53) |
Cuando se comparan los hospitales españoles con los demás participantes, se identifican algunos aspectos que están menos desarrollados en nuestro país: los sistema de notificación de eventos adversos, los protocolos para la prevención de la cirugía en el paciente erróneo, lugar erróneo y con procedimiento erróneo, los dispensadores de preparados con alcohol para la higiene de manos y el acceso con llave al almacén de medicamentos y la sala neonatal. Sin embargo, la asignación de responsabilidades y monitorización para la prevención de decúbitos y la política de antibióticos están algo más desarrollados en los hospitales españoles, así como el correcto almacenamiento de medicamentos de alto riesgo.
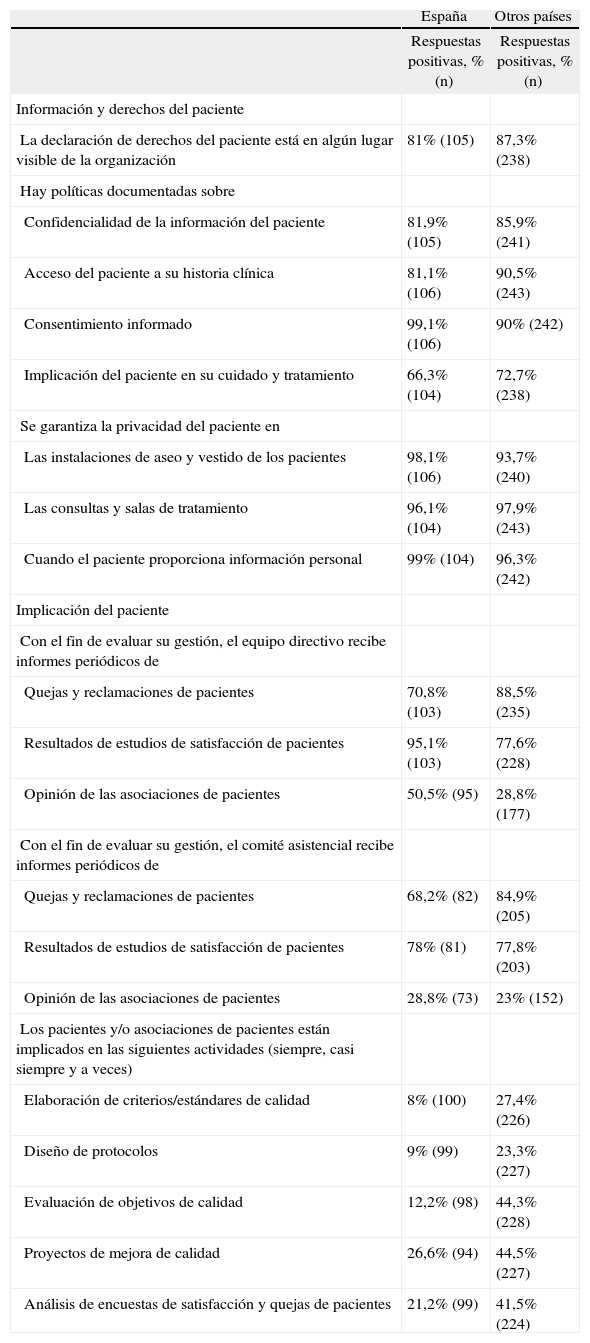
Orientación al pacienteLa tabla 5 muestra que los ítems relacionados con información y derechos del paciente refieren tener un cumplimiento alto en nuestro país: las políticas sobre información (confidencialidad, consentimiento informado) están disponibles en más del 80% de los hospitales y los ítems sobre privacidad del paciente se cumplen en más del 90%. Respecto a la implicación del paciente, se observa una mayor variabilidad; el 66,3% de los hospitales tienen políticas que abordan la implicación del paciente en su tratamiento. El equipo directivo y el comité asistencial analizan la opinión de los pacientes en un 68-95% de los centros, mientras los estudios de opinión de asociaciones de pacientes son menos frecuentes. La implicación directa del paciente en actividades de mejora de calidad está poco extendida: los centros que dicen implicar a los pacientes en estas actividades (siempre, casi siempre o a veces) representan un 8% en el ítem con puntuación más baja y un 26% en el mejor de los casos.
Orientación al paciente
| España | Otros países | |
| Respuestas positivas, % (n) | Respuestas positivas, % (n) | |
| Información y derechos del paciente | ||
| La declaración de derechos del paciente está en algún lugar visible de la organización | 81% (105) | 87,3% (238) |
| Hay políticas documentadas sobre | ||
| Confidencialidad de la información del paciente | 81,9% (105) | 85,9% (241) |
| Acceso del paciente a su historia clínica | 81,1% (106) | 90,5% (243) |
| Consentimiento informado | 99,1% (106) | 90% (242) |
| Implicación del paciente en su cuidado y tratamiento | 66,3% (104) | 72,7% (238) |
| Se garantiza la privacidad del paciente en | ||
| Las instalaciones de aseo y vestido de los pacientes | 98,1% (106) | 93,7% (240) |
| Las consultas y salas de tratamiento | 96,1% (104) | 97,9% (243) |
| Cuando el paciente proporciona información personal | 99% (104) | 96,3% (242) |
| Implicación del paciente | ||
| Con el fin de evaluar su gestión, el equipo directivo recibe informes periódicos de | ||
| Quejas y reclamaciones de pacientes | 70,8% (103) | 88,5% (235) |
| Resultados de estudios de satisfacción de pacientes | 95,1% (103) | 77,6% (228) |
| Opinión de las asociaciones de pacientes | 50,5% (95) | 28,8% (177) |
| Con el fin de evaluar su gestión, el comité asistencial recibe informes periódicos de | ||
| Quejas y reclamaciones de pacientes | 68,2% (82) | 84,9% (205) |
| Resultados de estudios de satisfacción de pacientes | 78% (81) | 77,8% (203) |
| Opinión de las asociaciones de pacientes | 28,8% (73) | 23% (152) |
| Los pacientes y/o asociaciones de pacientes están implicados en las siguientes actividades (siempre, casi siempre y a veces) | ||
| Elaboración de criterios/estándares de calidad | 8% (100) | 27,4% (226) |
| Diseño de protocolos | 9% (99) | 23,3% (227) |
| Evaluación de objetivos de calidad | 12,2% (98) | 44,3% (228) |
| Proyectos de mejora de calidad | 26,6% (94) | 44,5% (227) |
| Análisis de encuestas de satisfacción y quejas de pacientes | 21,2% (99) | 41,5% (224) |
No se observan diferencias relevantes entre los resultados de los hospitales españoles y los del resto de los países en los ítems relacionados con la información y los derechos del paciente. Sí que se observan algunas diferencias en los aspectos de implicación del paciente; la más significativa es la implicación de pacientes o asociaciones de pacientes en actividades de gestión y mejora de calidad, aspecto en el que los demás hospitales superan con creces a los de España, aunque ésta es un área, en general, poco desarrollada.
DiscusiónLas limitaciones de este estudio radican en la participación voluntaria de los hospitales y el método de recogida de datos. Respecto a la participación, a pesar del muestreo aleatorio y la estratificación inicial de la muestra, la participación voluntaria redunda en algunas diferencias respecto a titularidad y número de camas entre los participantes y el total de los hospitales españoles, lo que hace posible que haya diferencias en las variables de estudio entre los participantes y el resto. Sin embargo, el alto número de hospitales participantes y su proporción respecto al total hacen que los resultados sean relevantes en el ámbito nacional. Respecto a los demás países, tanto la tasa de respuesta como la representatividad de los hospitales son variables, por lo que los datos agrupados se presentan como mera referencia. La recogida de datos se hizo mediante autoevaluación y evaluadores externos. Respecto a las limitaciones inherentes a la autoevaluación (deseabilidad social, dificultad de interpretación, etc.), la validación de las respuestas en un 25% de los hospitales indica un índice de acuerdo moderado entre las respuestas dadas al cuestionario y las comprobadas por los evaluadores externos, y un acuerdo aceptable entre la autoevaluación y su comprobación a tiempo real. La principal limitación de los evaluadores externos radica en la variabilidad de criterios entre evaluadores, que se intentó paliarla mediante formación grupal y una prueba conjunta inicial. Aunque estas limitaciones nos obligan a hacer una interpretación prudente de los resultados, el estudio cumple sus objetivos, pues proporciona información sobre la situación de los hospitales en materia de calidad y seguridad comparada con otros centros del entorno e identifica las principales áreas que podrían ser reforzadas. Estos resultados, además, pueden servir de punto de partida para futuros estudios.
Las diferencias entre los datos recogidos en España y los hospitales de nuestro entorno muestran que, tanto en el sistema de mejora de calidad como en la seguridad, en los hospitales de España la estructura y la asignación de responsabilidades están muy desarrolladas. Considerando estos resultados, parece que las asignaturas pendientes en nuestros hospitales son la difusión de los datos de evaluaciones externas (respecto a estructura y sistemas de mejora de calidad de los hospitales), la implantación de algunos mecanismos para promover la seguridad del paciente y la implicación del paciente en la gestión de la organización (respecto a la orientación al paciente), por ser los ítems con una puntuación más baja dentro de cada uno de los tres aspectos estudiados. Al ser los ítems con más capacidad de desarrollo centraremos la discusión en estos tres aspectos.
Respecto a la estructura y la aplicación de sistemas de mejora de calidad, llama la atención el aspecto de la difusión de resultados. En otros países europeos, los resultados de las evaluaciones externas de los hospitales se difunden con más frecuencia que en España. Hacer públicos los datos de resultados de las organizaciones es una forma de dar respuesta a la obligación de "rendir cuentas ante la sociedad"13. En definitiva, se trata del término anglosajón accountability, de difícil traducción al castellano. Desde que en 1988 Realman14 declarase los noventa como la década del accountability, se sigue insistiendo en la necesidad de hacer transparentes los datos de funcionamiento y resultado a los receptores de los servicios sanitarios, lo que en última instancia llevaría a la evaluación de los servicios por parte de los propios receptores15. Esto, evidentemente, requiere un cambio cultural, en el que probablemente estemos avanzando en estos momentos.
Respecto a la seguridad del paciente, llama la atención que un 75% de los centros afirme tener un responsable de seguridad del paciente. Sería interesante explorar si este responsable coincide con el coordinador de calidad o se trata de una responsabilidad independiente. Según indican los datos, los sistemas de notificación de eventos adversos hospitalarios están menos generalizados aquí que en otros países. La notificación de incidentes, su análisis y el aprendizaje resultante se consideran fundamentales para la reducción de riesgos, como refleja el hecho de que una de las acciones que propone la Alianza Mundial para la Seguridad del Paciente, creada por la OMS16, esté centrada en el desarrollo de estos sistemas. Algunos de los países participantes en este estudio han implantado ya sistemas de notificación nacionales, como Inglaterra y Gales, República Checa, Irlanda y Países Bajos. En España, además de las experiencias de algunos centros, hay sistemas de notificación centrados específicamente en los errores de medicación y tanto el Ministerio de Sanidad como las comunidades autónomas están realizando esfuerzos en este sentido17,18, por lo que se trata, sin duda, de un aspecto en desarrollo. Otro aspecto destacable es la baja existencia del protocolo para la prevención de cirugía en el paciente erróneo, lado erróneo o procedimiento erróneo, disponible en el 17% de los hospitales, mientras que en los demás países participantes este porcentaje se triplica. Merece la pena destacar que los sistemas de prescripción electrónica están implantados en alrededor del 40% de los hospitales (tanto españoles como europeos), cuando estos sistemas tienen relación con una reducción de errores de prescripción19-21, y en un estudio en 107 hospitales en Estados Unidos, en el año 2004 estaban disponibles en casi el 70%22. Algunas de estas oportunidades, así como la falta de mejora en elementos de seguridad tras la intervención del comité de seguridad, podrían mejorar implantando unidades funcionales o comisiones de seguridad del paciente, algo que forma parte de la estrategia marcada por el Ministerio de Sanidad23 y es objetivo prioritario en muchas comunidades autónomas.
Respecto a la orientación al paciente, actualmente el ciudadano se comporta como sujeto de derechos y se considera con derecho a intervenir, como sujeto activo, en la gestión de su propia salud24. La implicación del paciente en los servicios sanitarios, conceptualmente, ocurre en dos áreas: implicación en procesos basados en la atención individual, como las decisiones relacionadas con su tratamiento, e implicación en aspectos colectivos, como la organización de la práctica y la elaboración de políticas y procedimientos25. Nuestros datos indican que, mientras la implicación del paciente en su tratamiento se promueve activamente en la gran mayoría de los hospitales, el segundo tema de participación prácticamente no se ha desarrollado. Iniciativas como el Foro Español del Paciente26 y la Universidad de los Pacientes27 o el programa "Pacientes para la seguridad del paciente"24 son algunos ejemplos del movimiento que pretende activar esta implicación, aunque la repercusión de estas actividades podría no haber alcanzado aún a los hospitales. Para promover la implicación del paciente los políticos y gestores podrían comenzar por proporcionar información sobre el funcionamiento de los servicios y los resultados obtenidos y establecer mecanismos formales de participación28,29.
Para concluir, recomendamos a los gestores hospitalarios que presten especial atención a las tres áreas que hemos identificado, en este artículo, como menos desarrolladas en relación con los sistemas de mejora de calidad, seguridad del paciente y orientación al paciente.
AgradecimientosLos autores de este manuscrito quieren expresar su más sincero agradecimiento a los 113 hospitales españoles que dedicaron su tiempo a proporcionarnos los datos necesarios para poder realizar este estudio: Valle de los Pedroches, H. Hellín, H. San Juan de Dios, H. Santiago Apóstol, Clínica Plato, H.C. San Carlos, Clínica Ntra. Sra. Del Remedio, H. Nuestra Señora Del Prado, San Juan de Dios, Santa Bárbara, Complejo H. de Toledo, H. de Tortosa Verge de la Cinta, H. Reina Sofía, Complejo H.U. Materno Insular, H. Comarcal Sant Jaume de Calella, H. Arquitecto Marcide, La Fe, Serranía de Ronda, Complejo H. de Cáceres, H. Gral. de Baza, H. USP Santa Teresa, H.U. Virgen de Las Nieves, Alvarez-Buylla, H. da Costa, H.U. Vall d'Hebron, Fundación H. de Jove, H. General de Fuerteventura, Centro Médico Teknon, H. de Basurto, Virgen del Puerto, H.U. de Canarias, H.U. La Paz, H. Ernest Lluch, H. Santa Caterina, El Bierzo, H. Ruber Internacional, H. de Laredo, H. de Zumarraga, Badalona Serveis Assistencials, San Juan de Dios, H. Gral. de Ciudad Real, H.U. Miguel Servet, H.U. San Cecilio, Gutiérrez Ortega, Fundación H. Manacor, H. Central de la Defensa Gómez-Ulla, Fundació H./Asil de Granollers, Complejo H. de Pontevedra, USP H. San Carlos, H.U. Virgen de la Victoria, H. Sta. Maria del Rosell, Complejo Asistencial de Zamora, H.U. de la Princesa, H. de Jerez de la Frontera, H. Ntra. Sra. de Gracia, H.C.U. Lozano Blesa, H. General de Segovia, H. de Mataró, Clínica Santa Catalina, Fundación Jiménez Díaz, Xeral-Calde, H. Sant Joan de Déu, H. Santa Marina, H.U. de Gran Canaria Dr. Negrín, H. de Donostia, H.U. Puerta del Hierro, H. de Fuenlabrada, H. Fundación Son Llatzer, Clínica U. de Navarra, Morales Meseguer, Infanta Elena, H.U. 12 de Octubre, H. Infanta Margarita, H. Gral. de Vic, USP H. La Colina, H. San Rafael, Virgen de los Lirios, H. Central de la Cruz Roja, Fundación H. Alcorcón, Clínica San Roque, H. de Cabueñes, Los Arcos, H.U. Ntra. Sra. de Candelaria, H. Royo Villanova, H.U. Ramón y Cajal, Clínica Ruber, H.U. Marques de Valdecilla, Clínica Virgen de la Vega, H. Carlos III, H. Sierrallana, H.U. de Guadalajara, H. Costa del Sol, H.U. Puerta del Mar, Obispo Polanco, H. Monte Naranco, H. de Madrid Montepríncipe, Francisco de Borja, H.U. Son Dureta, H. Dos de Maig. Consorci Sanitari Integral, Complejo H.U. de Vigo, H. Inmaculada, Área de Gestión Sanitaria Campo de Gibraltar (hospitales de Algeciras y La Línea), Fundació Puigvert. Una mención especial a los responsables de calidad de las distintas comunidades autónomas y al Ministerio de Sanidad y Consumo, que prestaron una ayuda inestimable para reclutar a los hospitales y a los profesionales que actuaron como evaluadores externos. Merecen reconocimiento los coordinadores nacionales de los demás países participantes, por colaborar con nosotros en la recogida de datos: C Bruneau, H. Beaard, P. Doets, A. Jacquery, B. Kutryba, E. O'Connor, A. Vleugels. Agradecimiento también a los valiosos comentarios de la Dra. R.M. Saura en la revisión de este manuscrito.
FinanciaciónEste estudio se ha llevado a cabo dentro del proyecto de investigación Methods of Assessing Response to Quality Improvement Strategies (MARQuIS) (SP21-CT2004-513712). Esta investigación está financiada por la Unión Europea a través del sexto programa marco de investigación. No se ha identificado ningún conflicto de intereses.