La respuesta institucional tras un evento adverso (EA) es determinante para la recuperación del paciente y el restablecimiento de la confianza en el sistema sanitario, así como para el restablecimiento psicológico de los profesionales implicados.
ObjetivosDiseño de un marco de recomendaciones que sirvan de orientación para que servicios asistenciales, instituciones y organizaciones sanitarias favorezcan un abordaje sistemático de los EA.
MetodologíaA partir de una revisión no sistemática de la literatura, un grupo reducido de expertos elaboró un borrador inicial que fue enviado a los autores, quienes sugirieron cambios en estructura, contenido, referencias y estilo en versiones sucesivas hasta elaborar un manuscrito final aceptado por todos los participantes.
ResultadosLa respuesta al EA debería incluir la estabilización clínica del paciente, un plan terapéutico para mitigar los daños, la custodia y/o retirada del material o productos sanitarios implicados; la comunicación al paciente y los familiares de lo acaecido; el apoyo y sustitución de los profesionales afectados si se precisa; la notificación a los responsables asistenciales y de la dirección; la documentación de todo lo concerniente al EA; y el inicio de la investigación y análisis. Además de restaurar la la confianza y la recuperación de paciente, familiares y profesionales, el propósito último de la respuesta a un EA debe ser la mejora de los procesos asistenciales para evitar su repetición, primando su evaluación como errores de sistema, y el aprendizaje y mejora a partir de su análisis.
The organizational response after an Adverse Event (AE) is critical for the patient recovery and trust restoration in the health system. It is also crucial for the involved caregiver psychological recovery.
ObjectiveTo design a frame of recommendations to help the healthcare services, institutions and organizations to provide a systematic approach to an AE.
MethodsA reduced group of authors performed a non-systematic review of the literature and developed an initial draft. The draft was sent to the rest of authors, who suggested modifications in structure, content, references and style throughout successive manuscript versions until a final one was accepted.
ResultsAE response includes the patient's clinical stabilization and a therapeutic plan to mitigate harm, the safeguard of used materials or health products involved, the appropriate disclosure to patient and family, the support of affected staff and their replacement if needed, the report to appropriate clinical and management heads, the event circumstances documentation and the starting of the AE investigation and analysis. Besides the professional, family and patient's trust and health recovery, the ultimate target of a correct AE response is the improvement of healthcare processes to prevent its repetition considering the AE as a system failure and learning and improving through its analysis.
En cualquier institución sanitaria pública o privada puede producirse un evento adverso (EA) en el curso de la asistencia al paciente, en ocasiones con graves consecuencias para el mismo, como morbilidad mayor, discapacidad o muerte. La respuesta institucional en las primeras horas tras un EA es determinante para la recuperación del paciente, el restablecimiento de la confianza de este y sus familiares en la institución y el sistema sanitario, y el restablecimiento psicológico de los profesionales implicados1.
Habitualmente el daño inesperado en la asistencia sanitaria es fruto de una combinación de diversos factores, con intervención de más de una persona del equipo sanitario y fallos en las barreras de seguridad del proceso asistencial. Muy rara vez es solo el resultado de la negligencia o incompetencia de los profesionales. Sin embargo, estos sucesos pueden tener un enorme impacto psicológico sobre el personal sanitario y ocasionar secuelas profesionales y personales duraderas2.
La sociedad exige y espera que tras un EA la respuesta de la institución sanitaria incluya no solo la reparación del daño, sino también la comunicación abierta y franca, muestras de empatía, soporte y apoyo para pacientes, familiares y profesionales, asunción de responsabilidad, y un proceso posterior de aprendizaje y mejora.
El manejo del EA es complejo y difícil, por lo que debe ser realizado dentro de un marco institucional que oriente y apoye al profesional y que procure la mejor asistencia y respete el interés del paciente y de sus allegados3.
MetodologíaSe realizó una revisión no sistemática de la literatura (mayo-septiembre 2014) a cargo de 3 expertos (JIGA, GMP, SRO), quienes seleccionaron, con el criterio principal de utilidad para la elaboración del manuscrito, aquellos trabajos o guías más apropiados. Un grupo más amplio de autores (DA, RAC, PDS, SGFK, JIGA, GMP, SRO) elaboró un borrador inicial tras varias versiones en las que se intentó adaptar los conceptos a la literatura revisada y al contexto sanitario español. Dicho borrador se envió por correo electrónico al resto de los autores, que tuvieron libertad para sugerir cambios en el estilo, la estructura, el contenido y las referencias (enero-marzo 2015). Las modificaciones necesarias fueron introducidas en versiones sucesivas hasta elaborar un manuscrito final que fue aceptado por todos los autores (marzo-mayo 2015). Las definiciones y conceptos empleados pueden observarse en la tabla 1.
Definiciones en seguridad clínica
| Análisis de causa-raíz | Método de análisis sistemático de un suceso orientado a identificar y comprender sus causas directas y aquellas otras contribuyentes que subyacen en el contexto asistencial |
| Comité de Crisis | Grupo multidisciplinar formado por directivos y cargos intermedios del centro, junto con clínicos y otro personal sanitario y no sanitario, que abordará de forma integral el EA y que centralizará toda la información del mismo |
| Comunicación | Transmisión de la información al paciente y/o familia y allegados |
| Daño | Alteración física o psicológica producida por un agente o circunstancias del proceso asistencial |
| Disculpa (pedir, presentar) | Expresión de solidaridad y pesar por el daño causado tras la explicación sincera del EA. No supone un reconocimiento explícito de culpa o negligencia como causante del EA |
| Documentación | Conjunto de información referente al EA. Incluye las anotaciones de la historia clínica y cualquier otra información en relación con el incidente en otros soportes (como puedan ser fotografías, vídeos, etc.) |
| Evento adverso | Aquel incidente que produce daño al paciente. El daño está directamente relacionado con el incidente y no relacionado con el curso natural de la enfermedad o afección subyacente del paciente |
| Evento adverso grave | Aquel que produce alteración severa de una función corporal, sensorial, motora, fisiológica, social o intelectual. Resulta en enfermedad, sufrimiento, cambio sustancial de manejo y tratamiento, discapacidad o muerte del paciente. Puede ser permanente o transitorio |
| Fallo del sistema | Alteraciones, roturas o disfunciones de los métodos operativos, procesos o infraestructuras en la asistencia sanitaria |
| Familia y/o allegados | Aquellas personas que el paciente designa como interlocutores con los profesionales sanitarios para intercambiar información relativa al incidente. En caso de incapacidad del paciente para su designación, serán su representante o tutor legal, los familiares directos, o los allegados más cercanos por parentesco o relación, en ese orden |
| Incidente | Todo suceso o circunstancia inesperada y potencialmente evitable que dañe o pueda dañar al paciente en el curso de su asistencia |
| Incidente sin daño | Aquel que no causa ningún daño apreciable al paciente |
| Incidente con daño | Ver «evento adverso» |
| Médico responsable del paciente | Aquel encargado del proceso asistencial del paciente en el curso del cual ocurre el EA (ejemplo: si a un paciente ingresado a cargo de Medicina Interna se le administra contraste radiológico en Diagnóstico por Imagen aun siendo alérgico, el médico responsable es el médico internista, aunque el profesional directamente implicado en el EA sea el radiólogo que pauta el contraste o el enfermero que lo administra). En caso de ausencia del médico responsable en el momento del EA, se considerará como tal al que esté cumpliendo su función (en el ejemplo previo, el internista de guardia si el EA ocurre en horario nocturno) hasta que el titular esté disponible |
| Mejora del sistema | Cambios efectuados para mejorar los métodos operativos, las actuaciones, los procesos o infraestructuras para garantizar la calidad y seguridad de la asistencia |
| Notificación | Transmisión formal de la información relativa al EA y su documentación, total o parcialmente |
| Perdón (pedir, solicitar) | Solicitud de remisión del daño u ofensa efectuados |
| Profesional implicado en el evento adverso | Aquel trabajador que causa o contribuye a la aparición del EA durante su relación con el paciente |
| Responsabilidad moral | Asunción de la obligación de buscar la prevención de la recurrencia del incidente a través de un adecuado análisis del mismo, así como de reparar sus consecuencias |
| Resultado | Efecto y consecuencias del incidente, tanto a corto como a largo plazo |
| Riesgo | Posibilidad de ocurrencia de incidentes. Se evalúa en función de la probabilidad de aparición y de sus consecuencias |
| Segunda víctima | Profesional sanitario implicado en un EA que presenta un daño (fundamentalmente emocional) consecuencia de la participación directa o indirecta en el incidente |
| Suceso centinela | EA grave, inesperado, indeseable y en ocasiones evitable, que causa la muerte o graves daños físicos o psicológicos o tiene riesgo de causarlos. Señala la necesidad de investigación y respuesta inmediata |
| Superior clínico o asistencial | Aquel profesional del que depende el trabajador implicado directamente en el EA |
| Tratamiento | Medidas adoptadas en el proceso asistencial para prevenir o curar una enfermedad o aliviar el sufrimiento y la discapacidad |
El presente documento pretende ser un marco flexible y general de orientación para que servicios asistenciales, las instituciones y las organizaciones sanitarias desarrollen sus propios procedimientos de actuación en situaciones en las que durante la asistencia sanitaria se produzca daño al paciente u otros resultados imprevistos. Idealmente, cada hospital o institución sanitaria debería crear su propia «Guía de respuesta a un evento adverso» adaptando estas recomendaciones a sus circunstancias particulares y favoreciendo un abordaje sistemático de los EA.
Son objetivos de estas recomendaciones:
- •
Proporcionar orientación a los profesionales sanitarios responsables para hacer frente a la situación crítica en el momento del EA.
- •
Estimular una comunicación honesta, sincera y empática con el paciente y la familia tanto del evento como de las medidas de mejora adoptadas tras este.
- •
Facilitar herramientas que brinden apoyo emocional, profesional y legal al equipo de profesionales que ha estado implicado en el EA.
- •
Promover un comportamiento ético durante la respuesta a un EA.
- •
Fomentar la correcta documentación y notificación interna y externa de los EA.
- •
Alentar una forma de comunicación pública que restaure la confianza en el sistema sanitario. La comunicación deberá demostrar transparencia e informar de la revisión del EA con el fin de minimizar la aparición de eventos similares en el futuro.
- •
Facilitar el diseño de una guía de respuesta a un evento adverso en cada institución sanitaria.
No son objetivos de esta guía de recomendaciones:
- •
Establecer los procedimientos o actuaciones de organizaciones o profesionales sanitarios ante un EA.
- •
Definir o servir como estándar profesional.
- •
Servir de guía de actuación ante situaciones con implicaciones penales o comportamientos delictivos.
- •
Definir la metodología de investigación y análisis de los EA.
Es responsabilidad de la institución4,5:
- 1.
Establecer un entorno sanitario seguro, centrado en el paciente, que impulse la comunicación abierta, sincera y continuada, y garantice el respeto de los derechos del paciente.
- 2.
Desarrollar un plan de actuación ante EA que incluya procedimientos de prevención de los mismos.
- 3.
Asegurar que el plan de actuación se refleje en un documento escrito fácilmente accesible que oriente a los profesionales sobre qué hacer cuando se produzca el EA.
- 4.
Integrar el plan en la cultura de calidad y seguridad del centro:
- a.
Garantizar la difusión del plan a toda la organización.
- b.
Promover un liderazgo positivo basado en valores éticos, transparencia en la gestión, integridad y prácticas correctas.
- c.
Promover el compromiso con la información abierta y sincera ante un EA.
- d.
Educar y entrenar al personal sobre los métodos para afrontar un EA4.
- a.
- 5.
Mejorar la seguridad del paciente:
- a.
Disponer de sistemas de notificación de incidentes y EA.
- b.
Proporcionar los medios para analizar y aprender de los EA notificados, adoptando posteriormente las medidas necesarias para disminuir la probabilidad de recurrencia de los mismos.
- a.
- 6.
Realizar la evaluación periódica del plan de actuación frente a EA.
Los EA pueden ocurrir en cualquier momento de la asistencia, las 24h de los 365 días del año, por lo que la organización debe estar preparada ante estas eventualidades. En previsión de potenciales situaciones de crisis, la organización debe disponer de3:
- •
Un plan de actuación/manejo precoz de EA adaptado a la institución.
- •
Un equipo de profesionales que puedan manejar la situación de forma inmediata y efectiva.
- •
Un procedimiento de sustitución del personal que pueda haberse visto afectado por el EA y, por tanto, incapacitado para prestar la asistencia adecuada tras el evento.
- •
Herramientas de soporte psicológico a los profesionales implicados.
- •
Un plan de comunicación de crisis para preservar la imagen de la institución y sus profesionales ante la opinión pública.
Estas recomendaciones, o idealmente su versión adaptada a cada centro, pueden ser utilizadas en todo EA que determine un cambio en el manejo o tratamiento del paciente o en el resultado esperado del proceso. También pueden resultar de utilidad en el manejo de incidentes sin daño pero que podrían haberlo causado o haber sido relevantes para el proceso asistencial6 (tabla 2). El fundamento de su aplicación radica en el restablecimiento de la confianza en el sistema sanitario y sus profesionales a través de la comunicación abierta, sincera y empática, y la mejora de los sistemas de la organización tras el análisis y aprendizaje.
Ejemplos de eventos adversos en los que estas recomendaciones pueden ser de utilidad
| Eventos quirúrgicosCirugía en paciente equivocado o sobre zona corporal equivocadaCirugía equivocada o prótesis equivocada en paciente correctoTrasplante de órgano sólido incompatibleCuerpo extraño olvidado en el interior de un paciente durante una intervención quirúrgica (oblito)Cuerpo extraño colocado intencionadamente al final de la cirugía, no extraído en tiempo o forma adecuadosBloqueo anestésico regional en zona corporal equivocadaHipoxemia severa no detectada o tratada durante una anestesia general o regional o sedación (incluye procedimientos fuera de quirófano)Muerte intraoperatoria o postoperatoria inmediata injustificadaEventos relacionados con productos sanitariosMuerte o incapacidad grave asociada al uso de medicamentos, productos sanitarios o productos biológicos contaminadosMuerte o incapacidad grave asociada al mal funcionamiento o incorrecta utilización de un aparato o producto sanitarioEventos relacionados con la protección del pacienteDaño severo asociado a una identificación incorrecta del pacienteEntrega de un menor a la persona equivocadaFuga o desaparición o secuestro de un pacienteSuicidio o intento de suicidio de un pacienteCaída del paciente desde cama o camilla o durante la deambulación sin estabilidad adecuadaDaño grave relacionado con el uso de sujeciones o barandillasAgresión físicaSuplantación de la identidad de un profesional, dentro de un establecimiento sanitarioEventos relacionados con el proceso clínicoDaño severo asociado a error o retraso en el diagnóstico o tratamientoDaño a un paciente por errores o pérdidas durante el tratamiento de información clínica (radiológica, de laboratorio, de Anatomía Patológica o en su historial médico)Errores de medicación (prescripción, dispensación, preparación, administración)Equivocación en la vía de administración de un producto sanitarioEmbolia gaseosaProcedimiento diagnóstico o terapéutico en paciente equivocado o sobre zona corporal equivocadaCuerpo extraño no extraído en tiempo o forma adecuados tras procedimiento invasivoDaño severo asociado a mala colocación de sonda oro o nasogástricaDaño severo asociado a mala colocación de tubo endotraquealAdministración de sangre o productos sanguíneos con incompatibilidad ABO/HLAMuerte o incapacidad grave de la madre asociadas con el partoHiperbilirrubinemia grave no identificada en neonatoMuerte súbita de un recién nacido a términoHiper o hipoglucemia grave no detectada y/o no tratadaÚlcera por presión de grado 3 o 4 adquirida durante el ingreso en el centro sanitarioMuerte o incapacidad grave debida a manipulación de la columna vertebralHematoma epidural tras punción del neuroejeAccidente cerebrovascular tras punción carotídea accidentalTécnica de fecundación artificial con cigotos o gametos de donante equivocadoAdministración de gas medicinal equivocado, contaminado, o mezcla hipóxicaFluoroscopia prolongada con dosis acumulativas>1.500rads a un solo campo, o aplicación de radioterapia a zona del cuerpo errónea, o administración de>25% de la dosis de radioterapia pautadaEventos relacionados con el entorno de atención sanitariaMuerte o incapacidad grave asociada con un electrochoqueQuemadura cutánea en el centro sanitario |
Si bien el criterio de aplicación puede ser tan abierto como el señalado antes, la mayoría de las organizaciones usan guías de este tipo solo ante EA con resultado de daño físico o psicológico grave o permanente, y ocasionalmente en aquellos no graves pero cuya recurrencia podría significar un resultado adverso grave en futuras ocasiones. Cada paciente y cada incidente o EA es único. El proceso requiere flexibilidad para asegurar que las recomendaciones se aplican de forma efectiva y que cubre las necesidades de cada paciente de forma individual. En general, la gravedad del incidente determinará el tipo de respuesta y el modo de llevarla a cabo. Los EA con resultado de daño grave o muerte del paciente requieren un nivel de respuesta más elevado, con la participación y soporte de los responsables institucionales y de gestión de riesgos. Las políticas y procedimientos deben ser desarrollados por las organizaciones sanitarias con consideración plena de la confidencialidad y privacidad de los pacientes, familiares y profesionales implicados en cumplimiento de la legislación pertinente (tabla 1 y figura 1).
De estas recomendaciones quedan excluidas las acciones delictivas o inapropiadas por parte del/los profesional/es que hayan provocado daño a uno o varios pacientes, profesionales o institución, como consecuencia del consumo de drogas o tóxicos, por incumplimiento explícito de actuaciones profesionales reguladas en el centro, etc.
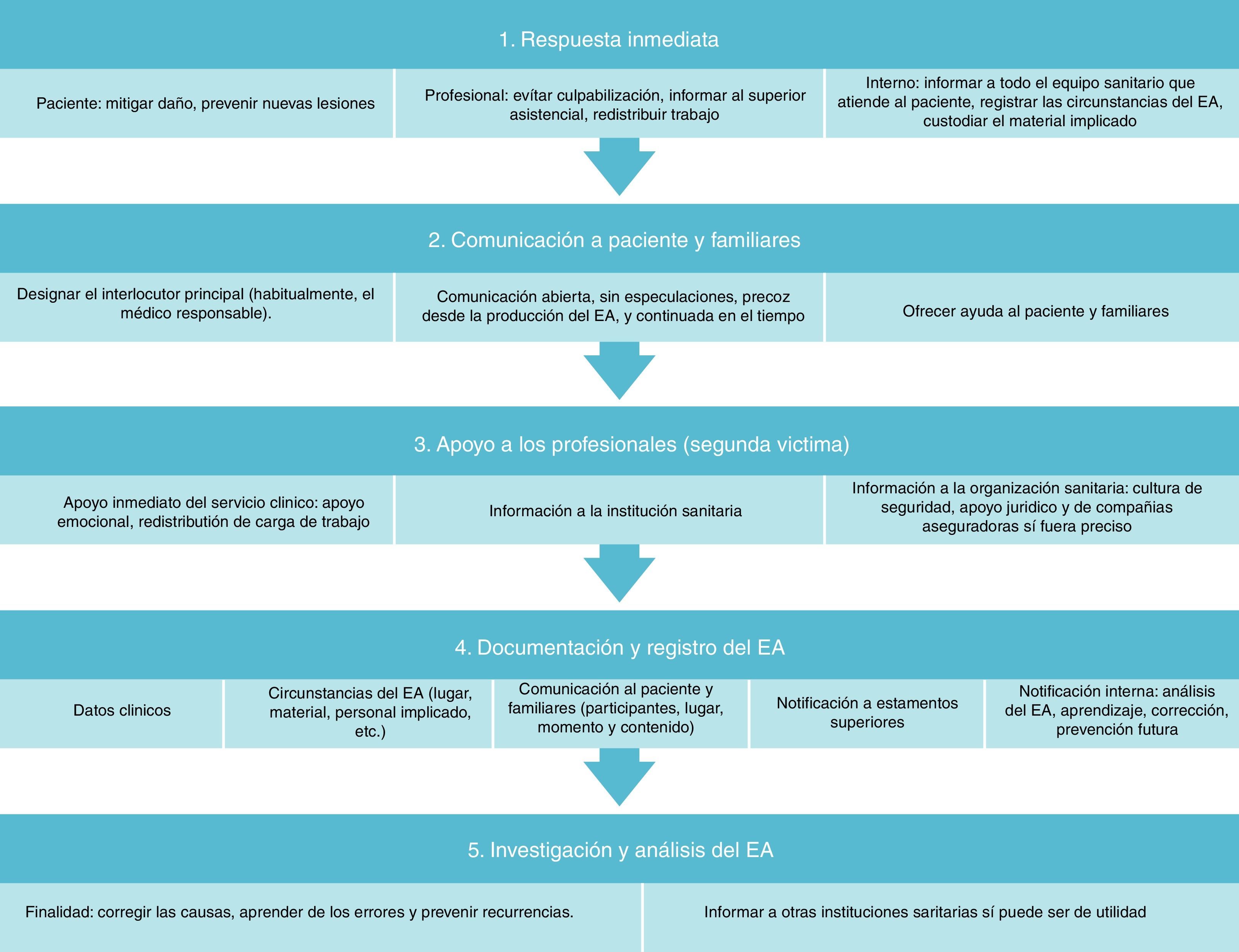
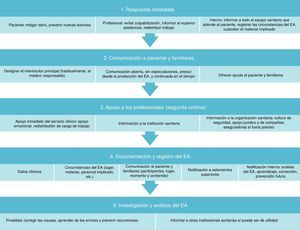
Recomendaciones (tabla 3)A. Respuesta inmediata al evento adversoAnte un EA, sobre todo aquel con consecuencias graves para el paciente o muerte, la respuesta inmediata debe focalizarse sobre los 3 elementos participantes: el paciente, los profesionales y el escenario del evento. Un control rápido y eficaz de todos ellos favorece una correcta evolución de los acontecimientos posteriores. El personal encargado de la gestión del EA debe tener una formación metodológica adecuada, experiencia en el manejo de situaciones de crisis y protocolos de actuación claros y consensuados7.
Listado de verificación de actuaciones inmediatas de respuesta frente al evento adverso
| Realizado | No procede | |
|---|---|---|
| 1. Estabilizar la situación clínica del paciente | ||
| 2. Eliminar amenazas para la seguridad del paciente afectado u otros | ||
| 3. Evaluar la situación de los profesionales implicados (segundas víctimas) | ||
| ¿Precisa apoyo psicológico o emocional? | ||
| ¿Precisa sustitución laboral? | ||
| 4. Custodia del equipamiento y entorno del EA | ||
| 5. Comunicación al paciente y/o familia | ||
| Designación del interlocutor responsable | ||
| Preparación de la entrevista | ||
| Comunicación al paciente y/o familia | ||
| Ofrecimiento del apoyo y soporte que sean precisos | ||
| 6. Notificación del EA | ||
| Al médico responsable del paciente | ||
| Al superior clínico o asistencial (jefe de servicio, supervisor de Enfermería, etc.) | ||
| A la dirección clínica | ||
| 7. Documentación del EA en la historia clínica | ||
| Hechos | ||
| Plan terapéutico | ||
| Intervenciones y respuesta clínica del paciente | ||
| Registro de la entrevista con paciente y/o familia |
La respuesta adecuada ante un EA grave se caracteriza por la inmediatez del abordaje, la transparencia en la gestión, la capacidad de disculpa y la asunción de responsabilidad.
A.1. PacienteCuando ocurre un EA, el primer objetivo es proteger al paciente de mayores lesiones y aplicar las atenciones y cuidados requeridos para detener, revertir, y/o mitigar el daño ya producido. Acciones a llevar a cabo:
- •
Evaluación y tratamiento médico. Realizar una evaluación completa del paciente. Estabilizar su condición, mitigar el daño y prevenir mayores lesiones. Idealmente la asistencia debe estar liderada por el médico responsable a cargo del paciente, más aún si estaba presente cuando ocurrió el EA, pero si no se encuentra en condiciones de proseguir los cuidados o está ausente, la medida inicial de la respuesta al EA será nombrar un sustituto.
- •
Eliminación precoz de las amenazas o elementos peligrosos para la seguridad del paciente, tales como equipamientos defectuosos o protocolos deficientes.
- •
Valoración de otros posibles pacientes en riesgo inmediato debido al EA, y actuación en consecuencia para minimizar ese riesgo.
Las instituciones sanitarias deben procurar una cultura justa con una perspectiva global de mejora de los procesos asistenciales, y evitar culpabilizar a los profesionales. Los profesionales implicados en un EA tienen derecho a un tratamiento respetuoso, comprensivo y compasivo, y a apoyo continuado. La cultura de seguridad de la institución priorizará la investigación sobre el EA, sus causas y las medidas para la prevención de incidentes futuros similares, evitando que el profesional implicado sienta culpa, vergüenza o abandono.
El superior asistencial del que depende el profesional implicado en el momento del EA debe ser informado del mismo rápidamente, puesto que será el encargado de evaluar el impacto sobre los profesionales implicados y proporcionar el apoyo preciso, y redistribuir la carga de trabajo para liberar a dichos profesionales implicados si fuese necesario.
A.3. Entorno y material implicados (véase sección D)Para realizar las actuaciones siguientes, la institución debería haber especificado previamente de forma clara quién es el responsable de ejecutarlas mediante, por ejemplo, un comité de crisis para la gestión del EA. Si no ha sido así, se encargará de ellas el superior asistencial del que depende el profesional implicado en el momento del EA. Tras la aparición del incidente, el superior deberá:
- •
Informar lo antes posible a todos los miembros del equipo sanitario implicado en el cuidado del paciente para que sean conscientes del evento acaecido y que las comunicaciones posteriores con el paciente y la familia sean coherentes y coincidentes5.
- •
Comenzar la investigación del evento lo antes posible. Determinar las circunstancias en las que se ha producido el EA y los posibles factores contribuyentes. El registro precoz de esta información favorece que los recuerdos del personal implicado sean recientes y veraces. Esta información puede, además, ser crucial para el tratamiento del paciente, para evitar eventos similares en otros pacientes, y para conocer los hechos y datos relevantes para la comunicación inicial al paciente.
- •
Asegurar y custodiar inmediatamente el equipo, el material, la medicación, los registros y la documentación clínica implicados en el suceso. Tomar fotos y vídeos si fuera necesario. Garantizar que no se modifican las evidencias físicas ni el entorno donde ha ocurrido el EA.
- •
Verificar que el EA ha sido correctamente comunicado al paciente y/o a la familia (véase parte ii).
- •
Documentar tan pronto como sea posible los hechos, las actuaciones y los hallazgos realizados.
- •
Informar verbalmente al estamento superior que corresponda (Unidad Funcional de Riesgos, Comité de Crisis, superior inmediato, Jefatura de Guardia, Dirección Médica o Enfermería, etc.) de la información disponible periódicamente.
La comunicación sincera y veraz de resultados inesperados o EA durante la asistencia sanitaria es una recomendación de las organizaciones profesionales, una exigencia de los pacientes y las organizaciones sanitarias, un requisito ético contemplado en el código deontológico de las profesiones sanitarias, y una obligación legal, así como un derecho irrenunciable de los pacientes5. Pese a ello, muchos pacientes o sus familiares o representantes no son debidamente informados por parte de las instituciones sanitarias, especialmente cuando se ha producido un error u otra circunstancia no previsible que ha provocado un daño o resultado inesperado.
La comunicación de un EA grave no es un elemento aislado dentro del proceso asistencial, sino parte de este durante una comunicación que debe ser constante y fluida. La comunicación efectiva de un EA al paciente y los familiares es un proceso que comienza en la entrevista inicial en la primera consulta y termina cuando la relación clínica ha finalizado (cuando se han cubierto las necesidades clínicas, informativas y emocionales del paciente y sus familiares)8.
La información al paciente debe incluir referencias sobre los hechos, las posibles causas, las consecuencias para su proceso médico, la investigación realizada, las medidas adoptadas para mejorar y la petición de disculpas. El objetivo principal de la comunicación no es lograr que el paciente o la familia desistan de iniciar acciones legales o reclamaciones. El fin esencial por parte del profesional es la información sincera y continuada para conseguir el bienestar, la recuperación y la satisfacción del paciente8.
B.1. El proceso de comunicación del evento adverso graveB.1.1. Quién debe comunicarEs recomendable que solo haya un interlocutor a lo largo de todo el proceso, y preferiblemente que sea el médico responsable. También puede estar presente el trabajador que haya estado directamente implicado en el EA, si no está incapacitado emocionalmente y se considera conveniente. Puede ocurrir que el propio médico responsable sea el trabajador directamente implicado en el EA, en cuyo caso deberá valorar, junto con su superior asistencial, si está capacitado emocionalmente en ese momento para realizar la comunicación inicial y si es conveniente que lo haga acompañado por este. Puede valorarse la posibilidad de que esté presente también alguno de los profesionales que continuarán la atención (médicos de otras unidades, etc.), siendo recomendable la presencia de Enfermería al cuidado directo del paciente5. En cualquier caso, es preferible limitar el número de profesionales para que el paciente no se sienta intimidado.
B.1.2. A quién se debe comunicarSe debe comunicar el EA principalmente al paciente. Si este no está capacitado o en condiciones de asumir la información, se comunicará al representante legal o a su familia y allegados, por este orden. Puede ser de utilidad avisar previamente al paciente de la conveniencia de contar con un familiar que pueda prestar apoyo durante la comunicación, y preguntarle si quiere esperar a que esté presente alguien en particular o algún profesional próximo a la familia9. Es preciso identificar a la/s persona/s a quien/es se dirige la comunicación del EA y dejar constancia de ello.
B.1.3. Cuándo y dónde realizar la comunicaciónLa primera comunicación debe ser cercana en el tiempo a la producción del EA, dentro de las primeras 24h y adelantándose al posible requerimiento de información por parte del paciente o los familiares4,9. Sin embargo, es necesario no precipitarse y buscar el momento en que el paciente y/o los familiares estén preparados para escuchar las noticias, considerando la estabilidad clínica y emocional del paciente y del profesional, y siempre tras contar con la información más completa posible sobre lo sucedido. La comunicación se debe realizar mediante entrevista personal, en un lugar tranquilo, confortable y privado, donde se respete la confidencialidad y donde el paciente y/o su familia puedan reaccionar y los informadores responder adecuadamente, sin llamadas telefónicas ni interrupciones, con todos los participantes sentados en situación similar.
La comunicación debe ser continuada en el tiempo durante todo el proceso de respuesta al EA. Idealmente debe proseguir como interlocutor el profesional designado en el momento del EA, pero pueden intervenir otros profesionales debidamente entrenados que presten atención médica o cuidados al paciente.
B.2. Cómo comunicar un evento adverso graveB.2.1. Preparación del contenido de la comunicación10Es esencial preparar correctamente la comunicación inicial. Dicha preparación incluye:
- -
Reducir la tensión emocional de los profesionales implicados. La deliberación previa abierta y franca del EA entre los profesionales antes de informar al paciente permite establecer un clima de confianza en el grupo y conocer la perspectiva de todos ellos. Hablar del EA con otros profesionales de confianza antes de la comunicación con el paciente ayuda a rebajar la tensión emocional.
- -
Revisar los hechos y la documentación disponible: ¿qué se sabe en el momento actual de lo ocurrido? ¿Qué se sabe de la situación del paciente? ¿Qué se sabe de las causas? ¿Cuándo se sabrá más? ¿Qué pasos se han dado ya para prevenir su repetición? Reducir todo lo posible la incertidumbre. Consensuar la narración de lo acaecido.
- -
Recordar que se trata de la comunicación inicial; busca clarificar y dar sentido a lo ocurrido, no un análisis profundo. Esta información debe centrarse en los hechos, «¿qué ha ocurrido?». Las comunicaciones posteriores permitirán, tras el análisis del EA, dar información sobre el «cómo» o el «por qué».
- -
Si se estima necesario, consultar a los servicios legales de la institución, los superiores, el Comité de Crisis, etc., antes de la comunicación al paciente y/o los familiares, especialmente en los EA con repercusiones graves.
- -
Reconocer posibles necesidades especiales de comunicación: idioma, EA en niños, en ancianos, en pacientes psiquiátricos. Recabar el apoyo de intérpretes o profesionales especializados en caso necesario. Considere la posibilidad de la existencia de diferencias culturales, generacionales, religiosas, socioeconómicas y educacionales11.
- -
Es útil confeccionar previamente un guion con el contenido y el orden de la información que se va a proporcionar. También en este punto es importante recordar que debe evitarse el uso de términos con significado jurídico, como «error».
- -
Utilice un lenguaje simple, libre de términos técnicos. Hable despacio. Ajuste la información, tanto en contenido como en velocidad de transmisión de las noticias, a las personas a quienes se dirige.
- -
Valore el grado de comprensión médica general que puede tener la familia. Sea consciente de que incluso personas con un elevado nivel educativo pueden ser profanos en temas médicos.
- -
Sea consciente de su lenguaje no verbal. Recuerde que el objetivo es que el paciente y su familia perciban que la preocupación, los sentimientos y el respeto del profesional que comunica son auténticos.
- -
Mantenga un tono neutral. No intente convencer a su interlocutor aunque piense diferente.
- -
Reconozca y acepte en lo posible las emociones del paciente y/o los familiares. La reacción inicial comúnmente conlleva rechazo, enfado, resignación, temor y pérdida de confianza. La aceptación por parte del comunicador de dichas emociones puede proporcionar una intensa percepción no verbal de empatía y sinceridad.
- -
Evite la confrontación. No discuta hechos ni sentimientos con el paciente y la familia: exponga y comprenda.
- -
No especule. El contenido de la comunicación debe restringirse tan solo a la información sobre el EA que en ese momento se conoce y está contrastada. Si no sabe algo puede decir que no lo sabe, pero sobre todo no diga nada que no conozca realmente.
- -
No escatime información, pero tampoco abrume con excesivos datos.
- -
Prepárese para responder preguntas que pueden parecer intrascendentes o sin relación con los hechos. Recuerde que el paciente o la familia pueden usar términos médicos sin una comprensión real de los conceptos.
- -
Evite aquello que pueda ser considerado o interpretarse como no querer responder o imponer el ritmo y el contenido de la conversación. Evite monólogos o una entrevista unidireccional. Respete los silencios. Realice una escucha activa.
- -
Evite todo lo que pueda interpretarse como culpar a la propia enfermedad o al paciente, al hospital, etc., del EA.
Es recomendable establecer desde el comienzo de la comunicación un ambiente afectivo en la transmisión de noticias desfavorables. Sea amable, abierto y empático; transmita un sentimiento real. El foco es el paciente y su familia, no los profesionales o la organización. Revele al paciente y los familiares que se les van a transmitir malas noticias («Siento mucho tener que decirles esto, pero tengo malas noticias…»).
Antes de iniciar la exposición de los hechos averigüe qué sabe el paciente y cuáles son sus expectativas. Dé la oportunidad al paciente de manifestar su deseo de no recibir más información. La mayor parte de los pacientes querrán saber qué salió mal. Pero si el paciente no quiere más información, intente conocer el porqué. Si tras la conversación el paciente insiste en no querer más información, respete sus deseos al máximo posible. Registre los hechos y deje claro que el paciente puede cambiar de opinión y obtener más información cuando lo desee.
Procure estar acompañado por otro profesional durante la comunicación al paciente y/o los familiares que actúe como testigo de dicha comunicación ante la posibilidad de repercusiones legales futuras.
B.2.4. Desarrollo y contenido de la comunicación- -
Preséntese. Informe en primer lugar sobre su nombre completo, puesto y grado de responsabilidad en la atención al paciente.
- -
Describa lo que ha ocurrido. Revele los hechos progresivamente, de menos a más, para que el paciente y sus familiares puedan procesar la información. Recuerde que pueden estar muy afectados.
- -
Establezca pausas para que los oyentes puedan asimilar la información y expresar emociones e inquietudes. Invítelos a que formulen preguntas y aclare sus dudas.
- -
Evalúe periódicamente la comprensión de la información dada («¿quiere usted que le repita…?», «¿necesita alguna otra explicación?»).
- -
Revele lo conocido sobre qué pasó, por qué pasó, qué se puede hacer en este momento, qué y cómo se está investigando sobre lo ocurrido. Sea sincero, es esencial no especular ni engañar.
- -
Informe sobre las implicaciones que el EA puede tener, así como los posibles cambios en el manejo del paciente, y ofrezca que le pregunten sobre cualquier área de interés para el paciente.
- -
Ofrezca una disculpa integral, clara, sin excusas ni justificaciones. Evite pedir perdón («Siento o lamento mucho que esto haya sucedido…» en vez de «Les pido perdón por lo sucedido…») y señalar culpables7.
- -
Acepte la responsabilidad profesional y de la organización. No acepte culpa. Una disculpa no debe ser considerada como una admisión de culpabilidad legal. No utilice expresiones tales como «error», «negligencia», «falta» o «fallo», puesto que expresan determinaciones legales complejas que no son apropiadas en el contexto de la comunicación del EA.
- -
Ofrezca apoyo personal y de la organización para el paciente y los familiares que puedan precisarlo (trabajador social, cuidados paliativos, psicólogo o psiquiatra, soporte económico, etc.). Transmita interés en facilitar apoyo emocional.
- -
Ofrezca la posibilidad de obtener una segunda opinión o el traslado a otra institución en caso de que sea factible.
- -
Resuma y sintetice los hechos.
- -
Repita la contestación a las preguntas clave del paciente o la familia.
- -
Asegúrese de que las necesidades de información han sido cubiertas («¿creen ustedes que necesitan alguna otra información?», «¿tienen alguna otra cuestión que no hayamos tratado?»).
- -
Asegúrese de que han comprendido bien el contenido de la comunicación, por ejemplo, invitando al paciente a que explique con sus palabras la información recibida.
- -
Ofrezca repetir la información en otro momento a otros miembros de la familia o allegados no presentes si es preciso.
- -
Recuerde que periódicamente seguirán recibiendo información. Ofrezca su disponibilidad para posteriores informaciones cuando lo precisen. Establezca las pautas y aporte los datos de contacto para las entrevistas posteriores7.
- -
Las entrevistas siguientes deben ser realizadas tan pronto como haya nueva información de interés para el paciente y la familia.
- -
La información debe ser prestada por el médico responsable, pero pueden intervenir otros profesionales que presten atención médica o cuidados al paciente.
- -
Explique las medidas ya adoptadas o que se acometerán en el futuro para prevenir eventos similares.
- -
Mantenga los encuentros de seguimiento y comunicación hasta que se resuelvan los principales problemas tanto clínicos como administrativos.
Los EA tienen consecuencias negativas también para los profesionales directamente involucrados en ellos. Por eso se denomina «segunda víctima» al profesional sanitario implicado en un EA grave que se ve desbordado a la hora de afrontar emocionalmente el incidente12. Las consecuencias de un EA sobre la segunda víctima pueden llegar a ser equiparables a las que sufre la población general tras un acontecimiento traumático. Así, el EA puede repercutir negativamente sobre el equipo sanitario y la organización, perdurando su efecto en el tiempo. Si este problema no se aborda de inmediato, las consecuencias emocionales, físicas y profesionales sobre el individuo pueden ser graves13.
El plan de actuación frente a las segundas víctimas debe ser flexible atendiendo a las circunstancias del EA, y se ejecutará escalonadamente en los 3 estamentos organizativos: el servicio clínico implicado, la institución sanitaria y la organización sanitaria14.
C.1. Servicio/departamento/unidad clínicaEl servicio clínico al cual pertenece el profesional implicado en un EA de forma directa será el encargado de proporcionar el apoyo inmediato que este precise como «segunda víctima».
Ante un EA, los profesionales involucrados deben estar acompañados y apoyados por el responsable del servicio y sus colegas, además de ser alentados a hablar, discutir y reflexionar sobre los acontecimientos. Es primordial el apoyo emocional desde un primer momento. La precocidad en la detección y ayuda de estos profesionales es clave para minimizar las consecuencias del fenómeno de «segunda víctima».
Es recomendable o deseable asignar para esta tarea a un colega versado en temas de seguridad del paciente y, si es posible, con formación específica, que sepa escuchar y apoyar al personal involucrado en el EA.
Además de la expresión de solidaridad y sentimiento, es aconsejable que se aliente a los profesionales involucrados a preguntar y reflexionar, y a participar, si están de acuerdo, en la discusión abierta y estructurada del incidente.
Si no participan directamente, los profesionales deben conocer el proceso de comunicación con el paciente y los familiares. La comunicación con el paciente y la familia no solo representa un paso importante y positivo hacia la resolución del incidente, sino que además reduce el impacto emocional en el personal implicado.
C.2. Institución sanitariaLa institución sanitaria debe proporcionar un plan de soporte para los profesionales implicados en EA graves. Dicho plan deberá ser flexible y con aplicación tanto en el momento inmediato como a largo plazo. En muchas instituciones existen unidades tipo Unidad Funcional de Gestión de Riesgos que pueden mantener y aplicar este plan. Es importante que la institución divulgue la existencia de estos planes de soporte para que todos los profesionales que puedan verse involucrados en un EA sepan de su existencia y disponibilidad. El apoyo a la segunda víctima deben llevarlo a cabo profesionales formados específicamente para este menester.
La institución dispondrá de los medios para:
- •
Asegurar que los profesionales implicados sean tratados con respeto y dignidad.
- •
Favorecer un clima laboral en el que los compañeros del profesional afectado puedan expresarle su comprensión y solidaridad.
- •
Proporcionar el tiempo libre de asistencia necesario para las reuniones individuales o en grupo que pudieran precisarse para la discusión del suceso.
- •
Adjudicar si es preciso periodos desprovistos de actividad asistencial. Si se estima necesario, facilitar la tramitación de bajas laborales de acuerdo con el Servicio de Prevención de Riesgos Laborales del centro.
- •
Alentar a los profesionales implicados, a menos que expresen su rechazo, a participar de forma activa en el análisis del EA mediante entrevistas estructuradas dirigidas por un profesional experimentado en este tipo de reflexión. Estas entrevistas son la principal fuente de información y pueden mitigar el impacto negativo emocional del incidente sobre el profesional.
- •
Incentivar a los profesionales implicados a proporcionar sus ideas y reflexiones acerca de cómo prevenir sucesos similares en el futuro.
- •
Informar a los profesionales implicados sobre las comunicaciones mantenidas con el paciente y su familia, el estado del proceso de análisis del EA y las medidas adoptadas tras el mismo.
- •
Informar sobre las posibilidades de apoyo específico dentro o fuera de la institución, y facilitarlas en caso necesario.
- •
Prestar apoyo jurídico y favorecer el apoyo de las compañías aseguradoras si fuese necesario.
Asimismo, la institución se encargará de promover la cultura de seguridad frente a los EA, distinguiendo entre errores y negligencias, y admitiendo los errores como un elemento posible dentro del proceso asistencial que puede originar dificultades para todos los involucrados.
Dentro del programa de Formación Continuada, la institución debe favorecer la enseñanza y el entrenamiento de profesionales que puedan prestar apoyo a colegas implicados en EA.
La institución sanitaria deberá facilitar reuniones formales para la discusión, tales como reuniones para el análisis de causa-raíz o comisiones de morbimortalidad que faciliten el análisis detallado y la evaluación honesta y veraz del EA, buscando los errores del sistema y evitando la estigmatización, la humillación o la culpa de los profesionales. Cada incidente debe enfocarse como una oportunidad para aprender y mejorar la asistencia sanitaria.
El Servicio de Prevención de Riesgos Laborales deberá ser informado siempre que se vea afectada la salud física o psíquica de un trabajador de la institución sanitaria. Registrará el hecho como accidente de trabajo y realizará las acciones pertinentes en caso necesario.
C.3. Organización sanitariaLa organización sanitaria pública o privada será la responsable de completar la asistencia a la segunda víctima en aquellos aspectos en los que la actuación del servicio clínico o la institución hayan presentado limitaciones, como pueden ser:
- •
Apoyo jurídico y psicológico, preservando la confidencialidad de los profesionales.
- •
Representación, coordinación y asesoramiento ante las compañías aseguradoras, ya sea a través de la póliza individual que pudiera tener contratada el profesional, o de la póliza colectiva.
Además, la organización sanitaria debe dar soporte y promocionar la cultura de la seguridad, basada en la apertura, transparencia y respeto, y en la evaluación de los EA como errores del sistema. Debe realizar el seguimiento sobre los cambios que se instrumenten en las instituciones sanitarias tras el análisis de un EA, y debe difundir las recomendaciones adoptadas siempre que sea apropiado. En algunas comunidades autónomas, organizaciones y centros sanitarios, la Unidad de Gestión de Riesgos o entidad similar es la encargada de este cometido.
D. Documentación y notificaciónD.1. DocumentaciónLa documentación es esencial para el cuidado apropiado del paciente, para facilitar el aprendizaje a partir del incidente y para tener un registro exhaustivo y veraz en caso de que se iniciaran acciones legales. Debe ser lo más objetiva posible, evitando juicios de valor y, muy especialmente, comentarios despectivos sobre otros profesionales o comentarios que favorezcan intereses propios.
Los hechos iniciales, la situación del paciente y el tratamiento deben ser consignados en el registro pertinente (por ejemplo, hoja de circulante, gráfica de anestesia e informe quirúrgico si el EA sucede en un quirófano; gráfica de constantes, evolutivo de Enfermería y de facultativo si sucede en una planta, etc.). Este registro debe ser efectuado, idealmente, por el profesional directamente implicado en el incidente, y si no fuese posible, por algún profesional del mismo equipo o que haya colaborado en la resolución o manejo del mismo.
Posteriormente, el médico responsable debe registrar en la documentación clínica del paciente de forma completa, precisa y objetiva toda la información relacionada con el evento, incluyendo el plan de tratamiento del daño provocado. La documentación debe ser descriptiva de los hechos, evitando opiniones sobre causas u otras circunstancias no comprobadas.
La recopilación de datos debe ser lo más completa posible, pues de ello dependerán el análisis y el descubrimiento de las causas del EA. Deberán registrarse, asimismo, todas las comunicaciones que se produzcan con el paciente y la familia, incluyendo el lugar, la fecha, la hora, los participantes, el contenido de la conversación, la reacción del paciente y el nivel de comprensión resultante; y los siguientes pasos a seguir.
Para prevenir posibles confusiones o comunicaciones contradictorias tras el incidente es esencial que todos los profesionales relacionados con el caso tengan acceso a la información relativa al incidente, el curso clínico del paciente y la información que se le ha proporcionado a este y la familia, manteniendo el nivel de confidencialidad apropiado.
Una documentación correcta del incidente favorecerá los intereses tanto del paciente como de los profesionales implicados, y facilitará la adecuada atención al paciente.
El registro de los datos clínicos por el médico responsable incluirá:
- •
Datos objetivos del incidente, incluyendo fecha, hora, lugar, cronología de los hechos y personal sanitario presente.
- •
Estado del paciente inmediatamente antes de producirse el incidente.
- •
Efectos del EA sobre el paciente, intervenciones médicas realizadas tras el EA y resultado obtenido.
- •
Observaciones del profesional implicado en el EA.
El registro y la documentación sobre la comunicación con el paciente y la familia deben contener:
- •
Fecha, hora y lugar de la conversación.
- •
Nombres y filiación de los participantes.
- •
Contenido de la conversación.
- •
Reacción del paciente y la familia o representantes legales ante la información, y nivel de comprensión demostrado sobre la información recibida.
- •
Identificación de otros allegados del paciente que hayan recibido información sobre el EA.
- •
Preguntas realizadas por el paciente y la familia, y la respuesta dada.
- •
Información sobre los siguientes pasos a seguir en el tratamiento del paciente.
- •
Constancia sobre el ofrecimiento de cualquier ayuda que precisen, y la respuesta al mismo.
- •
La indicación de que cuando haya más información disponible será compartida con el paciente, la familia y/o el representante legal.
- •
Registro de cualquier otra conversación posterior, con similares requisitos.
Solo cuando las necesidades del paciente hayan sido cubiertas, y adoptadas las precauciones inmediatas para prevenir otros perjuicios, los profesionales realizarán las notificaciones correspondientes.
D.2.1. Notificación inicial externaCada institución debe establecer el proceso y momento de notificación apropiado a su contexto. Un amplio espectro de personas, organizaciones o autoridades pueden precisar ser notificados de un EA y del proceso de comunicación a familiares. Entre ellos se pueden citar: responsables clínicos, jefes, otros clínicos, Unidad de Gestión de Riesgos, comisión de seguridad del paciente, direcciones pertinentes, asesoría jurídica, compañía aseguradora, juzgado, servicios de comunicación/relaciones públicas, autoridades sanitarias externas a la institución3.
La notificación debe seguir los principios generales esbozados anteriormente. Debe incluir los hechos, las medidas adoptadas y los datos de la comunicación al paciente y/o a los familiares. No debe contener juicios de valor, especulaciones ni atribución de causalidad no comprobada o de culpabilidad.
El paciente y/o los familiares deben conocer a quién y a qué instituciones se ha informado del EA.
D.2.2. Notificación inicial interna o sistema de notificación para análisis y aprendizajeLa notificación es el primer paso del proceso de aprendizaje. Cada institución debe contar con el sistema apropiado de notificación segura y no punitiva de incidentes para que estos puedan ser analizados.
El sistema interno de notificación de incidentes de cada institución debe permitir:
- •
Identificar los individuos o departamentos que deban ser informados de un incidente.
- •
Especificar cómo se debe notificar un incidente.
- •
Definir qué profesional es responsable de la notificación.
- •
Definir el proceso que se desarrollará tras la notificación del incidente.
El sistema de notificación debe ser responsable: el comunicador debe percibir que su notificación conduce a una investigación y a acciones correctoras cuando sea posible.
El sistema de notificación tiene que ser visto por los potenciales comunicadores como seguro, sin riesgo de censura o medidas disciplinarias contra quien comunica el incidente. Para ello se recomienda asegurar la confidencialidad de los datos.
D.2.3. Notificaciones posterioresTras la investigación y el análisis del EA, cada institución valorará la conveniencia de difundir los resultados de la investigación del mismo y el modo de comunicarlos. En cualquier caso, esta información debe proporcionarse obligatoriamente a los profesionales que notificaron el EA y atendieron al paciente.
El paciente y/o los familiares deben conocer los resultados del análisis y las medidas de mejora adoptadas por la institución sanitaria.
Debido a que algunos EA graves pueden atraer la atención de los medios, la dirección del centro sanitario deberá considerar en algunos casos informar también al departamento de comunicación del hospital para que conduzca apropiadamente las posibles solicitudes de información.
E. Investigación y análisisUna vez que las necesidades del paciente hayan sido cubiertas, y adoptadas precauciones inmediatas para prevenir otros daños o efectos negativos, es necesario que los profesionales lleven a cabo un análisis exhaustivo del EA grave para comprender sus causas, y que este se complete idealmente en los primeros 30-45 días tras el suceso3,7.
Existen motivos elementales que justifican la investigación y el análisis de los EA:
- •
La investigación permite prevenir recurrencias de eventos similares en futuros pacientes. Identificar y corregir los factores que han contribuido al incidente es el primer paso para mejorar la seguridad de un sistema que ha fallado.
- •
El paciente que ha experimentado una lesión o EA tiene derecho a conocer cuáles son las causas del incidente y qué se está haciendo para solucionarlo. Es frecuente que el paciente y/o la familia se preocupen por saber qué medidas se han adoptado para intentar evitar su repetición, por lo que recibir esa información puede tener valor terapéutico.
- •
La investigación y análisis de un EA permite aprender de los errores, cambiar la práctica clínica y mitigar el impacto negativo de estos incidentes sobre los profesionales.
- •
La institución sanitaria tiene la obligación ética de identificar estos eventos y sus causas, así como de informar a otras instituciones y a las autoridades y organizaciones sanitarias de las medidas correctoras adoptadas, si estas pueden resultar de utilidad para terceros.
- •
Ante potenciales demandas, siempre será beneficioso que la institución cuente con la mayor información sobre el EA acaecido. Si se ha presentado una demanda judicial, deberá valorarse con los servicios jurídicos el momento y forma de realizar la investigación.
La investigación y análisis de los EA es esencial en el proceso de estudio y comprensión de los incidentes para evitar y/o prevenir EA similares en el futuro. Pero no es objeto de esta guía de recomendaciones determinar la forma de llevarlos a cabo, al ser una segunda etapa en el proceso, tras la respuesta inicial al EA.
E.1. Recomendaciones generales- •
El análisis debe ser exhaustivo, multidisciplinar y sin intención de juzgar. El objetivo es descubrir los múltiples factores que puedan haber contribuido a la aparición del incidente, y en la medida de lo posible adoptar medidas correctoras que hagan menos probable la repetición de eventos similares. Para ello suele ser necesario el uso de herramientas específicas como el análisis de causa-raíz. Debe hacerse desde una aproximación sistémica del problema. Permite identificar los errores del sistema que han fallado o factores latentes, así como el factor activo que lo ha propiciado.
- •
Cada institución debe tener un procedimiento bien establecido y confidencial para investigar y analizar los EA. Dicho procedimiento debe incluir personas, liderazgo, métodos y plazos para realizar las tareas encomendadas. Entre las personas designadas debe contarse con profesionales de estamento similar y conocedores del proceso asistencial al que estaba sujeto el paciente afectado. Debe estimularse la participación de todos aquellos involucrados en los hechos. Aunque el paciente o la familia no intervengan en el análisis, puede ser útil entrevistarlos en relación con el EA.
- •
Cada institución debe establecer los criterios para seleccionar los EA a analizar en función de la gravedad o riesgo de repetición de los mismos.
- •
Cada institución debe establecer la vía y el compromiso para llevar a cabo las propuestas de mejora que surjan en el proceso de análisis, su evaluación objetiva y su impacto en la seguridad de los pacientes. Cualquier medida correctora adoptada puede provocar efectos negativos inesperados o ser ineficaz, por lo que habrá que vigilar su impacto tras los cambios.
- •
Cada institución garantizará la difusión y el conocimiento de los resultados y medidas adoptadas a los profesionales involucrados y otros servicios clínicos o no clínicos como parte del circuito de aprendizaje. La difusión de esta información es parte de la retroalimentación que favorece la percepción de utilidad del análisis de los EA.
- •
Es importante que la investigación y análisis de los EA no se demore en el tiempo para que sus efectos beneficiosos sobre el paciente, la familia, los profesionales, otros pacientes y la institución sanitaria no se vean mermados.
SENSAR ha recibido fondos del Ministerio de Sanidad, Servicios Sociales e Igualdad, la Comunidad Autónoma de Madrid, Dragër Hispania, Masimo, MSD y AbbVie. Ninguno de los colaboradores tiene conflicto de interés respecto a este documento.
AgradecimientosEstas recomendaciones están en clara deuda con los autores de la bibliografía utilizada. Parte del contenido es adaptación directa de textos de dichas referencias. Marta Garcia Solano y Carmen Albéniz (Calidad, Servicio Madrileño de Salud, Madrid) han revisado los contenidos del documento.
Han contribuido a la elaboración de estas recomendaciones (por orden alfabético):
Yolanda Agra (Seguridad del Paciente, Ministerio de Sanidad, Servicios Sociales e Igualdad, Madrid); Roser Anglès-Coll (Seguridad del Paciente, Hospital Universitario Vall d’Hebron, Barcelona); Daniel Arnal (Anestesiología, Hospital Universitario Fundación Alcorcón, Alcorcón, Madrid. SENSAR); Raquel Barba (Medicina Interna, Dirección, Hospital Rey Juan Carlos, Móstoles, Madrid); Isabel Casado (Urgencias extrahospitalarias, SAMUR-Protección Civil, Madrid); Fernando Casinello (Anestesiología, Fundación Jiménez Díaz, Madrid); M. José García-Sánchez (Anestesiología, Hospital Virgen de las Nieves, Complejo Hospitalario Universitario de Granada, Granada. SENSAR); Santiago García del Valle (Anestesiología, Hospital Universitario Fundación Alcorcón, Alcorcón, Madrid. SENSAR); Araceli Garrido (Medicina Familiar y Comunitaria, Centro de Salud Barrio del Pilar, Madrid); Juan I. Gómez-Arnau (Anestesiología, Hospital Universitario Fundación Alcorcón, Alcorcón, Madrid. SENSAR); Antonio González (Anestesiología, Hospital Universitario Fundación Alcorcón, Alcorcón, Madrid. SENSAR); Federico Gordo (Medicina Intensiva, Hospital Universitario del Henares, Coslada, Madrid); Sara Guila Fidel-Kinori (Psicología Clínica, Hospital Universitario Vall d’Hebron, Barcelona); Carmelo Loinaz (Cirugía General y Digestiva, Hospital Universitario 12 de Octubre, Madrid); Susana Lorenzo (Calidad, Hospital Universitario Fundación Alcorcón, Alcorcón, Madrid); M. Cruz Martin (Medicina Intensiva, Hospital Universitario de Torrejón, Torrejón de Ardoz, Madrid); Graciela Martínez-Pallí (Anestesiología, Hospital Clínic, Barcelona. SENSAR); José Joaquín Mira (Psicología de la Salud, Universidad Miguel Hernández, Alicante);Miguel Miró-Murillo (Anestesiología, Harefield Hospital, Londres, UK); Nieves Molins (Anestesiología, Bioética, Complejo Hospitalario Universitario de A Coruña. SENSAR); Dolores Monge (Gabinete Jurídico, Hospital Universitario Fundación Alcorcón, Alcorcón, Madrid); Alberto Pardo (Calidad, Cirugía General y Digestiva, Servicio Madrileño de Salud, Madrid); Silvia Ramírez-Ordóñez (Anestesiología, Hospital Universitario Fundación Alcorcón, Alcorcón, Madrid. SENSAR); Pedro Ruiz (Calidad, Cirugía General y Digestiva, Hospital Universitario 12 de Octubre, Madrid); Pinar de Santos (Anestesiología, Hospital Clínic, Barcelona. SENSAR); Rosa Suárez (Urgencias extrahospitalarias, SAMUR-Protección Civil, Madrid); Rafael Timermans (Salud Laboral, Hospital Universitario Fundación Alcorcón, Alcorcón, Madrid); Nicolás Zaballos (Anestesiología, Complejo Hospitalario de Navarra, Pamplona. SENSAR).
Pueden consultarse material y referencias adicionales en: http://sensar.org/guia-evento-adverso/