Importancia de abordar medidas para reducir los errores de medicación
La prescripción de medicamentos es hoy día la intervención médica más frecuente. Por ello, no es de extrañar que los acontecimientos adversos derivados del uso clínico de los medicamentos sean uno de los tipos más frecuentes de efectos iatrogénicos y que su estudio haya sido objeto de numerosas investigaciones.
En estudios que han analizado de forma global los acontecimientos adversos derivados de actuaciones médicas en los hospitales, los atribuidos al uso de medicamentos han ocupado, desafortunadamente, la primera o segunda posición por orden de frecuencia, antes o después de los derivados de intervenciones quirúrgicas1. Así, por ejemplo, los acontecimientos adversos por medicamentos (AAM) fueron el 19,4% del total de acontecimientos adversos registrados en el Harvard Medical Practice Study2, llevado a cabo en 51 hospitales de Nueva York; el 14,4% de los registrados en el estudio realizado por Neale et al3, en 2 hospitales de Londres, y el 23,6% de los acontecimientos adversos detectados en el Canadian Adverse Events Study4 publicado recientemente. Una constante en todos estos estudios ha sido que una proporción elevada de los acontecimientos adversos registrados resultaron ser prevenibles, es decir, se consideró que estaban causados por errores médicos.
En los últimos años se han realizado también distintos estudios dirigidos específicamente a estudiar la incidencia de los AAM y a identificar los prevenibles, que son los causados por errores de medicación (EM), y se ha comprobado que su repercusión asistencial y económica es muy elevada, tanto en el ámbito hospitalario como en el ambulatorio5-8. Los resultados del ADE Prevention Study9, que es el estudio de referencia sobre AAM en hospitales, mostraron que un 2% de los pacientes hospitalizados sufre AAM prevenibles durante su estancia hospitalaria, incrementando en 4.700 dólares el coste medio del ingreso. Una revisión más reciente de 10 estudios publicados entre 1994 y 2001 estimaba que un 1,8% (rango, 1,3-7,8%) de los pacientes hospitalizados sufre AAM prevenibles, y que los tipos de errores más frecuentes eran la prescripción de un medicamento inapropiado o de una dosis incorrecta y la falta de seguimiento de los tratamientos7.
Aunque los porcentajes anteriores podrían parecer bajos, aplicando los resultados del ADE Prevention Study9 al sistema sanitario público español y considerando que según fuentes del Ministerio de Sanidad y Consumo en el año 2001 el número de altas hospitalarias en el Sistema Nacional de Salud fue de 4.436.980, cabría prever que anualmente se producirían 80.753 casos de AAM prevenibles en los hospitales españoles, de los cuales un 20% serían potencialmente mortales y un 43%, graves10. Ello puede dar una idea de la gran trascendencia sanitaria que representan los AAM prevenibles en el ámbito hospitalario. Por este motivo, en el momento actual el desarrollo e implantación de medidas de prevención de EM es un objetivo prioritario para las administraciones sanitarias de algunos países y organismos internacionales, como la Organización Mundial de la Salud y el Consejo de Europa11-16.
Para prevenir los errores clínicos la premisa básica es enfocar su análisis desde la perspectiva de que éstos se producen porque existen fallos o defectos latentes en el sistema sanitario que lo hacen vulnerable a los errores humanos (system approach) y no por incompetencia o fallos de los individuos (person approach)17. Por ello, las estrategias de prevención de EM estriban en crear sistemas seguros de utilización de los medicamentos, provistos de dispositivos de seguridad que eviten esos fallos, de forma que sean resistentes a los posibles errores humanos. Además, es necesario crear una cultura profesional que permita aprender de los propios errores que se producen, ya que la clave para crear sistemas sanitarios seguros radica, en gran medida, en la detección y el registro de los errores que ocurren en la práctica clínica y en su análisis sistemático como errores de sistema10-14. Sólo así es posible obtener información objetiva sobre las causas o los fallos que originan los errores y desarrollar estrategias para prevenirlos y evitar sus consecuencias.
En este sentido, una de las prácticas básicas de mejora de la seguridad recomendada por numerosas organizaciones y exigida para lograr la acreditación por la Joint Commission on Accreditation of Healthcare Organizations (JCAHO)18 es el establecimiento en las instituciones sanitarias de programas internos de prevención de EM y AAM. Estos programas deben detectar y registrar los incidentes que se producen, analizar sus causas para identificar los problemas existentes en el sistema de utilización de medicamentos de la institución y adoptar medidas efectivas de reducción de EM que redunden en una mayor seguridad de los pacientes.
El objetivo de este artículo es describir de una forma esquemática las principales fases de un programa interno de notificación y prevención de incidentes por medicamentos en un hospital, destacando algunos aspectos prácticos que pueden facilitar su desarrollo e implantación.
Programa de prevención de errores de medicación
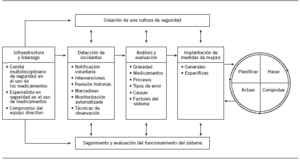
Para poder iniciar un programa de prevención de EM en un hospital es indispensable, en primer lugar, contar con la colaboración del equipo directivo de la institución y establecer la infraestructura necesaria, ya que se trata de una labor nueva a desarrollar en el centro. Se debe constituir un comité multidisciplinario, coordinado si es posible por un especialista en seguridad en el uso de los medicamentos. Este comité fomentará la creación de una cultura de seguridad en la institución y paralelamente establecerá los procedimientos necesarios para conocer, evaluar y controlar continuamente el funcionamiento del sistema de utilización de los medicamentos (fig. 1)19. Esto supone una secuencia de actuaciones que incluyen el establecimiento de métodos para detectar y determinar los errores que ocurren y, posteriormente, el análisis y evaluación de los errores detectados, para identificar las causas y los fallos existentes en el sistema. Por último, el comité implementará las medidas de mejora pertinentes y evaluará el resultado en términos de prevención de errores.
Figura 1.Fases de un plan de mejora de la seguridad y de prevención de errores de medicación (EM) (adaptado de Otero19).
Liderazgo del equipo directivo
El desarrollo y mantenimiento de un programa de mejora de la seguridad exige contar con el compromiso explícito del equipo directivo para transformar la cultura de la institución y para facilitar los recursos necesarios10,20. Si se cuenta únicamente con el interés y voluntariedad de unos pocos profesionales, no es viable mantener un programa de este tipo y sólo se lograrán cambios puntuales que no afectarán a la totalidad de la institución ni se integrarán en su cultura.
Es indispensable que el equipo directivo de la institución se implique y transmita a todos los profesionales la importancia de mejorar la seguridad en el hospital, así como demostrar su apoyo a un ambiente no punitivo. Este compromiso puede demostrarse a través de las siguientes actuaciones:
Incluir la seguridad clínica entre los objetivos de institución.
Proporcionar los recursos y la infraestructura necesaria para implantar prácticas de mejora de la seguridad.
Incorporar objetivos de seguridad en los planes anuales.
Promover en la institución una cultura no punitiva.
Evaluar periódicamente la información que se vaya obteniendo sobre las intervenciones que se lleven a cabo.
Facilitar la implementación de nuevas tecnologías.
Infraestructura: comité para la seguridad en el uso de los medicamentos
Para establecer un programa de mejora de la seguridad en el uso de los medicamentos es preciso constituir un comité multidisciplinario que desarrolle dicho programa y lleve a cabo las intervenciones de prevención de EM19,21-24. En concreto, las actividades prioritarias a desarrollar por este comité serán las recogidas en la tabla 123,24.
La composición y el número de personas que formen parte del comité dependerá de las características del hospital. Es importante que se incluyan profesionales motivados por mejorar la seguridad y que trabajen en los distintos procesos del sistema de utilización de medicamentos. Habitualmente estará integrado por farmacéuticos, médicos, enfermeras y representantes del equipo directivo. Según el hospital, podrán estar también un gestor de riesgos, un representante del Departamento de Calidad o de la Comisión de Bioética, etc. Asimismo, dependiendo de las características del centro, este comité será independiente o se podrá estructurar como grupo de trabajo dependiente de la Comisión de Farmacia y Terapéutica.
Debido a que la implantación de un programa de prevención de errores supone la realización de nuevas y múltiples actividades, es conveniente que un miembro del comité asuma la coordinación del grupo y se responsabilice de impulsar y controlar dichas actuaciones. Para ello, debe estar designado por la dirección y disponer de recursos, incluyendo la disponibilidad de tiempo.
Detección de los incidentes por medicamentos
En el ámbito hospitalario se utilizan distintos métodos para detectar los EM. Entre ellos se encuentran los siguientes:
Notificación voluntaria de incidentes.
Revisión de historias clínicas.
Registro de las intervenciones farmacéuticas.
Monitorización automatizada de señales de alerta.
Técnicas de observación.
Cabe destacar que ninguno de los métodos disponibles es capaz de detectar todos los incidentes que se pueden producir en el hospital, dada la tremenda complejidad del sistema de utilización de los medicamentos. Además, cada método presenta unas características que le hacen más conveniente para detectar errores en determinados procesos19. Así, la revisión de historias clínicas permite detectar principalmente errores de prescripción y de seguimiento, pero no de transcripción o administración, mientras que los métodos de observación son los más adecuados para detectar los errores de administración. También hay que considerar que unos métodos permiten captar sólo incidentes que causan daño a los pacientes, como ocurre con la monitorización de señales de alerta, mientras que otros suelen recoger mayoritariamente errores sin daño, como es el caso de la notificación voluntaria. Por ello, y teniendo en cuenta que los distintos procedimientos son opciones complementarias, cada hospital, dependiendo de sus características y de los medios de que disponga, debe seleccionar y adaptar en cada momento los métodos que le resulten más rentables y que le permitan identificar sus problemas y valorar el efecto de las medidas que adopte para reducir los EM y prevenir los AAM. Asimismo, hay que saber cómo interpretar los resultados que se obtengan teniendo en cuenta las características y las limitaciones propias de cada método. A continuación se comentarán ciertos aspectos de la notificación voluntaria, dado que es el método básico, y se mencionarán también brevemente los sistemas automatizados de alerta, puesto que su empleo se está promoviendo en los últimos años. El lector interesado en el tema puede consultar los resúmenes de la conferencia celebrada en Tucson en abril de 200225-31.
Notificación voluntaria de incidentes
El método básico de detección de EM en el hospital es la notificación voluntaria por parte de los profesionales sanitarios de los incidentes que observan en su práctica profesional. No sirve para determinar la frecuencia de errores29, pero es útil para descubrir fallos del sistema que no se detectarían mediante otros métodos.
Para iniciarlo el comité de seguridad tiene que definir el procedimiento que se va a seguir, lo que incluye: a) establecer el procedimiento de notificación; b) especificar muy claramente el circuito de notificación y delimitar las responsabilidades de los distintos profesionales, y c) definir la terminología y el tipo de incidentes que se van a comunicar.
El procedimiento de notificación debe ser muy sencillo y fácilmente accesible para facilitar la notificación. Conviene ofrecer varias posibilidades (impreso, comunicación vía telefónica, etc.), una de ellas, siempre que sea posible, la comunicación vía intranet. La figura 2 recoge el impreso elaborado por el Grupo Ruiz-Jarabo 2000 para la notificación de incidentes por los profesionales32 y la figura 3 recoge el sistema para la notificación de incidentes a través de la intranet utilizado en el Hospital Clínic de Barcelona33. Es conveniente también que los datos necesarios para notificar por los profesionales sean los mínimos, aunque posteriormente, si es necesario, se recabe la información para completar el análisis del error. En cualquier caso, sea cual sea el sistema utilizado, lo que es de crucial importancia es garantizar la confidencialidad de la información.
Figura 2.Impreso elaborado por el Grupo de trabajo Ruiz-Jarabo 2000 para la notificación voluntaria de incidentes por los profesionales sanitarios en el hospital32.
Figura 3.Sistema de notificación de incidentes a través de la intranet del Hospital Clínic de Barcelona33.
En cuanto al circuito que debe seguir la comunicación, es conveniente que las notificaciones se centralicen en el Servicio de Farmacia y se canalicen hacia miembros concretos del comité, quienes se encargarán de recabar la información que se precise para analizar el incidente. Esta información se analizará y se registrará disociando cualquier dato que posibilite la identificación del paciente18. No hay que olvidar que lo que interesa conocer es dónde se produjo el error, así como las causas y circunstancias que posibilitaron que se produjera el error.
Por lo que se refiere al tipo de incidentes que interesa se notifiquen, la tendencia actual es promover la comunicación de todo tipo de errores, tanto errores con daño como también AAM potenciales y otros errores sin daño, aunque después se clasifiquen por categoría de gravedad en orden a priorizar las medidas de prevención a tomar. De hecho, se tiende más a comunicar errores que no han causado daño34,35. Asimismo, es importante informar a los profesionales sobre lo que se entiende por EM, ya que en muchos casos los EM no se notifican porque no se perciben como tales34,36,37.
La principal ventaja de este método radica en que requiere pocos medios. Su principal inconveniente reside en que depende de la voluntad de notificar de los profesionales sanitarios y está condicionado por la cultura de seguridad de la institución29, por lo que su eficacia es muy baja, sobre todo para detectar AAM. Por ello, conviene motivar a los profesionales para incentivar la notificación. De vez en cuando es conveniente realizar alguna acción a modo de recordatorio o establecer algún sistema de comunicación periódico que haga percibir a los profesionales sanitarios la utilidad de estos programas. En la figura 4 puede observarse la evolución del número de notificaciones en el Hospital Clínic de Barcelona, desde que inició el programa en el 2001 hasta diciembre de 2003. En el primer año de implantación se consiguió un número muy elevado de notificaciones, y a partir del segundo año el número fue descendiendo hasta estabilizarse. Aun así, dependiendo de algunas intervenciones puntuales, se apreciaron ligeros aumentos de las notificaciones en períodos muy cortos, que se consideraron anecdóticos, pero se consiguió mantener el programa. Las intervenciones consistieron en un envío masivo y personalizado de un tríptico informativo sobre el programa y la realización de una encuesta sobre el conocimiento de la existencia del programa38.
Figura 4.Evolución del número de notificaciones de errores de medicación recibidas en el programa del Hospital Clínic desde el inicio del programa hasta diciembre de 2003 (n = 2.162 notificaciones).
Monitorización de señales de alerta de acontecimientos adversos
Consisten en la incorporación en los sistemas informáticos del Servicio de Farmacia de aplicaciones específicas para detectar AAM, sea en el sistema de dispensación de medicamentos en dosis unitarias o mejor, si se dispone, en los programas de prescripción electrónica asistida. El requisito es disponer del perfil de la medicación del paciente. Este método permite detectar AAM, pero no es válido para detectar EM y AAM potenciales26,31.
Estas aplicaciones lo que hacen es buscar determinadas señales o marcadores que pueden ser sospechosos de que haya ocurrido un AAM (tabla 2)21,39,40. Los más habituales son: nombres de medicamentos usados para tratar AAM o de algunos antídotos, valores anormales de concentraciones séricas de fármacos o de ciertas pruebas analíticas y combinaciones de nombres de medicamentos y de pruebas analíticas41-43. Las versiones más sencillas pueden ser implementadas para trabajar con los datos de farmacia o de laboratorio por separado, pero la capacidad de detectar AAM aumenta si se unen ambas bases de datos41. Las aplicaciones más avanzadas incluyen también la búsqueda de combinaciones de textos de posibles síntomas alertantes de toxicidad y fármacos o grupos farmacológicos frecuentemente implicados en su aparición44,45.
La gran ventaja de estos sistemas radica en que se pueden utilizar no sólo para detectar AAM, sino también para prevenirlos41,45. Así, dependiendo de la aplicación, es posible detectar y corregir errores de prescripción que podrían dar lugar a la aparición de AAM (prevención primaria), por ejemplo, identificando a los pacientes que tengan prescrita una dosis inapropiada o un medicamento inapropiado en función de sus características fisiopatológicas. Otras aplicaciones, como las que monitorizan la aparición de determinados efectos adversos alertantes y medicamentos asociados a éstos, permiten también detectar precozmente los AAM antes de que hayan llegado a producir el máximo daño y evitar una toxicidad mayor (prevención secundaria), por ejemplo, detección de convulsiones en pacientes en tratamiento con imipenem o quinolonas.
Estos sistemas han demostrado ser bastante eficientes para detectar y prevenir AAM, con un menor coste que la revisión de historias26, por lo que es previsible que con el tiempo se vayan incorporando a la práctica hospitalaria y sean una herramienta fundamental para detectar y reducir los AAM.
Análisis y evaluación de los errores de medicación
Una vez detectado un EM, por cualquiera de los métodos mencionados en el apartado anterior, debe realizarse su análisis desde la perspectiva del sistema, es decir, como fallo del sistema y no de los individuos implicados46. Este análisis debe efectuarlo un grupo evaluador del comité de seguridad que recabará más información si es preciso y la analizará con el fin determinar las causas y los factores contribuyentes del error.
El análisis de los EM incluye fundamentalmente los siguientes aspectos:
Gravedad de sus posibles consecuencias para el paciente.
Medicamentos implicados.
Proceso de la cadena terapéutica donde se originan.
Tipos de problemas que han sucedido.
Causas y factores que han contribuido a su aparición.
Es decir, interesa conocer qué, cómo y dónde ocurrió el error y comprender por qué sucedió, para recomendar acciones que eviten que vuelva a ocurrir.
En España se dispone de una Taxonomía de errores de medicación que proporciona un lenguaje estandarizado y una clasificación estructurada de los EM para su análisis y registro, y que incluye todos los aspectos indicados anteriormente. Un grupo de trabajo constituido por facultativos de varios centros hospitalarios del país (Grupo Ruiz-Jarabo 2000)47 elaboró este documento. En concreto, se adaptó la taxonomía del NCCMERP48 a las características de los sistemas de utilización de medicamentos españoles.
El primer aspecto de los EM que interesa determinar es la gravedad de sus consecuencias en los pacientes, ya que es un criterio decisivo a la hora de establecer prioridades de actuación. La taxonomía del NCCMERP, adoptada por el Grupo Ruiz-Jarabo 200047, actualiza la clasificación en categorías de gravedad propuesta por Hartwig et al49, que se recoge en la tabla 3. Incluye 9 categorías de gravedad diferentes, de la A a la I, que a su vez se agrupan en 4 niveles o grados principales de gravedad: error potencial o no error (categoría A), error sin daño (categorías B, C y D), error con daño (categorías E, F, G y H) y error mortal (categoría I).
Con respecto a los medicamentos, interesa conocer cuáles son los que generan riesgos en la institución. Además, se ha comprobado que un número limitado de medicamentos que se denominan "medicamentos de alto riesgo" presentan una probabilidad elevada de causar daños graves o incluso mortales en caso de que se produzcan errores en su utilización50. Incluyen: insulina, opiáceos, heparina, sales de potasio inyectables, cloruro sódico a concentraciones superiores al 0,9%, agentes citostáticos, agonistas adrenérgicos, calcio y magnesio intravenosos, hipoglucemiantes orales, lidocaína, bloqueadores neuromusculares y anticoagulantes orales. Estos fármacos constituyen un grupo sobre el que, independientemente de otros posibles errores que se detecten en un hospital, interesa tomar medidas de control y prevención de EM.
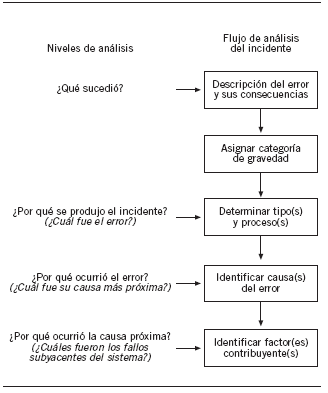
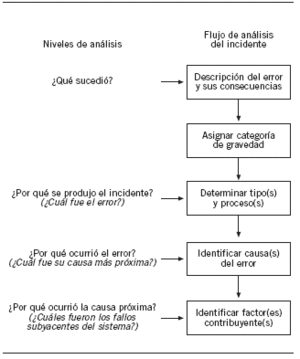
El análisis de los EM debe tratar de llegar a conocer por qué ocurrieron los errores, es decir, identificar las causas y los fallos o puntos débiles del sistema que los originaron, para desarrollar medidas para subsanarlos22,46. El primer estudio que abordó el análisis de las causas de los EM desde la perspectiva del sistema fue el ADE Prevention Study, ya mencionado anteriormente9,46. En este estudio, Leape et al46 propusieron seguir una metodología para analizar los EM que consiste en hacerse 3 preguntas para contestar a "tres porqués". Es lo que denominaron la "búsqueda del tercer porqué" (fig. 5). La primera pregunta es plantearse por qué se produjo el incidente, es decir, ¿cuál fue el error? Esta pregunta permite conocer en qué proceso se generó el incidente y el/los tipo(s) de errores que se han producido. Por ejemplo, si a un paciente con función renal deteriorada se prescribe y administra imipenem a una dosis superior a la que precisa y, como consecuencia, sufre una convulsión, al analizar el error la primera pregunta sería: ¿Por qué ocurrió el acontecimiento adverso?, y la respuesta sería porque recibió una dosis elevada. Se consideraría un error de "prescripción" y se tipificaría como "dosis mayor de la correcta". Un aspecto importante que hay que considerar es que a un incidente se le puede asignar varios tipos de errores, debido a la complejidad inherente a muchos incidentes por medicamentos. La taxonomía española considera 15 tipos de EM y diferencia varios subtipos, para describir mejor algunos de los errores, fundamentalmente los relacionados con la prescripción, ya que son los asociados con mayor frecuencia a los AAM prevenibles47.
Figura 5.Análisis de los errores de medicación: la búsqueda del tercer porqué19.
La segunda pregunta radica en formularse por qué ocurrió el error, es decir, ¿cómo pudo haber ocurrido?, ¿cuál fue la causa más próxima?, entendiendo como "causa próxima" la razón aparente por la que a primera vista ocurrió el error. Por ejemplo, en el caso anterior, la causa próxima pudo ser que el prescriptor no conocía la función renal del paciente o bien que desconocía que era preciso ajustar la dosis del medicamento en pacientes con función renal deteriorada, etc. Las causas de los EM son muy complejas y en muchos casos, como ocurría con los tipos, se puede atribuir más de una causa a un incidente.
La tercera pregunta consiste en buscar por qué se produjo la causa próxima, es decir, ¿cuáles fueron los fallos subyacentes en el sistema?, y permite detectar los puntos débiles del sistema relacionados con la organización, procedimientos de trabajo, medios técnicos, condiciones de trabajo, etc. Siguiendo con el caso anterior, la falta de información sobre la función renal del paciente pudo deberse a que los sistemas de información del hospital eran deficientes y no se disponía de información crítica sobre el paciente en los lugares donde se necesitaba, mientras que el desconocimiento de las características del medicamento pudo estribar en que se trataba de un medicamento que habitualmente no manejaba y no disponía de información accesible sobre él, o pudo ocurrir que efectuara la prescripción un médico que habitualmente no atendía a este tipo de pacientes, pero lo hizo por ser un día festivo y no haber suficiente personal. En resumen, la pregunta básica es ¿por qué ocurrió? y se hará hasta llegar a comprender las causas del incidente.
Una vez analizados los EM, el comité evaluará detenidamente las posibles medidas que interesa adoptar en la institución para prevenirlos. Además, los EM que puedan ser de interés general para otros centros pueden ser comunicados voluntariamente al programa nacional de notificación. En España, el que mantiene el ISMP-España con el apoyo de la Agencia Española de Medicamentos y Productos Sanitarios51. De esta manera, se colaborará a que otras instituciones puedan también tomar medidas para evitar que ocurran errores similares.
Este tipo de análisis, que permite llegar a las causas del sistema que motivaron el error, se denomina "análisis de las causas de raíz" (root-cause analysis; RCA), pero, como se ha mencionado, se efectúa después de que haya sucedido el incidente. En la actualidad, se propone dar un paso más allá y emplear técnicas anticipativas o inductivas de análisis de riesgos para identificar y prevenir los incidentes antes y no después de que ocurran52,53. La Veterans Health Administration (VHA) y la JCAHO son organizaciones pioneras en adaptar al sector sanitario estas técnicas que se han utilizado en sectores industriales. El "Análisis de los Modos de Fallo y de sus Efectos" (AMFE) (Failure Mode and Effect Analysis; FMEA) es un método que analiza de forma estructurada y sistemática todos los posibles modos de fallo de un nuevo producto o procedimiento e identifica el efecto resultante de éstos en el sistema, con el fin de detectar los problemas que necesitan ser mejorados para asegurar su fiabilidad y seguridad54. La VHA hizo una adaptación de esta técnica para utilizar en sus centros asistenciales a la que denomina HFMEA (Healthcare Failure Mode and Effect Analysis)52.
Implantación de medidas de prevención de errores de medicación
La implantación de medidas de mejora y el seguimiento de sus resultados es evidentemente el paso fundamental de los programas de prevención de EM. Numerosas organizaciones con experiencia han propuesto prácticas o recomendaciones para mejorar la seguridad del uso de los medicamentos24,55. Cada institución, en función de los fallos que detecte en su sistema de utilización de medicamentos, debe introducir y adaptar a sus características específicas las prácticas que considere más idóneas para corregir aspectos concretos de los diferentes procesos de prescripción, dispensación, administración, etc. (tabla 4).
Es conveniente que el comité establezca un orden de prioridades de las medidas que interesa abordar en la institución con el fin de lograr el mayor beneficio posible. Los proyectos a iniciar se pueden priorizar teniendo en cuenta que reúnan uno o más de los siguientes criterios39:
Alto impacto en la prevención de los EM más graves (p. ej., medidas de prevención de EM con medicamentos de alto riesgo o en poblaciones de alto riesgo).
Alto impacto en la prevención de los EM más frecuentes.
Obtención de resultados cuantificables o importantes antes de transcurridos 3 años.
Resolución de varios problemas de EM al mismo tiempo.
Contribución a la formación de los profesionales sobre prevención de EM.
Evidencia demostrada sobre su efectividad para reducir los EM.
Una vez que el comité de seguridad haya tomado la decisión sobre alguna medida en concreto a adoptar en el centro, es esencial que desarrolle un plan de acción y se evalúen los resultados. Para diseñar, probar e implementar estas medidas de mejora puede utilizarse un procedimiento en 4 etapas denominado ciclo de Shewart y Deming o ciclo PDCA (planificar-hacer-comprobar-actuar), con el fin de valorar los resultados de la introducción de esta nueva medida a pequeña escala, ya que todas las mejoras requieren cambios, pero no todos los cambios se traducen en mejoras18,21,56. El procedimiento consiste en desarrollar en una primera etapa un plan para probar y evaluar la nueva iniciativa (planificar), después hacer una prueba a pequeña escala, registrando los problemas que puedan presentarse (hacer), a continuación comprobar y analizar los efectos de la acción (comprobar) y, por último, determinar las posibles modificaciones a realizar e implementar la nueva medida por completo en todo el hospital o en donde vaya dirigida (actuar).
Finalmente, cabe resaltar que es preciso establecer un sistema para registrar convenientemente toda la información recogida y analizada sobre los EM, incluidas las medidas que se ha propuesto establecer para prevenirlos. Además, un aspecto clave para dar continuidad al programa es informar periódicamente a los profesionales de los resultados obtenidos, con el fin de que se sientan partícipes del programa y perciban el valor de comunicar los incidentes.
Discusión
Los cambios que se precisan para mejora la seguridad son más culturales que técnicos57. Por ello, la implantación de un programa de este tipo es un proceso difícil que avanza muy lentamente. Se requiere cierto tiempo para concienciar a los profesionales y habituarlos en la notificación. Nuestra cultura y forma de ser predispone a las personas a ocultar los errores. Es nuestro objetivo lograr este cambio cultural, en el que debe incorporarse como práctica habitual comunicar cualquier incidente relacionado con el uso de los medicamentos, y es responsabilidad del equipo directivo de la institución apoyar en todo momento este esfuerzo continuado para mejorar la seguridad clínica. Debemos insistir y, sobre todo, ser cautos en la difusión de los resultados. Si no se utiliza correctamente la información, puede producir daño a las personas, los servicios o instituciones, y en consecuencia producir un efecto totalmente contrario al inicialmente deseado. Hay que tener siempre presente que quien no comunica no significa que no observe que se producen errores y quien más comunica no significa que sea el que peor trabaja.