Cuantificar, describir el perfil de prescripción y valorar la adecuación del tratamiento con antiinflamatorios no esteroideos (AINE) en la población diabética de una zona básica de salud.
Material y métodosEstudio descriptivo, transversal, dirigido a una población diana de 2.795 pacientes diagnosticados de diabetes mellitus. Los datos se obtuvieron de la historia clínica informatizada de una muestra de 380 individuos. La adecuación del tratamiento se valoró siguiendo las recomendaciones propuestas por las sociedades españolas de Reumatología, Cardiología y Gastroenterología.
ResultadosSe prescribieron AINE al 28,9% de los pacientes. Los más utilizados fueron ibuprofeno, naproxeno y dexketoprofeno con una dosis diaria definida por habitante y día de 35,3; 17,2 y 13,2, respectivamente. Se recetaron menos AINE en pacientes con antecedentes de enfermedad renal crónica y con riesgo cardiovascular alto, mientras que en aquellos con riesgo gastrointestinal elevado se utilizaron más frecuentemente. La prescripción se consideró adecuada en el 46,5% de los pacientes diabéticos. Las causas principales de uso inadecuado fueron: la prescripción de AINE cuando deberían ser evitados (25,2%) y la utilización de otros AINE cuando el que estaba indicado era naproxeno (20,6%).
ConclusionesPrescribimos mayoritariamente los AINE con menor riesgo cardiovascular. El tratamiento es inadecuado en más de la mitad de los pacientes. Deberíamos evitar su prescripción cuando el riesgo cardiovascular y sobre todo el riesgo gastrointestinal del paciente así lo aconseje, y no utilizar otros AINE cuando el indicado es naproxeno.
The aim of this study was to quantify and describe the prescription profile, as well as to assess the adequacy of treatment with non-steroidal anti-inflammatory drugs (NSAIDs) in the diabetic population of a health district.
Material and methodsThis is a descriptive, cross-sectional study aimed at a target population of 2,795 diabetic patients. Data were collected from the computerised clinical records of a sample of 380 individuals. The adequacy of treatment was assessed using the recommendations proposed by the Spanish societies of Rheumatology, Cardiology and Gastroenterology.
ResultsMore than one-quarter (28%) of the diabetic patients received treatment with NSAIDs. The most commonly used ones were ibuprofen, naproxen, and dexketoprofen, with a defined daily dose per 1,000 inhabitants per day of 35.3, 17.2, and 13.2, respectively. In patients with a history of chronic kidney disease and cardiovascular high risk, fewer NSAIDs were prescribed, while they were used most frequently in patients with a risk for gastrointestinal adverse events. The prescription was considered adequate in 46.5% of diabetic patients. The main causes of inappropriate use were the inadequate prescription of NSAIDs (25.2%), and the use of any NSAID other than naproxen (20.6%).
ConclusionsThe most prescribed NSAIDs were those showing a low cardiovascular risk profile. Treatment with NSAIDs was inadequate in more than half of the patients. Risk factors for cardiovascular, and especially gastrointestinal, events must be considered in order to avoid its use when not indicated, as well as the use of any NSAIDs other than naproxen.
Los antiinflamatorios no esteroideos (AINE) componen un extenso grupo de fármacos con estructuras químicas muy distintas y no necesariamente relacionadas entre sí, que poseen propiedades analgésicas, antipiréticas y antiinflamatorias. La población diana a la que van dirigidos es extensa y heterogénea, ya que están indicados en una amplia variedad de dolencias que, a su vez, presentan una alta prevalencia. Por tanto, constituyen uno de los grupos farmacológicos más utilizados y de mayor consumo en España: durante el año 2010 alcanzaron el tercer puesto en número de envases, por detrás de los inhibidores de la bomba de protones y los inhibidores de la 3-hidroxi-3-metilglutaril-coenzima A reductasa1. Según el último informe elaborado por la Agencia Española de Medicamentos y Productos Sanitarios, el consumo de AINE en nuestro país ha pasado de 38,7 dosis diarias definidas por 1.000 habitantes y día (DHD) en el año 2000, a 49 DHD en el año 2012, lo que supone un incremento del 26,5%. Sin embargo, desde el año 2009 se observa una tendencia hacia la disminución del consumo total2.
El Comité de Medicamentos de Uso Humano de la Agencia Europea de Medicamentos emitió un informe en octubre de 2006 en el que se hacía referencia a la existencia de nuevos datos sobre los riesgos cardiovasculares (RCV) de tipo aterotrombótico de los AINE tradicionales3. Así, hoy se considera que todos los AINE, en mayor o menor grado, se asocian a un incremento del riesgo gastrointestinal (RGI) y RCV. Con respecto al RCV, en un metaanálisis publicado en 2011 se concluye que dicho riesgo debe estimarse al prescribir cualquier AINE y que la utilización de naproxeno parece la opción más segura4. Un resultado similar se obtuvo en otro metaanálisis publicado en 2013, donde se puso de manifiesto que el elevado RCV de diclofenaco a altas dosis es similar al mostrado por los inhibidores selectivos de la enzima ciclooxigenasa 2 (COXIB), mientras que naproxeno no incrementaba dicho riesgo. En lo referente al RGI, aunque todos los AINE lo multiplican de 2 a 4 veces, el grupo de los COXIB es el que muestra un riesgo más bajo5. Por lo tanto, sería recomendable estratificar el RGI y el RCV previamente a la prescripción de un AINE.
Los factores de RGI identificados más importantes son: edad mayor de 60 años, historia de úlcera péptica complicada o no, uso concomitante de AINE con ácido acetilsalicílico o 2 AINE, y comorbilidad grave. Para Peng et al., la diabetes representa un factor de riesgo independiente para presentar un episodio de hemorragia digestiva alta, por afección ulcerosa6. Por su parte, en Europa, para la estratificación del RCV se utiliza el modelo Systematic Coronary Risk Evaluation (SCORE), recomendado por la tercera Task Force conjunta de Prevención Cardiovascular en la Práctica Clínica7. Otros factores identificados que incrementan dicho riesgo son la enfermedad cardiovascular previa, la diabetes y la enfermedad renal crónica (ERC).
En los pacientes diagnosticados de diabetes concurren algunos de los factores de riesgo mencionados anteriormente: la diabetes en sí misma, la edad media de los pacientes diabéticos se sitúa alrededor de los 68 años8–10, suelen ser personas con comorbilidad importante6,10, con frecuencia tienen indicado el tratamiento con ácido acetilsalicílico en prevención primaria y secundaria de la enfermedad cardiovascular11,12, y aproximadamente un 20% de los diabéticos presentan ERC10,13. Por otra parte, el uso de AINE en pacientes diabéticos se ha asociado a un incremento tanto en el número de ingresos hospitalarios14 como en el riesgo de aumentar los niveles de hemoglobina glucosilada (HbA1c), independientemente de la comorbilidad del paciente15.
En nuestro país se ha publicado recientemente un documento de consenso para una prescripción segura de AINE, elaborado por expertos de 3 sociedades científicas: la Sociedad Española de Reumatología, la de Gastroenterología y la de Cardiología. En dicho documento se recogen una serie de aspectos centrados en la eficacia y la seguridad cardiovascular y gastrointestinal de dichos fármacos en la población general, y los autores proponen un algoritmo de recomendaciones para una prescripción segura de los mismos, estratificando a los pacientes según su RGI y RCV16.
Con nuestro estudio pretendíamos cuantificar el uso de los AINE, describir su perfil de prescripción y valorar la adecuación del tratamiento con este grupo farmacológico en la población diabética de nuestra zona básica de salud, utilizando como herramienta el algoritmo propuesto en el documento de consenso citado anteriormente.
Material y métodosEl estudio se ha realizado en el Centro de Salud Infante D. Juan Manuel de Murcia, que atiende a una población urbana de 32.526 pacientes mayores de 14 años, distribuida en 24 cupos médicos de atención primaria. En cuanto al diseño, planteamos un estudio descriptivo y transversal, dirigido a una población diana de 2.795 pacientes mayores de 14 años, diagnosticados de diabetes mellitus. Fueron excluidos los diabéticos con menos de un año de evolución, las pacientes diagnosticadas de diabetes gestacional, los pacientes fallecidos, los que se trasladaron a otra zona básica de salud y aquellos que no consultaron con su médico durante el periodo analizado. De igual forma, se excluyeron los pacientes a los que se les prescribió AINE en otro nivel asistencial (Urgencias, oficinas de farmacia, decisión propia, etc.)
La muestra se seleccionó de forma aleatoria, sistemática, calculándose el tamaño de la misma (n=380) para conseguir una precisión del 5%, en la estimación de una proporción mediante un intervalo de confianza asintótico normal con corrección para poblaciones finitas al 95% bilateral, asumiendo que la proporción esperada es del 50%, con un porcentaje estimado de abandonos del 10%.
Los datos fueron obtenidos, por personas ajenas a los cupos, de los registros realizados en las historias clínicas informatizadas mediante el programa Organización y Management Informático de la Atención Primaria, durante el año 2013. Además de las variables demográficas de edad y sexo se recogieron otras variables relacionadas con la diabetes, como el tipo de diabetes, el tiempo de evolución, el tratamiento, la comorbilidad y el valor de HbA1c. El resto de las variables estaban relacionadas con la prescripción: número de fármacos, prescripción de AINE, indicación terapéutica y número de envases, interacciones farmacológicas, prescripción de antiagregantes, corticoides y/o anticoagulantes.
Las interacciones farmacológicas se clasificaron en 4 categorías, según su gravedad, tal y como se describe en la tabla 1.
Clasificación de las interacciones farmacológicas según su gravedad
| Nivel de gravedad | Definición |
|---|---|
| I | Interacciones que pueden producir un efecto adverso leve y con escasa probabilidad de afectar excesivamente o de incapacitar a la mayoría de pacientes |
| II | Interacciones que pueden causar malestar o incapacitar parcialmente al paciente, con pocas probabilidades de representar un riesgo para la vida o de producir efectos a largo plazo |
| III | Interacciones que pueden incapacitar totalmente al paciente, o que pueden producirle una lesión permanente o poner en peligro su vida |
| IV | Interacciones predecibles, utilizar como último recurso aunque no existen suficientes evidencias |
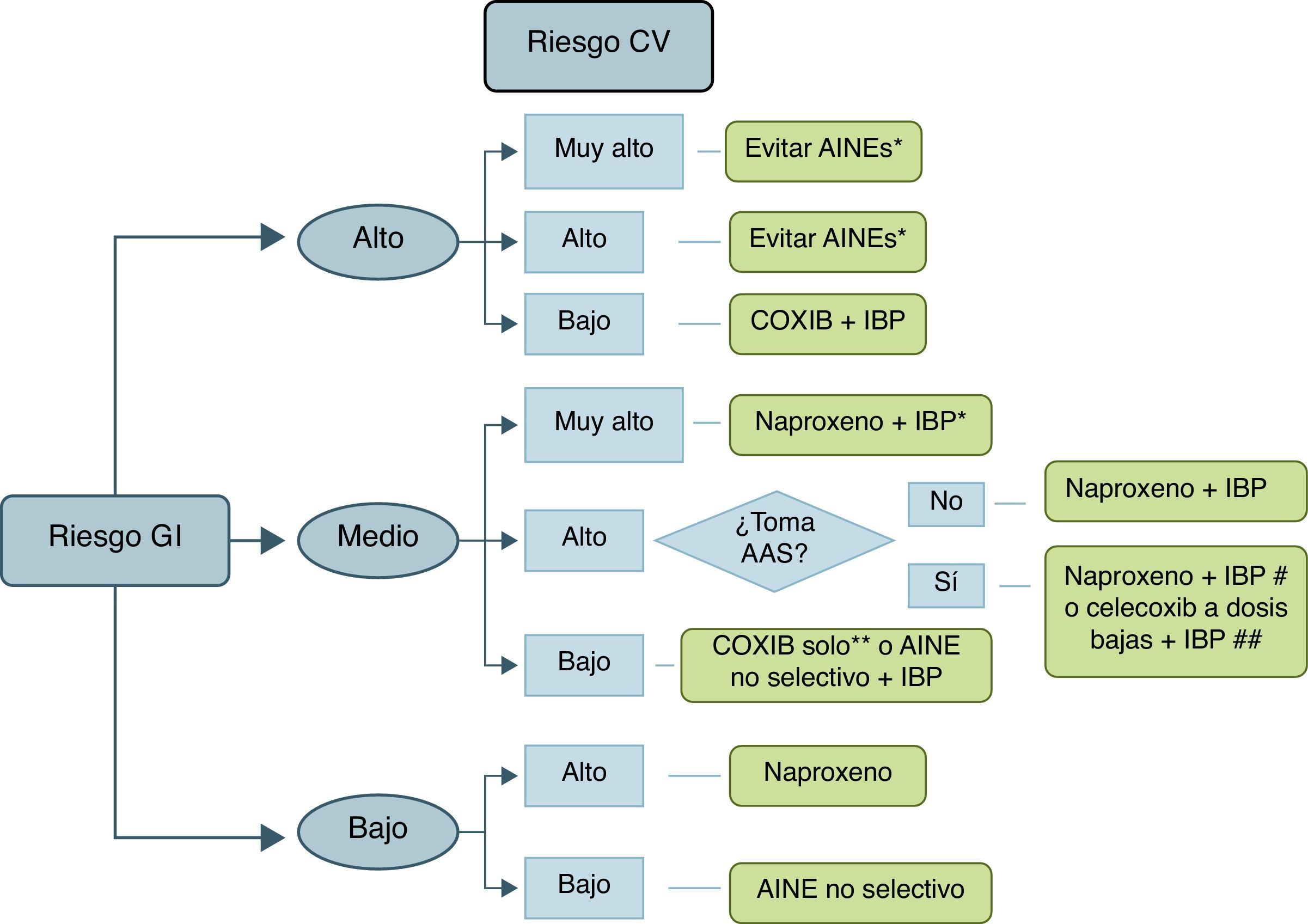
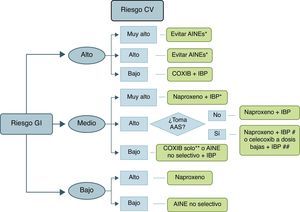
Con el fin de estratificar a los pacientes según su RGI y RCV se utilizó la clasificación reflejada en la tabla 2. Una vez realizada la estratificación, para valorar la adecuación del tratamiento con AINE en este tipo de pacientes se empleó como herramienta el algoritmo reflejado en la figura 1. Realizamos una prueba piloto con el objetivo de unificar los criterios de evaluación antes de iniciar la recogida de datos definitiva, en la que se examinaron 25 historias clínicas por evaluador. Tras el análisis de las mismas, los evaluadores expusieron, en una reunión conjunta, las dudas planteadas en cada uno de los casos, y tras una deliberación se decidió la actuación más idónea a la hora de clasificar a los pacientes según su RCV y RGI, así como en la valoración de la adecuación del tratamiento. Una vez finalizada la recogida de datos del estudio se volvieron a revisar, mediante puesta en común, los casos en los que el evaluador tuvo dudas a la hora de clasificar al paciente.
Evaluación del riesgo cardiovascular y gastrointestinal
| Evaluación del riesgo cardiovascular |
| Muy alto |
| 1. Enfermedad cardiovascular documentada, infarto de miocardio previo, síndrome coronario agudo previo, revascularización coronaria, otros procedimientos de revascularización arterial, accidente cerebrovascular y enfermedad arterial periférica |
| 2. Diabetes mellitus tipo 2 o tipo 1 asociada a daño en órganos diana |
| 3. Enfermedad renal crónica moderada-grave (FG estimado<60ml/min/1,73m2) |
| 4. SCORE≥10% |
| Alto |
| 1. Algún factor de riesgo individual marcadamente elevado, hipercolesterolemia familiar, o hipertensión arterial grave |
| 2.SCORE≥5% y<10% |
| Moderado |
| SCORE≥1% y<5% |
| Bajo |
| SCORE<1% y ausencia de otros factores de riesgo |
| Evaluación del riesgo gastrointestinal |
| Alto |
| 1. Antecedentes de úlcera péptica complicada |
| 2. Empleo de anticoagulantes |
| 3. Combinación de≥2 factores de riesgo restantes |
| Moderado |
| Pacientes no anticoagulados ni con antecedentes de úlcera péptica complicada, pero que presentan algún factor de riesgo aislado |
| Bajo |
| Paciente sin factores de riesgo. No toma ácido acetilsalicílico |
| Factores de riesgo aceptados: edad>60 años, historia de úlcera péptica, uso concomitante de AINE o COXIB con ácido acetilsalicílico, clopidogrel, corticoides o inhibidores de la recaptación de la serotonina; dosis altas de AINE o toma de dos AINE, comorbilidad grave |
AINE: antiinflamatorios no esteroideos; COXIB: inhibidores selectivos de la enzima ciclooxigenasa 2; FG: filtrado glomerular; SCORE: Systematic Coronary Risk Evaluation.
Fuente: Lanas et al.16
Algoritmo de recomendaciones para el uso de AINE según el riesgo cardiovascular y gastrointestinal.
AAS: ácido acetilsalicílico; COXIB: inhibidores selectivos de la enzima ciclooxigenasa 2; CV: cardiovascular; GI: gastrointestinal; AINE: antiinflamatorios no esteroideos; IBP: inhibidor de la bomba de protones.
*En caso necesario naproxeno+IBP o celecoxib a dosis bajas (200mg/24h)±IBP el menor tiempo posible en ambos casos.
**Datos más consistentes para celecoxib que para etoricoxib.
#Naproxeno debe tomarse 2h antes del AAS. Si se toma AAS con cubierta entérica las posibilidades de interacción son mayores.
##Si existe episodio cardiovascular previo, la European Medicines Agency y la Agencia Española del Medicamento contraindican esta opción por el momento.
Se asume que los pacientes con riesgo cardiovascular muy alto deben estar en tratamiento con AAS. Por ello, en el grupo de bajo riesgo gastrointestinal no se contempla muy alto riesgo cardiovascular, pues al estar con AAS, su riesgo gastrointestinal es ya intermedio como mínimo.
Fuente: Lanas et al.16
Consideramos correctamente tratados tanto a los diabéticos que no recibieron este tipo de fármacos cuando se desaconsejaba su uso, por el RCV y/o RGI que presentaba el paciente, como a los que se les prescribió algún tipo de AINE cumpliendo con las recomendaciones del algoritmo terapéutico.
Definimos a un paciente como polimedicado cuando recibe 5 o más tratamientos farmacológicos de forma crónica (durante 3 o más meses).
En relación con el análisis estadístico, además de la estimación de medias y proporciones, se utilizó el test de la chi2 para el análisis comparativo de variables cualitativas independientes y el test de la T de Student para variables cuantitativas. Para el contraste de hipótesis se fija un riesgo alfa de 0,05.
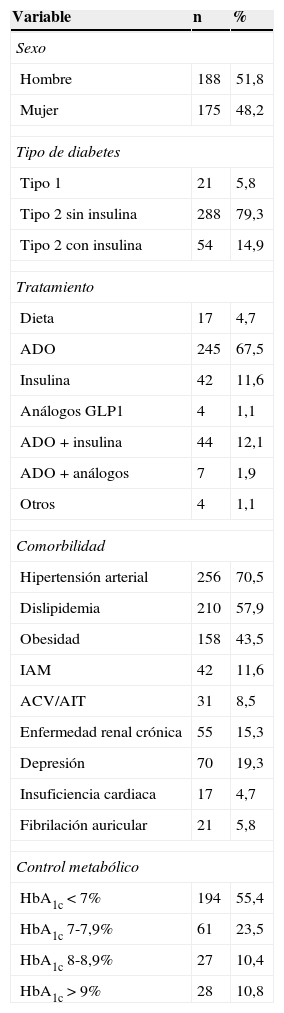
ResultadosLa edad media de los pacientes incluidos en el estudio se situó en 67,4±12,9 años. Observamos un ligero predominio del sexo masculino (51,8%), siendo el tiempo de evolución medio de la enfermedad de 8,1±4,9 años. Más de la mitad de los pacientes mantenían un control metabólico adecuado de su diabetes (tabla 3), alcanzándose una HbA1c media de 7,03±1,62% en el total de pacientes. Las patologías que más frecuentemente se asociaron a la diabetes fueron la hipertensión arterial (70,5%) y la dislipidemia (57,9%). El resto de las variables clínicas relacionadas con la diabetes se hallan representadas en la tabla 3.
Variables demográficas y asociadas a la diabetes
| Variable | n | % |
|---|---|---|
| Sexo | ||
| Hombre | 188 | 51,8 |
| Mujer | 175 | 48,2 |
| Tipo de diabetes | ||
| Tipo 1 | 21 | 5,8 |
| Tipo 2 sin insulina | 288 | 79,3 |
| Tipo 2 con insulina | 54 | 14,9 |
| Tratamiento | ||
| Dieta | 17 | 4,7 |
| ADO | 245 | 67,5 |
| Insulina | 42 | 11,6 |
| Análogos GLP1 | 4 | 1,1 |
| ADO+insulina | 44 | 12,1 |
| ADO+análogos | 7 | 1,9 |
| Otros | 4 | 1,1 |
| Comorbilidad | ||
| Hipertensión arterial | 256 | 70,5 |
| Dislipidemia | 210 | 57,9 |
| Obesidad | 158 | 43,5 |
| IAM | 42 | 11,6 |
| ACV/AIT | 31 | 8,5 |
| Enfermedad renal crónica | 55 | 15,3 |
| Depresión | 70 | 19,3 |
| Insuficiencia cardiaca | 17 | 4,7 |
| Fibrilación auricular | 21 | 5,8 |
| Control metabólico | ||
| HbA1c<7% | 194 | 55,4 |
| HbA1c 7-7,9% | 61 | 23,5 |
| HbA1c 8-8,9% | 27 | 10,4 |
| HbA1c>9% | 28 | 10,8 |
ACV: accidente cerebrovascular; ADO: antidiabéticos orales; AIT: accidente isquémico transitorio; GLP1: péptido similar al glucagón tipo 1; HbA1c: hemoglobina glucosilada; IAM: infarto agudo de miocardio.
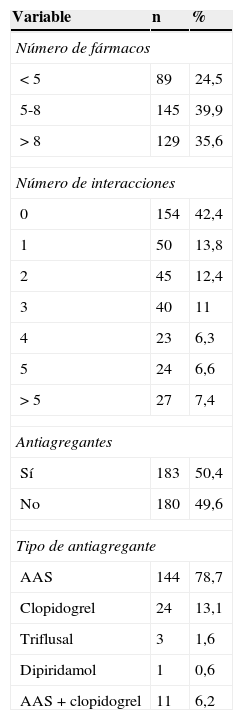
Cumplieron el criterio de polimedicados el 73% de los diabéticos (tabla 4), prescribiéndose de forma crónica una media de 7,2±3,6 fármacos por paciente. De ellos, el 57,6% presentó alguna interacción farmacológica en su tratamiento, objetivándose una media de 1,8±2,5 interacciones por paciente. Todas ellas fueron de gravedad i y el 14,6% de las mismas estuvieron relacionadas con la prescripción de AINE.
Variables relacionadas con la prescripción
| Variable | n | % |
|---|---|---|
| Número de fármacos | ||
| <5 | 89 | 24,5 |
| 5-8 | 145 | 39,9 |
| >8 | 129 | 35,6 |
| Número de interacciones | ||
| 0 | 154 | 42,4 |
| 1 | 50 | 13,8 |
| 2 | 45 | 12,4 |
| 3 | 40 | 11 |
| 4 | 23 | 6,3 |
| 5 | 24 | 6,6 |
| >5 | 27 | 7,4 |
| Antiagregantes | ||
| Sí | 183 | 50,4 |
| No | 180 | 49,6 |
| Tipo de antiagregante | ||
| AAS | 144 | 78,7 |
| Clopidogrel | 24 | 13,1 |
| Triflusal | 3 | 1,6 |
| Dipiridamol | 1 | 0,6 |
| AAS+clopidogrel | 11 | 6,2 |
AAS: ácido acetilsalicílico.
Los fármacos prescritos con mayor RGI fueron los antiagregantes plaquetarios (50,4%), siendo el ácido acetilsalicílico el más utilizado (78,7%), seguido del clopidogrel (13,1%) y la asociación de ambos (6,2%) (tabla 4). Tras los antiagregantes se situaron los inhibidores selectivos de la recaptación de serotonina (18,6%), los anticoagulantes (6,3%) y los glucocorticoides (2,4%).
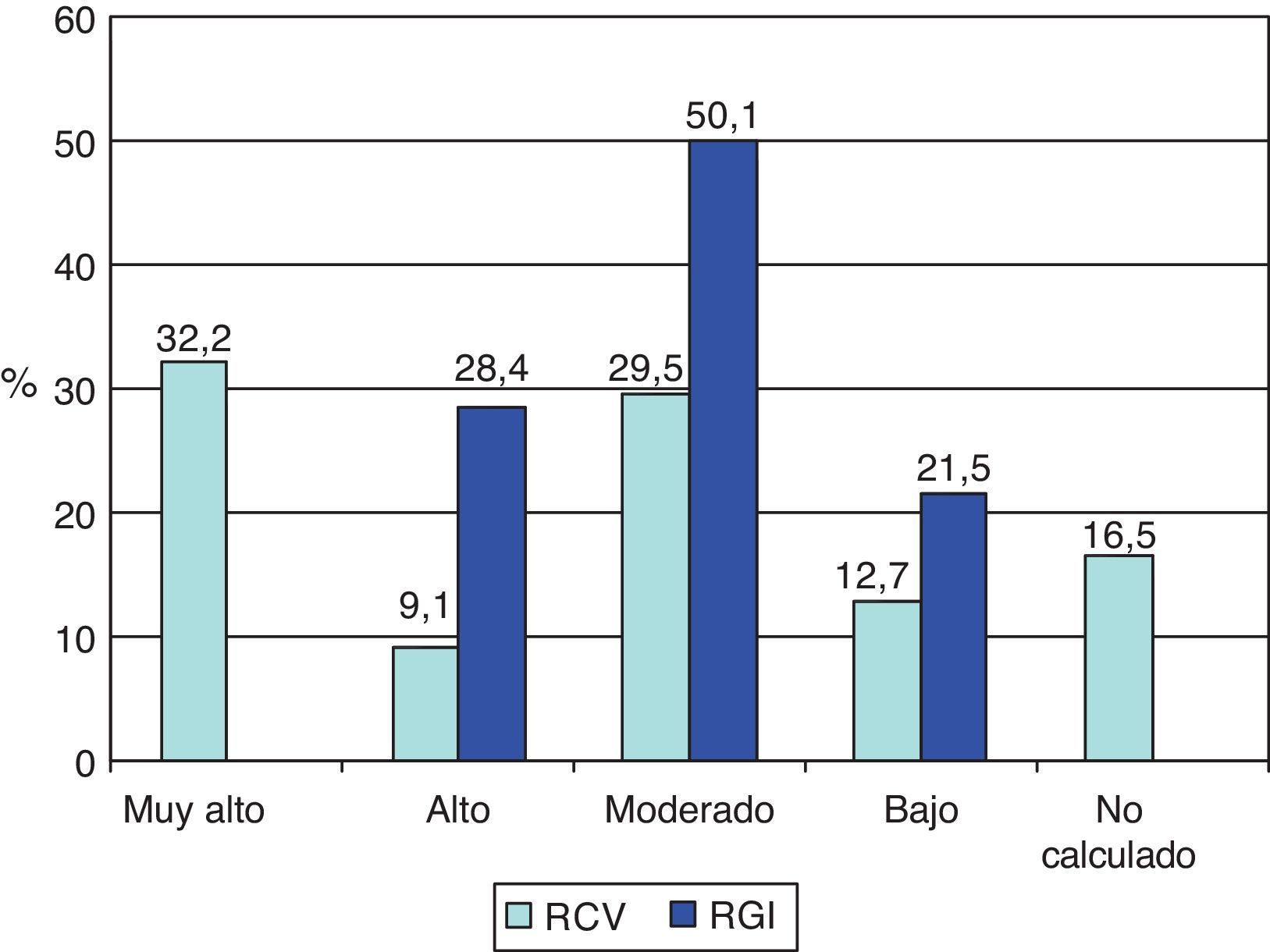
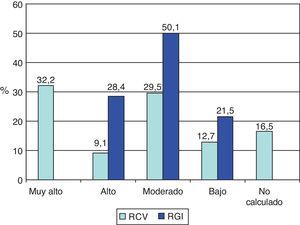
La estratificación de los pacientes diabéticos según su RCV y RGI está representada en la figura 2. El 41,3% de los diabéticos presentó un RCV elevado (el 32,2% muy alto y el 9,1% alto), mientras que el grupo mayoritario, en el caso del RGI, estuvo compuesto por los pacientes que tenían un riesgo moderado. El RCV no se pudo calcular en el 16,5% de los casos por la ausencia de registro en la historia clínica del paciente de algún dato necesario para su cálculo: en el 64,8% de las ocasiones se trató de datos relacionados con el perfil lipídico, y en el 21,6%, con la toma de tensión arterial.
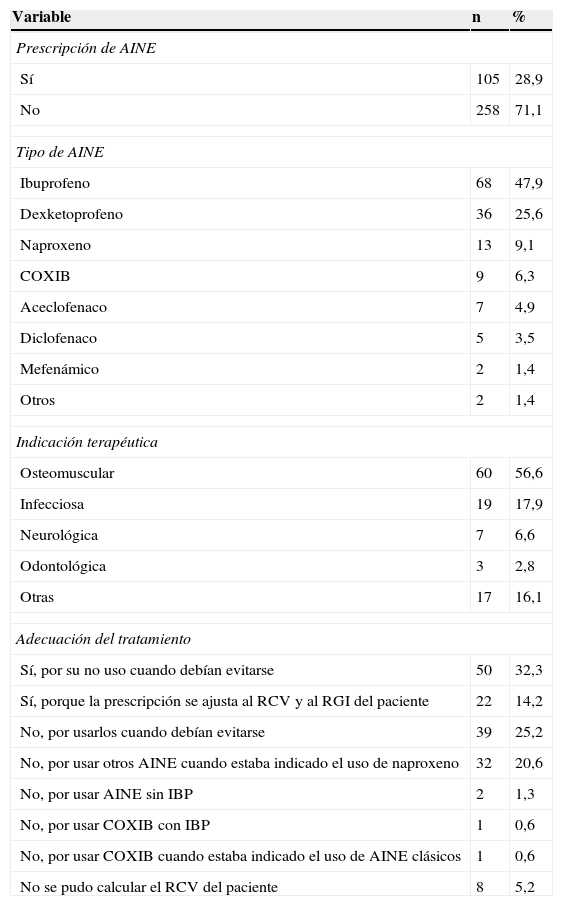
El 28,9% de los pacientes incluidos en el estudio fueron tratados con AINE, y para el total de las prescripciones se alcanzó una DHD de 68,4. Los más utilizados fueron ibuprofeno (se prescribió al 47,9% de los pacientes tratados con AINE), dexketoprofeno (25,6%) y naproxeno (9,1%). Si expresamos la prescripción de estos fármacos utilizando como unidad de medida la DHD, ibuprofeno se mantuvo en primer lugar, con 35,3 DHD, mientras que naproxeno ocupó el segundo lugar, con 17,2 DHD, quedando dexketoprofeno con 13,2 DHD. Se recetó el mismo AINE en el 76,4% de los pacientes que recibieron este tipo de tratamiento, y las indicaciones en las que se prescribieron de forma más frecuente fueron la enfermedad osteomuscular y la infecciosa (tabla 5).
Prescripción y adecuación del tratamiento con antiinflamatorios no esteroideos
| Variable | n | % |
|---|---|---|
| Prescripción de AINE | ||
| Sí | 105 | 28,9 |
| No | 258 | 71,1 |
| Tipo de AINE | ||
| Ibuprofeno | 68 | 47,9 |
| Dexketoprofeno | 36 | 25,6 |
| Naproxeno | 13 | 9,1 |
| COXIB | 9 | 6,3 |
| Aceclofenaco | 7 | 4,9 |
| Diclofenaco | 5 | 3,5 |
| Mefenámico | 2 | 1,4 |
| Otros | 2 | 1,4 |
| Indicación terapéutica | ||
| Osteomuscular | 60 | 56,6 |
| Infecciosa | 19 | 17,9 |
| Neurológica | 7 | 6,6 |
| Odontológica | 3 | 2,8 |
| Otras | 17 | 16,1 |
| Adecuación del tratamiento | ||
| Sí, por su no uso cuando debían evitarse | 50 | 32,3 |
| Sí, porque la prescripción se ajusta al RCV y al RGI del paciente | 22 | 14,2 |
| No, por usarlos cuando debían evitarse | 39 | 25,2 |
| No, por usar otros AINE cuando estaba indicado el uso de naproxeno | 32 | 20,6 |
| No, por usar AINE sin IBP | 2 | 1,3 |
| No, por usar COXIB con IBP | 1 | 0,6 |
| No, por usar COXIB cuando estaba indicado el uso de AINE clásicos | 1 | 0,6 |
| No se pudo calcular el RCV del paciente | 8 | 5,2 |
AINE: antiinflamatorios no esteroideos; COXIB: inhibidores selectivos de la enzima ciclooxigenasa 2; IBP: inhibidores de la bomba de protones; RCV: riesgo cardiovascular; RGI: riesgo gastrointestinal.
En cuanto a la adecuación de la prescripción, se utilizaron de forma correcta en el 46,5% de los pacientes, bien porque no se prescribieron cuando debían evitarse (32,3%), bien porque la prescripción se ajustó correctamente tanto al RCV como al RGI del paciente (14,2%). Las causas principales de uso inadecuado fueron: la prescripción de AINE cuando deberían ser evitados (25,2%) y la utilización de otros AINE cuando el que estaba indicado era naproxeno (20,6%) (tabla 5).
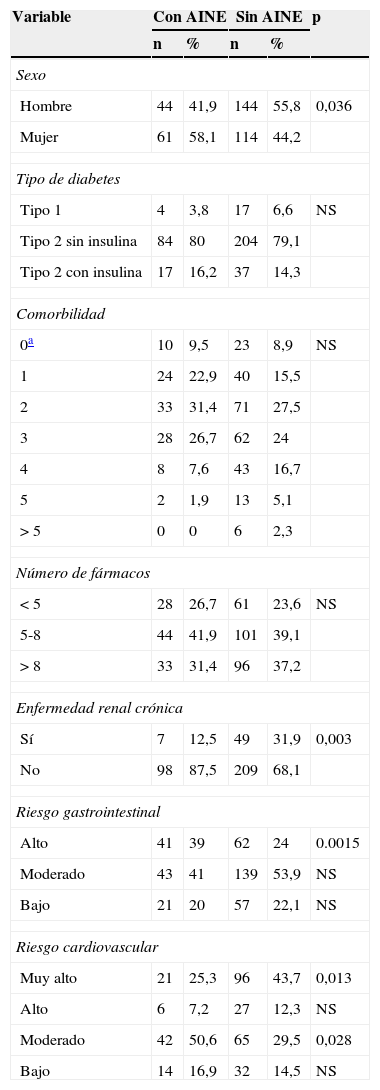
Cuando relacionamos la prescripción de AINE con algunas variables incluidas en el estudio no observamos diferencias significativas en cuanto a la edad, el tipo de diabetes, la comorbilidad y el número de fármacos crónicos activos por paciente (tabla 6). Por el contrario, prescribíamos más AINE a pacientes del sexo femenino (58,1 frente al 41,9% en varones) y cuando el enfermo presentaba un RGI alto (39%), mientras que se recetaron menos frecuentemente cuando el paciente presentaba un RCV muy alto (25,3%) o tenía antecedentes de ERC (12,5%).
Variables relacionadas con la prescripción de antiinflamatorios no esteroideos
| Variable | Con AINE | Sin AINE | p | ||
|---|---|---|---|---|---|
| n | % | n | % | ||
| Sexo | |||||
| Hombre | 44 | 41,9 | 144 | 55,8 | 0,036 |
| Mujer | 61 | 58,1 | 114 | 44,2 | |
| Tipo de diabetes | |||||
| Tipo 1 | 4 | 3,8 | 17 | 6,6 | NS |
| Tipo 2 sin insulina | 84 | 80 | 204 | 79,1 | |
| Tipo 2 con insulina | 17 | 16,2 | 37 | 14,3 | |
| Comorbilidad | |||||
| 0a | 10 | 9,5 | 23 | 8,9 | NS |
| 1 | 24 | 22,9 | 40 | 15,5 | |
| 2 | 33 | 31,4 | 71 | 27,5 | |
| 3 | 28 | 26,7 | 62 | 24 | |
| 4 | 8 | 7,6 | 43 | 16,7 | |
| 5 | 2 | 1,9 | 13 | 5,1 | |
| >5 | 0 | 0 | 6 | 2,3 | |
| Número de fármacos | |||||
| <5 | 28 | 26,7 | 61 | 23,6 | NS |
| 5-8 | 44 | 41,9 | 101 | 39,1 | |
| >8 | 33 | 31,4 | 96 | 37,2 | |
| Enfermedad renal crónica | |||||
| Sí | 7 | 12,5 | 49 | 31,9 | 0,003 |
| No | 98 | 87,5 | 209 | 68,1 | |
| Riesgo gastrointestinal | |||||
| Alto | 41 | 39 | 62 | 24 | 0.0015 |
| Moderado | 43 | 41 | 139 | 53,9 | NS |
| Bajo | 21 | 20 | 57 | 22,1 | NS |
| Riesgo cardiovascular | |||||
| Muy alto | 21 | 25,3 | 96 | 43,7 | 0,013 |
| Alto | 6 | 7,2 | 27 | 12,3 | NS |
| Moderado | 42 | 50,6 | 65 | 29,5 | 0,028 |
| Bajo | 14 | 16,9 | 32 | 14,5 | NS |
AINE: antiinflamatorios no esteroideos; NS: no significativo.
La diabetes tipo 2 presenta unas características reconocidas tradicionalmente y relacionadas entre sí: su prevalencia aumenta con la edad (la edad media de los pacientes observada en nuestro estudio, así como en el resto del país y en los países de nuestro entorno, se sitúa en torno a los 66-68 años)8,9. A medida que envejecen los pacientes se incrementa la comorbilidad (en nuestro caso solo un 6,6% de los pacientes no presentan enfermedad asociada). Este hecho puede ocasionar una excesiva prescripción farmacológica, y la polifarmacia, a su vez, es un importante predictor de interacciones farmacológicas. Esta elevada prevalencia de pacientes polimedicados se pone de manifiesto si comparamos la observada en nuestro estudio (73%) con la obtenida en nuestra área de salud (9%) en la población mayor de 14 años17. Sin embargo, el número de fármacos prescritos de forma crónica por paciente (7,2±3,6) es inferior al comunicado por otros autores (8±2) en estudios realizados sobre pacientes diabéticos pero con edad superior a 85 años18, y en pacientes no diabéticos pluripatológicos (12±4)19.
En enero de 2014 la Agencia Española de Medicamentos y Productos Sanitarios publicó un informe de utilización de medicamentos AINE en España durante el periodo 2000-20122. Ibuprofeno fue el principio activo más utilizado, ya que representó el 43,9% del consumo total de AINE, porcentaje similar al que observamos en nuestro estudio (47,9%). Diclofenaco fue el segundo AINE más consumido a nivel nacional durante este periodo, seguido por naproxeno y dexketoprofeno. En nuestro caso el orden se altera, ya que el segundo AINE más prescrito fue dexketoprofeno, seguido de naproxeno, quedando relegado diclofenaco al sexto lugar, por detrás de los COXIB. Este patrón de utilización de AINE difiere considerablemente del obtenido en un estudio de ámbito multinacional publicado en 2013 por McGettigan y Henry, donde se incluyen datos del consumo de AINE en 13 países pertenecientes al sudeste, sur y región del Pacífico asiáticos, Inglaterra y Canadá20. En dicho estudio el AINE más consumido seguía siendo diclofenaco, con una cuota de mercado equivalente a los 3 siguientes AINE juntos: ibuprofeno, mefenámico y naproxeno. También afirman que los AINE de alto RCV (diclofenaco y COXIB) abarcaron el 33% de los AINE vendidos (en nuestro caso suponen el 9,9% de los prescritos), y esta proporción no está relacionada con el nivel económico de los diferentes países. Por el contrario, nuestro patrón de utilización es similar al descrito en la mayor parte de los países del continente europeo que han desarrollado una estrategia farmacoterapéutica21,22, donde ibuprofeno es el fármaco más usado, observándose una tendencia en la reducción del uso de diclofenaco, aunque hay regiones europeas donde se mantiene un consumo elevado (62,1%) del mismo23.
En nuestro trabajo, el porcentaje de pacientes que reciben este tipo de tratamiento (28,9%) es superior al descrito por otros autores (5,124, 11,225 y 15,7%6). El mismo resultado observamos si para describir el consumo de AINE utilizamos como unidad de medida la DHD, ya que alcanzamos 68,4, cifra superior a la observada a nivel nacional (49 DHD)2 y en otros países (40,5 DHD)23. Creemos que estas diferencias podrían ser explicadas porque la edad media de los pacientes diabéticos es elevada y superior a la obtenida en estudios en los que se incluye a toda la población, padezcan o no esta enfermedad. Como comentamos anteriormente, los pacientes con una edad media elevada suelen presentar una comorbilidad importante6 y, por tanto, una mayor probabilidad de ser tratados con AINE. Hemos de señalar que los datos relacionados con la DHD corresponden a prescripciones realizadas por el médico de atención primaria, por lo que no está incluido el consumo de fármacos sin receta médica, que en algunos estudios representa entre el 3018 y el 57% del consumo total de AINE26.
La prevalencia de ERC en la población diabética de nuestra zona básica de salud (15,3%) es ligeramente inferior a la observada por Rodríguez-Poncelas et al. (16,6%) en pacientes diabéticos ambulatorios en atención primaria27 y a la descrita en un estudio multicéntrico a nivel nacional en pacientes diabéticos atendidos en consultas de Endocrinología (22,9%)13. Tanto la diabetes como los AINE pueden actuar sobre la ERC por diferentes mecanismos, ya que pueden comportarse como factores iniciadores (son capaces de comenzar por sí solos y directamente el daño renal) y de progresión (empeoran el daño renal previo y aceleran el deterioro funcional renal), por lo que se debería extremar el cuidado en el uso de este tipo de fármacos en este grupo poblacional28,29. Nuestros resultados parecen seguir esta recomendación, ya que reducimos casi a una tercera parte el uso de AINE en pacientes con ERC con respecto a los pacientes sin esta dolencia. Además, tanto el porcentaje de pacientes con antecedentes de ERC tratados con AINE (12,5%) como el correspondiente a aquellos a los que se les ha prescrito un AINE y que presentan ERC (6,6%) son inferiores a los obtenidos por Adams et al. (16 y 31%, respectivamente) en un estudio de ámbito poblacional realizado en Australia25.
No hemos encontrado en la bibliografía estudios en los que se valore la adecuación del tratamiento con AINE según el RCV y RGI del paciente, por lo que no podemos comparar directamente nuestros resultados. Pensamos que disponemos de un importante margen de mejora, ya que los manejamos de forma inadecuada en el 53,5% de los casos, a pesar de que este porcentaje es ligeramente inferior al descrito por otros autores, que han observado que el 69 y el 77% de los pacientes que habían consumido AINE tenían una o más de una contraindicación para tomarlos, respectivamente25. El hecho de prescribirlos cuando deberían ser evitados ha sido el motivo más frecuente del manejo inadecuado de este grupo farmacológico en nuestro trabajo, y esto sucede cuando el paciente presenta, concomitantemente, un RCV y un RGI elevados. Al contrario que en otros estudios, donde a la hora de prescribirlos se tiene más en cuenta la seguridad gastrointestinal que las enfermedades cardiovasculares que padece el paciente25,30, en nuestro caso parece que estamos más influidos por el RCV del individuo ya que prescribimos menos AINE, de forma significativa, en sujetos con RCV elevado, y los recetamos con más frecuencia en los que presentan un RGI alto. Por lo tanto, la mejora en la adecuación del tratamiento debería pasar, en nuestro caso, por una valoración más exhaustiva del RGI de nuestros pacientes, sobre todo si tenemos en cuenta que la diabetes y niveles elevados de HbA1c se han asociado a una menor presencia de sintomatología gastrointestinal alta y a una mayor prevalencia de lesiones cuando se realiza la endoscopia, lo que podría estar ocasionando un posible infradiagnóstico de complicaciones gastrointestinales en sujetos con diabetes24.
La segunda causa de tratamiento inadecuado ha sido la utilización de otros AINE cuando era naproxeno el que estaba indicado. En esta ocasión, el fallo no está relacionado con el RGI, sino solo con el RCV del paciente y el tipo de AINE administrado. Pensamos que la mejora en este apartado debe basarse en 2 pilares: en primer lugar, en mantener relegada a los últimos puestos la prescripción de AINE con perfil de RCV elevado (diclofenaco y COXIB); y en segundo lugar, en incrementar el uso de naproxeno en detrimento de ibuprofeno y dexketoprofeno en pacientes con este perfil de RCV.
Esperamos que los resultados obtenidos en el presente trabajo nos sirvan como punto de partida para identificar e implementar posibles medidas correctoras, encaminadas a mejorar la adecuación del tratamiento con AINE en pacientes diabéticos, que intentaremos cuantificar en futuros estudios.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.