La metodología Lean Seis Sigma se utilizó para mejorar procesos, eliminar desperdicios, reducir costes y aumentar la satisfacción de clientes.
ObjetivoAnalizar los resultados obtenidos con la metodología Lean Seis Sigma en el diagnóstico y la mejora del proceso farmacoterapéutico del paciente hospitalizado durante el cambio estructural y organizativo de un hospital terciario.
Material y métodosÁmbito: hospital general terciario con 1.000 camas. Diseño del estudio: observacional y prospectivo. Se desplegaron las etapas definir, medir, analizar, mejorar y controlar (DMAIC) entre marzo y septiembre de 2011, actualizando el Project Charter inicial según resultados. Población y muestra: 131 pacientes hospitalizados con tratamientos prescritos en las 24h siguientes al ingreso y con 4 medicamentos. Variables: indicadores de seguridad (errores de medicación) y de eficiencia (tiempos de demora y reclamaciones).
ResultadosLa proporción de pacientes con algún error de medicación se redujo del 61,0 (25/41 pacientes) al 55,7% (39/70 pacientes) en 4 meses. Los porcentajes de errores, con respecto a las oportunidades de error, en distintas fases del proceso disminuyeron: prescripción 5,1 (19/372) a 3,3% (19/572); preparación 2,7 (14/525) a 1,3% (11/847 oportunidades); y administración: 4,9 (16/329) a 3,0% (13/433). Las reclamaciones se redujeron del 10,0 (2.119/21.038 pacientes) a 5,7% (1.779/31.097 pacientes). El impacto económico se estimó en 76.800 euros evitados.
ConclusionesSe observó una mejora del proceso farmacoterapéutico y un impacto financiero positivo que ha repercutido en la seguridad del paciente y la eficiencia de la organización. La normalización y la formación de profesionales podrían ser proyectos futuros de Lean Seis Sigma.
Lean Six Sigma methodology has been used to improve care processes, eliminate waste, reduce costs, and increase patient satisfaction.
ObjectiveTo analyse the results obtained with Lean Six Sigma methodology in the diagnosis and improvement of the inpatient pharmacotherapy process during structural and organisational changes in a tertiary hospital.
Material and methodsScope: 1.000 beds tertiary hospital.
Designprospective observational study. The define, measure, analyse, improve and control (DMAIC), were deployed from March to September 2011. An Initial Project Charter was updated as results were obtained. Population and sample: 131 patients with treatments prescribed within 24h after admission and with 4 drugs. Variables: safety indicators (medication errors), and efficiency indicators (complaints and time delays).
ResultsProportion of patients with a medication error was reduced from 61.0% (25/41 patients) to 55.7% (39/70 patients) in four months. Percentage of errors (regarding the opportunities for error) decreased in the different phases of the process: Prescription: from 5.1% (19/372 opportunities) to 3.3% (19/572 opportunities); Preparation: from 2.7% (14/525 opportunities) to 1.3% (11/847 opportunities); and administration: from 4.9% (16/329 opportunities) to 3.0% (13/433 opportunities). Nursing complaints decreased from 10.0% (2119/21038 patients) to 5.7% (1779/31097 patients). The estimated economic impact was 76,800 euros saved.
ConclusionsAn improvement in the pharmacotherapeutic process and a positive economic impact was observed, as well as enhancing patient safety and efficiency of the organization. Standardisation and professional training are future Lean Six Sigma candidate projects.
Lean Seis Sigma fue una metodología iniciada en Motorola el año 1986 como una estrategia de negocios y mejora de la calidad y, posteriormente, mejorada y popularizada por General Electric1. La idea clave fue aplicar, sobre un proceso de producción o servicio, las herramientas de Lean («adelgazar proceso») para eliminar desperdicios y reducir tiempos de ciclo (eficiencia), así como las técnicas de Seis Sigma para reducir la variabilidad y los defectos (efectividad y seguridad). Entre la bibliografía se han encontrado experiencias de éxito en la reducción de errores de medicación2 y de tiempos de demora en el traslado de pacientes entre niveles asistenciales3. Fue destacable el impacto económico obtenido del paso de antibióticos de la vía intravenosa a la oral4 y en la profilaxis tromboembólica5.
El hospital objeto de este estudio estuvo inmerso en la planificación y la organización de su traslado a nueva estructura hospitalaria desde 2010, y en febrero de 2011 tuvo lugar el traslado al nuevo hospital. Todo ello supuso cambios estructurales y organizativos (nueva tecnología, distribución de espacios, circuitos de trabajo, normalización de procedimientos, programas de calidad, etc.), y nuevos retos para los profesionales (fusión de equipos, necesidad de información, formación, polivalencia, entre otros). Las exigencias y las reclamaciones de los pacientes y los profesionales para disponer de los tratamientos correctos, sin errores ni demoras, llevaron al Jefe de Servicio de Farmacia a crear grupos de mejora para optimizar circuitos de trabajo. En este contexto se aprobó un proyecto de Lean Seis Sigma que se centró en todo el proceso farmacoterapéutico del paciente hospitalizado. El objetivo de este trabajo fue evaluar los resultados obtenidos con la aplicación de la metodología Lean Seis Sigma en el diagnóstico y la mejora del proceso farmacoterapéutico del paciente hospitalizado durante el cambio estructural y organizativo de un hospital terciario.
MétodosAspectos éticosEl programa de seguimiento de la calidad del proceso farmacoterapéutico fue autorizado por la Dirección Médica del Hospital. Los registros impresos y electrónicos no incluían datos de identificación de pacientes. Los observadores interceptaban incidencias para evitar su potencial impacto clínico y las contabilizaban como errores evitados.
Ámbito de estudioEl proyecto se desarrolló en un hospital general y de referencia con 1.000 camas de hospitalización, de las que 850 disponían de prescripción electrónica asistida (715 camas de adultos con dispensación individualizada de medicamentos en dosis unitarias con soporte de armarios semiautomatizados y 135 camas de pediatría con medicación en el botiquín de la planta). El número de facultativos y enfermeros del hospital se situaba alrededor de 1.340 y 1.900, respectivamente. La guía farmacoterapéutica disponía de 1.900 medicamentos, seleccionados según criterios de uso racional establecidos por la Comisión de Farmacia y Terapéutica. Las áreas de urgencias, larga estancia (crónicos), bloque quirúrgico, paciente crítico y pediatría se excluyeron por su perfil asistencial y su sistema de distribución de medicamentos. Los tratamientos de fluidoterapia intravenosa y quimioterapia también fueron excluidos del análisis.
Diseño del estudioEstudio observacional y prospectivo. Se han implementado mejoras y evaluado los resultados mediante el despliegue de las etapas del ciclo define, measure, analyze, improve, control (DMAIC) de la metodología Lean Seis Sigma1. Se aplicaron las recomendaciones de la Guía Standards for Quality Improvement Reporting Excellence (SQUIRE®) para la publicación de estudios sobre intervenciones de mejora de la calidad asistencial y de la seguridad del paciente6,7.
Población y muestraPacientes hospitalizados con tratamientos prescritos en las 24h siguientes a su ingreso y con 4 medicamentos. El tamaño de muestra de pacientes calculado fue de 357, considerando la prevalencia de pacientes con error 50%, nivel de confianza del 95%, una precisión del método de observación del 5% y un tamaño de población de 5.000 ingresos en el periodo de 2 meses. El tamaño de muestra de las oportunidades de error fue de 139, considerando proporciones de errores del 10%, un nivel de confianza del 95%, una precisión del método de observación del 5% y un tamaño de población de 300.000 medicamentos (líneas) en un periodo de 2 meses.
Variables e indicadoresLos indicadores se establecieron a partir de las características críticas del cliente determinadas en la etapa definir del ciclo DMAIC. Se agruparon en indicadores de seguridad (errores de medicación) y de eficiencia como las reclamaciones y el tiempo de demora de la prescripción (tiempo de la prescripción realizada antes o después de las 12:00h), el tiempo de demora de la validación (tiempo transcurrido entre la prescripción del médico y la validación del farmacéutico). Fueron expresados en número absoluto o en relación porcentual respecto a las oportunidades de error (denominador) de cada indicador, y con intervalos de confianza del 95% para valores medios.
Definición de caso, detección, clasificación y análisis de causas de erroresSe consideró «defecto de calidad» y variable de medida al error de medicación (EM), definido como cualquier incidente prevenible que puede causar daño al paciente o dar lugar a una utilización inapropiada de los medicamentos, cuando estos están bajo el control de los profesionales sanitarios o del paciente o consumidor8. Para cada paciente y fase del proceso farmacoterapéutico los EM se identificaron mediante la revisión de la prescripción y la validación farmacéutica, la medicación preparada y dispensada por dosis unitarias del Servicio de Farmacia, siguiendo los procedimientos de Font et al.9 y Climent et al.10; los EM de administración de medicamentos se detectaron por observación directa según la metodología de Barker y McConnell11 y Blasco et al.12. Los EM se clasificaron en función de la fase del proceso farmacoterapéutico y del tipo (naturaleza del error) según las recomendaciones actualizadas del Grupo de trabajo Ruiz-Jarabo13. Se aplicó el algoritmo para identificación de causas publicado por Font et al.14.
Los observadores cumplimentaron, para cada paciente, una hoja de registro de errores y tiempos. Estos datos fueron trascritos a una base de datos informatizada y validados por los revisores. Las recomendaciones se propusieron a los profesionales implicados y/o responsables de aplicación de las mismas, o al equipo de mejora del Servicio de Farmacia constituido para la gestión del traslado al nuevo hospital. Los datos de reclamaciones se obtuvieron de los registros diarios de reclamaciones del área de dispensación de dosis unitarias.
Unidad de análisisLa unidad de análisis (oportunidades de error) para los procesos de prescripción y validación fue cada uno de los medicamentos (líneas) prescritos o los que debieran haber sido prescritos. Las unidades de análisis para la preparación fueron las dosis preparadas o las prescritas y no dispensadas. Las unidades de análisis para la administración fueron las dosis administradas o las prescritas y no administradas.
Estudio de consistencia entre observadoresSe realizó un análisis de consistencia entre revisores y observadores, obteniendo una concordancia del 60% (IC 95%: 26,2-87,8) y un índice Kappa de 0,79 (IC 95%: 0,16-5,0). Se reforzó la formación y el entrenamiento en la metodología de trabajo y la aplicación de las definiciones operativas cuando los observadores presentaron dudas o discrepancias.
Análisis estadísticoSe utilizó el contraste Chi cuadrado para comparación de variables categóricas y el contraste «t» de Student para variables continuas con grupos independientes. El nivel de significación establecido fue del 5%. Los contrastes de hipótesis, los análisis de capacidad de procesos, los gráficos de control estadístico de procesos fueron realizados con Minitab Statistical Sofware 16® versión 1.0 comercializado por Minitab Inc (2010).
Planificación del ciclo define, measure, analyze, improve, controlEl proyecto Lean Seis Sigma se desarrolló entre marzo y septiembre de 2011, con 2 periodos: a) periodo marzo-mayo en el que se sitúan las etapas definir, medir, analizar, y se estudiaron 41 pacientes con 56 errores; y b) periodo junio-septiembre en el que se implementaron las etapas de mejorar y controlar y se incluyeron 70 pacientes con 64 errores. Esta demarcación temporal fue una aproximación a la realidad, ya que desde el inicio del traslado se tomaron acciones urgentes y de forma continuada.
ResultadosEtapa definirLa sobrecarga asistencial y el nuevo escenario de los profesionales estaba afectando a la calidad del proceso farmacoterapéutico y a la notificación de las reclamaciones (no conformidades) de los clientes internos (profesionales de las salas de hospitalización) y de los pacientes. Por tanto, el propósito del proyecto definido fue «mejorar el proceso farmacoterapéutico del paciente hospitalizado mediante la reducción de errores de medicación (indicadores de calidad y seguridad), tiempos de demora y reclamaciones (indicadores de eficiencia) en el proceso farmacoterapéutico».
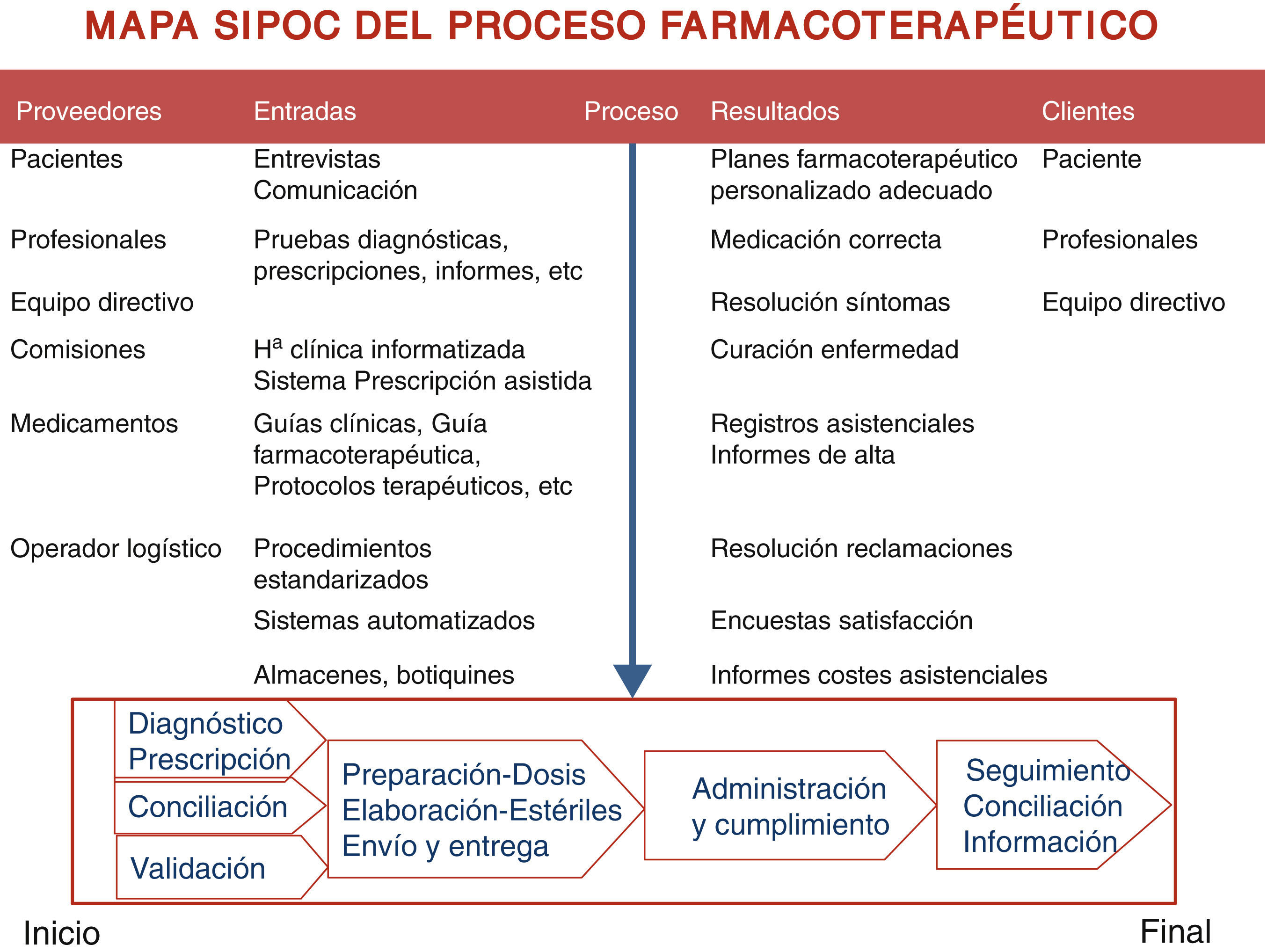
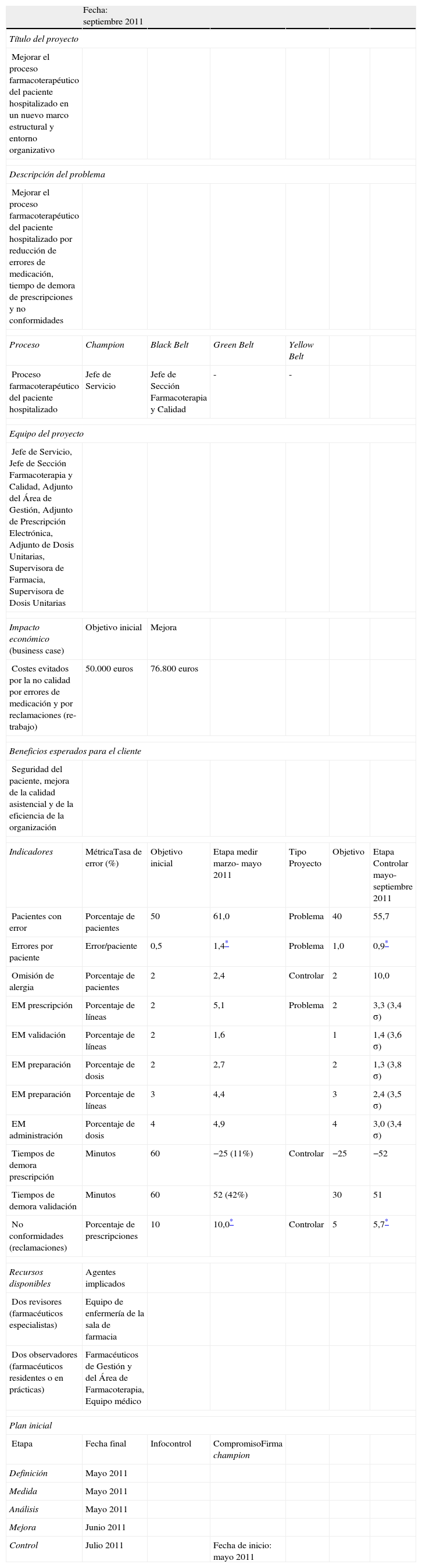
En la figura 1 se esquematizó el mapa suppliers, inputs, process, outcomes and clients (SIPOC) que identificaba los proveedores y los clientes, así como las entradas y las salidas del proceso. A partir de la encuesta de satisfacción y de las quejas recibidas de pacientes y de supervisores del hospital se definieron los requerimientos de los clientes del proceso («qué») y las características del servicio o proceso («cómo»). Se construyó la casa de la calidad o despliegue de la función calidad (Quality Function Deployment [QFD]) para seleccionar las características críticas del cliente.
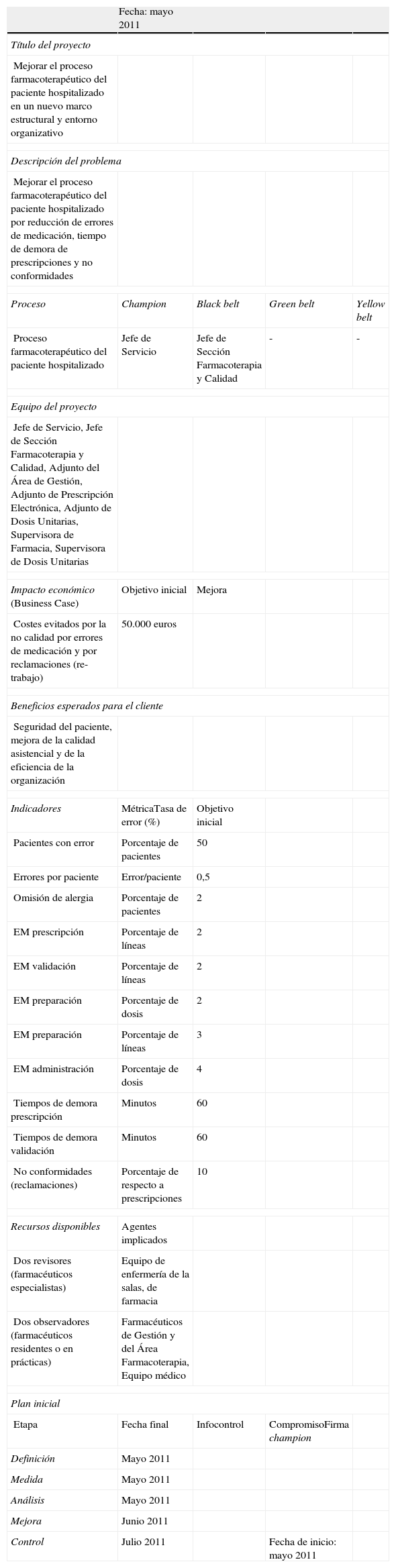
En la etapa definir se formalizó el Project Charter con la definición inicial de objetivos, métrica de los indicadores, equipo de trabajo, recursos, planificación, así como la valoración del impacto económico del proyecto (tabla 1).
Project charter: hoja de definición inicial (etapa definir)
| Fecha: mayo 2011 | ||||
| Título del proyecto | ||||
| Mejorar el proceso farmacoterapéutico del paciente hospitalizado en un nuevo marco estructural y entorno organizativo | ||||
| Descripción del problema | ||||
| Mejorar el proceso farmacoterapéutico del paciente hospitalizado por reducción de errores de medicación, tiempo de demora de prescripciones y no conformidades | ||||
| Proceso | Champion | Black belt | Green belt | Yellow belt |
| Proceso farmacoterapéutico del paciente hospitalizado | Jefe de Servicio | Jefe de Sección Farmacoterapia y Calidad | - | - |
| Equipo del proyecto | ||||
| Jefe de Servicio, Jefe de Sección Farmacoterapia y Calidad, Adjunto del Área de Gestión, Adjunto de Prescripción Electrónica, Adjunto de Dosis Unitarias, Supervisora de Farmacia, Supervisora de Dosis Unitarias | ||||
| Impacto económico (Business Case) | Objetivo inicial | Mejora | ||
| Costes evitados por la no calidad por errores de medicación y por reclamaciones (re-trabajo) | 50.000 euros | |||
| Beneficios esperados para el cliente | ||||
| Seguridad del paciente, mejora de la calidad asistencial y de la eficiencia de la organización | ||||
| Indicadores | MétricaTasa de error (%) | Objetivo inicial | ||
| Pacientes con error | Porcentaje de pacientes | 50 | ||
| Errores por paciente | Error/paciente | 0,5 | ||
| Omisión de alergia | Porcentaje de pacientes | 2 | ||
| EM prescripción | Porcentaje de líneas | 2 | ||
| EM validación | Porcentaje de líneas | 2 | ||
| EM preparación | Porcentaje de dosis | 2 | ||
| EM preparación | Porcentaje de líneas | 3 | ||
| EM administración | Porcentaje de dosis | 4 | ||
| Tiempos de demora prescripción | Minutos | 60 | ||
| Tiempos de demora validación | Minutos | 60 | ||
| No conformidades (reclamaciones) | Porcentaje de respecto a prescripciones | 10 | ||
| Recursos disponibles | Agentes implicados | |||
| Dos revisores (farmacéuticos especialistas) | Equipo de enfermería de la salas, de farmacia | |||
| Dos observadores (farmacéuticos residentes o en prácticas) | Farmacéuticos de Gestión y del Área Farmacoterapia, Equipo médico | |||
| Plan inicial | ||||
| Etapa | Fecha final | Infocontrol | CompromisoFirma champion | |
| Definición | Mayo 2011 | |||
| Medida | Mayo 2011 | |||
| Análisis | Mayo 2011 | |||
| Mejora | Junio 2011 | |||
| Control | Julio 2011 | Fecha de inicio: mayo 2011 | ||
EM: error de medicación.
La valoración inicial del impacto económico de la no calidad por EM y reclamaciones fue de 81.000 euros/mes (estimaciones a partir de datos propios: carga de trabajo=25.000 paciente/mes; coste de re-trabajo de EM y reclamación=6 euros; relación EM/paciente=0,44; porcentaje de reclamaciones del 10%). Aunque se optó especificar 50.000 euros en el Project Charter.
Etapa medirEl objetivo de esta etapa fue cuantificar la situación de partida mediante los indicadores de EM, tiempo de demora y reclamaciones, y determinar unos objetivos más realistas que los definidos en el Project Charter inicial.
Etapa analizarEn esta etapa se reestructuró el proceso de estudio y se replanteó el tipo de proyecto adecuado a cada situación. Así, a la vista de los resultados obtenidos en la calidad del registro de alergia, los tiempos de demora de validaciones y las reclamaciones se implantaron medidas correctoras (proyectos just do it) destinadas a mejorar horarios de pase de visita médica, formación de personal, circuitos del operador logístico externo (empresa privada que reparte y repone medicación en el hospital), dotación de medicamentos en los botiquines de la sala y compatibilidad entre 5 aplicaciones informáticas implantadas en el hospital.
Por el contrario, para la mejora de los indicadores de EM se decidió un proyecto problema, cuyo objetivo fue buscar las causas y la relación con otras variables. De los 41 pacientes estudiados el 61% presentó algún EM, pero no se encontraron evidencias de asociación entre el porcentaje de paciente con EM y la fase del proceso (Chi cuadrado=4,78; p>0,05), debido probablemente al insuficiente tamaño de muestra. La fase con mayor proporción de EM fue la prescripción con un 33,9%, seguida de la administración con un 28,6%. En la prescripción los errores más frecuentes fueron: omisión de intercambio terapéutico y problemas en el manejo de la aplicación informática (selección de especialidades farmacéuticas y pauta horaria entre los más destacados). Por el contrario, las incidencias que se identificaron en la fase de preparación (medicamento erróneo) y administración de medicamentos (retrasos de horarios) fueron propias de la manipulación de los medicamentos. El análisis de causas de los EM apuntó que las fases de prescripción y administración requerían de estandarización y formación de los profesionales. Mientras que el equipo farmacéutico y el equipo de enfermería del Servicio de Farmacia precisaban la estandarización para abordar los descuidos, fallos de memoria, falta de atención, etc.
Etapa mejorarDada la complejidad del escenario, y a la vista del diagnóstico de problemas que se estaba realizando, fue necesario crear 2 grupos de trabajo vinculados al Servicio de Farmacia que dieron apoyo al proyecto Lean Seis Sigma e implementaron gran parte de las mejoras (tabla 2). Entre las propuestas futuras se planteó: trasladar los resultados a los grupos de trabajo de administración y conciliación del comité de calidad y seguridad del medicamento, elaborar un informe estandarizado de gestión de riesgos para las áreas asistenciales y farmacia y, por último, optimizar la dotación de medicamentos en los botiquines de las unidades de hospitalización.
Acciones de mejora implementada
| Objetivo | Acciones |
| Reducción de los errores de medicaciónGrupo de trabajo del Programa de calidad (paciente centinela) | Notificación y recomendaciones a los profesionales implicados y responsablesNotas informativas para médicosOptimización de bases de datos del sistema de prescripción electrónica |
| Reducción de las reclamacionesGrupo de mejora de Logística de farmacia | Diagnóstico por observación directa de la zona de trabajo e identificación de problemas («ir al gemba»).Mejora de la integración de las interfaces de las aplicaciones informáticas, identificando el riesgo de esconder los «flujos ocultos»Identificación de los flujos de materiales y personas en el área de preparación de carros de medicaciónCodificación con colores «tipo semáforo» de los carros de medicamentos según estén vacíos (rojo), en proceso de llenado (naranja) y llenos y listos para el envío a las unidades de hospitalización por el operador logístico (verde)Diseño y esquemas de nuevos circuitos de trabajoFormación diaria durante 30min en cada turno, durante el mes de marzo y abril, por parte de los expertos en las aplicaciones informáticasSesiones de 15min a primera hora del turno de mañana con el equipo de enfermería asignado al llenado de carrosPases del vídeo de la metodología «5S». Pendiente establecer un cronograma de implementación de las etapasReimplantación del tablero de marcha diario, con registro de incidencias que expliquen la evolución de las reclamacionesPrevisión y realización de tareas previas que reducen los tiempos de propio proceso de llenado de carrosCoordinación con el operador logístico externo y grupo de mejora de logística del hospitalRevisión de la dotación de medicación en los botiquines del hospital |
El esfuerzo para consolidar la normalización de circuitos se fortaleció con sesiones de formación y organización que se impartieron a los profesionales en las áreas de trabajo. Además, se intentó cumplir con un cuadro de mandos establecido. Los resultados obtenidos con los indicadores de EM, los tiempos de demora y las reclamaciones a finales de septiembre se recogieron el Project Charter hoja definición punto final (tabla 3).
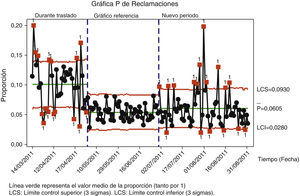
Project charter: hoja de definición. Punto final (etapa controlar)
| Fecha: septiembre 2011 | ||||||
| Título del proyecto | ||||||
| Mejorar el proceso farmacoterapéutico del paciente hospitalizado en un nuevo marco estructural y entorno organizativo | ||||||
| Descripción del problema | ||||||
| Mejorar el proceso farmacoterapéutico del paciente hospitalizado por reducción de errores de medicación, tiempo de demora de prescripciones y no conformidades | ||||||
| Proceso | Champion | Black Belt | Green Belt | Yellow Belt | ||
| Proceso farmacoterapéutico del paciente hospitalizado | Jefe de Servicio | Jefe de Sección Farmacoterapia y Calidad | - | - | ||
| Equipo del proyecto | ||||||
| Jefe de Servicio, Jefe de Sección Farmacoterapia y Calidad, Adjunto del Área de Gestión, Adjunto de Prescripción Electrónica, Adjunto de Dosis Unitarias, Supervisora de Farmacia, Supervisora de Dosis Unitarias | ||||||
| Impacto económico (business case) | Objetivo inicial | Mejora | ||||
| Costes evitados por la no calidad por errores de medicación y por reclamaciones (re-trabajo) | 50.000 euros | 76.800 euros | ||||
| Beneficios esperados para el cliente | ||||||
| Seguridad del paciente, mejora de la calidad asistencial y de la eficiencia de la organización | ||||||
| Indicadores | MétricaTasa de error (%) | Objetivo inicial | Etapa medir marzo- mayo 2011 | Tipo Proyecto | Objetivo | Etapa Controlar mayo-septiembre 2011 |
| Pacientes con error | Porcentaje de pacientes | 50 | 61,0 | Problema | 40 | 55,7 |
| Errores por paciente | Error/paciente | 0,5 | 1,4* | Problema | 1,0 | 0,9* |
| Omisión de alergia | Porcentaje de pacientes | 2 | 2,4 | Controlar | 2 | 10,0 |
| EM prescripción | Porcentaje de líneas | 2 | 5,1 | Problema | 2 | 3,3 (3,4σ) |
| EM validación | Porcentaje de líneas | 2 | 1,6 | 1 | 1,4 (3,6σ) | |
| EM preparación | Porcentaje de dosis | 2 | 2,7 | 2 | 1,3 (3,8σ) | |
| EM preparación | Porcentaje de líneas | 3 | 4,4 | 3 | 2,4 (3,5σ) | |
| EM administración | Porcentaje de dosis | 4 | 4,9 | 4 | 3,0 (3,4σ) | |
| Tiempos de demora prescripción | Minutos | 60 | −25 (11%) | Controlar | −25 | −52 |
| Tiempos de demora validación | Minutos | 60 | 52 (42%) | 30 | 51 | |
| No conformidades (reclamaciones) | Porcentaje de prescripciones | 10 | 10,0* | Controlar | 5 | 5,7* |
| Recursos disponibles | Agentes implicados | |||||
| Dos revisores (farmacéuticos especialistas) | Equipo de enfermería de la sala de farmacia | |||||
| Dos observadores (farmacéuticos residentes o en prácticas) | Farmacéuticos de Gestión y del Área de Farmacoterapia, Equipo médico | |||||
| Plan inicial | ||||||
| Etapa | Fecha final | Infocontrol | CompromisoFirma champion | |||
| Definición | Mayo 2011 | |||||
| Medida | Mayo 2011 | |||||
| Análisis | Mayo 2011 | |||||
| Mejora | Junio 2011 | |||||
| Control | Julio 2011 | Fecha de inicio: mayo 2011 | ||||
EM: error de medicación.
La proporción de pacientes con EM se redujo del 61,0 (25/41 pacientes) al 55,7% (39/70 pacientes) (p>0,05) en 4 meses, gracias a las acciones planteadas y aplicadas por los grupos de trabajo. Con igual tendencia, el número de EM por paciente pasó de 1,4 a 0,9% (p<0,05), pero no se cumplió la especificación del 0,5% establecida.
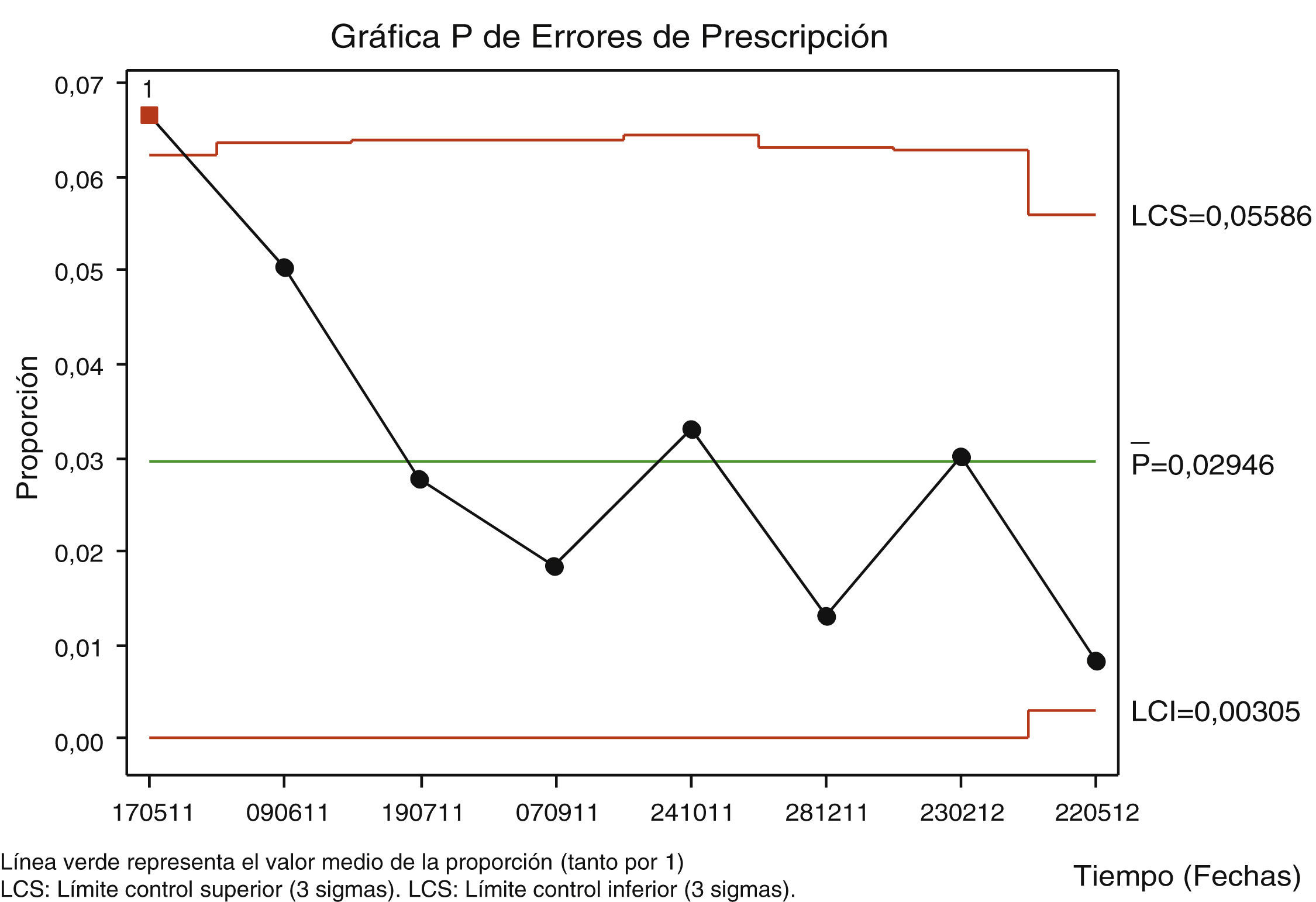
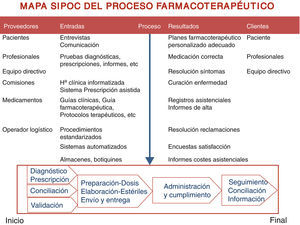
Los resultados de los indicadores de EM en cada una de las fases del proceso farmacoterapéutico apuntaron una discreta mejora de los indicadores, pero ninguno alcanzó 4σ: prescripción 5,1 (19/372 oportunidades) a 3,3% (19/572); preparación 2,7 (14/525 oportunidades) a 1,3% (11/847) y administración 4,9 (16/329 oportunidades) a 3,0% (13/433). No existió suficiente evidencia estadística para concluir que el porcentaje de EM difería entre los 2 periodos del proyecto, aunque en la figura 2 del gráfico de control estadístico del proceso de prescripción se apreciaba una tendencia negativa en el periodo de control (mayo de 2011 a mayo de 2012).
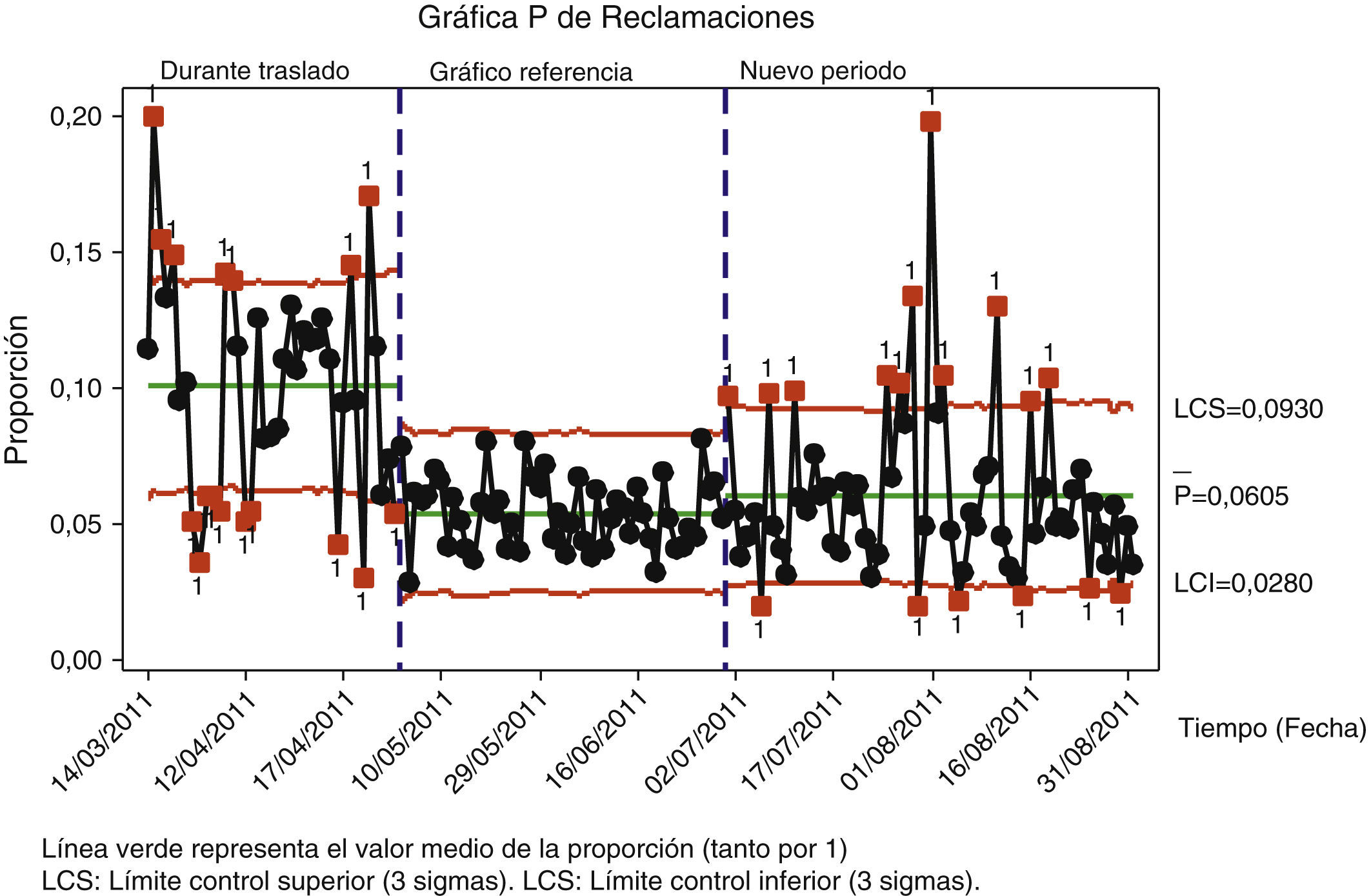
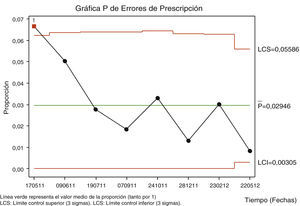
Con respecto a las reclamaciones se observó una reducción significativa del porcentaje del 10,0 (2.119/21.038 pacientes) a 5,7% (1.779/31.097) con una diferencia 4,4 (IC 95%: 3,9-4,8) y con un sigma de 3,1. Con el gráfico control estadístico de referencia (bloqueo en 5%, límites para 3 desviaciones estándar) de la figura 3 se observó una elevada variabilidad en el mes de julio que se atribuyó a los contratos de personal para el periodo de vacaciones, mientras que, en la segunda mitad de agosto, se estabilizó el proceso de reclamaciones, posiblemente porque los profesionales conocían los circuitos de trabajo.
La valoración final del impacto económico de la no calidad por EM y reclamaciones fue de 76.800 euros/mes (estimaciones a partir de los datos obtenidos: carga de trabajo=25.000 paciente/mes; coste de re-trabajo de EM y reclamación=6 euros; reducción de relación EM/paciente de 1,4 a 0,9; descenso del porcentaje de reclamaciones de 10,0 a 5,8%).
DiscusiónEste estudio ha confirmado que la metodología Lean Seis Sigma ha sido una estrategia de mejora continua del proceso farmacoterapéutico, y ha facilitado el abordaje de problemas estructurales y organizativos que han afectado al mismo durante el traslado hospitalario.
La proporción de pacientes con alguna incidencia de medicación en las 24h tras el ingreso se redujo del 61 al 56% en 4 meses, aunque superior al 36%, dato de 2006 perteneciente al antiguo hospital9. En general, se ha apreciado una reducción de la variabilidad de los indicadores de EM en cualquiera de sus fases del proceso farmacoterapéutico, siendo uniforme la distribución de errores en cada una ellas. Los porcentajes de errores disminuyeron en las fases del proceso, además, esta misma tendencia se apreció en los gráficos de control estadístico, pero no existieron evidencias de que hubiera una mejora estadísticamente significativa. Por otra parte, se observó un aumento del porcentaje del 2 al 10% de pacientes sin el registro de alergia en el sistema informático de prescripción electrónica, que exigió solicitar la cumplimentación obligatoria de este campo informatizado. Se apreció mejora en el tiempo de prescripción del médico en las 24h tras el ingreso de los pacientes, no así del farmacéutico. Existieron diversas causas relacionadas con la cultura de la organización hospitalaria que explicarían los retrasos: horarios de pase de visita, dotación de personal, etc. Su mejora ha de pasar por estrategias del equipo directivo. Las reclamaciones por los profesionales de enfermería se redujeron del 10,0 al 5,7% en este mismo periodo, gracias a las medidas urgentes de coordinación con el operador logístico y la compatibilidad entre sistemas de información que gestionan medicamentos y pacientes. El impacto económico se estimó en 76.800 euros evitados.
Las publicaciones sobre experiencias en cambios de hospital destacan la importancia de una planificación y una previsión de problemas ante un cambio organizativo15. Durante 2010 el hospital objeto de estudio estuvo inmerso en estos procesos, pero posiblemente las novedades en el espacio físico, la tecnología, los sistemas de información, la fusión de equipos de profesiones procedentes de una estructura de ciudad sanitaria, la figura de operador logístico externo para el almacenamiento y reparto de productos sanitarios y medicamentos, así como la falta de formación contribuyeron a la aparición de problemas en los circuitos asistenciales.
La metodología Lean Seis Sigma está escasamente extendida en el ámbito sanitario16. Existen recientes publicaciones que defienden su utilización en las organizaciones sanitarias, tanto en áreas de urgencias17 como en los cuidados de enfermería18 y en cirugía19.
Por otra parte, en el entorno actual de crisis económica en el que expertos en calidad intentan aclarar conceptos de desinversión frente a eficiencia sanitaria20,21, esta herramienta será fundamental en la próxima década, por cuanto que integra la efectividad y la eficiencia. Además, el impulso de la seguridad del paciente a través de los contratos de gestión de los centros sanitarios22,23, o de estrategias de seguridad ligadas a impactos económicos, tiene el riesgo de no dimensionar la consecuencia económica24. Se podría incorporar Lean Seis Sigma como puente de enlace entre objetivos de calidad, seguridad y contención de gasto sanitario.
El tamaño de la muestra de pacientes fue insuficiente para detectar diferencias estadísticamente significativas en el contraste de hipótesis de determinados indicadores. Esta limitación conllevó a la elaboración de los gráficos de control estadístico de los indicadores de EM con datos agregados, representando variaciones quincenales en vez de variaciones diarias. La etapa controlar incluyó 4 meses para garantizar su continuidad y conocer la capacidad de los procesos estudiados. En otro orden, en la determinación de EM prevaleció el enfoque técnico sobre el terapéutico, sesgo atribuible a los observadores y los revisores. El estudio no abarcó la totalidad de los pacientes ingresados en el hospital ni todos los medicamentos administrados. Por último, la continuidad de proyectos con la metodología Lean Seis Sigma requirió visión a largo plazo, compromiso, liderazgo, gestión y formación.
En el hospital objeto de estudio, la nueva tecnología que sustenta el proceso farmacoterapéutico hospitalario ha supuesto un gran avance en su normalización. Sin embargo, la variabilidad observada y los ajustes a niveles de tolerancia óptimos necesitan de un mayor grado de automatización de subprocesos como el intercambio terapéutico asociado a la prescripción electrónica, la selección de marcas y la implantación de lectores de código de medicamentos. Estas mejoras podrían ser proyectos de Lean Seis Sigma que estarían liderados por profesionales formados en esta metodología, involucrando a grupos de trabajo pluridisciplinares, dinámicos y resolutivos y con el apoyo y el compromiso de los equipos directivos y los mandos intermedios de la organización.
En conclusión, se apreció una mejora del proceso farmacoterapéutico y un impacto financiero positivo que ha repercutido en beneficios para la seguridad del paciente y la eficiencia de la organización. La normalización y la formación de profesionales en el manejo de la tecnología podrían objeto de futuros proyectos de Lean Seis Sigma.
Conflicto de interesesNinguno.
Al equipo directivo por su apoyo y reconocimiento a las iniciativas del Servicio de Farmacia. A los equipos de enfermería, médico y farmacéutico del hospital por su colaboración e implicación en las recomendaciones y las acciones de mejora. A nuestros farmacéuticos en prácticas tuteladas de posgrado por su ilusión y entusiasmo en colaborar en los proyectos.
Este trabajo es parte del proyecto presentado para el curso Lean Seis Sigma. Nivel Black Belt de la Universidad Politécnica de Valencia, en septiembre de 2011.