El uso y utilidad de los documentos de voluntades anticipadas (DVA) es motivo de frecuente polémica en relación con su validez y eficacia, aspectos inexplorados en nuestro país desde la perspectiva de los representantes.
ObjetivoConocer la opinión de los representantes designados en un DVA registrado, sobre su utilización.
MetodologíaEstudio transversal mediante encuesta telefónica a los representantes de 146 personas fallecidas que, desde febrero de 2012, habían registrado un DVA.
ResultadosNoventa y ocho (67,1%) de los entrevistados afirmaron que se consultó el DVA, 86 (58,9%) que se les consultó la opinión como representante y 120 (82,1%) creían que se respetó la voluntad del paciente. Ciento dos (69,9%) de las personas entrevistadas consideraron que los pacientes que previamente habían planificado su atención mediante un DVA tuvieron una buena muerte, 33 (22,4%) manifestaron que podría haber sido mejor y 10 (6,9%) creían que sufrieron mucho.
ConclusiónLos DVA en su gran mayoría fueron consultados y respetados, y posiblemente este hecho se relaciona con que la mayoría de los representantes afirmasen que la muerte de sus representados fue percibida como confortable. Para finalizar sería conveniente otro tipo de estudios complementarios dirigidos a personal sanitario para conocer las percepciones de estos respecto a la utilización de los DVA en el proceso de muerte.
The use and usefulness of Advance Directives has led to a lot of controversy about their validity and effectiveness. Those areas are unexplored in our country from the perspective of representatives.
ObjectiveTo determine the opinion of the representatives appointed in a registered Statement of Advance Directives (SAD) on the use of this document.
MethodsTelephone survey of representatives of 146 already dead people and who, since February 2012, had registered a SAD document.
ResultsMore the two-thirds (98) of respondents recalled that the SAD was consulted, with 86 (58.9%) saying that their opinion as representative was consulted, and 120 (82.1%) believe that the patient's will was respected. Of those interviewed, 102 (69.9%) believe that patients who had previously planned their care using a SAD had a good death, with 33 (22.4%) saying it could have been better, and 10 (6.9%) believe they suffered greatly.
ConclusionThe SAD were mostly respected and consulted, and possibly this is related to the fact that most of the representatives declare that the death of those they represented was perceived as comfortable. It would be desirable to conduct further studies addressed at health personnel in order to know their perceptions regarding the use of Advance Directives in the process of dying.
El documento de voluntades anticipadas (DVA) tiene un largo recorrido1, principalmente en los EE.UU., donde ha sido objeto de intenso debate respecto de su validez, utilidad y eficacia2. Las conclusiones del «Estudio para entender el pronóstico y las preferencias de los resultados y los riesgos de los tratamientos» (Study to Understand Prognoses and Preferences for Outcomes and Risks of Treatments [SUPPORT]3) mostraron que el propósito de fomentar la autonomía de las personas en el ámbito de la salud mediante una legislación específica4, que incentive la redacción del DVA, no resultaba eficaz si no se incluía en un proceso de diálogo asistencial entre el paciente, la familia o allegados, y los profesionales de la salud5, que es conocido como planificación anticipada de las decisiones6. El estudio remarcó que el acento debe ponerse en el proceso de planificación7 y que puede concluir, o no, en la redacción del DVA. Lo cierto es que su existencia puede aportar fácilmente una información muy valiosa respecto de los valores, preferencias e instrucciones sanitarias específicas en un paciente, información que, debidamente utilizada por los profesionales asistenciales responsables, debería permitir proponer las acciones apropiadas para garantizarle una vida sin sufrimiento y acorde con estos valores hasta el final.
Aunque en nuestro país algún estudio muestra que la atención recibida por las personas que habían hecho un DVA no es diferente a la recibida por personas que no lo habían hecho8, en un amplio estudio realizado en EE.UU. con pacientes que disponían de DVA, se mostró que la atención se asociaba claramente con las preferencias contenidas en dichos documentos9. En todo caso, la planificación anticipada de decisiones se considera actualmente un modelo asistencial que permite respetar mejor las preferencias de las personas, que la muerte llegue de una manera más tranquila y confortable, y que se reduzcan el estrés, la ansiedad y la depresión de los familiares y amigos del difunto10.
La utilización de los DVA se legisló en Cataluña en el año 2000, y en el 2002 en todo el Estado11-13. Más tarde, en el año 2002 se puso en funcionamiento el registro de voluntades anticipadas, y desde el año 2009 los DVA están disponibles en la historia clínica compartida de Cataluña, y también para el resto de España a través del registro nacional de instrucciones previas (RNIP)14. Recientemente, en Cataluña, los ciudadanos también pueden acceder vía online a su DVA a través de la carpeta «mi salud», disponible en la página web del Departament de Salut de la Generalitat de Catalunya. A pesar de ello, el DVA es moderadamente conocido15,16, poco utilizado17, aunque altamente valorado18.
Teniendo en cuenta lo anterior, y dado que en nuestro país los estudios realizados inciden más en el grado de conocimiento y perfil de los otorgantes, y no tanto en la utilidad19 que los DVA tienen en la atención al final de la vida, consideramos que la opinión de los representantes designados por las personas que hicieron un documento y ya han fallecido puede ser una primera manera de valorar su utilidad.
ObjetivoConocer la opinión de los representantes designados en un DVA sobre la utilización de este documento en el proceso asistencial al final de la vida en relación con su consulta, el respeto a su contenido y la consulta al representante por parte del equipo asistencial.
Material y métodosEstudio transversal mediante encuesta telefónica realizada a los representantes de las personas que registraron un DVA en Cataluña y que murieron en el período 2012-2015, cuyo número de teléfono constaba en el registro. La encuesta telefónica se llevó a cabo entre el 30 de mayo y el 15 de julio de 2015. Para este estudio solo se utilizaron las variables identificativas que contiene el registro, aportadas en la hoja de solicitud de inscripción del documento, pero no las que constan en el propio documento. Dado que la información del teléfono del representante es especialmente baja en los DVA formalizados en las notarías, los documentos de esta procedencia están infrarrepresentados.
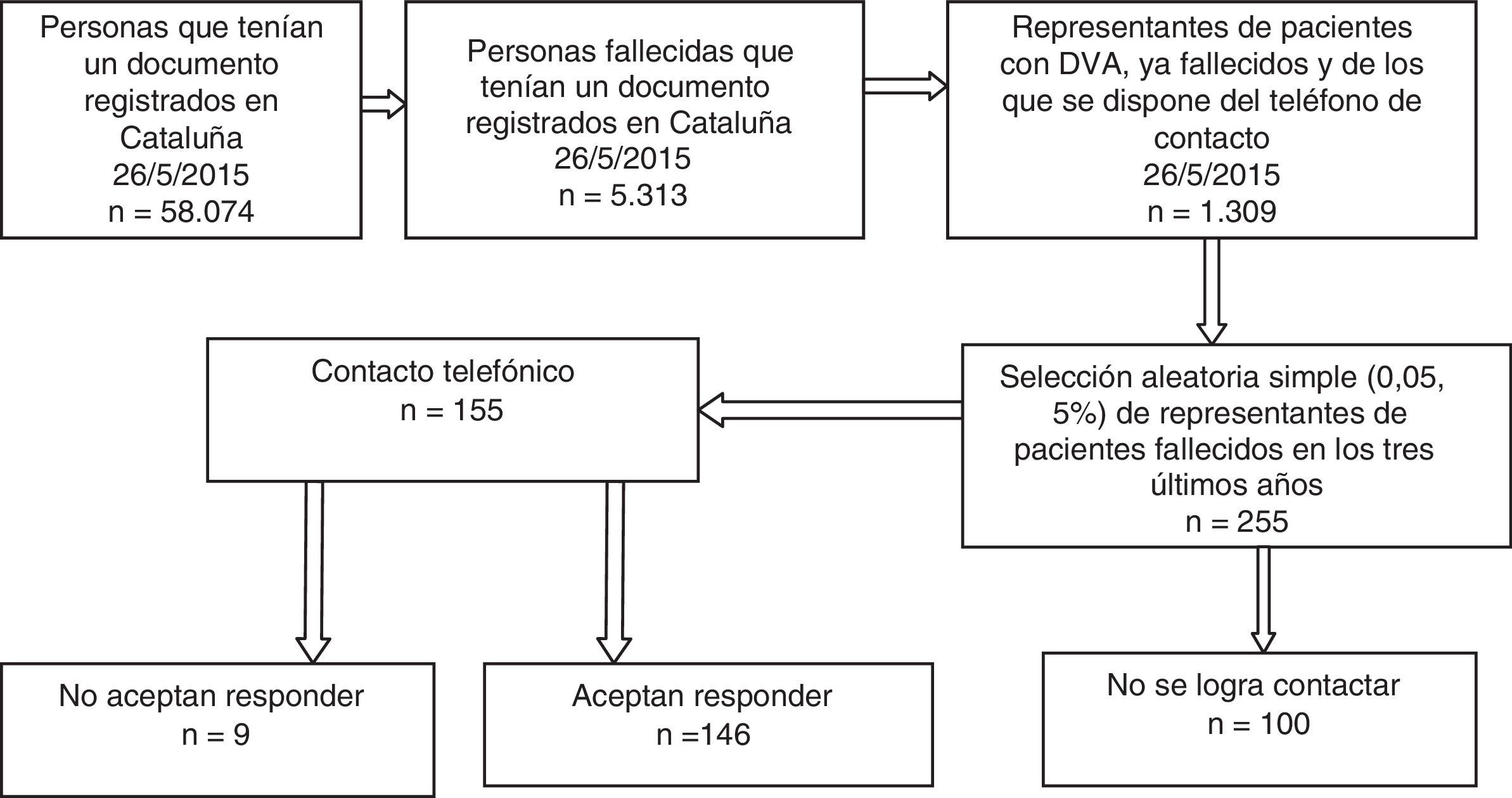
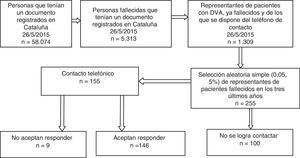
Para el cálculo del tamaño de la muestra se partió de la base de que la pregunta más importante del cuestionario era «si se había consultado el DVA por parte del equipo asistencial antes de morir». Se previó que la proporción de respuestas afirmativas estaría entre el 80 y el 90%, por lo que con un riesgo alfa de 0,05 y una precisión del 5% se necesitaban entre 125 y 225 individuos. Contando con la posibilidad de que hubiera personas que no respondieran o no quisieran colaborar, se seleccionaron aleatoriamente 255 personas. Una vez seleccionadas se ordenaron cronológicamente priorizando las que habían fallecido más recientemente para asegurar un recuerdo más fiable por parte del representante. En muchos casos se trata de personas mayores, algunos representantes habían muerto, y otros sufrían procesos de deterioro cognitivo, o simplemente habían olvidado aspectos concretos del proceso asistencial y encontraban extraño que se les preguntara al respecto de un suceso acaecido hacía tanto tiempo. El diagrama para seleccionar la muestra se detalla en la figura 1.
Cuestionario: se adjunta en el anexo 1. Se realizó una prueba piloto del cuestionario con las 15 primeras entrevistas.
Estadística: descriptiva con porcentajes y medias con su desviación estándar (DE). La comparación de porcentajes se llevó a cabo con el test de la ji al cuadrado. Se consideró significación estadística cuando la p era inferior a 0,05. Se utilizó el programa estadístico SPSS (V. 19).
Aspectos éticos y mantenimiento de la confidencialidad: dadas las características del cuestionario, que lo asimilan a una encuesta de satisfacción realizada por las personas que gestionan el registro de documentos de voluntades anticipadas, no precisó de la aprobación de un comité de ética. No se accedió a datos confidenciales, pues no se consultó el documento propiamente dicho, sino únicamente el nombre del representante y su teléfono. Se informó del carácter voluntario de la encuesta y se mantuvo la confidencialidad de los datos de acuerdo a las normas que establece la LOPD 15/1999 y a las que ya está sujeto el registro de voluntades anticipadas.
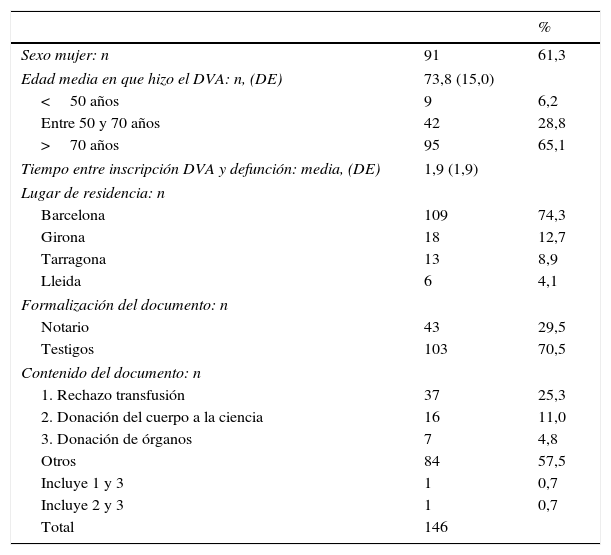
ResultadosEn la tabla 1 se muestra el perfil del otorgante del DVA. Destaca que de las 146 personas cuyo representante respondió la encuesta, la mayoría eran mujeres, que vivían en Barcelona, y que transcurrieron 1,9 (DE 1,9) años entre el momento de formalizar el documento y el fallecimiento.
Perfil del otorgante del DVA
| % | ||
|---|---|---|
| Sexo mujer: n | 91 | 61,3 |
| Edad media en que hizo el DVA: n, (DE) | 73,8 (15,0) | |
| <50 años | 9 | 6,2 |
| Entre 50 y 70 años | 42 | 28,8 |
| >70 años | 95 | 65,1 |
| Tiempo entre inscripción DVA y defunción: media, (DE) | 1,9 (1,9) | |
| Lugar de residencia: n | ||
| Barcelona | 109 | 74,3 |
| Girona | 18 | 12,7 |
| Tarragona | 13 | 8,9 |
| Lleida | 6 | 4,1 |
| Formalización del documento: n | ||
| Notario | 43 | 29,5 |
| Testigos | 103 | 70,5 |
| Contenido del documento: n | ||
| 1. Rechazo transfusión | 37 | 25,3 |
| 2. Donación del cuerpo a la ciencia | 16 | 11,0 |
| 3. Donación de órganos | 7 | 4,8 |
| Otros | 84 | 57,5 |
| Incluye 1 y 3 | 1 | 0,7 |
| Incluye 2 y 3 | 1 | 0,7 |
| Total | 146 | |
DE: desviación estándar; DVA: documento de voluntades anticipadas.
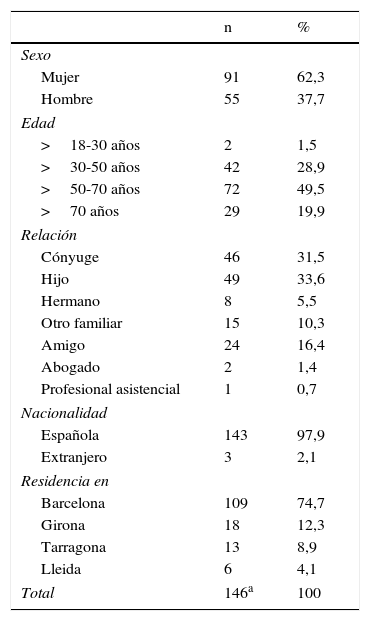
El perfil más habitual del representante (tabla 2) es el de cónyuge o hijo/a de nacionalidad española y residente en Barcelona.
Perfil del representantea
| n | % | |
|---|---|---|
| Sexo | ||
| Mujer | 91 | 62,3 |
| Hombre | 55 | 37,7 |
| Edad | ||
| >18-30 años | 2 | 1,5 |
| >30-50 años | 42 | 28,9 |
| >50-70 años | 72 | 49,5 |
| >70 años | 29 | 19,9 |
| Relación | ||
| Cónyuge | 46 | 31,5 |
| Hijo | 49 | 33,6 |
| Hermano | 8 | 5,5 |
| Otro familiar | 15 | 10,3 |
| Amigo | 24 | 16,4 |
| Abogado | 2 | 1,4 |
| Profesional asistencial | 1 | 0,7 |
| Nacionalidad | ||
| Española | 143 | 97,9 |
| Extranjero | 3 | 2,1 |
| Residencia en | ||
| Barcelona | 109 | 74,7 |
| Girona | 18 | 12,3 |
| Tarragona | 13 | 8,9 |
| Lleida | 6 | 4,1 |
| Total | 146a | 100 |
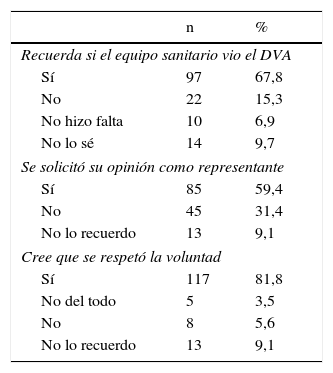
Sobre la utilización del DVA (tabla 3), había 3 preguntas que exploraban este aspecto: si se consultó el DVA, si se respetó su contenido y si se consultó con el representante. Noventa y ocho (66,9%) recuerdan que se consultó el DVA, 86 (59,0%) que se les consultó la opinión como representante y 120 (82,2%) creen que se respetó la voluntad del paciente. Más del 75%, 111 personas, respondieron con un sí a 2 o a las 3 preguntas mencionadas.
Sobre la utilización del DVA
| n | % | |
|---|---|---|
| Recuerda si el equipo sanitario vio el DVA | ||
| Sí | 97 | 67,8 |
| No | 22 | 15,3 |
| No hizo falta | 10 | 6,9 |
| No lo sé | 14 | 9,7 |
| Se solicitó su opinión como representante | ||
| Sí | 85 | 59,4 |
| No | 45 | 31,4 |
| No lo recuerdo | 13 | 9,1 |
| Cree que se respetó la voluntad | ||
| Sí | 117 | 81,8 |
| No del todo | 5 | 3,5 |
| No | 8 | 5,6 |
| No lo recuerdo | 13 | 9,1 |
DVA: documento de voluntades anticipadas.
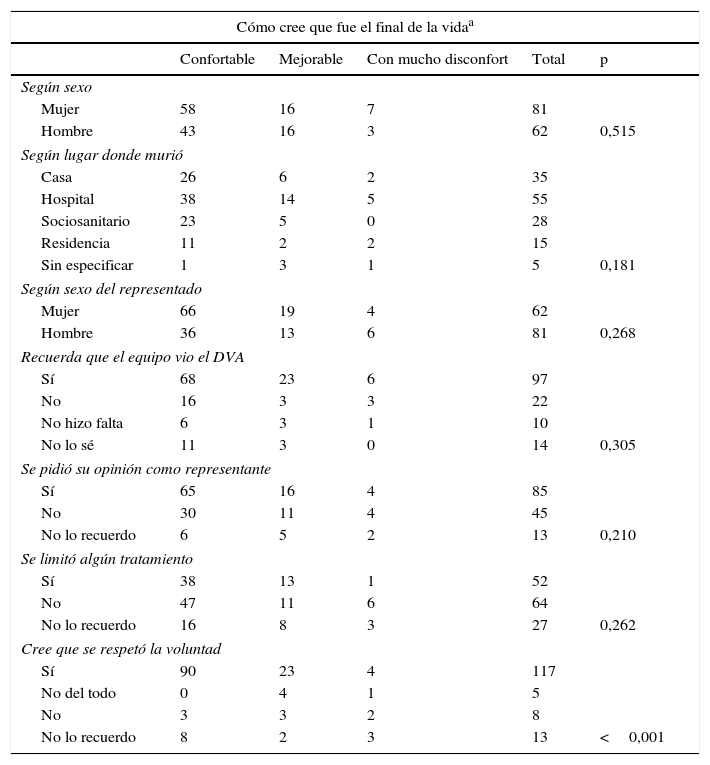
En la tabla 4 se muestran las percepciones sobre la muerte, de donde se extrae que 101 (69,2%) personas entrevistadas consideran que los pacientes tuvieron una muerte confortable, 33 (22,6%) dicen que podría haber sido mejor y 10 (6,9%) creen que tuvieron mucho disconfort. Únicamente se asocia de manera estadísticamente significativa morir bien con el hecho de que se hubiera respetado la voluntad del fallecido (p<0,001).
Sobre la percepción del proceso de muerte
| Cómo cree que fue el final de la vidaa | |||||
|---|---|---|---|---|---|
| Confortable | Mejorable | Con mucho disconfort | Total | p | |
| Según sexo | |||||
| Mujer | 58 | 16 | 7 | 81 | |
| Hombre | 43 | 16 | 3 | 62 | 0,515 |
| Según lugar donde murió | |||||
| Casa | 26 | 6 | 2 | 35 | |
| Hospital | 38 | 14 | 5 | 55 | |
| Sociosanitario | 23 | 5 | 0 | 28 | |
| Residencia | 11 | 2 | 2 | 15 | |
| Sin especificar | 1 | 3 | 1 | 5 | 0,181 |
| Según sexo del representado | |||||
| Mujer | 66 | 19 | 4 | 62 | |
| Hombre | 36 | 13 | 6 | 81 | 0,268 |
| Recuerda que el equipo vio el DVA | |||||
| Sí | 68 | 23 | 6 | 97 | |
| No | 16 | 3 | 3 | 22 | |
| No hizo falta | 6 | 3 | 1 | 10 | |
| No lo sé | 11 | 3 | 0 | 14 | 0,305 |
| Se pidió su opinión como representante | |||||
| Sí | 65 | 16 | 4 | 85 | |
| No | 30 | 11 | 4 | 45 | |
| No lo recuerdo | 6 | 5 | 2 | 13 | 0,210 |
| Se limitó algún tratamiento | |||||
| Sí | 38 | 13 | 1 | 52 | |
| No | 47 | 11 | 6 | 64 | |
| No lo recuerdo | 16 | 8 | 3 | 27 | 0,262 |
| Cree que se respetó la voluntad | |||||
| Sí | 90 | 23 | 4 | 117 | |
| No del todo | 0 | 4 | 1 | 5 | |
| No | 3 | 3 | 2 | 8 | |
| No lo recuerdo | 8 | 2 | 3 | 13 | <0,001 |
DVA: documento de voluntades anticipadas.
Veintidós (15,4%) de las personas entrevistadas dicen que no se consultó el DVA, 14 (9,8%) lo desconocen y 10 (6,9%) dicen que no hubo ocasión o no fue necesaria la consulta, pues la muerte ocurrió de manera súbita, o bien el paciente estuvo consciente en todo momento y ni el equipo asistencial ni la familia consideraron necesaria su consulta.
Los tratamientos o procedimientos que se limitaron y las voluntades que no se pudieron respetarSegún la opinión de 52 representantes, se limitó alguna de las actuaciones que se habían propuesto: traslados al hospital (10), quimioterapias (9), hemodiálisis (3), ingresos en UCI (3), transfusiones de sangre (3), endoscopia (1), colostomía (1), gammagrafía ósea (1), instauración de sonda nasogástrica (1), resección pulmonar (1) y biopsia cerebral (1). En 18 casos no se especificó el tratamiento limitado.
También 13 representantes manifestaron que algunas voluntades no pudieron ser respetadas, o no completamente: donación de órganos (5), traslados al hospital (4), eutanasia (2), demora en el tratamiento paliativo (2).
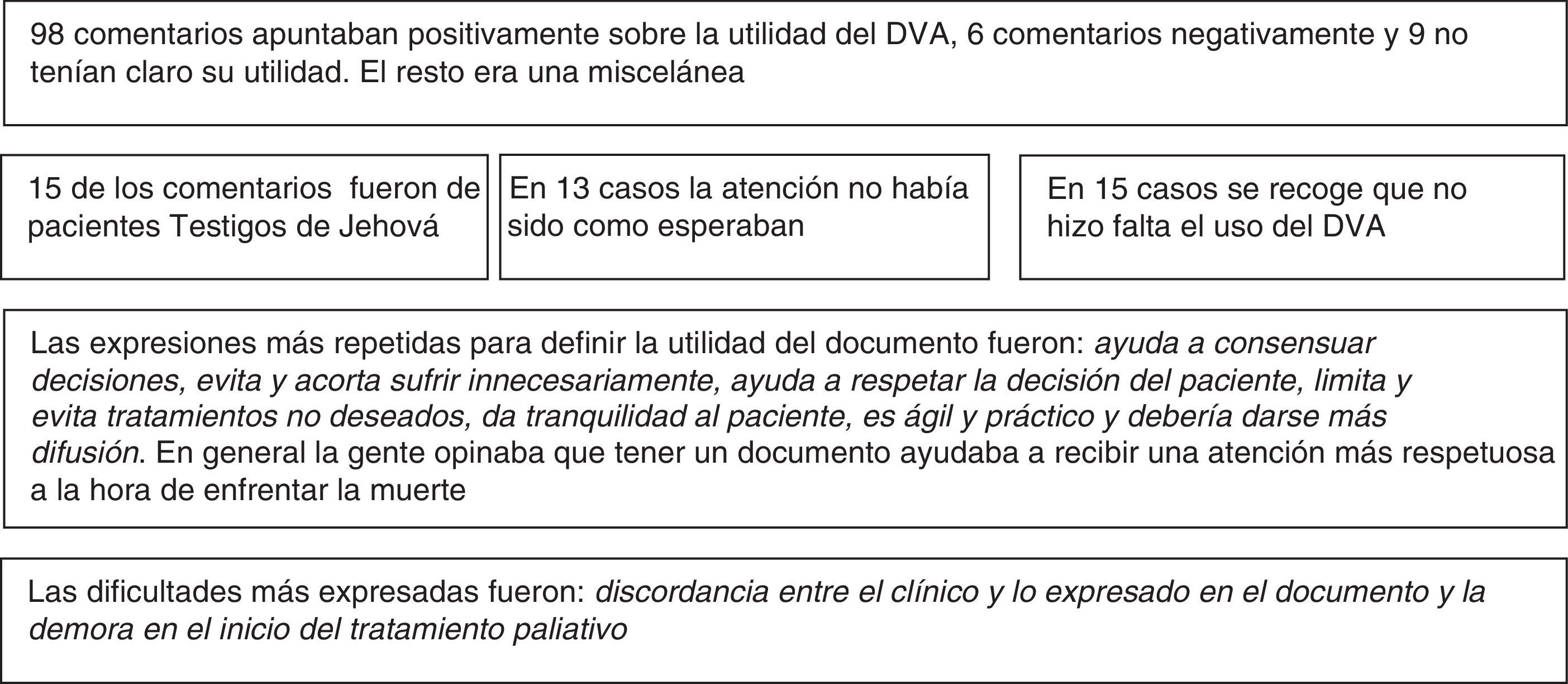
Comentarios sobre el documento hechos por los representantesLa pregunta con respuesta abierta en el cuestionario fue respondida por 141 representantes y proporcionó información sobre cómo percibieron la atención recibida al fin de la vida las personas que representaban (tabla 5).
DiscusiónEn Cataluña es donde más documentos se registran de toda España (31%), y aun cuando el número total (registrados y no registrados) podría ser más del doble14, su utilización es baja20. No resulta fácil obtener información de otros países europeos para poder realizar comparaciones, a diferencia de EE.UU., con una realidad social, cultural y legislativa muy diferente, donde la información disponible indica que entre el 15-30% de los ciudadanos ha hecho un DVA21.
Los resultados corroboran la opinión favorable a la utilización del DVA que ya se ha evidenciado en otros estudios22. La imprecisión del contenido de los DVA, que es una de las críticas que más ampliamente se formula, disminuye cuando estos documentos además de especificar valores e instrucciones se utilizan para designar a un representante. De hecho, la designación de un representante, que ya se hace en el 98% de los DVA registrados en Cataluña, es una oportunidad para iniciar unas conversaciones que a menudo no son fáciles para los profesionales sanitarios y que pueden culminar con la realización del DVA23. De esta manera se fomenta la autonomía del paciente sin forzar situaciones que podrían herir la sensibilidad de aquellos que prefieren discutir los valores a preservar con su representante.
A diferencia de EE.UU., donde un bajo porcentaje de todos los DVA hechos están incluidos en la historia clínica24, en Cataluña, desde el año 2009, se ha priorizado el acceso mediante su inclusión en la historia clínica compartida informatizada (HC3) para los centros sanitarios públicos y concertados. La facilidad en el acceso al documento influye en la alta proporción de situaciones en que se consultó. De hecho, el acceso al DVA por parte del equipo asistencial es la única variable que de manera significativa se correlaciona con una buena atención al final de la vida. La consulta al DVA se realizó en ocasiones aunque no fuera preciso, pues los pacientes mantenían un nivel de consciencia que les permitía continuar expresando sus deseos y preferencias, pero es de suponer que ello contribuyó a que tanto los profesionales como los familiares fueran respetuosos con su voluntad. El 21% de los entrevistados dijeron que no se realizó la consulta del DVA, y de estos la tercera parte (7%) consideraron que no hizo falta, puesto que estaba clara la voluntad que expresaba el enfermo, o debido a que la muerte se produjo de manera súbita o fuera del ámbito asistencial.
La coherencia entre lo que el paciente capaz o competente pueda expresar frente a una elección que se le proponga, y lo previamente registrado en un DVA por él mismo en condiciones similares, ha de ser un poderoso argumento para que el profesional no tenga dudas sobre la autenticidad de la decisión del paciente, sea esta la que sea.
Algunas limitaciones a resaltar en este trabajo podrían ser la interfaz utilizada, dado que el teléfono no permite la misma aproximación que la entrevista personal. Asimismo, rememorar hechos de esta índole ya pasados puede generar olvidos e imprecisiones. Y como ya se ha dicho, la muestra está sesgada por el hecho de que los que han realizado el DVA ante notario están infrarrepresentados.
En definitiva, concluimos que el otorgante es mayoritariamente mujer mayor de 50 años y el representante, un familiar cercano, más joven, con similar predominio de sexo femenino.
Estos documentos en su gran mayoría fueron consultados y respetados, y posiblemente esto se relaciona con el hecho de que la mayoría de los representantes afirmasen que la muerte de sus representados fue percibida como confortable.
Para finalizar sería conveniente otro tipo de estudios complementarios dirigidos a personal sanitario para conocer las percepciones de estos respecto a la utilización de los DVA en el proceso de muerte.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Buenas tardes/Buenos días. Le llamamos desde el registro de voluntades anticipadas del Departamento de Salud de la Generalitat de Catalunya porque como responsables de este registro nos consta que el Sr. ………. había hecho un DVA y lo designó a usted como su representante, por eso querríamos hacerle unas preguntas al respecto.
Las preguntas durarán cerca de cinco minutos y tienen como objetivo valorar la utilidad de este documento. Su colaboración junto con la de otras personas permitirá introducir los cambios necesarios para poder mejorar su utilidad en un futuro.
Su participación es voluntaria, y la información que nos proporcione se mantendrá de manera confidencial y se anonimizará para ser tratada de manera conjunta con la que nos proporcionen las otras personas encuestadas.
| Encuesta a representantes de personas fallecidas que tenían DVA |
| Identificador de quién hace la entrevista (RE, CC, PM, JM) |
| Fecha de la entrevista |
| Nombre de la persona que hizo el DVA |
| Fecha de defunción |
| Fecha de inscripción del DVA en el RVA |
| Nombre del representante |
| Número de teléfono 1 |
| Número teléfono 2 |
| Llamada telefónica |
| ¿Está de acuerdo en participar? (1) |
| ¿Muerte del representante? (2) |
| ¿No contesta al teléfono? (3) |
| Sexo (1 hombre 2 mujer) |
| Edad |
| Relación con el finado: Cónyuge (1) Hijo/a (2) Hermano/a (3) Otro familiar (4) Amigo (5) Abogado (6) Profesional asistencial no familiar (7) |
| Nacionalidad |
| ¿Recuerda que el Sr./a. ………. había hecho un DVA, para especificar el tipo de asistencia que quería recibir durante los últimos días de su vida? (Sí/No) |
| ¿Conocía que el Sr./a........... le había designado como a su representante? (Sí/No) |
| ¿Cómo cree que fue el final de la vida del Sr./a..........? |
| Confortable (1) |
| Mejorable (2) |
| Con mucho disconfort (3) |
| ¿Recuerda si se consultó el DVA por parte del equipo asistencial antes de morir el Sr...........? |
| Sí |
| No |
| No hizo falta |
| No lo sé |
| ¿Se pidió su opinión como representante del Sr./a...........? (Sí/No) |
| ¿Cree que se respetaron las voluntades del Sr./a...........? (Sí/No) |
| ¿Recuerda si se limitó algún tratamiento, porque así lo pidió usted? (Sí/No) |
| ¿Recuerda si se limitó algún tratamiento, porque así lo ponía el DVA? (Sí/No) |
| ¿Cuál? |
| ¿Recuerda si alguna voluntad no se pudo seguir? (Sí/No) |
| ¿Qué voluntad no se respetó? |
| ¿Dónde murió el Sr./a...........? |
| En casa (1) |
| En el hospital (2) |
| En un sociosanitario (3) |
| En una residencia (5) |
| En otro lugar (6) |
| Para terminar, ¿tiene algún comentario que añadir al respecto? |
| Comentario del entrevistador (impresión subjetiva) |
Muchas gracias.