Identificar las características de los pacientes y de la asistencia asociadas con la infección relacionada con la atención sanitaria (IRAS) y determinar si existen diferencias entre las evitables (IRASE) y las que no lo son.
MétodoEstudio de cohortes retrospectivo basado en tres estudios españoles de eventos adversos ligados a la hospitalización. Se revisaron las historias clínicas valorando si la asistencia era la causante de IRAS e IRASE.
ResultadosEl 2,3% de los pacientes del estudio presentó una o más IRAS. El 60,2% fueron IRASE. Los que presentaron IRAS eran mayores que el resto, y presentaron mayor número de factores de riesgo intrínseco y extrínseco.
Se observaron diferencias entre los pacientes que presentaron IRAS o IRASE en la presencia de algún factor de riesgo intrínseco. Los factores que mejor explicaron IRAS fueron distintos para cada una de las localizaciones más frecuentes. En el caso de las IRAS: catéter urinario (OR=2,4), catéter venoso central (OR=1,8) y sonda nasogástrica (OR=1,9); servicio de ingreso quirúrgico (OR=1,6) y estancia hospitalaria >1 semana (OR=7,5)
Las estrategias identificadas para evitar IRAS fueron: técnica aséptica adecuada (25,5%), correcto seguimiento de los protocolos de sondaje vesical (20%) y de los cuidados y la valoración de vulnerabilidad de los pacientes (16,5%).
ConclusionesEntre los pacientes que presentaron IRAS y los que no presentaron se encontraron características diferenciadas. La evitabilidad es un juicio de valor independiente del de causalidad y se relaciona con si se han aplicado de forma correcta o no los protocolos. Identificar estos puntos en la asistencia permite establecer estrategias de mejora de la asistencia.
To determine the patient and medical care characteristics of Health Care-Associated Infections (HCAI) and to determine whether or not there are any differences between those that may be avoidable.
MethodA retrospective cohort study, based on three Spanish cohort studies of Adverse Events associated with hospitalization. The medical records were reviewed to assess whether or not the health care was the causing factor of the HCAI. We carried out the analyses using the same methodology as the National Study on the Adverse Effects associated with hospitalization (ENEAS). After reviewing the patient medical records to identify the HCAI associated factors, the reviewers gave a valued judgment on how likely the health care was the cause of the infection (HCAI) and whether there was evidence that they could have been avoided.
ResultsA total of 2.3% the patients in the study had one or more HCAI, with 60.2% of them being avoidable. The patients who had an HCAI were older and had a greater number of intrinsic and extrinsic risk factors.
There was a significant difference in the presence of some intrinsic risk factor between patients who had an HCAI and those with an avoidable HCAI, but there were no differences as regards medical care extrinsic risk factors. The factors that best explained the HCAI were different for each one of the most common infection locations. Generally, the factors which best explained the HCAI were: urinary catheter (OR=2.4), nasogastric tube (OR=1.9) or central venous catheter (OR=1.8). Similarly, hospital admissions through a surgery department or a hospital stay longer than a week were identified as main factors, (OR=1.6), (OR=7.5), respectively.
The best strategies to avoid an HCAI were: proper management of any aseptic technique and use of catheter (25.5%), a proper follow-up of the bladder catheterisation protocols (20%) and a proper health care follow-up of vulnerable patients (16.5%).
ConclusionPatients with an HCAI showed significant different characteristics from those who did not have an HCAI. The preventability is an independent valued judgment from the causality, and is associated to whether the proper protocol has been implemented or not. To identify these weaknesses enables us to establish strategies to improve the quality of medical care.
La asistencia sanitaria puede suponer un riesgo para los pacientes. Este hecho, conocido desde hace décadas y que ha estado presente en el quehacer de aquellos que se han dedicado a ella a lo largo de los años, es desde mediados del siglo xx un riesgo cuantificado que se puede prevenir, como así se refleja en estudios epidemiológicos publicados desde entonces en distintos países1–10.
Entendemos como riesgo asistencial la probabilidad de que ocurra un evento adverso (EA), es decir, cualquier situación no deseable o factor que puede contribuir a que se produzca, que está en relación con la atención sanitaria recibida más que con la propia enfermedad y que puede tener consecuencias negativas para los pacientes como la prolongación de la estancia hospitalaria, alguna secuela al alta o es responsable del fallecimiento del enfermo11.
Aunque las infecciones relacionadas con la atención sanitaria (IRAS) se han considerado, desde hace tiempo, el mayor riesgo que el entorno hospitalario plantea a los pacientes, esto se acentuó a mediados del siglo pasado tras una epidemia de infecciones por estafilococos resistentes a los antibióticos entre 1957 y 1958 en hospitales de los EE. UU. Desde entonces, han ido adquiriendo un interés creciente, tanto desde el punto de vista clínico como desde la salud pública, siendo el estudio y control de las IRAS una importante disciplina de la salud pública, con su énfasis en la vigilancia y los métodos epidemiológicos12.
Si bien es cierto que el avance en los conocimientos técnicos y científicos posibilita que la atención sanitaria ofrezca hoy oportunidades para salvar la vida de pacientes que no habrían sobrevivido hace unas décadas, también lo es que para que estos cuidados no impliquen una IRAS se requiere el desarrollo de un extenso sistema de prevención de la infección13.
Uno de los primeros estudios de vigilancia es el desarrollado en los EE. UU. por el National Nosocomial Infections Surveillance System (NNISS) que estima que el número de infecciones hospitalarias era de 5,7 por cada 100 ingresos. El proyecto SENIC14, un estudio sobre la eficacia del control de infección nosocomial, además de validar los resultados obtenidos por el NNISS aporta que alrededor de un 32% de las infecciones relacionadas con la asistencia podrían evitarse, si existieran programas eficaces de control de la infección.
Con el transcurso de los años, los sistemas de vigilancia de IRAS se han instaurado en muchos países y reflejan con sus datos la magnitud del problema15–22.
Son muchos los factores que propician IRAS y su transmisión: la disminución de la inmunidad de los pacientes; la mayor variedad de procedimientos médicos y técnicas invasivas, que crean posibles vías de infección; la transmisión de bacterias resistentes a los antibióticos que provocan infecciones difíciles de tratar, además de otros como la presión asistencial en los hospitales y las prácticas deficientes de vigilancia y control23.
A pesar del progreso alcanzado en la atención hospitalaria y en la salud pública, las IRAS siguen siendo un reto, consideradas como un problema de salud que puede tener un importante impacto en cuanto a morbilidad, mortalidad y costes económicos24–28. La medida de este riesgo resulta pues de suma importancia para los sistemas sanitarios a todos los niveles.
La necesidad de cuantificar y caracterizar el riesgo derivado de la asistencia sanitaria ha sido recogida en diversos estudios epidemiológicos que sobre los EA se han realizado. Los resultados entre unos y otros difieren en función de los objetivos planteados o de la metodología empleada, pero en ellos destaca en primer lugar que las IRAS consideradas como un EA tienen un gran peso, siendo estas uno de los tipos más frecuentes de EA en la atención de la salud. El Harvard Medical Practice Study II2 encontró que un solo tipo de IRAS −infección de herida quirúrgica− constituye la segunda categoría de EA y posiblemente uno de los más estudiados12 y en segundo lugar, que la fracción evitable de EA en todos ellos es alta, oscilando entre un 30 y 50% del total.Las IRAS son un evento adverso que se puede prevenir. Para la identificación de IRASE se han realizado estudios con diversa metodología: de intervención en los que se mide la tasa de IRAS realizando dos periodos de observación consecutivos, antes y después de implementar un programa de prevención, y en los que se ha observado que entre un 10-71% de ellas podía ser prevenible, dependiendo del tipo de infección y el diseño del estudio29, estudios prospectivos atendiendo a un tipo de infección específico30, estimando una evitabilidad de 19,4%; estudios que aplicando modelos matemáticos31 estiman una evitabilidad de 21,6% en los pacientes con infección. También IRASE se han identificado a través de estudios basados en la revisión de las historias clínicas32,33.
Uno de ellos fue el estudio ENEAS33, en el que las IRAS representaron el 25,3% de los EA, y en el que 56,6% consideró evitable34. En este se exploraron las características tanto de los pacientes como de la asistencia relacionadas con la incidencia de EA, aportando información sobre los que se asociaban a la misma, y la fracción evitable de los mismos.
El objetivo de este trabajo es identificar las características de los pacientes y de la asistencia asociada con IRAS y determinar si existen diferencias entre las evitables y las que no lo son.
MetodologíaDiseñoEstudio de cohortes retrospectivo secundario a estudios de EA ligados a la hospitalización.
Se utilizaron tres estudios españoles, que aportaron 8.407 historias. ENEAS33, estudio de los efectos adversos en la atención hospitalaria en el Principado de Asturias (EAPAS)35 y el estudio de los efectos adversos de la atención sanitaria: resultados en España y en Aragón.
Ámbito de estudioPacientes dados de alta hospitalaria en la segunda semana del mes de junio de 2005 en una muestra de 41 hospitales.
InstrumentalizaciónPara la identificación del EA se utilizó en una primera etapa la Guía de Cribado del Proyecto IDEA36, cuestionario adaptado de los utilizados en los estudios de Nueva York1, Utah y Colorado37. Posteriormente, se utilizó el formulario modular de revisión (MRF2)38 para la caracterización precisa del evento, su relación con la asistencia, su impacto en el paciente y su evitabilidad.
Definición de casoIRAS con moderada a alta probabilidad de deberse a la asistencia: es aquella en la que, según el criterio del revisor, pesa más en su origen la asistencia recibida que la susceptibilidad del propio paciente. Para determinar este juicio de valor el revisor puntuó en una escala de 6 puntos (1 –no evidencia– y 6 −evidencia segura−), considerando como IRAS una puntuación igual o mayor de 4.
IRASE: es aquella en la que, según criterio del revisor, y aplicando una escala de 1 a 6 (1 –no evidencia– y 6 –total evidencia−), se podría haber evitado, considerando evitable una puntuación igual o mayor de 4.
Criterios de inclusiónPacientes ingresados en los hospitales seleccionados, con estancia superior a 24 horas, con historia clínica, y dados de alta a lo largo de la segunda semana del mes de junio de 2005.
Criterios de exclusión1-Paciente con hospitalización inferior a 24 horas o en unidades de observación de urgencias o de corta estancia. 2-Paciente cuyo periodo de hospitalización no estuviera disponible en la historia clínica. 3-Paciente cuya historia clínica no estuviera disponible.
Variables explicativas- –
Ligadas al sujeto: edad, sexo, factores de riesgo intrínsecos (coma, insuficiencia renal, diabetes, neoplasia, EPOC, inmunodeficiencia, neutropenia, cirrosis hepática, drogadicción, obesidad, desnutrición, úlcera por presión, malformaciones, insuficiencia cardiaca, enfermedad coronaria o hipertensión arterial).
- –
Ligadas a la asistencia: servicio de hospitalización, estancia en días y factores de riesgo extrínsecos (sonda urinaria, catéter venoso periférico, catéter arterial, catéter venoso central, catéter venoso central de inserción periférica, nutrición parenteral, nutrición enteral, sonda nasogástrica, traqueotomía, ventilación mecánica, o terapia inmunosupresora).
Se realizó un analisis univariante para la descripción (media, mediana y desviación típica para las variables continuas y frecuencias para las variables categóricas), análisis bivariante para establecer relaciones entre las variables (χ2 para comparar proporciones, asociación lineal por lineal para detectar tendencias y t-Student para comparar medias). Para controlar los posibles factores de confusión y/o interacción y ajustar por el resto de variables, un análisis multivariante mediante una regresión logística por pasos hacia adelante por razón de verosimilitud. Para el tratamiento y análisis de los datos se utilizó el paquete estadístico SPSS versión 15.0
ResultadosDe los 8.407 pacientes estudiados, fueron cribados como positivos, con el criterio 19 de la guía de cribado36 que hace referencia a cualquier infección asociada a los cuidados, 349 pacientes. De ellos, en 144, su lesión o complicación estuvo relacionada con la infección asociada a la asistencia; además se identificaron otros 69 pacientes, inicialmente cribados por otras causas, sumando un total de 213 pacientes cuya lesión o complicación fue una infección relacionada en algún grado con la asistencia. De ellos, en 198 esta relación se consideró de moderada a muy alta probabilidad (IRAS) y en 121 se estableció alguna infección asociada a los cuidados podía ser evitable (IRASE). Los 198 pacientes con IRAS acumularon un total de 211 IRAS, 16,8% de los EA, y de ellas fueron IRASE el 60,2%.
La incidencia hospitalaria de pacientes con IRAS fue de 2,3% (IC95%: 2,0 - 2,7%). La incidencia hospitalaria de pacientes con IRASE fue de 1,44% (121/8.407; IC95%: 1,2-1,7%). Los pacientes con IRAS presentaron (edad mediana de 72,6 años; AI: 24,5) superior a la edad mediana del resto de los pacientes del estudio (60,1 años; AI: 40,1; p-valor<0,001). La incidencia de pacientes con IRAS fue en los hospitales grandes de 2,9%, en los medianos de 2,3% y en los de tamaño pequeño de 1,4% (p-valor 0,008). La incidencia de pacientes con IRAS por servicios fue: en servicios quirúrgicos de 3,2%, médicos de 2,1%, unidad de tratamiento intensivo (UTI) y afines 8,2% (p-valor 0,089). La estancia media de los pacientes con IRAS fue 24,2 días (dt 24,3), superior a la del resto de pacientes, 7,6 días (dt 11,97; p-valor 0,001). La incidencia de pacientes con IRAS que presentaban algún factor de riesgo intrínseco (FRI) fue de 3,7% (149) frente a un 1,1% (49) en los pacientes que no los presentaban (p-valor 0,001), presentando una tendencia a aumentar en la medida que el número de factores de riesgo intrínseco lo hacía (p-valor 0, 001). La incidencia de IRAS con algún factor de riesgo extrínseco (FRE), excluyendo el catéter venoso periférico, fue de 5,1 frente a 1% en los que no lo presentaron (p-valor 0,001). También la incidencia aumentó a medida que el número de estos factores aumentaba (p-valor 0,001).
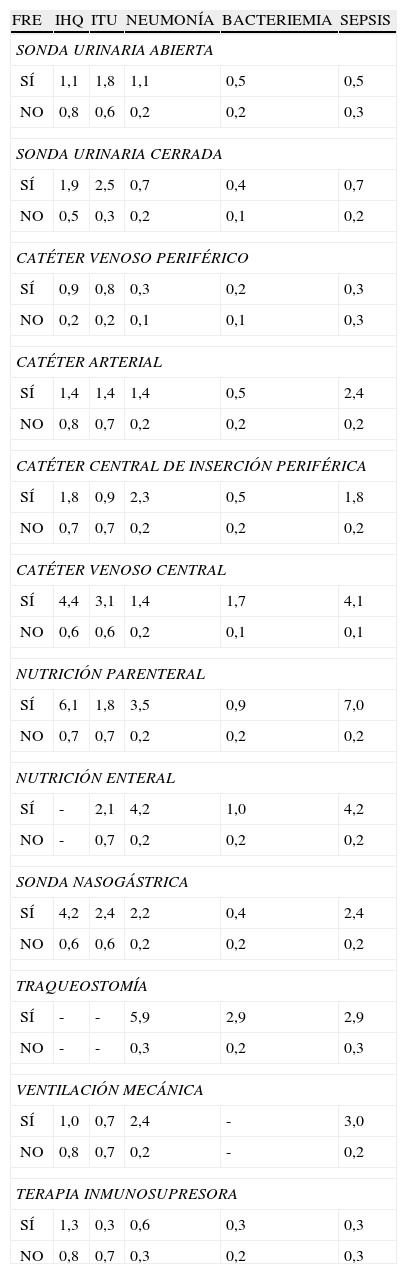
La localización de las IRAS fue por orden de frecuencia: herida quirúrgica 65 (30,8%); tracto urinario 58 (27,5%); sepsis 24 (11,4%); neumonías 23 (10,9%); otras infecciones 25 (11,8%) y bacteriemias 16 (7,6%). Los diferentes factores de riesgo extrínsecos estudiados se relacionaron con diferentes localizaciones tal y como muestra la tabla 1.
Incidencia pacientes con IRAS según localizacion y FRE
| FRE | IHQ | ITU | NEUMONÍA | BACTERIEMIA | SEPSIS |
| SONDA URINARIA ABIERTA | |||||
| SÍ | 1,1 | 1,8 | 1,1 | 0,5 | 0,5 |
| NO | 0,8 | 0,6 | 0,2 | 0,2 | 0,3 |
| SONDA URINARIA CERRADA | |||||
| SÍ | 1,9 | 2,5 | 0,7 | 0,4 | 0,7 |
| NO | 0,5 | 0,3 | 0,2 | 0,1 | 0,2 |
| CATÉTER VENOSO PERIFÉRICO | |||||
| SÍ | 0,9 | 0,8 | 0,3 | 0,2 | 0,3 |
| NO | 0,2 | 0,2 | 0,1 | 0,1 | 0,3 |
| CATÉTER ARTERIAL | |||||
| SÍ | 1,4 | 1,4 | 1,4 | 0,5 | 2,4 |
| NO | 0,8 | 0,7 | 0,2 | 0,2 | 0,2 |
| CATÉTER CENTRAL DE INSERCIÓN PERIFÉRICA | |||||
| SÍ | 1,8 | 0,9 | 2,3 | 0,5 | 1,8 |
| NO | 0,7 | 0,7 | 0,2 | 0,2 | 0,2 |
| CATÉTER VENOSO CENTRAL | |||||
| SÍ | 4,4 | 3,1 | 1,4 | 1,7 | 4,1 |
| NO | 0,6 | 0,6 | 0,2 | 0,1 | 0,1 |
| NUTRICIÓN PARENTERAL | |||||
| SÍ | 6,1 | 1,8 | 3,5 | 0,9 | 7,0 |
| NO | 0,7 | 0,7 | 0,2 | 0,2 | 0,2 |
| NUTRICIÓN ENTERAL | |||||
| SÍ | - | 2,1 | 4,2 | 1,0 | 4,2 |
| NO | - | 0,7 | 0,2 | 0,2 | 0,2 |
| SONDA NASOGÁSTRICA | |||||
| SÍ | 4,2 | 2,4 | 2,2 | 0,4 | 2,4 |
| NO | 0,6 | 0,6 | 0,2 | 0,2 | 0,2 |
| TRAQUEOSTOMÍA | |||||
| SÍ | - | - | 5,9 | 2,9 | 2,9 |
| NO | - | - | 0,3 | 0,2 | 0,3 |
| VENTILACIÓN MECÁNICA | |||||
| SÍ | 1,0 | 0,7 | 2,4 | - | 3,0 |
| NO | 0,8 | 0,7 | 0,2 | - | 0,2 |
| TERAPIA INMUNOSUPRESORA | |||||
| SÍ | 1,3 | 0,3 | 0,6 | 0,3 | 0,3 |
| NO | 0,8 | 0,7 | 0,3 | 0,2 | 0,3 |
IHQ: infección de herida quirúrgica; IRAS: infección relacionada con la atención sanitaria; ITU: infección del tracto urinario. p<0,05.
N = 8.407.
En el análisis multivariante se observó que los pacientes que presentan insuficiencia renal mostraban más riesgo de IRAS (OR 1,7), así como si su asistencia requería el uso de sonda vesical (OR 2,44), catéter venoso central (OR 1,7), sonda nasogástrica (OR 1,9), si su ingreso era en un servicio quirúrgico (OR 1,6) y si su estancia fue superior a una semana (OR 7,5).
El análisis multivariante por localización de la infección mostró que incementaban el riesgo para la infección de herida quirúrgica: llevar sonda nasogástrica, edad menor de 1 año o mayor de 45, estar ingresado en un servicio quirúrgico y tener una estancia superior a una semana. Para la infección del tracto urinario el riesgo fue superior en los pacientes que eran portadores de sonda vesical y cuyo ingreso se prolongó más de una semana. Los pacientes con insuficiencia renal, neoplasia, portadores de catéter venoso central y con una estancia hospitalaria superior a una semana presentaron, así mismo, mayor riesgo de bacteriemia. Se observó mayor riesgo de neumonía en los pacientes con insuficiencia renal, sonda urinaria, catéter central de inserción periférica, sonda nasogástrica y estancia hospitalaria superior a una semana. Ser portador de catéter venoso central aumento el riesgo de sepsis, así como la nutrición parenteral, la traqueostomía y un ingreso hospitalario superior a una semana.
Al explorar el impacto que tuvieron las IRAS, se observó que el 62,1% necesitaron procedimientos adicionales y en un 64,6% precisaron tratamiento adicional. El 49% de ellas motivaron parte de la estancia del paciente y fueron causa de reingreso en el 20,6%. En el 10,1% de los casos, el paciente murió.
Según el grado de evitabilidad, las IRAS se clasificaron en: ausencia de evidencia (18%), mínima posibilidad (5,2%), ligera posibilidad (18,5%), moderada posibilidad (46,4%), elevada posibilidad (12,8%) y total evidencia (0,9%).
Al analizar las posibles diferencias entre los pacientes que presentaban IRAS y los que presentaban IRASE, se observó que la proporción de pacientes con IRASE fue menor en hombres que en mujeres (60,6 y 63,3%, respectivamente) y que esta diferencia no fue significativa (p-valor 0,693).
La edad mediana fue de 73,9 (AI: 25,63) años en los pacientes con IRASE, no encontrándose diferencia estadísticamente significativa (p-valor 0,689) con la edad mediana 70,9 (AI: 23,55) años, en los pacientes que presentaban IRAS no evitable. De la misma manera no hubo diferencias significativas al categorizar la edad por grupos, aunque la proporción de IRASE fue mayor en los que representaban las edades más avanzadas (mayores de 65 años y entre 46 y 65 años; p-valor 0,570).
Presentó FRI el 80,2% de los pacientes que tuvieron con IRASE y el 67,5% de los pacientes con IRAS no evitable (p-valor 0,045). Al examinar el número de FRI presentes en los pacientes, se apreció que los que presentaron IRASE, la evitabilidad disminuyó en la medida que aumentaba el número de factores de riesgo (p-valor 0,081).
No se encontraron diferencias significativas en la proporción de IRASE por el tipo de servicio (p-valor 0,811) ni por el tamaño del hospital (número de camas) en el que se efectuó el ingreso (p-valor 0,781).
La presencia de algún FRE, excluido el catéter venoso periférico, se dio en el 71,9% de los pacientes que presentaban IRASE y en el 67,5% de los que presentaron IRAS no evitable (p-valor 0,083).
La estancia media de los pacientes con IRASE fue de 25,4 días (dt 28,5) y de los pacientes con IRAS no evitable de 22,2 días (dt 15,3) (p-valor 0,773).
Al explorar el impacto que tuvieron las IRASE, se observó que el 58,7% necesitó procedimientos adicionales y el 62,8% tratamiento adicional.
Parte de la estancia fue debida a la IRASE en 47,2% de ellas y fueron causa del reingreso el 18,7%.
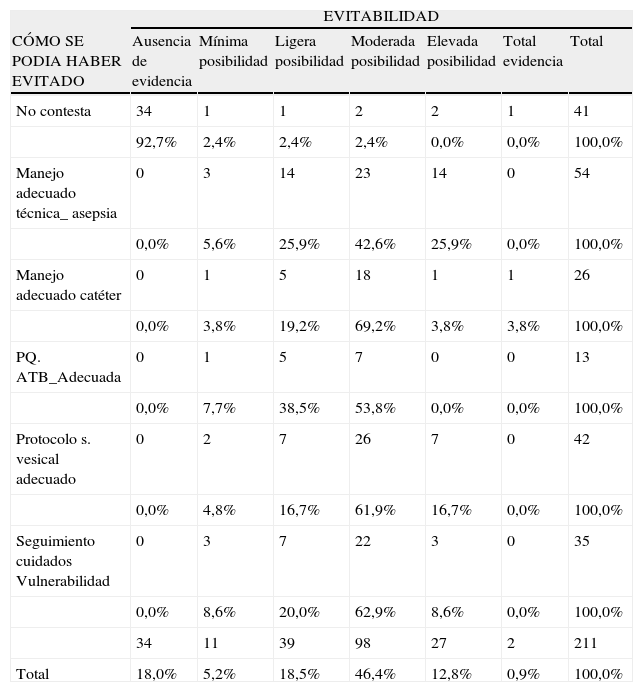
En la tabla 2 se muestran los diferente tipos de respuestas de los evaluadores respecto a cómo las IRAS se podían haber evitado y en la tabla 3 las respuestas según el tipo de infección.
Factores para evitar la infección relacionada con la asistencia sanitaria
| EVITABILIDAD | |||||||
| CÓMO SE PODIA HABER EVITADO | Ausencia de evidencia | Mínima posibilidad | Ligera posibilidad | Moderada posibilidad | Elevada posibilidad | Total evidencia | Total |
| No contesta | 34 | 1 | 1 | 2 | 2 | 1 | 41 |
| 92,7% | 2,4% | 2,4% | 2,4% | 0,0% | 0,0% | 100,0% | |
| Manejo adecuado técnica_ asepsia | 0 | 3 | 14 | 23 | 14 | 0 | 54 |
| 0,0% | 5,6% | 25,9% | 42,6% | 25,9% | 0,0% | 100,0% | |
| Manejo adecuado catéter | 0 | 1 | 5 | 18 | 1 | 1 | 26 |
| 0,0% | 3,8% | 19,2% | 69,2% | 3,8% | 3,8% | 100,0% | |
| PQ. ATB_Adecuada | 0 | 1 | 5 | 7 | 0 | 0 | 13 |
| 0,0% | 7,7% | 38,5% | 53,8% | 0,0% | 0,0% | 100,0% | |
| Protocolo s. vesical adecuado | 0 | 2 | 7 | 26 | 7 | 0 | 42 |
| 0,0% | 4,8% | 16,7% | 61,9% | 16,7% | 0,0% | 100,0% | |
| Seguimiento cuidados Vulnerabilidad | 0 | 3 | 7 | 22 | 3 | 0 | 35 |
| 0,0% | 8,6% | 20,0% | 62,9% | 8,6% | 0,0% | 100,0% | |
| 34 | 11 | 39 | 98 | 27 | 2 | 211 | |
| Total | 18,0% | 5,2% | 18,5% | 46,4% | 12,8% | 0,9% | 100,0% |
ATB: antibioterapia; PQ: profilaxis quirúrgica.
Localizaciones de la infección y factores para evitarla
| LOCALIZACIÓN DE LA INFECCIÓN | N (%) | CÓMO SE PODÍA HABER EVITADO |
| Herida quirúrgica | 65 (30,8%) | • Manejo adecuado de técnica/asepsia 34 (52,3%) |
| • No contesta 16 (24,6%) | ||
| • PQ_atb_adecuada 8 (12,3%) | ||
| • Seguimiento en los cuidados/vulnerabilidad 6 (9,2%) | ||
| Tracto urinario | 58 (27,5%) | • Seguimiento protocolo s. vesical_adecuado 37 (63,8%) |
| • Manejo adecuado catéter 7 (12,1%) | ||
| • No contesta 4 (6,9%) | ||
| • Seguimiento en los cuidados/vulnerabilidad (6,9%) | ||
| • Manejo adecuado de técnica/asepsia 3 (5,2%) | ||
| • PQ_atb_adecuada 3 (5,2%) | ||
| Bacteriemia | 16 (7,6%) | • Manejo adecuado catéter 11 (68,8%) |
| • No contesta 2 (12,5%) | ||
| • Manejo adecuado de técnica /asepsia 1 (6,3%) | ||
| • Seguimiento en los cuidados/vulnerabilidad 1 (6,3%) | ||
| Neumonía | 23 (10,9%) | • Seguimiento en los cuidados/vulnerabilidad 15 (65,2%) |
| • No contesta 8 (34,8%) | ||
| Sepsis | 24 (11,4%) | • Manejo adecuado catéter 7 (29,2%) |
| • Manejo adecuado de técnica/asepsia 5 (20,8%) | ||
| • Seguimiento en los cuidados/vulnerabilidad 5 (20,8%) | ||
| • No contesta 4 (16,7%) | ||
| • Seguimiento protocolo_s.vesical_adecuado 2 (8,3%) | ||
| • PQ_atb_adecuada 1 (4,2%) | ||
| Otra infección | 25 (11,8%) | • Manejo adecuado de técnica/asepsia 11 (44,0%) |
| • No contesta 7 (28,0%) | ||
| • Seguimiento en los cuidados/vulnerabilidad 4 (16,0%) | ||
| • Seguimiento protocolo_s.vesical_adecuado 1 (4,0%) | ||
| • Manejo adecuado catéter 1 (4,0%) | ||
| • PQ_atb_adecuada 1 (4,0%) | ||
| Total | 211 (100%) |
La evitabilidad está relacionada con el manejo inadecuado de la técnica, la asepsia durante procedimientos como inserción de catéteres (sondas, vías, etc.) y su mantenimiento, y el no seguimiento estricto de los protocolos.
DiscusiónTal como se ha observado en este estudio, la incidencia hospitalaria de pacientes con IRAS fue de 2,3% y con IRASE fue de 1,4%. Estas cifras son más bajas que las encontradas en estudios similares39,40. El hecho de que estos estudios hayan sido realizados por médicos con diferente especialidad a los que realizaron los estudios analizados en este trabajo puede ser un factor que haya influido en los resultados obtenidos.
Es posible que haya una infraestimación de IRAS puesto que aquellas infecciones en las que la causalidad se relaciona con el paciente en mayor grado, estas no se considerarían como IRAS, siendo este también un juicio de valor que establece el revisor. La evitabilidad se situó en un porcentaje elevado (60,2%), mayor que la proporción estimada en estudios como el SENIC que establece una evitabilidad entre el total de infecciones del 30%, aunque si coincide con los datos aportados por diversos estudios de intervención que establecen un rango de evitabilidad entre el 10-70%29. Es importante reseñar que aún siendo de interés la cifra estimada tanto de incidencia de IRAS como la de su fracción evitable no fue objetivo principal de este estudio. Sí lo fue, en cambio, identificar las causas relacionadas con ellas.
Los resultados obtenidos nos hablan de unas características diferenciales tanto de los pacientes que presentan IRAS como de la asistencia que se les presta. En el análisis multivariante vemos como hay factores que estando inicialmente relacionados en el análisis bivariado dejan de estarlo. Esto ocurre con la edad que sale del modelo al ajustar por el resto de variables. Puede ser debido a que no es la edad en sí misma, si no las circunstancias asociadas a ella (como el aumento de comorbilidades o la mayor intervención asistencial en relación a estas) lo que esté asociado a IRAS.
Del mismo modo al realizar un análisis independiente para cada tipo de localización de la infección y los factores tanto de riesgo intrínseco como extrínseco, hemos podido identificar con más precisión esta asociación y comprobar que hay factores extrínsecos que nos hablan del intervencionismo (como la sonda urinaria que incrementan notablemente el riesgo de padecer una infección de orina, o el catéter venoso central de incrementar el riesgo de bacteriemia y que la estancia prolongada aumenta el riesgo de cualquier tipo de infección).
Estos resultados estarían en la misma línea que los obtenidos en estudios de intervención que nos muestran datos en los que, tras la aplicación de una serie de medidas correctoras, disminuye significativamente la tasa de infección (la higiene de manos es la medida más básica en la prevención de las IRAS hasta la fecha y ha demostrado su capacidad de reducir un 41% las infecciones nosocomiales cuando se alcanza una adherencia del 65%41 o incluso se han comunicado tasas de cero bacteriemias asociadas a catéter42).
Sin entrar en el debate de la efectividad de los distintos programas de intervención43, la identificación en nuestro ámbito de determinados puntos en la asistencia susceptibles de mejora es sin duda valiosa. Observamos como al analizar las IRAS de forma global (evitables y no evitables) aparecen diferencias importantes tanto en las características de los pacientes que las presentan (son más mayores, presentan más comorbilidades, más FRI), como en el intervencionismo que sobre ellos se realiza (más presencia de factores extrínsecos) respecto al resto de pacientes del estudio. También hemos visto como la incidencia de pacientes que presentan IRAS fue mayor en los servicios quirúrgicos que en los médicos y en los hospitales con mayor número de camas, resultado que coincide en parte con los datos aportados por otros estudios3,19,44.
Al explorar las características de los pacientes y de la asistencia con el fin de establecer si existía alguna diferencia entre los pacientes que presentaban una IRASE y los que presentaban una IRAS no evitable, observamos que no hay diferencias estadísticamente significativas, ni por edad, sexo o factores relacionados con la asistencia, como son el tipo de servicio en el que se ingresa, el tamaño del hospital o los factores extrínsecos a los que el paciente es sometido en el transcurso de la atención sanitaria. Encontramos diferencia significativa (p-valor 0,045) en el hecho de presentar algún FRI, ya que en los pacientes que las presentaron, la proporción de IRASE fue del 80,2% mientras que en los pacientes cuya IRAS era no evitable, la presencia de algún factor de riesgo intrínseco fue del 67,5%.
Este resultado, que parece contradictorio en un principio, pues los FRI son difícilmente modificables, no lo es si pensamos que la evitabilidad de una infección relacionada con la asistencia sanitaria es un juicio de valor independiente de la causalidad. Si bien es cierto que al centrarnos en aquellas infecciones en que la asistencia sanitaria pesa más en su origen que cualquier otra circunstancia, como puede ser la derivada de la situación del propio paciente, esto nos lleva a pensar que la evitabilidad esté relacionada con estos factores.
La evitabilidad que establece el evaluador hace referencia a si se ha hecho todo lo que se debería y de la manera correcta. Es plausible, por lo tanto, que la relación con los FRI y los FE estén asociados más a la causa de EA, en este caso las IRAS, que con su evitabilidad. En las respuestas de cómo se podían haber evitado, en un 63,3% de las IRASE con moderada posibilidad de prevención, la respuesta «un mejor seguimiento de la vulnerabilidad del paciente» explicaría la evitabilidad de las IRAS en pacientes con determinados FRI.
Indagar en la evitabilidad que este estudio nos aporta y en los juicios que establecen los revisores acerca de cómo las IRAS se podían haber evitado facilita información de sumo interés, máxime cuando el evaluador realizó el juicio tras examinar la historia del paciente, aunque este hecho sea una limitación en sí mismo pues depende de la calidad de las mismas. También somos conscientes de las posibles limitaciones de este juicio como el sesgo del observador.
Es interesante analizar cómo el 65% de IRAS se agrupan en la frontera de la evitabilidad, y además hay un 16,1% en las que hay ausencia de evidencia para definirla. Es decir, más de la mitad de las infecciones se sitúan en una zona que bien podría cambiar en un momento dado, circunstancia que apoya la dificultad del juico y que en caso de modificarse la escala los resultados serían distintos. Es por ello que los resultados deben de tomarse con precaución en cuanto a la incidencia de IRASE, pero resultan interesantes desde el punto de vista de dar información sobre qué circunstancias de la asistencia son identificadas por los revisores como relacionadas con la posibilidad de prevención.
Si nos fijamos en las respuestas de los evaluadores a cómo se podía haber evitado, agrupadas por tipo de infección, observamos como la posibilidad de prevención está en primer lugar relacionada con un manejo inadecuado de la técnica aséptica seguida de un deficiente cumplimiento de los protocolos y de un seguimiento inadecuado de la vulnerabilidad de los pacientes. Todas estas respuestas inciden en la asistencia prestada y nos orientan a qué puntos son susceptibles de mejora en primera instancia.
Los resultados de este estudio, realizado en hospitales españoles, ofrecen información a nivel nacional ya que se basan en el estudio nacional ENEAS, si bien puede haber una sobrerrepresentación de las Comunidades de Asturias y Aragón al sumar los datos de estos estudios, lo que puede ser una limitación. No obstante, nos parece interesante su aportación pues no se ha realizado antes este tipo de análisis y los datos en nuestro contexto pueden ser valiosos para planificar estrategias encaminadas a prevenir las IRAS, uno de los eventos adversos más frecuentes de la asistencia sanitaria.
Podemos concluir diciendo que con este trabajo hemos podido obtener un mayor conocimiento de las características de los pacientes, asociadas a las IRAS y mayor conocimiento de las características del proceso asistencial que se asocia a las IRAS. Nos ofrece luces acerca de cómo los profesionales son capaces de identificar las oportunidades de mejora en la seguridad del paciente, desvelando posibilidades para la prevención de las IRAS, en determinadas esferas como son la aplicación estricta de protocolos establecidos de mejores prácticas, la necesidad de identificar a los pacientes más vulnerables para realizar un seguimiento adecuado de los mismos y sobre todo cómo el estricto cumplimiento de la asepsia es fundamental en determinadas intervenciones, en las que no es justificable que la asistencia sea la causa de la infección.
Con todo ello, en este estudio se inicia una profundización en las circunstancias que acompañan a las IRAS y su evitabilidad que deberá continuarse.
FinanciaciónEste estudio se realiza sin financiación externa al grupo investigador.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.