Analizar la evolución de la prevalencia de úlceras por presión entre los años 2006 a 2013. Conocer los principales factores de riesgo asociados a las mismas.
MétodoEstudio descriptivo en el que se analizaron las series de prevalencia 2006-2013 de úlceras por presión del estudio de prevalencia de las infecciones nosocomiales en España del Hospital Clínico Universitario de Zaragoza.
ResultadosLa prevalencia media de úlceras por presión en los 5.354 pacientes del período de estudio fue de 4,5% (IC95%=3,9-5,0%). No se encontraron diferencias significativas en la distribución ni en la tendencia a lo largo del período estudiado. La prevalencia aumentó al 5,0% (IC95%=4,4-5,6% al eliminar de la muestra los pacientes con estancia inferior a 24 horas y los de servicios de bajo riego (Pediatría, Obstetricia y Psiquiatría), pero tampoco había diferencias en su distribución ni tendencia anual (p>0,05). Los factores asociados a las úlceras fueron la edad, los días de ingreso, la presencia de coma, sonda urinaria, desnutrición, infección y el servicio de ingreso.
ConclusionesLa edad, la estancia hospitalaria, la presencia de coma, desnutrición, infección, sonda urinaria y el ingreso en determinadas unidades constituyen marcadores independientes de riesgo de los pacientes con úlceras por presión. No se aprecia una tendencia en la prevalencia de úlceras por presión que sugiera algún efecto de las diferentes estrategias de intervención implantadas en el período de estudio, aunque esta ausencia de hallazgos podría ser debida a las limitaciones de los datos empleados.
To analyse the trends in pressure ulcer prevalence from 2006 to 2013. To determine the main risk factors associated with pressure ulcers.
MethodA descriptive study analysing the prevalence in a series of pressure ulcers collected in the study on the prevalence of nosocomial infections in Spain from 2006 to 2013 in the Clinical University Hospital of Zaragoza.
ResultsThe mean prevalence among the 5,354 patients included over the period of study was 4.5% (95% CI=3.9-5.0%). No significant difference in its trend or distribution of pressure ulcers was observed over the several years of the study. Prevalence increased up to 5.0% (95% CI=4.4-5.6%) when short-stay patients (less than 24hours) and those admitted into low risk units (Paediatrics, Psychiatry and Obstetrics) were removed from the study, but there was still no significant differences in its yearly trend or distribution (p>0.05). Age, length of stay, presence of coma, in-dwelling urethral catheters, malnutrition, infection, and admission unit were risk factors associated with pressure ulcer prevalence in the logistic regression.
ConclusionsAge, length of stay, coma, in-dwelling urethral catheters, malnutrition, infection, and admission unit were independent risk markers for patients with pressure ulcers. No particular trend of pressure ulcer prevalence could be determined to demonstrate any effects from the different strategies of improvement implemented during the period of study, although this fact could be due to the limitations of data used in the study.
Las úlceras por presión (UPP) constituyen un problema de salud de serias consecuencias, tanto para los pacientes que las sufren y sus entornos familiares, como para el sistema de salud y sus profesionales. La aparición de una úlcera por presión genera en el paciente una alteración de su estado de bienestar debido al dolor y a las posibles complicaciones infecciosas a las que está expuesto, pueden aumentar hasta 3-6 veces la mortalidad y constituyen un buen predictor de mortalidad en los pacientes ancianos dependientes. Paralelamente, en la familia condicionan una sobrecarga emocional, económica y laboral importante y para el sistema de salud implican un aumento de la carga de trabajo del personal sanitario encargado de atender a estos enfermos y un incremento de los costes de la atención sanitaria, produciendo, en conjunto, un impacto muy negativo en la calidad global de la asistencia1–10.
La prevalencia estimada de UPP en los enfermos hospitalizados varía entre el 3,0 y más del 20%, en función del diseño del estudio y del perfil de pacientes estudiados11–19. Su relevancia se ve, además, subrayada por el hecho de que una gran parte de ellas podrían evitarse con los medios de prevención adecuados20–23.
Las UPP han sido incluidas por diversos organismos, tanto nacionales (indicadores y ejes de análisis del CMBD del Ministerio de Sanidad, Política Social e Igualdad)24, como internacionales (Agency for Healthcare Research and Quality)25, como una de las principales complicaciones relacionadas con la asistencia sanitaria que deben monitorizarse regularmente.
Debido precisamente a su alta prevalencia, su carácter evitable, la carga de morbimortalidad que generan y el impacto en costes tangibles e intangibles, la prevención y adecuado tratamiento de las UPP se ha convertido en uno de los principales objetivos de las diversas iniciativas en materia de seguridad de pacientes que se han puesto en marcha en las dos últimas décadas26–34.
En ese sentido, el objetivo del presente estudio consistió en conocer la evolución de la prevalencia de UPP a lo largo de estos últimos años en un hospital de tercer nivel y profundizar en el conocimiento de los principales factores de riesgo asociados a su aparición.
MetodologíaDiseño y muestra del estudioLlevamos a cabo un estudio observacional descriptivo en el que se analizaron los datos de 5.354 pacientes, correspondientes a las series de enfermos hospitalizados revisados en el Estudio de Prevalencia de la Infecciones Nosocomiales en España (EPINE) entre los años 2006-2013 en el Hospital Clínico Universitario Lozano Blesa de Zaragoza. El EPINE es un estudio de prevalencia de punto que lleva realizándose 25 años, con carácter anual, en una amplia muestra de hospitales españoles. En dicho estudio se registran las diversas variables sociodemográficas, administrativas y clínicas de los pacientes ingresados en un momento determinado del tiempo (día del estudio) en el que debe determinarse si dicho paciente padece o no una infección nosocomial. Consideramos que esta fuente de datos, aunque diseñada para otros propósitos, podría servir para nuestro objetivo por estar basada en un método explícitamente protocolizado que podíamos consultar para comprobar los potenciales cambios en definiciones o criterios aplicados y por sustentarse en un sistema de recogida de datos, en cuanto a diseño y momento de estudio, similares a lo largo del tiempo.
Variables del estudioLa variable resultado principal estudiada (variable dependiente) fue la presencia o no de una UPP. Como posibles variables independientes asociadas a esa variable principal se analizaron todas aquellas recogidas en el protocolo del EPINE: año de estudio, servicio de ingreso, edad, días de estancia, factores subyacentes dependientes del paciente (coma, diabetes, insuficiencia renal, neoplasia, EPOC, inmunodeficiencia, neutropenia, cirrosis y desnutrición) y factores predisponentes dependientes de la actuación clínica (intervención quirúrgica, sonda urinaria, línea periférica, catéter central, ventilación mecánica y toma de antibióticos).
Análisis estadísticoEl análisis se desarrolló en tres fases. En la primera de ellas se utilizó la muestra completa de pacientes y se analizó, además de las similitudes y diferencias de las submuestras entre cada uno de los años del estudio, la evolución de la prevalencia de UPP durante ese período y su posible asociación con las características de los pacientes.
En una segunda fase del análisis se eliminaron de la muestra los pacientes con un ingreso inferior a 24 horas y los ingresados en los servicios de Obstetricia, Pediatría y Psiquiatría, por el particular perfil de pacientes ingresados en estas unidades, con un muy bajo riesgo de desarrollar una UPP.
Por último, se realizó una regresión logística por pasos tomando como variable dependiente la presencia de UPP y como independientes todas aquellas otras que en el análisis bivariante anterior mostraron tener una asociación estadísticamente significativa con ese hecho. Se utilizó para ello el método hacia delante (forward) tomando como criterio de contraste la razón de máxima verosimilitud.
La comparación de medias se realizó mediante análisis tipo ANOVA y t de Student cuando se cumplían los condiciones para las pruebas paramétricas (normalidad e igualdad de varianzas) y mediante pruebas no paramétricas (U de Mann-Whitney) cuando no se cumplían dichos requisitos. En el caso de variables cualitativas, las pruebas de contraste utilizadas fueron el Chi cuadrado de Pearson y el Chi cuadrado de tendencia lineal, en este último caso, para comprobar si había una determinada evolución de la prevalencia de UPP a lo largo del período de estudio. En todos los casos el nivel de significación estadística se estableció admitiendo una probabilidad de error p ≤ 0,05.
La base de datos de la muestra de estudio se recogió en Excel para Windows® y el análisis de los datos se realizó con los programas SPSS 19.0 y Epiinfo 6.0.
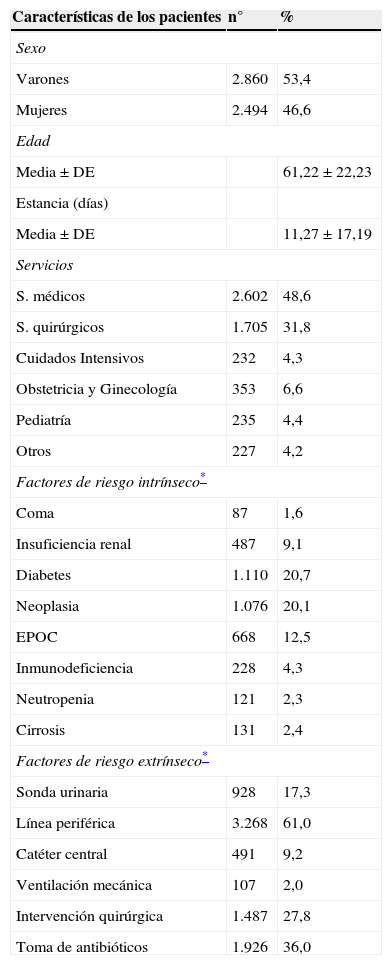
ResultadosLa muestra de estudio estaba compuesta por 5.354 pacientes cuyas características principales se resumen en la tabla 1. No se encontraron diferencias en la misma a lo largo del período de estudio salvo en el caso del sexo de los pacientes (p=0,000) con una mayor proporción de mujeres en los años 2012 y 2013. En la misma tabla se muestran los factores de riesgo intrínsecos presentes en los pacientes estudiados. Se encontraron diferencias significativas entre los diferentes años estudiados en la proporción de pacientes con registro de coma (p=0,016), inmunodeficiencia (p=0,000), neutropenia (p=0,000) y desnutrición (p=0,00). Esa diferente distribución de los factores de riesgo intrínseco no se concentraba en una determinada submuestra de pacientes en particular, sino que en cada caso ofrecía un patrón diferente, lo que podía sugerir algún tipo de problemas en el registro o recogida de datos.
Características de los pacientes
| Características de los pacientes | n° | % |
|---|---|---|
| Sexo | ||
| Varones | 2.860 | 53,4 |
| Mujeres | 2.494 | 46,6 |
| Edad | ||
| Media±DE | 61,22±22,23 | |
| Estancia (días) | ||
| Media±DE | 11,27±17,19 | |
| Servicios | ||
| S. médicos | 2.602 | 48,6 |
| S. quirúrgicos | 1.705 | 31,8 |
| Cuidados Intensivos | 232 | 4,3 |
| Obstetricia y Ginecología | 353 | 6,6 |
| Pediatría | 235 | 4,4 |
| Otros | 227 | 4,2 |
| Factores de riesgo intrínseco* | ||
| Coma | 87 | 1,6 |
| Insuficiencia renal | 487 | 9,1 |
| Diabetes | 1.110 | 20,7 |
| Neoplasia | 1.076 | 20,1 |
| EPOC | 668 | 12,5 |
| Inmunodeficiencia | 228 | 4,3 |
| Neutropenia | 121 | 2,3 |
| Cirrosis | 131 | 2,4 |
| Factores de riesgo extrínseco* | ||
| Sonda urinaria | 928 | 17,3 |
| Línea periférica | 3.268 | 61,0 |
| Catéter central | 491 | 9,2 |
| Ventilación mecánica | 107 | 2,0 |
| Intervención quirúrgica | 1.487 | 27,8 |
| Toma de antibióticos | 1.926 | 36,0 |
Fuente: Estudio de Prevalencia de las Infecciones Nosocomiales en España (EPINE)35.
En cuanto a la presencia de factores de riesgo extrínseco (tabla 1), también se encontraron diferencias significativas en el porcentaje de pacientes con sonda urinaria (p=0,000), con línea periférica (p=0,000) y toma de antibióticos (p=0,005) entre los diferentes años del período de estudio. Tampoco aquí las diferencias se focalizaban en algún año en particular y parecían originarse en cada caso por motivos diferentes.
Cerca del 25% (IC95%=20,9-23,2%) de los pacientes presentaban en el momento del estudio algún tipo de infección (de carácter comunitario o adquirida dentro del hospital) y la prevalencia media de infecciones relacionadas con la asistencia sanitaria era del 8,07% (IC95%=7,3-8,8%).
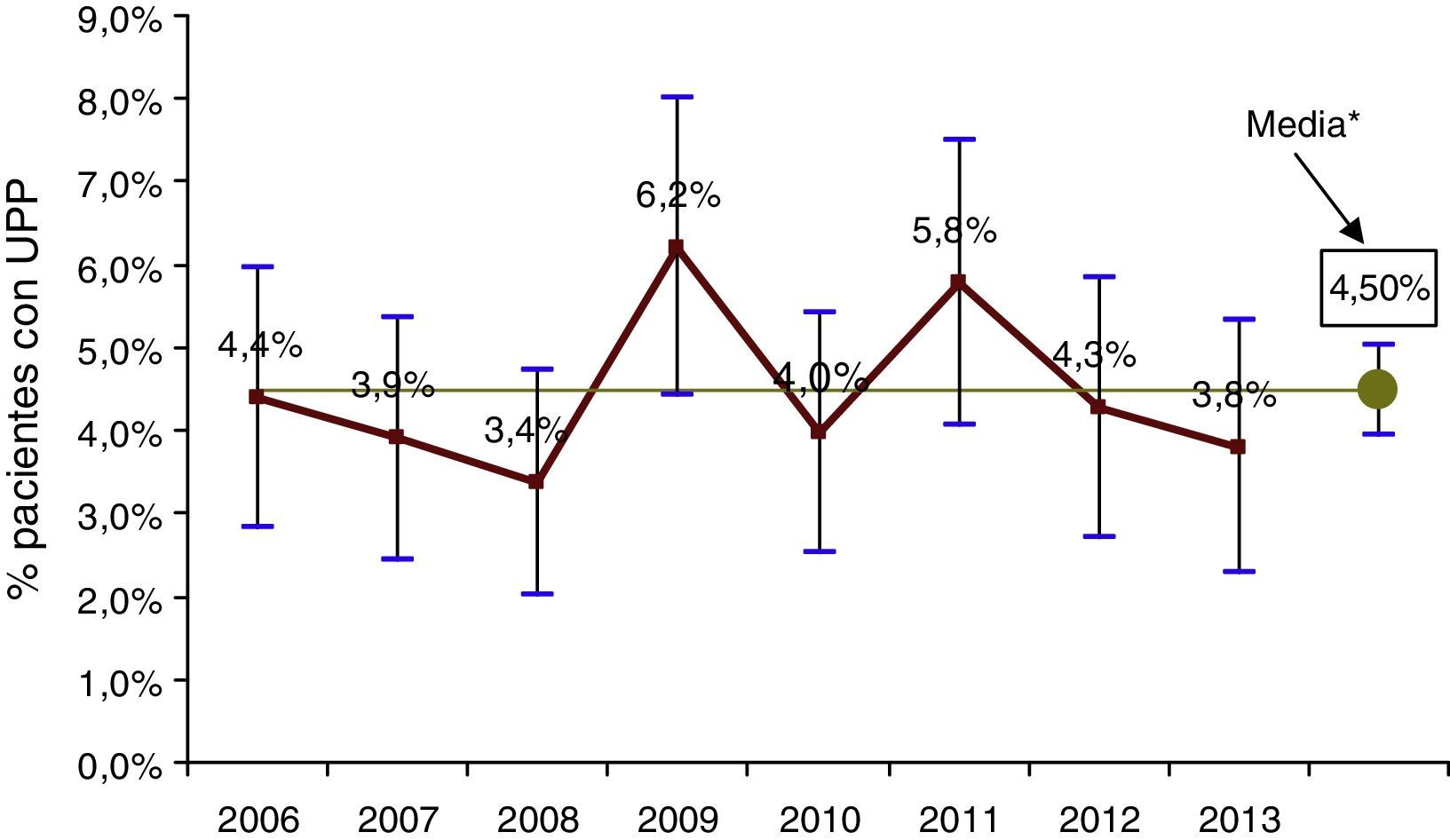
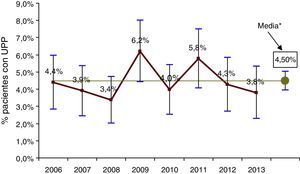
La prevalencia media de pacientes con UPP en el conjunto de los pacientes estudiados (fig. 1) fue el 4,5% (IC95%=3,9-5,0%), sin que hubiera diferencias significativas en su distribución (p=0,126) ni tendencias (p=0,73) a lo largo los diferentes años del período de estudio.
Al analizar las características de los pacientes con UPP, estos tenían una edad media mayor (71,54; DE=16,50 frente a 61,51; DE=21,19; p=0,000) y llevaban más días ingresados (27,2; DE=40,62 frente a 10,52; DE=14,8; p=0,000). La prevalencia de UPP fue significativamente mayor (p=0,000) en los pacientes de cuidados intensivos (8,6%; IC95%=5,0-12,2%) y especialidades médicas (6,3%; IC95%=5,4-7,3%) que en el resto de servicios. Las UPP estaban relacionadas también con la presencia de coma (p=0,000), insuficiencia renal (p=0,000), diabetes (p=0,004), inmunodeficiencia (0,02), neutropenia (p=0,000), desnutrición (0,000) y con todos los factores de riesgo extrínseco registrados en el protocolo EPINE (p<0,05), con la excepción del antecedente de haber sido sometido a una intervención quirúrgica (p=0,76).
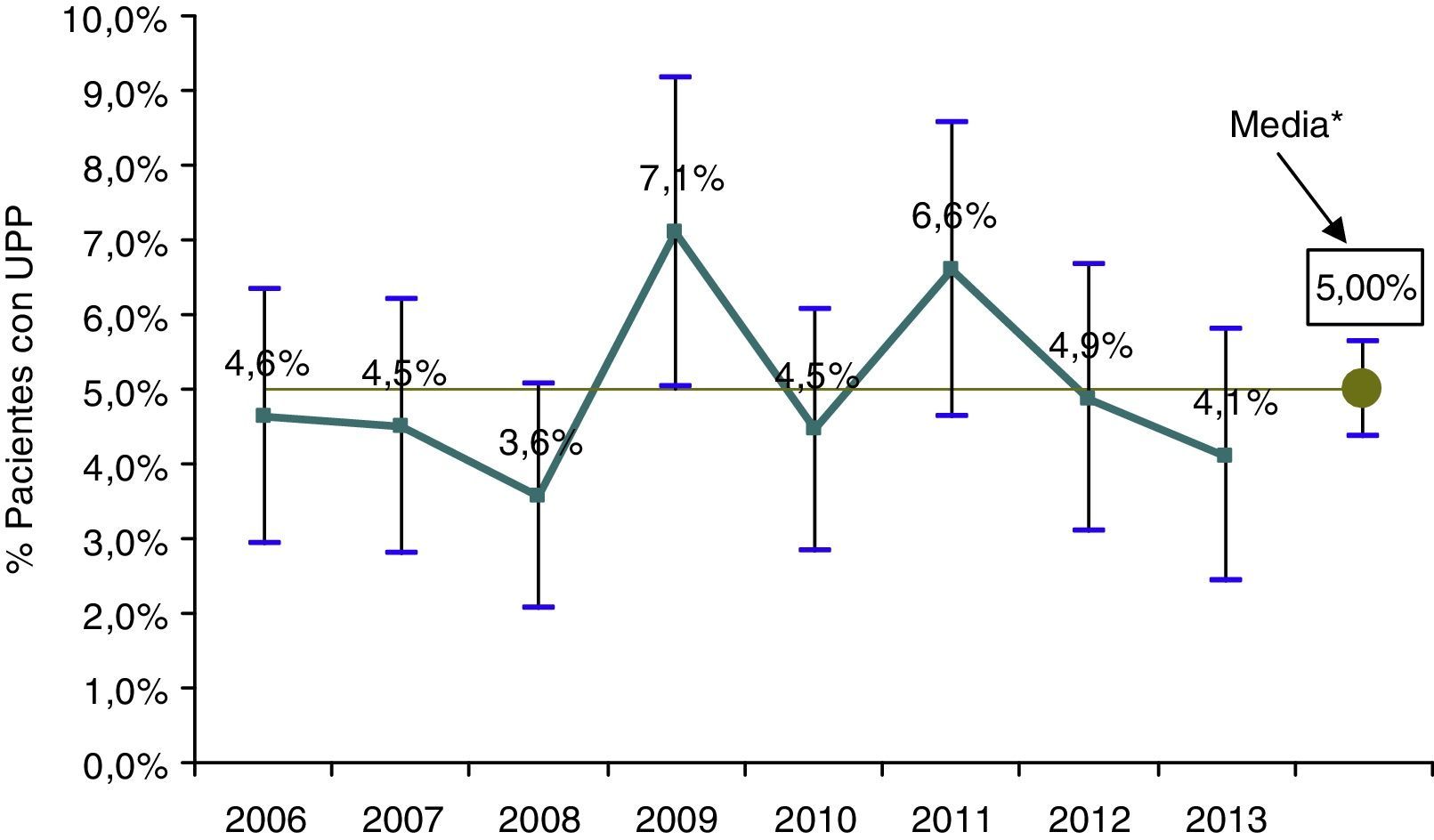
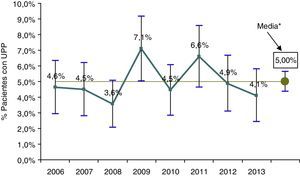
Cuando se excluyeron del análisis los servicios de Pediatría, Obstetricia y Psiquiatría y los ingresos con una estancia inferior a 24 horas (fig. 2), la prevalencia media de pacientes con UPP se incrementó hasta el 5,0% [IC95%=4,4-5,6%], sin que tampoco hubiera diferencias significativas en su distribución (p=0,07) ni tendencias a lo largo los diferentes años del período de estudio (p=0,63). Si se analizaban únicamente los tres últimos años (2011-2013) el Chi cuadrado de tendencia lineal se encontraba al límite de la significación estadística (p=0,056), con unas prevalencias consecutivamente descendentes con respecto a la de 2011.
Prevalencia de UPP e intervalos de confianza al 95% a lo largo de los años del período de estudio, excluidos los servicios de Pediatría, Obstetricia y Psiquiatría e ingresos menores de un día. EPINE Hospital Clínico Universitario 2006-2013.
*: La línea horizontal representa la prevalencia media global a lo largo del período de estudio (5,0%).
De la misma forma que en el análisis con la muestra completa, los pacientes con UPP tenían una edad media mayor (72,55; DE=15,06 frente a 66,16; DE=17,16; p=0,000) y llevaban más días ingresados (27,51; DE=41,07 frente a 10,96; DE=15,06; p=0,000). Asimismo, la prevalencia de UPP continuaba siendo significativamente mayor (p=0,000) en los pacientes de cuidados intensivos (8,6%; IC95%=5,0-12,2%) y especialidades médicas (6,3%; IC95%=5,4-7,3%) que en los servicios quirúrgicos (2,2%). Tampoco había diferencias en cuanto al sexo de los pacientes (p=0,668).
Entre los factores de riesgo intrínseco, el coma (p=0,000), la insuficiencia renal (p=0,000), la inmunodeficiencia (p=0,033), la neutropenia (p=0,000), la desnutrición (p=0,000) y todos los factores de riesgo extrínseco, salvo el antecedente de intervención quirúrgica, mantenían su asociación estadística con la presencia de UPP.
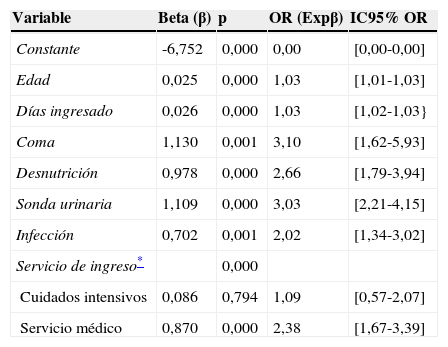
Los resultados del modelo final de regresión logística se muestran en la tabla 2. De acuerdo con ese modelo, las variables que parecían representar un mayor riego de UPP eran la presencia de coma (OR=3,1), el sondaje urinario (OR=3,03), la desnutrición (OR=2,66) y el estar ingresado en un servicio médico (OR=2,38). Sin embargo, la capacidad explicativa del modelo no fue satisfactoria, ya que el porcentaje de variación explicado por el mismo era solo del 7,3% (R2 de Cox y Snell=0,073) o del 22,1% si se tomaba como referencia la R2 corregida de Nagelkerke (R2=0,221).
Factores de riesgo de padecer una UPP
| Variable | Beta (β) | p | OR (Expβ) | IC95% OR |
|---|---|---|---|---|
| Constante | -6,752 | 0,000 | 0,00 | [0,00-0,00] |
| Edad | 0,025 | 0,000 | 1,03 | [1,01-1,03] |
| Días ingresado | 0,026 | 0,000 | 1,03 | [1,02-1,03} |
| Coma | 1,130 | 0,001 | 3,10 | [1,62-5,93] |
| Desnutrición | 0,978 | 0,000 | 2,66 | [1,79-3,94] |
| Sonda urinaria | 1,109 | 0,000 | 3,03 | [2,21-4,15] |
| Infección | 0,702 | 0,001 | 2,02 | [1,34-3,02] |
| Servicio de ingreso* | 0,000 | |||
| Cuidados intensivos | 0,086 | 0,794 | 1,09 | [0,57-2,07] |
| Servicio médico | 0,870 | 0,000 | 2,38 | [1,67-3,39] |
El objetivo principal de este estudio era analizar la evolución de la prevalencia de las UPP a lo largo de un período de 8 años en uno de los grandes hospitales de Aragón. Con ello pretendíamos conseguir alguna información, aunque fuera de forma indirecta, sobre si las iniciativas y mejoras introducidas en los cuidados enfermeros en los últimos años (elaboración de guías de práctica clínica sobre prevención y tratamiento de UPP, programas de formación del personal de enfermería, implantación de planes de valoración y cuidados enfermeros, monitorización periódica, adquisición de colchones antiescaras y otros materiales específicos, incorporación a los objetivos de gestión del centro, etc.) se habían traducido en una disminución de la frecuencia de este tipo de complicaciones entre los pacientes ingresados, utilizando para ello los registros del estudio EPINE de los últimos ocho años.
En principio, los datos señalan que esto no ha sido así y que la proporción de pacientes con UPP varía de forma exclusivamente aleatoria a lo largo de dicho período, sin que pueda establecerse una línea de tendencia clara ni de mejora ni de empeoramiento.
Dos son las principales explicaciones que podrían apuntarse para este hallazgo: 1) que realmente esta fuera la situación, es decir, que la prevalencia de UPP se mantuviera invariable, bien por inefectividad de las estrategias de prevención llevadas a cabo o bien por un cambio en el perfil de riego de los pacientes atendidos y 2) que pese a existir una reducción en la proporción de pacientes con UPP, algún problema relacionado con la calidad de los datos o el diseño del estudio no permitiera apreciar esa tendencia.
Con respecto a la primera de las hipótesis, el análisis preliminar realizado de las características de las diferentes submuestras anuales de pacientes estudiados mostraba que había diferencias en las condiciones basales de estos. Dichas diferencias, en algunos casos muy notables, no se concentraban en ningún año en concreto ni parecían obedecer a un patrón determinado, por lo que más bien podrían atribuirse a problemas de exhaustividad o precisión en el registro de dichos factores a lo largo de los diferentes años. En el estudio EPINE35 participan muchas personas que, además, pueden ser diferentes de un año para otro. Aunque existe un responsable para el control de la calidad de los datos recogidos, dicho control suele limitarse a la comprobación de que se consignan determinados datos que son de carácter obligatorio y a la resolución de las dudas que puedan consultarle espontáneamente quienes recogen los datos. Pero no suele contrastarse si todos los datos cumplen los criterios de recogida y definición contemplados en el protocolo del estudio, lo que puede dar lugar a problemas de registro como el señalado con anterioridad.
Otro factor que ha podido influir en los resultados es el hecho de no centrar el análisis exclusivamente en los pacientes con UPP de carácter intrahospitalario, puesto que el protocolo EPINE de los años 2012 y 2013 no diferenciaba el origen (intrahospitalario o comunitario) de las UPP. La mayoría de las estrategias de cuidados de enfermería para la prevención y tratamiento de las UPP (valoración del riesgo, movilización, colchones antiescaras, implantación de protocolos, planes de cuidados, etc.)10,20,22,23 se han llevado a cabo de forma predominante en el ámbito de la atención especializada y podría ser que cualquier mejora que se hubiera producido en este ámbito quedara enmascarada o diluida al centrar el análisis sobre la prevalencia global. Pese a todo tomamos la decisión de no excluir esos dos años y centrar el análisis en la evolución de la prevalencia global de UPP (intra- y extrahospitalarias) para no acortar el período de observación y hacer más probable la manifestación de cualquier tendencia en la evolución de esos procesos y por considerar que los datos deberían reflejar asimismo el resultado de esas estrategias y cuidados enfermeros en el conjunto del área de influencia del hospital (atención primaria y atención hospitalaria).
También podría suceder que, incluso así, el período de tiempo contemplado en este estudio (2006-2013) no fuera el apropiado o fuera insuficiente para evaluar una posible tendencia positiva en la evolución de las UPP. Aunque las primeras estrategias de seguridad de pacientes se vienen desarrollando desde el año 2005 (línea 8 del Plan de Calidad del Sistema Nacional de Salud)26,27, es posible que se requiera un período de tiempo más prolongado hasta obtener unos resultados apreciables. En ese sentido, en los tres últimos años (2011-2013) sí que parecía adivinarse cierta tendencia descendente, aunque no significativa, que en todo caso habría que confirmar pasados unos años. Tampoco disponíamos de datos sobre la severidad de las UPP y podría suceder, como ya se ha apuntado en otros trabajos11, que durante el período de estudio se hubiera reducido la proporción de las UPP más graves sin que la prevalencia general se hubiera modificado, fruto de una mayor vigilancia y registro de estos procesos en los últimos años.
Aunque en diversos estudios, la implantación de determinadas estrategias de prevención se ha traducido en una reducción significativa de la prevalencia de UPP33, e incluso en algún país europeo, como Alemania36, se ha consignado una disminución muy importante de estos procesos en el período 2002-2008 en centros de larga estancia tras la progresiva implantación de alguna de esas medidas, en los tres grandes estudios de prevalencia de UPP realizados en España en los años 2001, 2005 y 2009 no se ha consignado esta tendencia11 en el ámbito hospitalario, lo que coincide con nuestros datos.
La prevalencia de UPP encontrada (4,5%), es comparable a la de otros trabajos de ámbito español11–19 que, dependiendo del tamaño del estudio y del perfil de pacientes incluidos, arrojan una prevalencia entre el 3,0% y más del 20%.
El segundo de los objetivos de este trabajo era determinar los principales factores de riesgo asociados a la UPP en el período estudiado. En este sentido, y teniendo en cuenta las limitaciones apuntadas con respecto al registro de algunas de las variables en alguno de los años del estudio EPINE, los factores que mejor parecen caracterizar a los pacientes con UPP son la edad y los días de ingreso, así como la presencia de coma, desnutrición, infección, sonda urinaria y el ingreso en unidades de especialidades médicas.
En todos estos factores, los resultados coinciden con otros estudios4,10,11,15,17,18,37 que vienen a señalar que aquellos enfermos de más edad, con problemas de menor movilidad (coma), desnutrición o patologías o técnicas indicativas de enfermedades que requieren un mayor encamamiento (sonda urinaria, infección) son los que presentan un mayor riesgo de padecer UPP, en especial si están más días ingresados y en un servicio de alguna especialidad médica o de cuidados intensivos. En este estudio los pacientes de las unidades de cuidados intensivos, aunque tenían un mayor riesgo de padecer UPP (OR=1,09), este no era estadísticamente significativo, lo que podría ser debido bien a un problema de precisión por el escaso número de pacientes pertenecientes a este tipo de unidades incluidos en la muestra en comparación con el resto de servicios, o a que la pertenencia a esta unidades ya estuviera representada de forma indirecta en alguna de las otras variables que sí se mostraban claramente asociadas con las UPP, como la presencia de coma, desnutrición o infección. De cualquier forma, la mayor prevalencia de UPP en los servicios de cuidados intensivos y especialidades médicas no parece que pueda atribuirse a peores cuidados enfermeros en esas unidades, sino al propio perfil de pacientes que suele ingresar en esas unidades, por regla general más añosos, en peores condiciones basales, y con unas estancias más prolongadas que en las especialidades quirúrgicas.
A pesar de las limitaciones del EPINE como fuente de información, se decidió utilizarlo por considerar que está basado en un método explícitamente protocolizado y que se sustenta en un sistema de recogida de datos, en cuanto a diseño y momento de estudio, similares a lo largo del tiempo; sin embargo, tras el análisis realizado existen dudas de que todas las variables se hayan recogido con la misma exhaustividad y precisión a lo largo de los diferentes años estudiados y, por otro lado, hubo un cambio en el criterio de selección de los pacientes para el estudio EPINE, incluyendo a partir de 2012 solo aquellos que llevaban al menos un día de hospitalización. Aunque este último hecho no tuvo ninguna influencia en este trabajo, pues los resultados permanecieron invariables cuando se excluyeron todos los pacientes con menos de un día de ingreso, los errores de registro sí que han podido dar origen a un sesgo de clasificación cuando se analizaron los diferentes factores de riesgo de las UPP.
Otra limitación relevante es la de no haber podido estudiar exclusivamente las UPP de carácter intrahospitalario por la imposibilidad de diferenciar su origen en los años 2012 y 2013. Ello ha mermado la posibilidad de detectar una reducción de estos procesos intrahospitalarios al quedar diluido el efecto en el conjunto de enfermos con UPP.
Asimismo, existen limitaciones derivadas del propio diseño del estudio. En primer lugar, al tratarse de un estudio de prevalencia, con muestras transversales, puede carecer de la sensibilidad necesaria para detectar los cambios que pudieran haber inducido las estrategias de prevención (más fácilmente detectables en estudios de incidencia). En segundo lugar, los resultados que hemos obtenido están basados en datos de un único centro asistencial por lo que es difícil hacer extrapolaciones a otros centros hospitalarios ni mucho menos generalizaciones a otros ámbitos asistenciales.
Los resultados de este estudio corroboran la importancia que todavía siguen teniendo las UPP como problema sanitario, pues siguen afectando a casi 5 de cada 100 pacientes ingresados, sugieren que la identificación de aquellos pacientes con determinados factores de riesgo puede ser una estrategia racional para su prevención.
En resumen, la principal conclusión de nuestro estudio es que no se aprecia una evolución determinada en la prevalencia de UPP que sugiera algún efecto de las diferentes estrategias de intervención implantadas, aunque esta ausencia de hallazgos pudiera también ser debida a las limitaciones propias del diseño del estudio. La edad, la estancia hospitalaria, la presencia de coma, desnutrición, infección, sonda urinaria y el ingreso en unidades de especialidades médicas constituyen marcadores independientes de riesgo de los pacientes con UPP. Sin duda, la estimación de la magnitud, trascendencia y evitabilidad de las UPP sigue siendo un reto para la investigación en seguridad del paciente.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.