Presentar los resultados del tiempo de respuesta relacionado con el tipo de cliente en ocho laboratorios clínicos de la Comunidad Valenciana que atienden a ocho departamentos de salud (2.014.475 habitantes).
Material y métodosSe utilizaron registros internos (fecha/hora de registro y validación de la prueba) y registros diarios (tipo de paciente) del Sistema Informático del Laboratorio para construir los indicadores. Estos indicadores muestran el porcentaje de pruebas clave (hemograma y glucosa y tirotropina séricas) solicitadas que son validadas en el mismo día de la extracción de muestra (pacientes ingresados o de atención primaria) y/o antes de las 12.00 a.m. (pacientes ingresados). El tiempo de respuesta de pruebas urgentes se refirió a pruebas clave (troponina y potasio séricos) y se expresó en minutos. La recogida de registros y el cálculo de indicadores se realizó de forma automática mediante una aplicación informática basada en data warehouse y cubos OLAP.
ResultadosSe observaron grandes diferencias en los porcentajes de validación antes de las 12.00 a.m. para pacientes ingresados y en el día de la extracción para pacientes de atención primaria. La variabilidad observada en los tiempos de respuesta de pruebas urgentes se relacionó con el tamaño del hospital, actividad y validación por el facultativo del laboratorio.
ConclusionesEl estudio de benchmarking ha servido para mostrar la gran disparidad de tiempos de respuesta en ocho departamentos de salud de la Comunidad Valenciana. La atención en el laboratorio a distintos tipos de clientes crea la necesidad de la continua adaptación de los procesos para conseguir su satisfacción.
To show turnaround time to client source in eight laboratories covering eight Health Areas (2,014,475 inhabitants) of the Valencian Community (Spain).
Material and methodsInternal Laboratory Information System (LIS) registers (test register and verification date and time), and daily LIS registers were used to design the indicators, These indicators showed the percentage of key tests requested (full blood count and serum glucose and thyrotropin) that were validated on the same day the blood was taken (inpatients and Primary Care and/or at 12 a.m. (inpatients). Urgent (stat) tests were also registered as key tests (serum troponin and potassium) and were recorded in minutes. Registers were collected and indicators calculated automatically through a Data Warehouse application and OLAP cube software.
ResultsLong turnaround time differences were observed at 12 a.m. in inpatients, and in the day of sample extraction in primary care patients. The variability in turnaround of stat tests is related to hospital size, activity and validation by the laboratory physician.
ConclusionsThe study results show the large turnaround time disparity in eight Health Care Areas of Valencian Community. The various requesting sources covered by the laboratories create the need for continuous mapping processes redesign and benchmarking studies to achieve customer satisfaction.
Actualmente uno de los aspectos fundamentales de la calidad consiste en implantar procesos de mejora continua para satisfacer al cliente1, dirigiendo el modo de actuación del laboratorio clínico hacia una estrategia centrada en él2. Como en todas las organizaciones, el cliente exige calidad, servicio correcto, coste adecuado y rapidez. La rapidez es crucial en una época en que los datos de laboratorio intervienen en la mayoría de las decisiones diagnósticas, de tratamiento o de prevención3. Sin embargo, vivimos un tiempo de grandes laboratorios que atienden a diferentes tipos de pacientes, de urgencias, ingresados y de atención primaria, exigiendo cada uno de ellos un tiempo de respuesta (TR) distinto acorde con sus necesidades. El objetivo de TR que conseguir será distinto para cada tipo de usuario. El laboratorio debe adaptar sus procesos para conseguir las diferentes necesidades y evaluar continuamente los distintos TR relacionados con cada tipo de cliente.
El avance tecnológico está cambiando el modo de trabajo de los laboratorios4,5. La rapidez en la entrega de resultados se consigue adaptando continuamente los procesos a dichos avances tecnológicos e informáticos6. Sin embargo, no hay dos laboratorios iguales. Difieren por atender distintas áreas demográficas, por disponer de diferentes recursos e infraestructuras o por diferente gestión del conocimiento. Como resultado, cada laboratorio también establecerá una estrategia diferente. Además, unos dispondrán de más capacidad de adaptación al cambio que otros, posiblemente relacionado con los valores de aprendizaje y crecimiento de los miembros de la organización. Sin embargo, hay más similitudes que diferencias entre los laboratorios, existiendo siempre procesos preanalíticos, analíticos y postanalíticos7. El benchmarking de las actividades del laboratorio se ha convertido en una herramienta cada vez más utilizada y que capacita a sus directores para obtener una evaluación de su funcionamiento e identificar oportunidades de mejora8. Se necesitará del apoyo de los sistemas de información para utilizar los datos como herramienta para comparar el funcionamiento con otras organizaciones que utilizan el mismo sistema de medida.
El objetivo del presente estudio fue mostrar los resultados de TR relacionado con los distintos tipos de clientes de ocho laboratorios de la Comunidad Valenciana que atienden a ocho departamentos de salud (2.014.475 habitantes). Todos utilizaron iguales indicadores, sistema informático de laboratorio (SIL) y también el software basado en data warehouse y cubos On-Line Analytical Processing (OLAP) tanto para la recogida de los registros como para el cálculo de los indicadores.
Material y métodosEl estudio se realizó en la Agencia Valenciana de Salud que atiende a 5.263.811 habitantes en 23 departamentos de salud que disponen de un hospital de referencia y de un laboratorio.
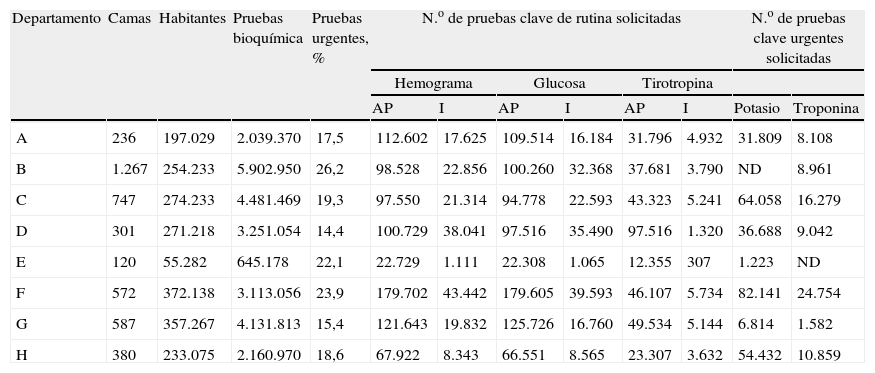
Para constituir la red fueron remitidas 2 encuestas a 13 laboratorios (marzo, 2008). Los criterios de inclusión fueron: a) disponer del mismo SIL (OMEGA, Roche Diagnostic) y de una aplicación informática basada en data warehouse (Omnium, Roche Diagnostic); b) poder estratificar los resultados del SIL entre clientes (ingresados, atención primaria, etc.), y c) manifestar disponibilidad para llevar a cabo el proyecto. Se incluyeron en el estudio ocho laboratorios que procesan pruebas de hematología y bioquímica y atienden a pacientes ingresados, urgentes y de atención primaria. La tabla 1 muestra la población atendida en cada departamento, el número de camas del hospital y el total anual de pruebas de bioquímica (programada y urgente), el porcentaje de urgentes y el número total de pruebas clave habituales (glucosa, hemograma y tirotropina) y de urgencias (potasio y troponina).
Habitantes, camas, pruebas de bioquímica y porcentaje de pruebas urgentes y pruebas clave por tipo de cliente
| Departamento | Camas | Habitantes | Pruebas bioquímica | Pruebas urgentes, % | N.o de pruebas clave de rutina solicitadas | N.o de pruebas clave urgentes solicitadas | ||||||
| Hemograma | Glucosa | Tirotropina | ||||||||||
| AP | I | AP | I | AP | I | Potasio | Troponina | |||||
| A | 236 | 197.029 | 2.039.370 | 17,5 | 112.602 | 17.625 | 109.514 | 16.184 | 31.796 | 4.932 | 31.809 | 8.108 |
| B | 1.267 | 254.233 | 5.902.950 | 26,2 | 98.528 | 22.856 | 100.260 | 32.368 | 37.681 | 3.790 | ND | 8.961 |
| C | 747 | 274.233 | 4.481.469 | 19,3 | 97.550 | 21.314 | 94.778 | 22.593 | 43.323 | 5.241 | 64.058 | 16.279 |
| D | 301 | 271.218 | 3.251.054 | 14,4 | 100.729 | 38.041 | 97.516 | 35.490 | 97.516 | 1.320 | 36.688 | 9.042 |
| E | 120 | 55.282 | 645.178 | 22,1 | 22.729 | 1.111 | 22.308 | 1.065 | 12.355 | 307 | 1.223 | ND |
| F | 572 | 372.138 | 3.113.056 | 23,9 | 179.702 | 43.442 | 179.605 | 39.593 | 46.107 | 5.734 | 82.141 | 24.754 |
| G | 587 | 357.267 | 4.131.813 | 15,4 | 121.643 | 19.832 | 125.726 | 16.760 | 49.534 | 5.144 | 6.814 | 1.582 |
| H | 380 | 233.075 | 2.160.970 | 18,6 | 67.922 | 8.343 | 66.551 | 8.565 | 23.307 | 3.632 | 54.432 | 10.859 |
AP: atención primaria; I: ingresados.
La tabla muestra, para cada departamento de salud, el número de camas del hospital, el total de pruebas de bioquímica procesadas en el año 2009 y el porcentaje de pruebas urgentes y el número de pruebas clave solicitadas en el año 2009 por tipo de cliente.
En una segunda etapa se definieron, consensuaron y validaron los registros e indicadores y se estableció una base de datos común. Se eligió un técnico neutral para recoger los indicadores de cada laboratorio y remitirlos al Hospital de San Juan para su análisis.
En una tercera etapa (marzo, 2010), mediante una reunión, se mostraron los resultados de forma confidencial a los hospitales participantes, de forma que los integrantes de cada hospital conocían la sigla correspondiente a sus datos desconociendo el resto. A esta reunión siguió un periodo de reflexión y de entrega de alegaciones de 2 meses.
Respecto a atención primaria, las muestras se extrajeron en los diferentes centros de salud y se transportaron al laboratorio donde fueron procesadas. Ninguno de los centros de salud de los departamentos participantes realizó tratamiento preanalítico alguno de las muestras. Con respecto a los laboratorios de urgencias, estos disponían de tubo neumático, salvo el laboratorio A que disponía de un ascensor directo al servicio de urgencias. La muestra utilizada en todos los laboratorios para el procesamiento de las pruebas bioquímicas fue plasma salvo el laboratorio F en el que la muestra utilizada fue suero. En todos los laboratorios se entregó el informe de resultados tras la validación técnica, salvo el laboratorio G en el que se realizó validación facultativa durante las 24 h del día, el laboratorio D en el que la validación fue facultativa 12 h al día los días laborables y 7 h los días festivos (el resto de la jornada la validación fue técnica) y el laboratorio B en el que la validación fue facultativa durante 7 h al día en los días laborables (el resto de la jornada y los días festivos la validación fue técnica).
Se utilizaron registros internos (fecha y hora de registro y de validación de la prueba) y registros diarios (tipo de paciente) procedentes del SIL para construir los indicadores9,10. Los indicadores se definieron como el porcentaje de pruebas clave (hemograma, glucosa sérica y tirotropina sérica) solicitadas que eran procesadas, validadas y, concomitantemente, puestas a disposición del médico solicitante el mismo día de la toma de muestras (pacientes ingresados o de atención primaria) o antes de las 12.00 a.m. (pacientes ingresados). El TR relacionado con las pruebas urgentes se definió como el tiempo transcurrido entre el registro y la validación de pruebas clave (troponina y potasio séricos) y se expresó en minutos. Los registros fueron recogidos del SIL y el software basado en data warehouse calculó automáticamente la media mensual para estos indicadores. Se muestra la mediana de los resultados de los 12 meses del año 2009 para cada uno de los departamentos estudiados.
La metodología OLAP tiene como objetivo agilizar la consulta de grandes cantidades de datos. Para ello utiliza estructuras multidimensionales (o cubos OLAP) que contienen datos resumidos de grandes bases de datos.
Los resultados de los indicadores se procesaron estadísticamente mediante el programa SPSS 14.0 para Windows (SPSS Inc., Chicago, IL).
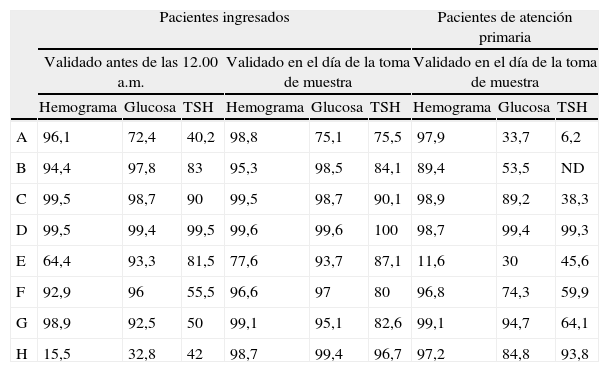
ResultadosLa tabla 2 muestra los resultados, para cada uno de los ocho departamentos de salud, del indicador de porcentaje de hemogramas, glucosas y tirotropinas validadas en el día de la extracción de muestra para pacientes ingresados y de atención primaria y del indicador de porcentaje de hemogramas, glucosas y tirotropinas validadas antes de las 12.00 a.m. para pacientes ingresados. Se muestra para cada indicador y departamento la media del resultado del indicador en los últimos 12 meses.
Porcentaje de validación de las pruebas clave según el tipo de cliente en los distintos departamentos de salud. Media de los 12 meses del año 2009
| Pacientes ingresados | Pacientes de atención primaria | ||||||||
| Validado antes de las 12.00 a.m. | Validado en el día de la toma de muestra | Validado en el día de la toma de muestra | |||||||
| Hemograma | Glucosa | TSH | Hemograma | Glucosa | TSH | Hemograma | Glucosa | TSH | |
| A | 96,1 | 72,4 | 40,2 | 98,8 | 75,1 | 75,5 | 97,9 | 33,7 | 6,2 |
| B | 94,4 | 97,8 | 83 | 95,3 | 98,5 | 84,1 | 89,4 | 53,5 | ND |
| C | 99,5 | 98,7 | 90 | 99,5 | 98,7 | 90,1 | 98,9 | 89,2 | 38,3 |
| D | 99,5 | 99,4 | 99,5 | 99,6 | 99,6 | 100 | 98,7 | 99,4 | 99,3 |
| E | 64,4 | 93,3 | 81,5 | 77,6 | 93,7 | 87,1 | 11,6 | 30 | 45,6 |
| F | 92,9 | 96 | 55,5 | 96,6 | 97 | 80 | 96,8 | 74,3 | 59,9 |
| G | 98,9 | 92,5 | 50 | 99,1 | 95,1 | 82,6 | 99,1 | 94,7 | 64,1 |
| H | 15,5 | 32,8 | 42 | 98,7 | 99,4 | 96,7 | 97,2 | 84,8 | 93,8 |
La tabla muestra el porcentaje de validación para pacientes ingresados (antes de las 12.00 a.m. y en el mismo día de la flebotomía) y para pacientes de atención primaria (en el mismo día de la flebotomía) de tres pruebas clave de laboratorio. La diferencia entre la media del grupo y la media de cada departamento es, en todos los casos, significativa (p<0,001), lo cual indica una gran variabilidad entre los centros.
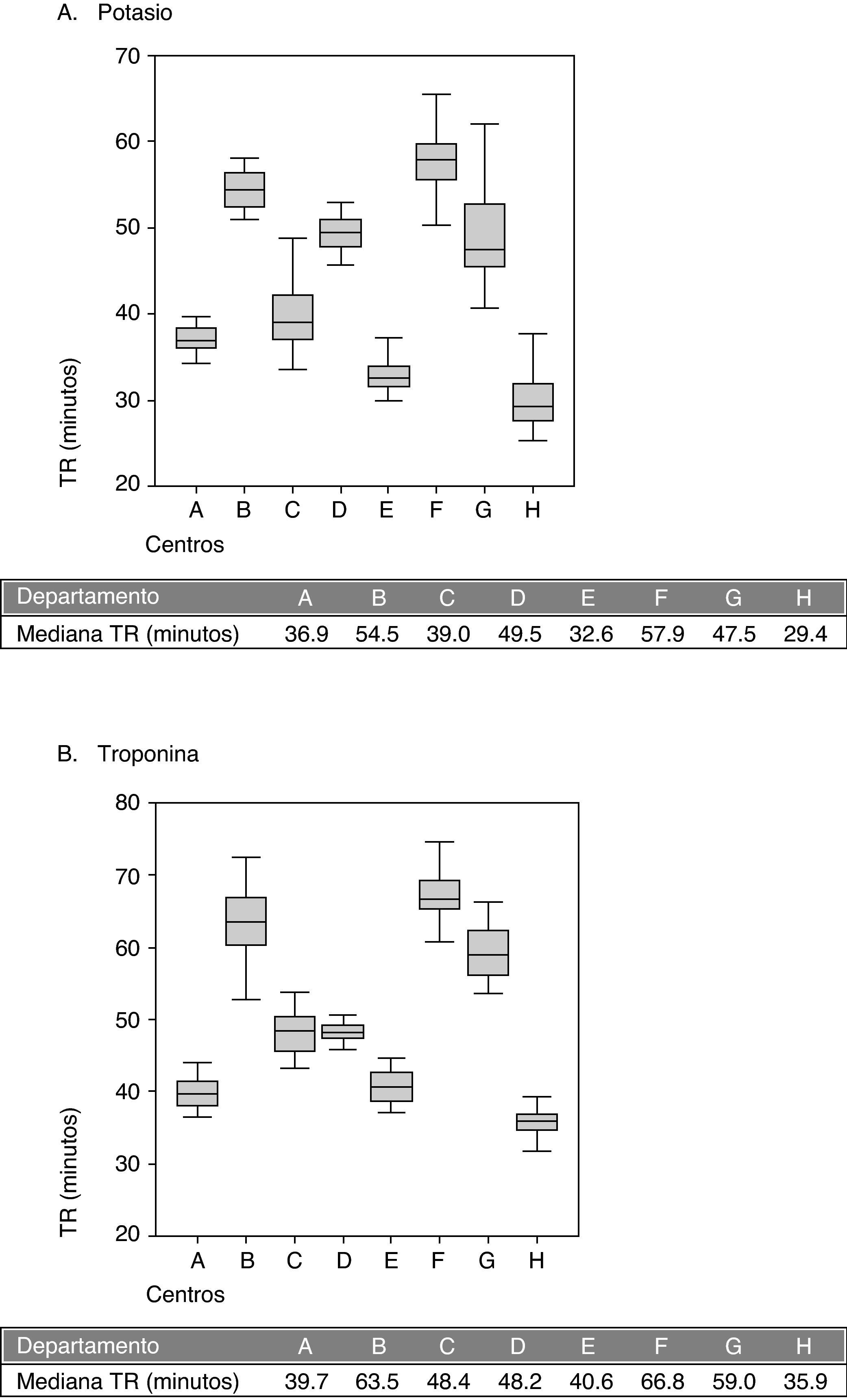
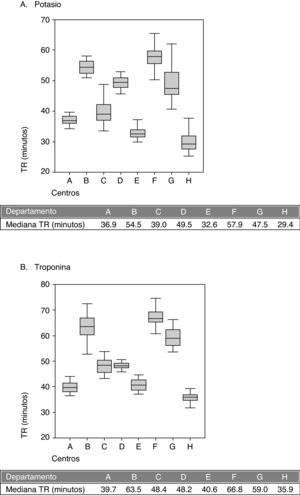
La figura 1 muestra el TR en minutos de la troponina y potasio séricos urgentes en los ocho departamentos de salud mediante diagrama de cajas.
La figura muestra el tiempo de respuesta de potasio y troponina, solicitadas urgentes en los ocho departamentos de salud. Mediana de las medias mensuales del año 2009 en gráficos de cajas. TR: tiempo de respuesta. Diagramas de cajas para el tiempo de respuesta para las determinaciones de potasio (A) y troponina (B) en los laboratorios de urgencias de ocho departamentos de salud.
El desarrollo tecnológico ha reducido el tiempo del procesamiento del análisis. Sin embargo, existe evidencia de que en dicha mejora también influye la adecuada aplicación de la tecnología mediante procedimientos operativos estandarizados y personal entrenado11. En este contexto, los estudios de benchmarking pueden ayudar a conseguir las mejores prácticas. La comparación de las actividades entre laboratorios se ha convertido en una herramienta cada vez más utilizada que capacita a los directores para identificar oportunidades de mejora mediante la obtención de una evaluación del funcionamiento de los laboratorios8. El apoyo de sistemas de información para comparar con otras organizaciones, y transformar los resultados en conocimiento permitirá una mejora en la posterior toma de decisiones.
La primera clave del estudio fue conseguir el consenso respecto a qué registros e indicadores utilizar10 en cada contexto (rutina o urgencias, y tipo de cliente). El TR fue clasificado por prueba, prioridad (urgente o rutina) y población atendida (pacientes ingresados, de atención primaria o urgentes). La utilización en los diferentes estudios de diferentes medidas para describir el TR dificulta la comparación y crea problemas de cara a su utilidad como instrumento de comparabilidad12. La razón por la que se decidió utilizar el TR por prueba y no por solicitud fue por el distinto concepto de solicitud que podría existir entre los diferentes laboratorios.
La segunda clave, y lo que lo hace novedoso dentro de los estudios de benchmarking, es que todos los registros son automáticos (proceden del SIL) y son indispensables para la actividad diaria de los laboratorios, por lo que no habrá pérdidas en su recogida. El cálculo de los indicadores también se realiza de forma automática mediante el programa basado en cubos OLAP y data warehouse. Además, todos los laboratorios incluidos en el estudio recogen los registros y calculan los indicadores mediante el mismo procedimiento. Esto hace que los resultados del estudio sean fiables y comparables.
Respecto al laboratorio programado, es decir el laboratorio de rutina, los resultados del tiempo de respuesta en el día de la extracción en pacientes ingresados son bastante similares en todos los laboratorios, acercándose al 100% de pruebas validadas en el día (independientemente de que la prueba clave sea el hemograma, la glucosa o la tirotropina). Sin embargo, los resultados entre laboratorios son dispares cuando hablamos del porcentaje de pruebas validadas antes de las 12.00 a.m. Siendo pacientes ingresados, en todos los casos sería necesario un pronto envío del informe de resultados con el fin de acelerar la decisión diagnóstica y acortar la estancia media13, aunque distintos estudios refieren la escasa correlación entre la rapidez en la entrega del informe del laboratorio y dicha estancia14. Los resultados del estudio pueden servir para incentivar a los laboratorios con mayores TR a conseguir las mejores prácticas que existen en un entrono muy cercano a ellos.
Se observó una gran disparidad entre los resultados de los indicadores en pacientes de atención primaria. Otros autores refieren un TR en el día del 99,5% en el hemograma, el 98,5% en el perfil básico de bioquímica y un 88,8% en las pruebas tiroideas15, resultados acordes con los de nuestro estudio en el caso de los laboratorios rápidos, lo que también debe incitar a los laboratorios con mayores TR a revisar los procesos de cara a su mejora en la rapidez.
Además, será esencial establecer en cada departamento objetivos de TR relacionados con la bibliografía al respecto, pero también con las expectativas locales de los médicos solicitantes de las exploraciones analíticas.
Se eligió, de modo consensuado, la medida del TR del laboratorio de urgencias desde la hora de registro de la prueba hasta la hora de validación en el SIL, ya que era posible el cálculo automático de este tiempo en todos los laboratorios. Todos disponían de tubo neumático o similar, lo que acerca más el tiempo intralaboratorio (desde el registro hasta la validación) al tiempo desde la solicitud del análisis. Los resultados mostrados son la media mensual de los tiempos ya que es la única posibilidad de cálculo automático mediante el programa informático (esta aplicación no permite calcular otras medidas, como la mediana). Hay estudios16 que incluso refieren la media como una medida más óptima que la mediana como medida del TR en cuanto a reproducibilidad. Los resultados de ocho laboratorios muestran una gran disparidad en los TR de troponina y potasio urgentes, siendo en general más cortos en los hospitales más pequeños y con menos carga de trabajo (A, E y H) y más elevados en los hospitales más grandes (B, F, G). Pudo también influir que el laboratorio F utiliza suero y que en el laboratorio G la validación de los resultados durante las 24 h es médica, siendo parcialmente médica en los laboratorios D y B17 y además con mayor carga de trabajo. En el laboratorio de urgencias sí que había estándares del tiempo en que debe entregarse el resultado de una determinación, relatándose 60 min13 como máximo, o 30 min con respecto a la troponina18,19, aconsejando incluso pruebas a la cabecera del paciente cuando se sobrepasaban estos 30 min20. Serán necesarias posteriores reuniones con el fin de intercambiar conocimientos, establecer procedimientos de mejora continua y decidir si es clave la validación facultativa o la rapidez en la entrega de resultados21.
El estudio de benchmarking ha servido para mostrar la gran disparidad de TR en ocho departamentos de salud de la Comunidad Valenciana. La atención en el laboratorio a distintos tipos de clientes crea la necesidad de la continua adaptación de los procesos y de la realización de estudios de benchmarking para alcanzar los mejores estándares y, además, para aumentar la cohesión de los laboratorios en una época de futuro incierto para estos. Para ello, qué mejor opción que conseguir un cliente satisfecho a través de un tiempo de respuesta adecuado a sus necesidades.
Los autores quieren expresar su agradecimiento al personal de la Agencia Valenciana de Salud y a todas las personas de los laboratorios, que contribuyen a la producción diaria de los servicios.