Valorar la adecuación del ingreso urgente de adultos en servicios quirúrgicos y no quirúrgicos, estratificar los servicios clínicos por niveles de inadecuación de ingresos urgentes y comprobar la utilidad de la aplicación de técnicas de evaluación rápida en este tipo de mediciones.
Material y métodosEstudio descriptivo retrospectivo en un hospital de tercer nivel, que evalúa las historias clínicas de los ingresos urgentes mediante el protocolo de evaluación de la adecuación (AEP). Se incluyeron los 12 servicios con más volumen de ingresos. Para estratificarlos se construyeron 4 niveles crecientes de inadecuación («A» al «D») fijando valores estándar y umbral de inadecuación en cada uno de ellos y comprobándolos en cada servicio mediante la aceptación de muestras por lotes (LQAS). Se evaluaron aleatoriamente 156 casos (13 por servicio). Se estimó el esfuerzo evaluativo (tiempo invertido).
ResultadosEl porcentaje de ingresos inadecuados fue del 22,4±6,3%. Nueve servicios (75%) obtuvieron niveles de adecuación buenos o aceptables y uno (8%) inaceptable. El tiempo invertido en la evaluación fue estimado en 17h.
ConclusionesEl AEP resulta útil para evaluar la adecuación de los ingresos y la gestión del proceso «urgencias», aunque su variabilidad impide las comparaciones externas. Su monitorización no implica gran consumo de recursos combinando LQAS con la estimación global de la inadecuación (unificando las muestras) y la estratificación secuencial por niveles. Extender estas técnicas para otros indicadores de calidad que utilicen como fuente de datos la historia clínica o la observación directa puede aumentar la eficiencia de sus planes de monitorización.
To measure the appropriateness of hospital admissions, to classify its Clinical Services (CS) according to the level of inappropriateness, and to determine the usefulness of applying rapid assessment techniques (lot quality assurance sampling) in these types of measurements.
Material and methodsA descriptive, retrospective study was conducted in a tertiary hospital to assess the clinical records of emergency admissions to the 12 CS with a higher volume of admissions, using the Appropriateness Evaluation Protocol (AEP). A four-level («A» to «D») increasingly inadequate admissions scale was constructed setting both standard and threshold values in every stratum. Every CS was classified in one of them using lot quality assurance sampling (LQAS). A total of 156 cases (13 cases from every CS) were assessed. The assessment effort (devoted time) was also estimated.
ResultsThere were 22.4±6.3% of inadequate admissions. In the CS classification, 9 (75%) got a good or acceptable appropriateness level, and only 1 (8%) got an inacceptable level. The time devoted was estimated at 17hours.
ConclusionsAEP is useful to assess the admission appropriateness and may be included in the «Emergencies» process management, although its variability prevents the use for external comparisons. If both LQAS and the appropriateness classification level and the global estimation (by unifying lot samples) are combined, the monitoring is affordable without a great effort. To extend these tools to other quality indicators requiring direct observation or clinical records, manual assessment could improve the monitoring efficiency.
Es bien sabido que la hospitalización de pacientes es en ocasiones innecesaria y comporta no solo el obvio encarecimiento de la atención, en el sentido de que muchos pacientes reciben servicios de los que no obtienen beneficios significativos, sino también un perjuicio a la calidad asistencial en la mayoría de sus dimensiones. Entre muchas otras consecuencias de esta hospitalización inadecuada podemos citar: no emplear o diferir estos servicios en pacientes en que sí podrían ser beneficiosos, aislar al paciente de la comunidad donde reside y debe recibir la atención y cuidados de salud que precise, aumentar de la probabilidad de sufrir eventos adversos durante el ingreso, etc. No obstante, la frecuencia de estos ingresos innecesarios no suele medirse de forma rutinaria en las organizaciones sanitarias.
Sin embargo, la integración de la gestión de la atención primaria y hospitalaria en las áreas sanitarias favorece la continuidad asistencial y el desarrollo de modelos de gestión orientados al cliente, como son los procesos asistenciales y organizativos. La gestión de estos procesos implica medir y mejorar su desempeño mediante datos (indicadores) dirigidos a conocer y comprobar el desarrollo de sus funciones, que a menudo van más allá de los tradicionales de gestión hospitalaria1,2. Entre este conjunto de «nuevos» indicadores, es de especial relevancia contar con alguno que se ocupe de la adecuación de ingresos hospitalarios, ya que interesa a la mayoría de los procesos clave de la organización: urgencias, hospitalización, consulta externa, atención primaria, etc. El Protocolo de evaluación de la adecuación (Appropriateness Evaluation Protocol [AEP]) es una de las herramientas clásicas disponibles para medir este problema. Incluye un conjunto de criterios objetivos e independientes del diagnóstico, destinado a la identificación de ingresos y estancias inapropiadas. Trata de identificar problemas de organización hospitalaria y las pautas de hospitalización conservadoras empleadas por los clínicos cuando el paciente ya no requiere estar en el hospital. La versión original de este protocolo data de 19813, existiendo una versión española validada que demuestra buenos niveles de fiabilidad, sensibilidad y especificidad4. Este protocolo no evalúa la pertinencia de la atención médica y cuidados que recibe el paciente, sino el nivel asistencial donde esta se presta. Su medición puntual ha sido frecuente en nuestro entorno sobre todo a principios de siglo, e incluye nuestro propio hospital5,6. La información que genera a clínicos y gestores se ha mostrado eficaz para reducir el uso innecesario7. Aunque problemas metodológicos (en especial referidos a variabilidad clínica y de disponibilidad recursos) hacen difícil estandarizar valores8,9, las cifras de ingresos inadecuados en hospitales españoles oscilan entre el 4,5 y el 18%7,10–14.
Este estudio pretende, por una parte, medir la adecuación del ingreso urgente de adultos y estratificar los servicios clínicos por niveles de inadecuación de ingresos urgentes. Por otra, comprobar la utilidad de la aplicación de técnicas de evaluación rápida en este tipo de mediciones. Sus resultados sirven de evaluación inicial para realizar un ciclo de mejora y ayudarán a decidir la estructura y dinámica de un plan de monitorización sobre la adecuación de ingresos urgentes.
Material y métodosEstudio descriptivo retrospectivo realizado en un hospital de tercer nivel perteneciente al Sistema Nacional de Salud español para conocer y estratificar por servicios el nivel de ingresos urgentes inadecuados.
Los criterios de calidad de la adecuación utilizados se corresponden con los 16 criterios del AEP validados para España (tabla 1), entendiendo que, para considerar un ingreso como adecuado, debe cumplir al menos uno de ellos4. Todos los criterios fueron de proceso y no se contemplaron excepciones para ninguno de ellos.
Criterios de adecuación de ingreso utilizados
| Enunciado | Aclaraciones | |
| 1 | El procedimiento debe requerir anestesia general/regional o recursos posibles tan solo para pacientes ingresados | Cumplimiento cuando el paciente es intervenido el día del ingreso o al día siguiente |
| 2 | Telemetría o signos vitales (TA+FC+FR) al menos cada 2h, documentados en la historia clínica | Si no lleva monitor o no se registran estos 3 signos vitales al menos cada 2h se considerará como no cumplimiento de este criterio |
| 3 | Recibir medicación intravenosa y/o reposición de fluidos (sin incluir nutrición enteral) | Si el paciente lleva la vía para mantenimiento, o «vía heparinizada», pero sin administrar medicación o suero, se considera incumplimiento |
| 4 | Debe documentarse la observación reacción secundaria no deseada a medicación | Cumplimiento cuando se dan estas 3 características:La reacción está documentada en la historiaCompromete la vidaRequiere observación continuadaComo criterios indirectos de estos 2 últimos se valora la toma de vía iv y la administración de adrenalina o corticoides |
| 5 | Antibioticoterapia intramuscular 3 o más veces al día | En la historia clínica debe figurar la administración im 3 o más veces al día o cada 8h |
| 6 | Respirador, O2 nasal y/o fisioterapia al menos cada 8h o 3 veces o más al día documentada en la historia clínica | El uso intermitente de respiración con presión positiva u O2 nasal cumpliría este criterioLa simple administración de inhaladores no hace cumplir el criterioEl uso crónico de O2 o de CPAP no es suficiente para cumplir el criterio. Sí lo es la fisioterapia respiratoria especial |
| 7 | Alteración electrolítica o ácido base severa documentada en la historia clínica | Cualquiera de las siguientes posibilidades:Na<123 o>156;K<2,5 o >6;HC03<20 o >36 y pH<7,3 o >7,45 |
| 8 | Fiebre >38°C durante más de 5 días | Si no se sabe con seguridad se considera que no cumple el criterioAun estando no documentada como tal, si el ingreso es por fiebre persistente cumple el criterio |
| 9 | Dificultad para mover un miembro en las 48h previas al ingreso | Si la dificultad comenzó antes de las 48h previas al ingreso o no se sabe cuando tuvo lugar se considera incumplimiento |
| 10 | Pérdida de audición o visión en las 48h previas al ingreso | La pérdida debe ser repentina |
| 11 | Sangrado activo | Se aplica en caso de que no se conozca la causa y/o no haya sido posible el control del sangrado |
| 12 | Evisceración o dehiscencia de herida quirúrgica | Este apartado no se aplica a heridas que no cicatrizan o a fracturas no consolidadas |
| 13 | Frecuencia cardiaca anormal (<50ppm o >140ppm) | |
| 14 | Presión arterial anormal:Sistólica <90 o >200mmHg, y/oDiastólica <60 o>120mmHg | Si el paciente es hipertenso y tiene habitualmente mal control de la TA debe constar algún otro problema para no considerar que el criterio se incumple |
| 15 | Estadio confusional agudo, coma o falta de respuesta | No se incluye la intoxicación etílica ni el simple desvanecimiento |
| 16 | Sospecha de isquemia aguda miocárdica en curso con evidencia ECG |
Las unidades de estudio para todos los criterios fueron los ingresos hospitalarios por urgencias efectuados en los 3 meses anteriores a julio de 2012. Las fuentes de datos utilizadas han sido el conjunto mínimo de bases de datos (CMBD), para identificar los casos, y la historia clínica informatizada (Selene®) o en formato papel si fue necesario, para evaluar el cumplimento de los criterios.
Para la selección de casos a evaluar se incluyeron los servicios que contaban con un promedio de ingresos por urgencias igual o superior a 100/trimestre durante el primer semestre de 2012, cifra que representa cerca del 90% del total. Se excluyeron los pacientes ingresados en UCI, Pediatría y otros servicios para pacientes pediátricos (Cirugía pediátrica, Neonatología, etc.), Obstetricia (sí se incluyó Ginecología), Psiquiatría y unidades especiales. Resultaron finalmente incluidos 12 servicios, 7 médicos y 5 quirúrgicos.
El tamaño muestral se fijó en 13 casos por servicio (un total de 156), garantizando una confianza del 95% y una precisión del 8% para el conjunto del hospital, que es compatible con la estratificación de servicios por niveles de inadecuación descritos más adelante. El muestreo fue aleatorio a partir del listado de ingresos facilitado por CMBD. Se previó como mecanismo de sustitución de casos recurrir al número de historia clínica siguiente, para ese determinado servicio, en caso de que no fuera posible evaluar una determinada historia (no figuran todos los datos necesarios en la versión electrónica y no está disponible la versión en papel).
El ingreso urgente se consideró inadecuado cuando no cumplía ninguno de los 16 criterios AEP, y adecuado si cumplía alguno de ellos. Los evaluadores fueron 2 médicos vinculados a la Unidad de Calidad Asistencial del hospital, que recibieron formación previa para la interpretación del AEP. Su fiabilidad se garantizó mediante pilotaje de 20 casos y discusión de discrepancias hasta obtener una concordancia general superior al 95%. Para estimar el esfuerzo evaluativo se registró el número de ingresos evaluados mediante la historia electrónica y en formato papel, y se pidió a los evaluadores que valoraran el tiempo medio necesario para evaluar.
Tras la obtención de los datos se calculó el porcentaje de ingresos inadecuados del global del hospital y por tipo de servicio (médico o quirúrgico) y de sus intervalos de confianza mediante aproximación asintótica de la distribución binomial en la distribución normal. Se analizaron posibles diferencias entre ellos mediante el test de la Z de comparación de proporciones de 2 colas, tomando como significativos valores de p inferiores a 0,05.
Estratificación de servicios por niveles de inadecuación de ingresosPara estratificar los servicios por niveles de inadecuación se usaron técnicas de evaluación rápida, la aceptación de muestras por lotes (Lot quality assurance sampling [LQAS]). En esta técnica se comprueban lotes homogéneos de productos (en este caso los ingresos de un determinado servicio), según alcancen o no unos niveles de calidad preestablecidos y sobre la base de una pequeña muestra obtenida de cada lote. No permite conocer el valor exacto de calidad del lote evaluado, pero sí detectar problemas utilizando muestras pequeñas15.
La estratificación se realizó en 4 niveles crecientes de inadecuación (del «A» al «D») en función de los 2 parámetros siguientes, que se calculan para una confianza del 95% y potencia del 80%:
- -
Estándar de calidad: porcentaje de ingresos inadecuados válido para el grupo.
- -
Umbral de calidad: máximo porcentaje de ingresos inadecuados aceptable para el grupo.
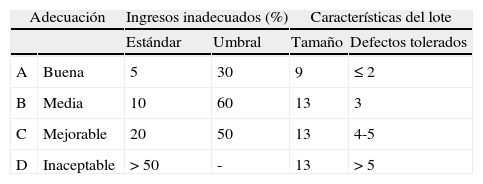
Los niveles establecidos se diseñaron atendiendo a 2 premisas: por una parte estratificar el rango de ingresos urgentes inadecuados esperable según la bibliografía consultada7,10–14 y, por otra, precisar de tamaños de lote reducidos y muy similares. Los valores adoptados y las características que se exigieron a cada lote, calculados a través de la herramienta Web sequálita16, se detallan en la tabla 2.
Estratificación de la adecuación de ingresos urgentes mediante LQAS. Niveles evaluados y características de los lotes
| Adecuación | Ingresos inadecuados (%) | Características del lote | |||
| Estándar | Umbral | Tamaño | Defectos tolerados | ||
| A | Buena | 5 | 30 | 9 | ≤2 |
| B | Media | 10 | 60 | 13 | 3 |
| C | Mejorable | 20 | 50 | 13 | 4-5 |
| D | Inaceptable | >50 | - | 13 | >5 |
La muestra seleccionada para tipificar cada lote fue la misma que la utilizada para el estudio de evaluación del hospital (13 ingresos por servicio). Para el nivel de adecuación A (buena) se tuvieron en consideración las 9 primeras historias clínicas seleccionadas para un determinado servicio. Si en este lote se superaban los defectos tolerados (tabla 2) este se ampliaba hasta 13 ingresos, con el fin de encuadrar el servicio analizado en los niveles B a D de adecuación.
ResultadosSe evaluaron los 156 ingresos previstos sin que fuera necesario sustituir ningún caso. En 48 ocasiones (30,8%) fue necesario recurrir a la historia clínica en papel para completar la evaluación. El tiempo medio estimado para evaluar un caso fue de 3min desde la historia clínica electrónica, y de 8min sobre formato papel. El tiempo total invertido en la evaluación fue estimado en 996min (16h y 36min).
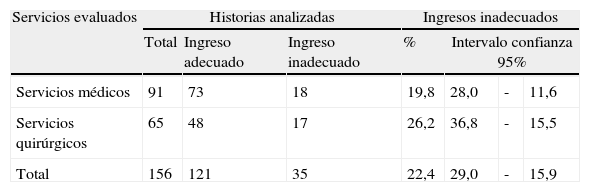
El porcentaje de ingresos inadecuados por urgencias del hospital fue del 22,4% (intervalo de confianza al 95%: 29,0-15,9), observándose un valor mayor en los servicios quirúrgicos que en los médicos, aunque sin diferencias significativas (tabla 3).
Ingresos inadecuados según el tipo de servicio
| Servicios evaluados | Historias analizadas | Ingresos inadecuados | |||||
| Total | Ingreso adecuado | Ingreso inadecuado | % | Intervalo confianza 95% | |||
| Servicios médicos | 91 | 73 | 18 | 19,8 | 28,0 | - | 11,6 |
| Servicios quirúrgicos | 65 | 48 | 17 | 26,2 | 36,8 | - | 15,5 |
| Total | 156 | 121 | 35 | 22,4 | 29,0 | - | 15,9 |
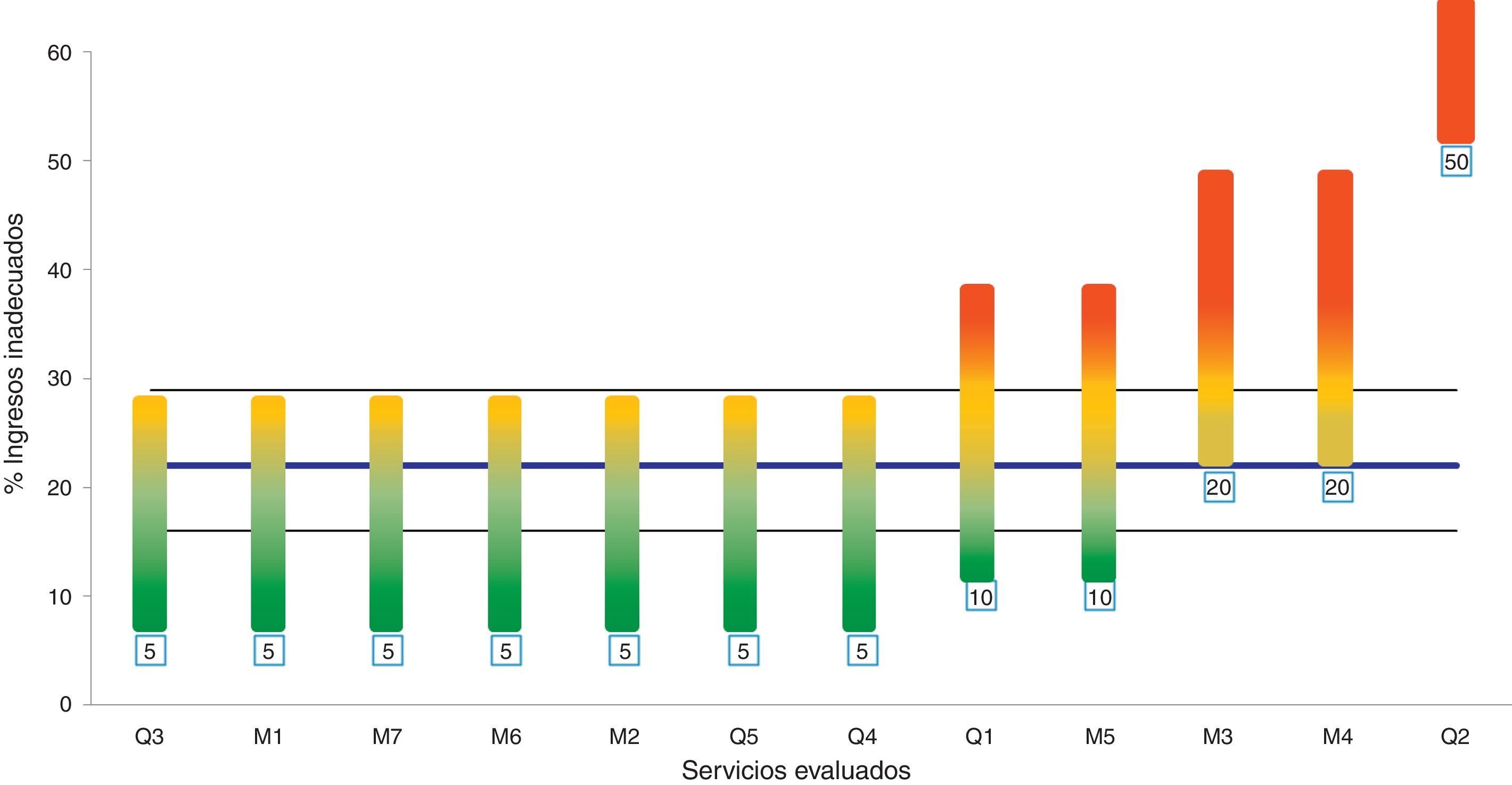
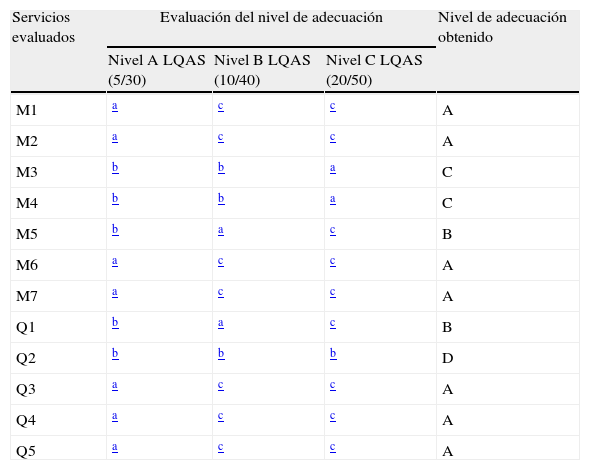
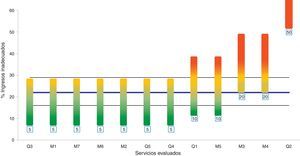
En cuanto a la estratificación por servicios 9 de ellos (75%) se han situado en niveles de adecuación buenos o aceptables. Un servicio (8%) obtuvo un nivel inaceptable. La tabla 4 detalla los niveles obtenidos en cada caso. La figura 1 muestra el resultado de la estratificación realizada y lo compara con el grado de inadecuación obtenido para el global del hospital.
Servicios evaluados y lotes aceptados, rechazados o no necesarios para la estratificación
| Servicios evaluados | Evaluación del nivel de adecuación | Nivel de adecuación obtenido | ||
| Nivel A LQAS (5/30) | Nivel B LQAS (10/40) | Nivel C LQAS (20/50) | ||
| M1 | a | c | c | A |
| M2 | a | c | c | A |
| M3 | b | b | a | C |
| M4 | b | b | a | C |
| M5 | b | a | c | B |
| M6 | a | c | c | A |
| M7 | a | c | c | A |
| Q1 | b | a | c | B |
| Q2 | b | b | b | D |
| Q3 | a | c | c | A |
| Q4 | a | c | c | A |
| Q5 | a | c | c | A |
M: servicio médico; LQAS: lot quality assurance sampling; Q: servicio quirúrgico.
Situación de los servicios evaluados respecto al global del hospital. Las barras muestran el nivel de ingresos inadecuados, indicando el valor estándar obtenido por el lote en la estratificación en su límite inferior, y el umbral en el superior. Las líneas horizontales señalan el porcentaje de ingresos inadecuados calculado para el global del hospital y los límites de su intervalo de confianza del 95%.Mx: lote proveniente de servicio médico; Qx: lote proveniente de servicio quirúrgico. El número a continuación identifica el servicio concreto evaluado.
El 22% de ingresos urgentes inadecuados encontrado en este estudio es un valor alto y superior al de otros estudios realizados en nuestro entorno, si bien es cierto que solo uno de ellos ha sido efectuado en los últimos 5 años y la mayoría centra su atención en servicios concretos7,10–14. No obstante, el dato en sí, aislado, quizá sea el resultado menos relevante que ofrece el estudio. Es conocido que el AEP ha demostrado tener alta sensibilidad, aunque baja especificidad, y es de esperar una proporción apreciable de falsos negativos4. Por ello, aunque útil para el cribado de ingresos y estancias inadecuadas, no permite emitir juicios definitivos sobre la eficiencia de los servicios hospitalarios ni sobre casos individuales4.
Según esto, el interés del AEP no está en el valor de las cifras de inadecuación obtenidas en un estudio transversal aislado. Hay que buscarlo en su utilidad para aumentar la información disponible sobre la asistencia que ofrecemos, identificar oportunidades de mejora e implantar medidas correctoras9. Su uso continuado puede convertirlo además en una herramienta útil para analizar la efectividad de las medidas correctoras que introduzcamos17. Si sumamos este contexto a la situación estratégica de nuestro hospital, englobado en un área unificada de salud y orientado al desarrollo de la gestión por procesos, los datos sobre ingresos urgentes inadecuados obtenidos en este estudio no deben ser interpretados más que como una buena noticia: un punto de partida para iniciar un ciclo de mejora.
Por todo lo anterior, el tamaño muestral decidido para el estudio general pretende compatibilizar una precisión aceptable con los tamaños de los lotes a utilizar en la estratificación. De este modo, la muestra global (156 casos) se obtiene sumando las muestras de cada uno de los 12 lotes analizados. Esta práctica, que se ha sido utilizada en otros ámbitos18,19, concilia obtener datos operativos por servicio (su nivel de adecuación) y el conocimiento de la situación global del hospital. Habida cuenta de que no se pretende realizar comparaciones externas, y que las actividades de mejora se focalizarán en cada servicio (precisamente porque los pacientes que ingresan son diferentes), la posible pérdida de precisión global es un sacrificio en pos de agilizar el esfuerzo evaluativo. El análisis detallado de los criterios AEP cumplidos y no cumplidos, aunque no es propósito de este estudio, representa otra fuente de datos en este sentido.
LQAS es una técnica de control de calidad utilizada en la industria desde casi un siglo, cuyo objetivo es el de aceptar o rechazar en su totalidad lotes homogéneos de productos, según alcancen o no unos niveles de calidad preestablecidos y sobre la base de una pequeña muestra obtenida de cada lote. Aunque aún no muy popular en el sector salud, ha sido respaldada por la Organización Mundial de la Salud como un método práctico para monitorizar programas de salud20. En nuestro país ha sido ensayada para evaluar y monitorizar la adecuación de estancias e ingresos en el pasado7.
Su principal ventaja es que, al reducir considerablemente el tamaño muestral, y por tanto el esfuerzo dedicado a la recogida de datos, ofrece la posibilidad de efectuar una evaluación rápida a la vez que permite identificar las unidades (lotes) que presentan problemas21. En este estudio se han incluido como tales los servicios que contribuyen a la práctica totalidad de los ingresos urgentes. Además, la dinámica de estratificación utilizada realiza la comprobación secuencial de 4 niveles de adecuación sin aumentar el tamaño muestral requerido para cada lote. Para ello ha sido necesario seleccionar en cada uno de ellos unos niveles estándar y umbral de calidad que compatibilicen tanto el rango de ingresos urgentes inadecuados esperable según la bibliografía consultada7,10–14 como un tamaño muestral reducido e idéntico, o muy similar en cada estrato. De esta forma se consigue priorizar las actuaciones de mejora y optimizar aún más el esfuerzo evaluativo.
Aunque es común indicar que la principal desventaja del LQAS es no permitir hacer una estimación del valor puntual del indicador en la muestra15,21, esto solo es cierto para cada uno de los lotes y no para el conjunto de la evaluación. Como ya se ha adelantado, si el número de lotes a evaluar es suficientemente alto, la suma total de casos evaluados puede alcanzar un tamaño más o menos adecuado para estimar el valor puntual del indicador evaluado para grandes segmentos o el conjunto de la organización en que se realiza la evaluación18,19. La única precaución a tener en cuenta es recordar que el muestreo así obtenido es de tipo no proporcional, y utilizar las fórmulas adecuadas para el cálculo de los intervalos de confianza. Así, en efecto, en este estudio se obtiene una estimación suficientemente precisa de la proporción de ingresos inadecuados para el conjunto del hospital desagregada para servicios quirúrgicos y no quirúrgicos, que será muy útil para evaluar su evolución en mediciones sucesivas y gestionar mejor el proceso «urgencias» en nuestra área de salud. Para ello es necesario el diseño de un plan de monitorización adecuado.
A la hora de construir un plan de monitorización es necesario fijar tanto los valores estándar del indicador que se evalúa como el esfuerzo evaluativo que se exige: el método y la frecuencia de su medición22. Para la primera tarea los porcentajes de ingresos inadecuados de los estratos adoptados en nuestro estudio (tabla 2) se han mostrado adecuados a la realidad del hospital (22% de ingresos inadecuados), que queda catalogada en conjunto como «mejorable» (nivel C). En cuanto al método seguido, este ha realizado la evaluación efectiva de todos los casos en poco más de 16h, a pesar de tener que recurrir a la historia clínica en soporte papel en casi la tercera parte de ellos. Apunta a que un equipo evaluador reducido (una o 2 personas entrenadas) puede en lo sucesivo, con las demoras esperables por la petición de historias en papel a archivo, finalizar sin apuros sus tareas en el plazo de una semana. De esta forma es perfectamente factible una evaluación semestral, periodo previamente propuesto por el grupo de seguimiento del proceso «urgencias» como adecuado para comprobar la efectividad de la mayoría de las posibles medidas correctoras.
Por todo ello, creemos que la estratificación de los servicios por niveles de adecuación utilizando el protocolo AEP puede ser útil como elemento interno para evaluar la adecuación de los ingresos, y un elemento más a tener en cuenta en la gestión del proceso «urgencias», aunque su variabilidad no permita realizar comparaciones externas con facilidad. Su monitorización puede introducirse sin gran consumo de tiempo y recursos combinando la metodología LQAS con la estimación global de la inadecuación (unificando las muestras utilizadas en los diferentes lotes) y la estratificación secuencial por niveles de calidad.
Del mismo modo, creemos que extender el empleo de estas técnicas para otros indicadores de calidad asistencial no automatizados que utilicen como fuente de datos la historia clínica o la observación directa puede aumentar la eficiencia de sus planes de monitorización.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.