Introducción
La publicación del informe del Institute of Medicine (IOM) "To Err is Human", en 1999, citaba que entre 44.000 y 98.000 pacientes mueren al año en Estados Unidos debido a los errores humanos causados por el personal médico1. Se han publicado otros informes sobre el tema2-5. Hace décadas, en la evolución conceptual de gestión de la calidad industrial, cuando una pieza salía defectuosa, el dueño del negocio despedía al operario. Pero al despedir al operario, la organización no sabía qué era lo que había fallado realmente en el proceso, y consecuentemente otros operarios continuaban también fabricando las piezas con el mismo defecto.
Un proceso incluye personas pero no se limita a ellas (los 5 elementos de un proceso son: personas, materiales, equipos, metodología y el medio externo). La industria aprendió con el tiempo que "un proceso" es más que un operario y que, para prevenir defectos, hay que diseñar los procesos "a prueba de errores". Se comprendió entonces que el defecto es responsabilidad de la dirección, no del operario, que para evitar la aparición de defectos, hay que asegurar que el material, la máquina y la metodología (protocolos), estén exentos de la posibilidad de error y, además, que el operario necesita la formación y sensibilización para evitar riesgos. Más tarde, se introdujo el concepto de gestión por procesos, Total Quality Management, que permite que toda la organización en su conjunto pueda asumir la responsabilidad de la calidad en lugar de pasarla al departamento de calidad. Sin embargo, en la sanidad, todavía se señala con el dedo a los operarios cuando suceden fallos en los procesos. Hay un largo camino que recorrer antes de que podamos conseguir esta evolución conceptual de la gestión de la calidad en la sanidad.
Mejorar los protocolos para que los procesos estén libres de la posibilidad de error humano es algo que normalmente no requiere muchos recursos o una total implicación de la dirección, sino que habitualmente está entre los objetivos de los profesionales sanitarios, ya que son los primeros interesados en que no ocurran errores, en interés de la seguridad de sus pacientes. Las organizaciones sanitarias que implantan la gestión por procesos y se preparan para las certificaciones de calidad según ISO9001, u otras normas vigentes, deberían analizar y rediseñar sus procesos para conseguir seguridad y calidad, en lugar de limitarse a documentarlos tal cual.
El análisis modal de fallos y efectos (AMFE), conocido como Failure Mode and Effects Analysis (FMEA), es un instrumento analítico recomendado por el Institute of Medicine (IOM) y la Joint Commission on Accreditation of Healthcare Organizations (JCAHO) (Standard LD.5.2), como procedimiento idóneo para lograr la seguridad en los procesos sanitarios. Muchos sectores industriales como los aeroespaciales y de la automoción lo están empleando desde hace décadas, aunque en la sanidad no se comenzó su aplicación hasta la década de los noventa6. El AMFE es un instrumento preventivo que reduce los riesgos para los usuarios de un producto o servicio, tanto en las fases del diseño como en las fases de producción. Por ejemplo, en la industria aeroespacial, el AMFE puede prevenir que un avión tenga defectos en su diseño o fabricación para que no ocurran accidentes por defectos en el aparato. El AMFE también ayuda a diseñar el proceso de "volar" para que el operario (el piloto) no tenga posibilidad de cometer un error humano que pueda causar un accidente. La sanidad tiene muchos procesos manuales, multidisciplinarios, con sobrecarga del personal durante ciertas horas del día, prisas y urgencias. La variabilidad que esto supone en el resultado final es naturalmente alta y el AMFE puede ayudarnos a definir los protocolos "a prueba de error". Por ejemplo, el uso de códigos de barras para identificar a los pacientes y los medicamentos y la prescripción médica mediante un sistema informatizado, entre otros, son avances que han nacido a partir de este tipo de análisis. Para aplicar el AMFE correctamente y para que el resultado sea fiable, en el análisis debe participar un equipo multidisciplinario, compuesto por personas que tienen experiencia real en los procesos que se analizan. La metodología está explicada en el manual "Potential Failure Mode and Effects Analysis"7. En Estados Unidos, el centro nacional para la seguridad de los pacientes (National Center for Patient Safety) del Departamento de los Asuntos de los Veteranos de Guerra (Department of Veterans Affairs) junto con el Tenet Health System han desarrollado una herramienta basada en el AMFE, específicamente adecuado para la sanidad, denominada "Health Care Failure Mode and Effect Analysistm"8. El objetivo del proyecto es realizar un análisis sistemático, no sólo para averiguar las "causas reales" de la incidencia mediante la metodología Ishikawa, sino también para averiguar las "causas de otras incidencias potenciales" mediante la metodología AMFE y así poder rediseñar los protocolos actuales y eliminar sus deficiencias, las cuales podrían conllevar un alto riesgo para los pacientes.
Material y método
La radioterapia es un tratamiento que puede suponer riesgos para los pacientes a causa de errores humanos y fallo de equipos. Hay algunos estudios que clasifican y analizan los riesgos de la radioterapia9,10. Sin embargo, los riesgos de cada servicio de radioterapia pueden ser diferentes dependiendo de los protocolos, los equipos de planificación y los tratamientos utilizados y, por lo tanto, cada servicio de oncología radioterápica tiene que conocer los riesgos asociados a sus procesos.
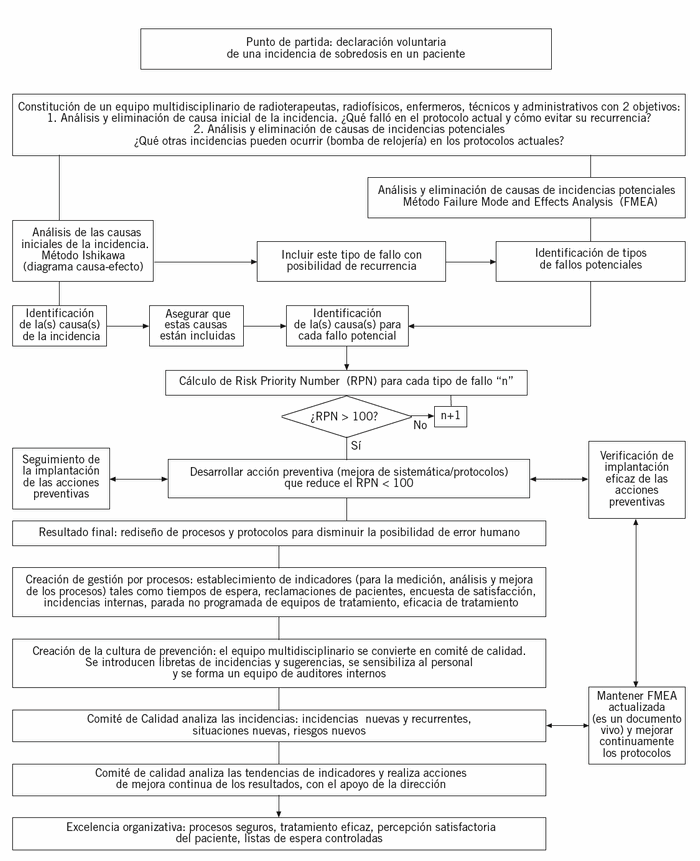
Gracias a la declaración voluntaria de una incidencia de sobredosis en uno de los pacientes, el Servicio de Oncología Radioterápica del Institut Català d'Oncologia del Hospital Germans Trias i Pujol de Badalona puso en marcha en marzo de 2005 un proyecto de análisis sistemático, no sólo para averiguar las causas de la incidencia mediante la metodología Ishikawa, sino también para rediseñar los protocolos a base de la identificación sistemática de las deficiencias en los protocolos actualmente existentes. El objetivo era la eliminación de la(s) causa(s) de la incidencia sucedida y de otras incidencias que podrían ocurrir. El proyecto tenía carácter de "puertas abiertas" y la participación era voluntaria, para lograr la máxima implicación y la aportación de todos. Se contó siempre con la participación del coordinador de técnicos, coordinador de enfermería y administrativa, además de todos los médicos (7) y todos los físicos (3); la mayoría del personal del servicio participó activamente. Se convocaron reuniones multidisciplinarias que tenían una duración aproximada de 4 h semanales, durante 6 meses, para efectuar el análisis inicial de modos de fallo potenciales y de sus causas, así como para definir las acciones preventivas. La responsabilidad de implantar las acciones se repartió entre voluntarios, responsables de procesos, el jefe de servicio y la dirección. Posteriormente, durante 6 meses más, se hizo un seguimiento de las acciones implantadas, se verificó su eficacia, se definieron indicadores de procesos, se iniciaron auditorías internas y se puso en marcha la medición de la satisfacción de los pacientes. Se invirtió un total estimado de 2.000 h productivas entre todos los que participaron.
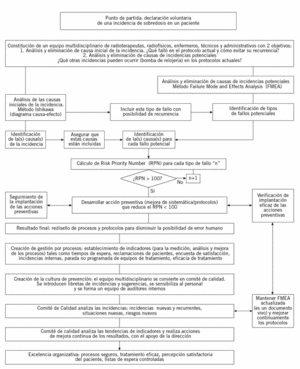
El proyecto tenía las siguientes fases (fig. 1).
Figura 1. ¿Cómo aprovechamos una incidencia para mejorar la seguridad de todos los procesos?
Fase 1: definición de los procesos de la organización
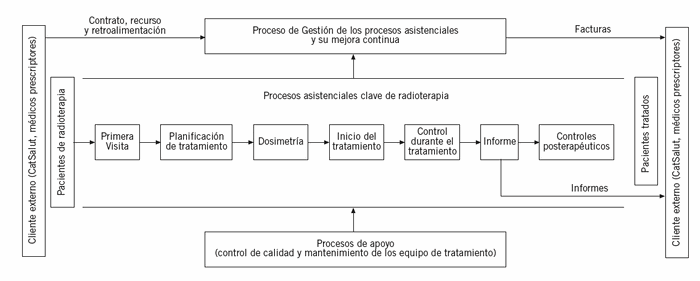
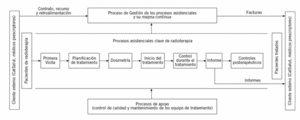
Se identificaron 8 procesos claves de la realización de la radioterapia y que abarcan desde el momento en que llega la petición del paciente hasta que finaliza el tratamiento y se realiza el informe médico y los controles posterapéuticos. Los procesos identificados son (fig. 2):
Figura 2. Mapa de procesos de radioterapia.
Primera visita.
Planificación del tratamiento.
Dosimetría.
Inicio del tratamiento.
Control durante el tratamiento.
Informes.
Controles posterapéuticos.
Control de calidad de equipos de tratamiento.
Como puede observarse, además de los 7 procesos de la realización del tratamiento, también se escogió un proceso de apoyo, "Control de calidad de equipos de tratamiento", como un proceso clave para la calidad y se incluyó para el análisis AMFE.
Fase 2: realización de diagramas de flujo de los protocolos de actuación para los 8 procesos clave
Paso por paso, se definieron las actividades y sus secuencias dentro de cada proceso y se documentaron los diagramas de flujo. A veces había maneras diferentes de actuar y en esos casos se consensuaron las más típicas y se documentó en los diagramas de flujo. Al finalizar esta fase, se habían diseñado 8 diagramas de flujo, en los que se documentaban los protocolos de cada proceso.
Fase 3: realización de AMFE
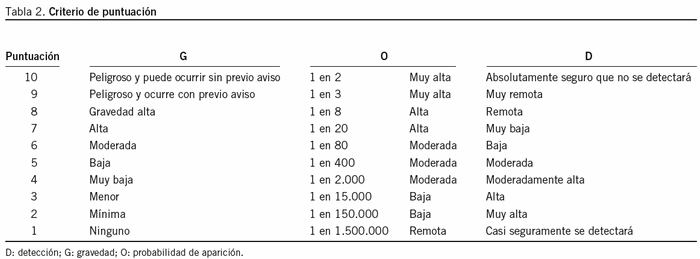
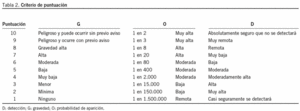
El análisis AMFE consiste en coger la primera actividad del diagrama de flujo 1 y ver si puede tener algún tipo de fallo. El grupo multidisciplinario identifica los modos hipotéticos de fallo mediante una tormenta de ideas (es decir, efectúa un listado de las incidencias que pueden ocurrir en esta actividad). Una vez están definidos los modos de fallo de una actividad, a continuación se valora el efecto de cada tipo de fallo. Algunos modos de fallo tienen consecuencias más serias que otros. Se puntúa la gravedad (G) de los modos de fallo en una escala de 1 a 10, siendo el 10 el más grave. Una vez están identificados los modos de fallo y sus efectos puntuados, se identifican las causas y para cada causa se asigna la probabilidad de aparición (ocurrence en inglés [O]) en una escala de 1 a 10; cuanto mayor sea el número, mayor probabilidad habrá de que ocurra. Después se valora la posibilidad de detectar (D) tal fallo en una escala de 1 a 10; cuanto mayor sea el número, menos posibilidad de detectarlo con los controles actuales. Finalmente se computa el riesgo total, definido como NPR = G 3 O 3 D. Por lo tanto, la escala de NPR varía entre 1 y 1.000. Después de analizar la primera actividad del diagrama de flujo 1, se analizó la segunda actividad. Así sucesivamente, se repitió el cálculo de NPR para cada actividad de todos los diagramas de flujo, de modo que se pudiera analizar los riesgos de todas las actividades del servicio, definidos en los 8 diagramas de flujo de los 8 procesos críticos.
En un primer paso de reducción de riesgos, se decidió actuar efectuando acciones preventivas en todos los casos de NPR > 100. Es decir, se estableció un criterio de prioridad para la mejora, eliminando las causas de todos los modos de fallos que supusieron un índice de riesgo NPR > 100. Una vez definida la acción preventiva, se puede recalcular el valor NPR, ya que con la acción propuesta se puede reducir la probabilidad de aparición (O*) o aumentar la posibilidad de detectarlo (D*) o ambas a la vez (O* D*), aunque la gravedad G sigue siendo la misma.
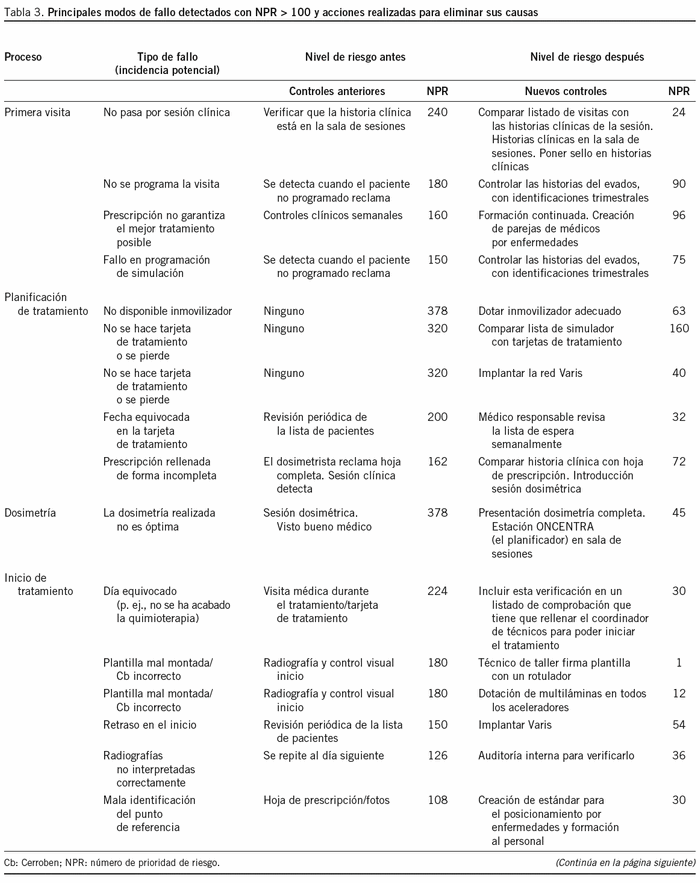
Por ejemplo, en el proceso de primera visita, después de la visita médica, el plan de tratamiento es aprobado en la sesión clínica. En nuestro análisis de AMFE, el hecho de "no discutir todo el plan de tratamiento en la sesión clínica" se identificó como un tipo de fallo (tabla 1).
El equipo puntuó la G de este tipo de fallo como 4 en la escala de 10; la O, como 6, y la D, como 10, según lo expresado en la tabla 2. El equipo consideró que el hecho de que algunas historias clínicas no se discutan en la sesión clínica es una gravedad "muy baja" (G = 4), ya que los radioterapeutas están cualificados para prescribir el plan de tratamiento; la probabilidad de fallo es 1 en 80 por la experiencia del equipo (O = 6); y el protocolo no contemplaba ningún mecanismo para detectar estos casos (D = 10). Por lo tanto, NPR = 4 3 6 3 10 = 240. Como NPR > 100, el equipo propuso 3 acciones preventivas: a) se decidió poner un sello en todas las historias clínicas que se hayan presentado en la sesión; b) se decidió que la enfermera que trabaja en el simulador comprobase si estaba el sello de la sesión clínica en las historias clínicas que llegan al simulador, ya que la simulación es el proceso posterior a la sesión clínica, y c) se introdujo una checklist en el proceso de inicio, que incluye, entre otros puntos, la verificación del sello de la sesión, de modo que el técnico no puede tratar a un paciente que no se haya presentado en la sesión clínica, salvo en caso de urgencia y bajo autorización médica. Con estas 3 acciones, actualmente es posible detectar cualquier historia clínica que no se haya presentado en la sesión; así el nuevo valor D = 1. Las 3 acciones tomadas mejoran la detección, no la gravedad ni la probabilidad de aparición. Por lo tanto, el riesgo después de haber hecho las acciones propuestas, recalculado por el equipo, sería 4 3 6 3 1 = 24.
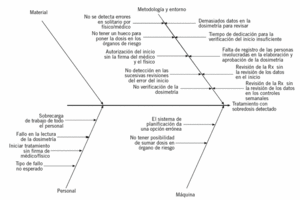
Fase 4. Integración de Ishikawa con el AMFE
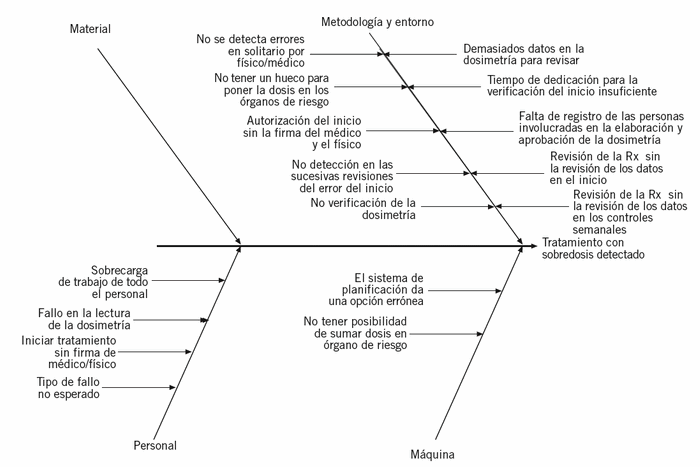
El AMFE detecta por sistema todos los modos de fallos, incluidos los fallos reales. Aun así, como el proyecto se inició a raíz de una incidencia, el equipo aplicó el método Ishikawa (también conocido como diagrama causa-efecto o diagrama "espina de pez") para analizar la causa inicial de la incidencia. En el método Ishikawa, el proceso se define teniendo en cuenta cuatro aspectos principales: material, equipo, metodología y personal. En cada aspecto del proceso el equipo identifica las posibles causas de la incidencia. La figura 3 muestra los resultados de este análisis. Como se esperaba, todas las causas que estaban identificadas mediante AMFE ya incluían las causas de Ishikawa. De este modo se comprueba y se asegura que no queda por eliminar ninguna causa de un problema ocurrido. Para poder establecer la prioridad del equipo para eliminar las causas de la incidencia, éstas se vincularon a los modos de fallo correspondientes en el AMFE y se consideraron los valores de NPR, ya que se estableció cuando NPR > 100.
Figura 3. Análisis de causa raíz*.
Fase 5. Implantación de las acciones preventivas y la revisión de su eficacia
La implantación de acciones preventivas identificadas no tenía por qué esperar hasta que finalizase la fase 3. De manera que éstas se iban implantando a medida que iban siendo identificadas, para así poder eliminar con rapidez los riesgos. La implantación de sistemas informáticos, dotaciones de inmovilizadores, así como la adición de nuevas estaciones de trabajo, fueron las acciones que necesitaron más tiempo de implantación debido a la necesidad de adquirir medios técnicos para llevarlas a cabo, en comparación con otras acciones, igualmente importantes pero que no necesitaban recursos, tales como introducir una checklist o dar charlas de sensibilización del personal. Se verificó la eficacia de las acciones mediante reuniones individuales con los responsables de ellas.
Fase 6. Implantación de mecanismos de detección de fallos
Se introdujeron dos mecanismos para detectar los fallos y realizar acciones de mejora continua. Primero se introdujo un sistema para registrar las incidencias internas de cualquier tipo en libretas estratégicamente colocadas en diferentes zonas del servicio. Mediante charlas a todo el personal, se lo sensibilizó a la importancia de registrar cualquier incidencia o incumplimiento de protocolos o realizar cualquier sugerencia para seguir avanzando hacia la consecución de la excelencia. Cada semana los responsables de los procesos se reunían para estudiar las libretas y poner en marcha acciones correctivas/preventivas para las incidencias y, en caso de sugerencias, decidir si se implantaba o no cada sugerencia de mejora. Mediante un tablero se comunicó al personal las acciones tomadas, sugerencias aceptadas y explicaciones de por qué no se había aceptado alguna de las sugerencias. El segundo mecanismo para detectar fallos fue la realización de las auditorías internas. Se nombró un equipo independiente de 3 personas (un médico, un diplomado en enfermería y un físico), se les dio una formación específica de 3 días y se preparó una checklist de 20 ítems que auditar en las historias clínicas y en los registros informáticos. Se definió que el equipo auditara aleatoriamente al 10% de los pacientes. De los 20 ítems, se definieron 5 como críticos. Si los auditores internos detectaban alg&ua cute;n incumplimiento crítico, los responsables médicos del paciente adoptaban acciones correctivas. Tanto las incidencias internas como los resultados de la auditoría interna forman parte de los indicadores del sistema de calidad, que un comité de calidad revisa cada mes con la participación del director del centro.
Fase 7. Implantación de la gestión por procesos
Se identificaron indicadores para los 8 procesos con el fin de medir su eficacia y su eficiencia. Además de las incidencias internas y de los resultados de la auditoría interna correspondiente a la fase 6, se introdujeron otros indicadores tales como reclamaciones del paciente, encuesta de satisfacción del paciente, número medio de pacientes tratados/equipo/h y número de paradas no programadas de los equipos de tratamiento, entre otros. Cada mes el comité de calidad se reunió para analizar las tendencias y proponer acciones de mejora cuando los indicadores no alcanzaban los objetivos establecidos. La metodología implantada cumple los criterios establecidos en la norma ISO9001. Una explicación adicional de este mecanismo y el análisis de los resultados de los indicadores está fuera del alcance del presente artículo.
Resultados
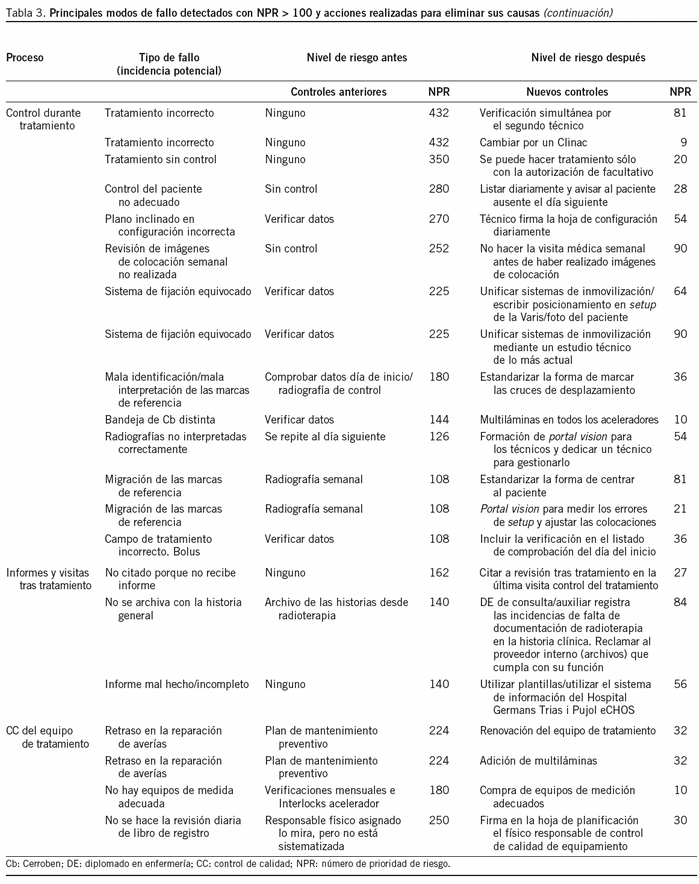
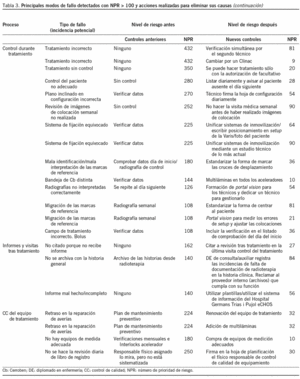
La tabla 3 resume el resultado del análisis AMFE. Se llegó a detectar 33 modos de fallo con valores de NPR > 100. Es decir, el análisis AMFE nos permitió identificar 37 incidencias potenciales que suponían un riesgo alto para los pacientes, algunas de los cuales, en el caso de suceder, hubiesen sido muy graves. De las 37 incidencias potenciales, las acciones realizadas (introducidas) redujeron los riesgos a valores < 100 en 36 casos y sólo en 1 caso se tuvo que aceptar un valor de 160 como el valor mínimo alcanzable sin que se plantearan cambios radicales en el sistema actual. El equipo decidió que se haría una excepción en este caso y el personal adoptaría una actitud de vigilancia especial, mientras que en el futuro se vería la posibilidad de mejorarlo. Además, se introdujeron muchas otras acciones, aunque el índice NPR no hubiese superado el valor 100 porque suponían mejoras fáciles de implantar y lógicas.
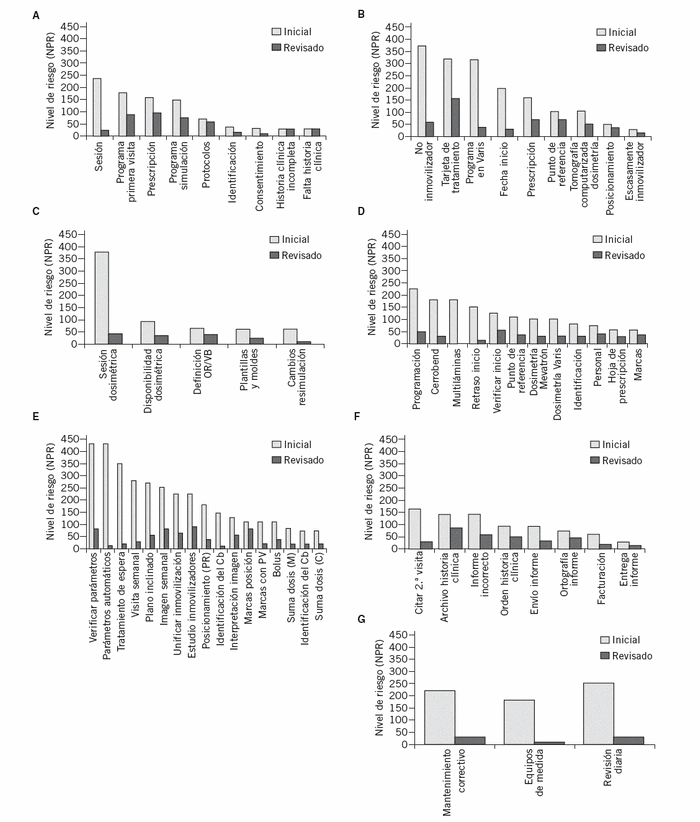
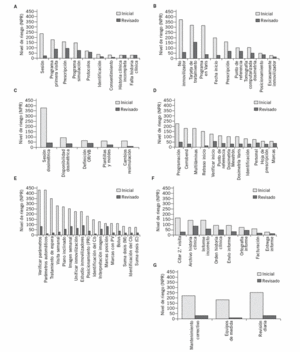
De las 37 acciones de mejora identificadas para mejorar la seguridad, sólo 9 estaban relacionadas con mejora de los equipos y sus accesorios para aumentar la seguridad. Las 28 acciones restantes no tenían que ver con la aportación de los recursos adicionales y dependían de las metodologías de trabajo interno del servicio, tales como: introducción de una checklist para realizar ciertos controles, mejor identificación del paciente, de los puntos de referencia o de su estado de control en la historia clínica mediante sellos de identificación; mejoras en la frecuencia y secuencia de controles; mejoras en la asignación de responsabilidades entre el personal; mejor disponibilidad de personas responsables en los lugares adecuados cuando se las requiere; mejores señalizaciones; colocación de instrucciones recordatorias visibles en los puestos de trabajo; introducción de registros adicionales que sirven posteriormente para demostrar que las actuaciones críticamente importantes han cumplido los requisitos legales, cuando proceden; verificaciones del cumplimiento de los protocolos de trabajo con auditorías internas, entre otras. El índice calculado después de haber definido las acciones disminuyó significativamente, con el consecuente aumento de la seguridad (fig. 4).
Figura 4. Evolución de los niveles de riesgo*.
*A: niveles de riesgo antes y después de mejora en el proceso de primera visita médica. B: niveles de riesgo antes y después de la mejora en el proceso de la planificación del tratamiento. C: niveles de riesgo antes y después de la mejora en el proceso de dosimetría clínica. D: niveles de riesgo antes y después de la mejora en el proceso del inicio del tratamiento. E: niveles de riesgo antes y después de la mejora en el proceso de tratamientos fraccionados. F: niveles de riesgo antes y después de la mejora en el proceso de la preparación de los informes. G: niveles de riesgo antes y después de la mejora en el proceso del control de calidad y calibraciones de los equipos de tratamiento.
Discusión
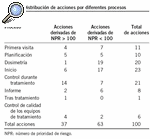
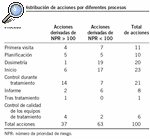
El AMFE ha sido de gran utilidad como análisis sistemático para saber en qué proceso existen riesgos, qué tipo de riesgos, cuáles y cuántas son sus causas y para establecer una prioridad para las actuaciones correctivas. El criterio de actuación del primer paso de mejora era eliminar obligatoriamente cualquier tipo de fallo que supusiese un riesgo alto (NPR $ 100), pero se pudo actuar igualmente cuando el riesgo era menor (NPR < 100). En total se han implantado unas 100 acciones de mejora, de las cuales 37 son para eliminar riesgos altos. La tabla 4 muestra la distribución de riesgos (NPR > 100) y el número de acciones correspondientes.
La metodología permitió al equipo multidisciplinario detectar varios riesgos en los protocolos actuales y ayudó a eliminarlos. Una facultativa especialista del equipo multidisciplinario dijo sorprendida: "Algunos de los protocolos que parecían muy controlados presentaban índices de riesgo altos cuando los analizamos con la metodología AMFE". Es una evidencia de que existen percepciones subjetivas de los riesgos entre el personal y sólo una metodología como el AMFE puede definir los niveles de riesgo objetivamente.
Se debe tener en cuenta que el AMFE es un instrumento de análisis y sólo la eficacia de las acciones adoptadas puede mejorar la seguridad realmente. Por ello, al terminar el análisis, se verificó la eficacia de las acciones correctivas y preventivas, se introdujo un sistema de gestión de calidad, con un enfoque por procesos, y se implicó a la dirección para que realizara revisiones mensuales. Así se pretende conseguir no sólo que se mantenga el grado de seguridad logrado, sino también que se consolide una cultura de excelencia y mejora continua.
En el figura 4A se muestran los niveles de riesgo antes y después de mejora en el proceso de primera visita médica; en la figura 4B, en el proceso de la planificación del tratamiento; en la figura 4C, en el proceso de dosimetría clínica; en la figura 4D, en el proceso del inicio del tratamiento; en la figura 4E, en el proceso de tratamientos fraccionados; en la figura 4F, en el proceso de la preparación de los informes, y finalmente, en la figura 4G, en el proceso del control de calidad y calibraciones de los equipos de tratamiento. En todos los casos se puede ver una mejora significativa de los niveles de riesgo después de haber realizado el análisis AMFE y las acciones de mejora correspondientes.
Las iniciativas actuales para mejorar la seguridad en los procesos sanitarios se limitan a menudo a la formación y sensibilización del personal. En parte, el problema es que existe cierta confusión conceptual entre el error humano y la negligencia profesional. La sensibilización nos permite informar sobre las consecuencias negativas de los errores humanos, pero en el caso del personal sanitario, éste ya tiene una formación profesionalmente validada para realizar sus tareas y entender las consecuencias de sus acciones. El único momento en el que el personal puede ser causa de errores por falta de conocimientos se produce cuando una empresa contrata a personal suplente o nuevo y no les proporciona la formación y la orientación necesarias en su puesto de trabajo para evitar los riesgos. Por lo tanto, la falta de competencias o sensibilización del personal no es la parte importante del problema de seguridad en la sanidad, ya que el personal sabe las consecuencias de los errores humanos y son los primeros interesados en evitarlos.
Un profesional que causa un error no tiene ninguna culpa, porque el error es una característica común de todos los seres humanos y ninguna persona por sí sola puede evitarlo. Por ello, los procesos tienen que ser diseñados a "prueba de errores", lo que llaman los japoneses Poke-Yokes, en los procesos de fabricación de coches. Hace años, cuando una pieza fabricada salía defectuosa, la culpa era del operario. Hoy en día, en la industria cuando se producen los errores, se mejoran los procesos para que estén a "prueba de error humano". Cada vez que ocurre un defecto, se investigan los procesos (método Ishikawa) para aprender qué parte del proceso causa el defecto. El grado del error humano que uno puede causar depende de la cantidad de errores humanos que el proceso puede permitir. Los sectores industriales que están avanzando en el objetivo "cero defectos" con metodologías tales como "seis Sigma"; en lugar de presionar a los operarios con acciones legales, procuran mejorar los procesos.
El problema de error humano radica en que no se conoce de manera objetiva el grado de riesgo que existe en nuestros procesos. Sólo habrá mejora en la seguridad cuando haya una mejor comprensión de estos riesgos, se identifique las causas potenciales y se las elimine mediante acciones concretas. La calidad de nuestro trabajo depende de la calidad de nuestros procesos. Un proceso que permite el error humano no es un buen proceso. Para poder conocer los procesos y el grado de riesgo objetivamente, es necesario tener un instrumento. El AMFE es un buen instrumento y está mu muestra que se puede identificar objetivamente los riesgos de cada paso que damos y destinar los escasos recursos de que disponemos a los procesos o las actividades donde el riesgo es mayor, mediante mejoras metodológicas de nuestros protocolos de trabajo.
Agradecimientos
Los autores agradecen profundamente la colaboración de la Sra. Carolina Soler por su ayuda en la preparación del manuscrito y a la Sra. Ester González su ayuda en las tareas de secretariado.