Describir el diseño, implantación y seguimiento del cuadro de mando integral de atención primaria (eSOAP) y su papel en el despliegue de los objetivos estratégicos y en la gestión clínica. Mostrar las lecciones aprendidas en los 6 años de seguimiento.
MétodoEstudio descriptivo en esferas: metodológica (marco conceptual, matriz estratégica, mapa estratégico y de procesos), tecnológica y de normalización.
ResultadosEn diciembre de 2014 9.046 (78%) profesionales estaban registrados en eSOAP. Se midieron 381 indicadores de 16 fuentes de datos, de los cuales, el 36% era de resultados (modelo EFQM), el 39,1% de gestión clínica y el 20% estaba incluido en el contrato programa de centro. El eSOAP ha permitido desplegar todas las líneas estratégicas de atención primaria, y ha hecho posible que los asistenciales evalúen la evolución de indicadores resultados a lo largo del tiempo y en el ámbito del paciente (por ejemplo incremento del 16% en el control de pacientes diabéticos). Se generaron 295.779 informes y se valoró por objetivos a 13.080 profesionales.
ConclusionesSe ha hecho un elevado uso de la aplicación eSOAP por parte de los profesionales. Fue clave el papel del cuadro de mando integral en el despliegue de las estrategias de atención primaria. Ha permitido la gestión clínica y la mejora de los indicadores relevantes (salud, experiencia del paciente y costes) tal y como promueven los modelos de gestión que hemos utilizado como referentes (EFQM y Kaplan y Norton) y los nuevos escenarios emergentes (triple meta).
To describe the design, implementation, and monitoring of eSOAP (Primary Health Care Balanced Scorecard) and its role in the deployment of strategic objectives and clinical management, as well as to show the lessons learned during six years of follow-up.
MethodDescriptive study areas: methodology (conceptual framework, strategic matrix, strategic map, and processes map), technology and standardisation.
ResultsAs of December 2014, 9,046 (78%) professionals are registered in eSOAP. A total of 381 indicators were measured from 16 data sources, of which 36% were of results (EFQM model), 39.1% of clinical management, and 20% were included in the Program Centre Contract. The Balanced Scorecard has enabled to deploy all strategic lines of Primary Health Care, and has enabled the healthcare professionals to evaluate the evolution of results over time, and at patient level (e.g. 16% increase in control of diabetic patients). A total of 295,779 reports were generated and 13,080 professionals were evaluated by goals.
ConclusionsThere was an increased use of the eSOAP application by the professionals. The Balanced Scorecard was the key in deploying Primary Health Care strategies. It has helped clinical management and improved relevant indicators (health, patient experience, and costs), such as the management models that we used as references (EFQM Kaplan and Norton), and new emerging scenarios (Triple aim).
La gestión en los centros de salud de la Comunidad de Madrid requiere diariamente de un importante volumen de información. Tal y como refiere la Fundación Europea para la Gestión de la Calidad (EFQM)1, uno de los pilares básicos para que una organización llegue a realizar su misión y pueda alcanzar su visión es disponer de información que proceda de medidas objetivas. Es por ello preciso, en el ámbito de la gestión sanitaria, disponer de un buen sistema de información.
Como marco histórico el Sistema Nacional de Salud en su Orden del Ministerio de 2 de septiembre de 1978, definió una amplia serie de indicadores y ratios para el seguimiento de la actividad, y sentó las bases de los sistemas de información. Posteriormente, a través del INSALUD2, se diseñó el actual sistema de información de actividad asistencial de atención especializada (SIAE), y el sistema de información de actividad asistencial atención primaria (SIAP). A partir de las transferencias, la necesidad de un sistema potente de información adquirió vital trascendencia. El Plan de Calidad del Sistema Nacional de Salud3 incluyó entre sus grandes áreas de actuación la utilización de las tecnologías de la información y de la comunicación para mejorar la atención sanitaria a los ciudadanos, y destacó el sistema de información (SI-SNS) como uno de los elementos clave para hacer frente a los retos derivados de la nueva realidad organizativa. En la Comunidad de Madrid (CM) se publicó paralelamente El Plan de mejora de la atención primaria (AP) 2006-20094, en el que se recoge como una de sus líneas estratégicas disponer de un sistema de información homogéneo para toda la organización, con capacidad de integración de los distintos niveles y componentes. Recogiendo este legado, en 2009 se comenzó el diseño en AP de la CM de un cuadro de mando integral (CMI), del inglés Balanced Scorecard, en un entorno digital, conocido como seguimiento de objetivos de AP (eSOAP) con objeto de hacer evidente su vinculación a las líneas estratégicas de la organización y mostrar un mensaje claro y comprensible de su funcionalidad.
En su puesta en escena, además, se produjo la coexistencia de otros 2 hechos: la elaboración de un nuevo contrato programa de centro (CPC) para toda la AP de la Comunidad de Madrid, que acorde con el plan de mejora descentralizó la gestión de los centros de salud, a la par que definió objetivos comunes a todos. De otra parte, la creación de grupos de trabajo orientados a resultados intermedios de salud (RIS), que de forma proactiva empezaron a constituirse entre la subdirección general de contratación y compras de medicamentos y productos sanitarios, equipos directivos de las extintas áreas sanitarias y las sociedades científicas relevantes en este ámbito asistencial.
Paralelamente, fuera de nuestro entorno, los CMI atravesaban un momento emergente de impulso estratégico en todos los ámbitos y sectores, siendo el paradigma dibujado por Kaplan y Norton un modelo a seguir a nivel nacional e internacional5.
Desde su puesta en escena en 2009 eSOAP siguió creciendo y evolucionando a partir del establecimiento de alianzas, con objeto de atender las necesidades de información emergentes.
Los objetivos de este trabajo fueron, en primer lugar, describir el diseño, implantación y seguimiento del CMI de AP a través de su versión digital eSOAP, y su papel en el despliegue de los objetivos estratégicos y en la gestión clínica. Posteriormente, mostrar las lecciones aprendidas en los 6 años de seguimiento.
Material y métodosA partir del momento en el que se adoptó la decisión de diseñar un cuadro de mando de AP, se definió, desarrolló e implantó una herramienta de las tecnologías de la información y la comunicación en la que, después de la inclusión y seguimiento de los indicadores recogidos en el CPC y de otros indicadores relevantes, se generó información ejecutiva, fiable y útil para la toma de decisiones en los distintos niveles de la organización.
Para definir el enfoque de eSOAP, garantizar su viabilidad, promover la mejora continua y llevar a cabo el proyecto, se creó un grupo guía multidisciplinar, integrado por un directivo y 3 técnicos, vinculados con la calidad, la historia clínica y la informática.
A partir de este momento se trabajó en 3 esferas:
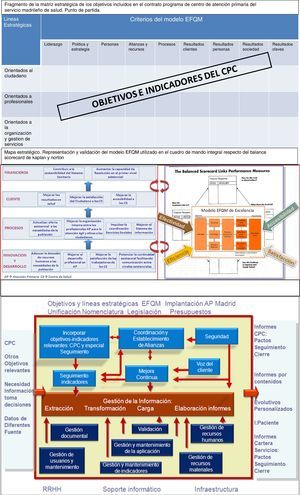
Esfera metodológicaSe hizo un análisis exhaustivo de la bibliografía disponible, con objeto de identificar las características que debía reunir un cuadro de mando. Se consultaron arquetipos en el ámbito de la gestión de cuadros de mando y modelos evaluativos. Esta revisión nos llevó en primer lugar al CMI diseñado por Robert Kaplan y David Norton. El CMI que proponían permitía medir las actividades de una compañía y, por ende, el desempeño de la organización en términos de su visión y estrategia. Sugería evaluar los resultados desde 4 perspectivas: desarrollo y aprendizaje, procesos, cliente y financiera.
Otros modelos evaluativos relevantes que se revisaron fueron los propuestos por Avedis Donabedian centrado en estructura, proceso y resultados y por la EFQM.
Como premisa, en AP estaba elaborándose el CPC tomando el modelo EFQM como referente. Su enfoque a la excelencia permitía revisar la Organización en todos aquellos criterios que éste define, y construir objetivos e indicadores que lleven a alcanzarla.
Pese a que el modelo de Kaplan y Norton era el paradigma de un CMI, se adoptó finalmente el modelo EFQM como arquetipo del cuadro de mando de AP por coherencia con el CPC, y por permitir igualmente la mejora de la gestión de la calidad y de la gestión clínica. De esta manera CPC y CMI nacían alineados con el enfoque estratégico de la organización, recogiendo el primero los objetivos e indicadores que el segundo iba a hacer seguimiento como garante de su cumplimiento.
Paralelamente, desde la entonces subdirección de gestión y seguimiento de objetivos de AP, se hizo un análisis de situación de los indicadores existentes en ese momento en AP, y específicamente de aquellos incluidos en los contratos programas de las extintas áreas de salud. Se priorizó una batería relevante según criterios definidos por el modelo EFQM y se etiquetaron todos acorde a las dimensiones de la calidad (organizativos/transparencia, calidad científico-técnica, satisfacción, accesibilidad, seguridad, innovación y desarrollo, efectividad y eficiencia).
Pensando en cubrir todas las perspectivas que el modelo EFQM y el CPC proponía, se identificaron los profesionales de la organización que debían proponer indicadores al CMI y se formaron diferentes grupos de trabajo: directivos, miembros de sociedades científicas, técnicos en calidad, sistemas de información e informáticos.
A lo largo de los años se mantuvo el trabajo con grupos de interés para la revisión de los indicadores incluidos y para la construcción de otros nuevos que incorporar en el CMI.
- -
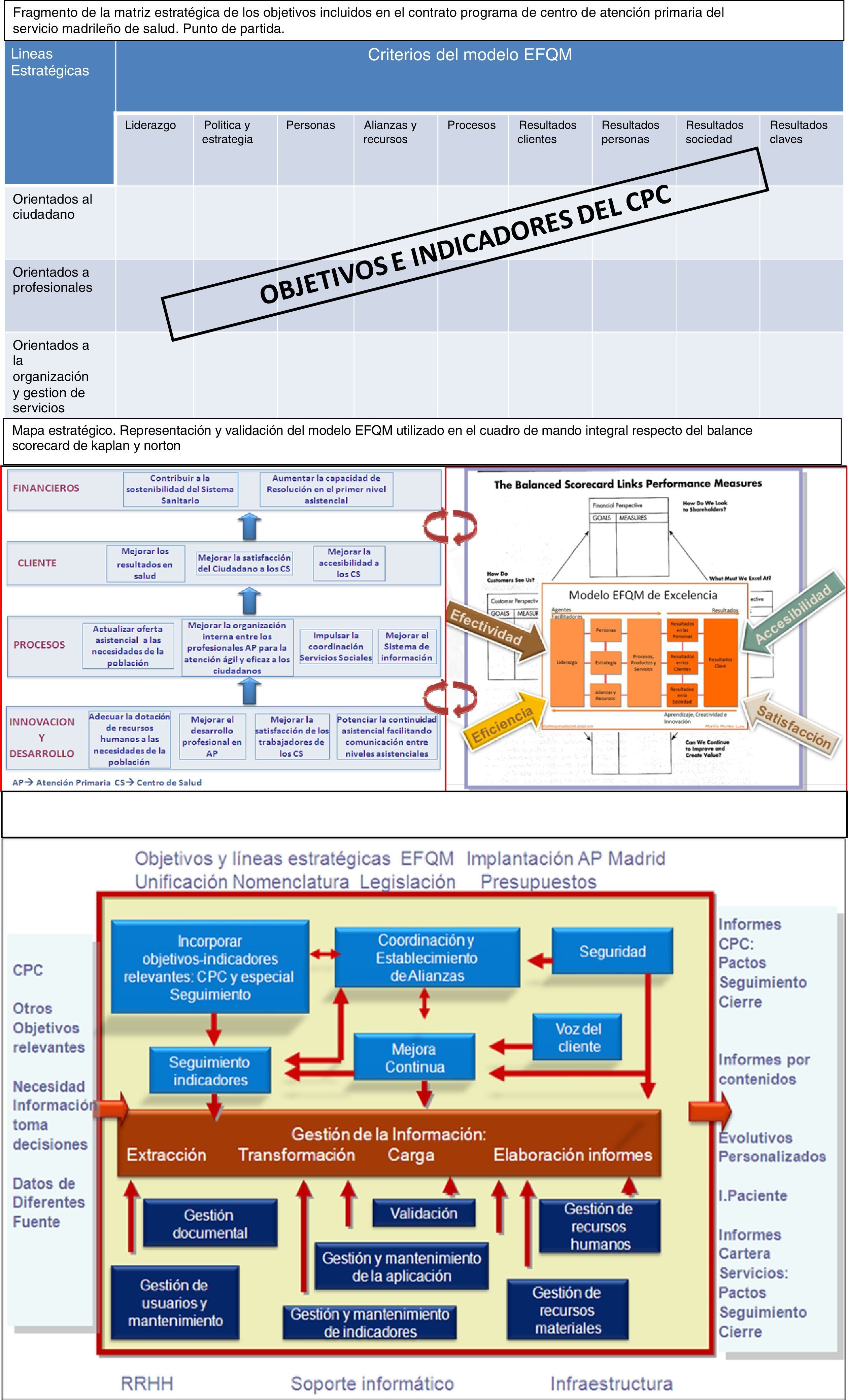
Se definió una matriz estratégica que vinculó cada uno de los indicadores, etiquetados según las dimensiones de calidad e incluidos en los diferentes criterios del modelo EFQM, con las líneas estratégicas de la organización.
- -
Se diseñó un mapa estratégico que validó el modelo EFQM con 9 criterios como arquetipo para el CMI. Para ello, se representaron los indicadores seleccionados dentro de las 4 dimensiones definidas en el modelo de Kaplan y Norton, viendo la compatibilidad de los 2 modelos.
- -
Se construyó el mapa de procesos: para que el diseño del CMI atendiera las necesidades de información identificadas en los clientes y generara informes adaptados a los mismos, se definieron las entradas, las salidas, los procesos estratégicos, los procesos operativos y los procesos de soporte.
La figura 1 recoge esquemáticamente los 3 modelos referidos previamente.
- -
Se documentaron todos los procesos y cada uno de los indicadores incluidos. En este último caso se elaboraron unas fichas que recogían aspectos clínicos (justificación, fórmula de cálculo, aclaraciones, limitaciones, temporalidad, periodicidad de obtención y soporte documental) y de gestión (metas, responsables, tiempos de medición y criterios de evaluación).
Por último, destacar el papel que ha desempeñado la mejora continua: se creó un grupo asesor para canalizar las necesidades de los usuarios desde la visión de expertos, se creó un buzón de sugerencias y se recogieron necesidades en los cursos de formación. Todas las sugerencias fueron atendidas y valoradas como oportunidades de mejora o problemas detectados que fueron resueltos mediante ciclos de mejora.
Esfera tecnológicaAcorde con el alcance inicialmente definido, y en función del puesto de trabajo dentro de la organización, se identificaron los niveles de visualización de la información y agregación del dato.
La Comisión de Dirección de la Gerencia de AP acordó 4 niveles: CM, dirección asistencial (DA), dirección de centro (DC) y profesional (CIAS —estas siglas hacen referencia al puesto de trabajo del profesional—).
Cada uno de estos niveles llevó consigo una diferente visualización de la información. Cada indicador se presentó agregado por CM, DA, DC y CIAS. Con los años, en el desarrollo de la aplicación se llegó al nivel del paciente, para que el profesional pudiera llevar a cabo la mejora acorde con la información que se estaba recibiendo de cada indicador.
En los procesos operativos se concretaron las fuentes, se diseñaron los procesos de carga, la transformación y el cálculo de datos para la obtención de los indicadores y elaboración de los informes. Todo ello se realizó bajo la estricta aplicación del Reglamento de desarrollo de la Ley Orgánica 15/1999, de 13 de diciembre, de protección de datos de carácter personal.
La periodicidad de la evaluación se definió en función del indicador. En general, se extraen trimestralmente, salvo los indicadores de población, actividad y eficiencia (presupuestos, solicitud de interconsultas a hospitales e indicadores de medicamentos administrados en farmacia), que se extraen mensualmente, y los indicadores de cartera de servicios estandarizados (CSE) e investigación que se obtienen anualmente.
Se hizo preciso un entorno tecnológico caracterizado por la instalación de servidores de desarrollo, certificación y producción. Concretamente, su puesta en producción se basó en una arquitectura en 3 capas, destacando claramente la interfaz del usuario en la capa de presentación, el establecimiento de los procesos determinados en la gestión de la información en la capa de negocio y el control de la base de datos corporativa en la capa de datos. Todo ello se realizó con escaso presupuesto y con recursos y profesionales propios.
Esfera de normalizaciónEl diseño del CMI se llevó a cabo coexistiendo con el proceso que se estaba produciendo de migración de historia clínica de OMI AP a AP Madrid. La normalización en este ámbito fue fundamental para la construcción estandarizada en toda la Comunidad de Madrid de indicadores únicos, tanto de los ya disponibles y rescatados en el análisis de situación inicial, como de los de nueva creación por el grupo director del CPC.
Con los datos extraídos en las distintas fuentes u orígenes se siguió afianzando el trabajo de normalización de los mismos en los procedimientos internos de eSOAP para facilitar su conversión en información a través de los indicadores que actualmente se suministran.
Por último, y de cara a su implantación, se integró el acceso a eSOAP en la Intranet, se dio formación en cascada, se definió un plan de comunicación con un apartado de difusión de actualizaciones vinculado a cartas personalizadas a directivos de las direcciones asistenciales y de los centros de salud. Con esta estrategia se promovió desde el equipo directivo el acceso a la aplicación eSOAP en toda la organización. A través de eSOAP se construyó una ventana de acceso al seguimiento de objetivos, de seguimiento de los resultados de sus actuaciones y de la evaluación del rendimiento.
Con objeto de dar una visión de los años en los que eSOAP ha sido operativo, los datos incluidos en este artículo se presentaron a diciembre de 2014 (año cumplido) y de forma retrospectiva en el seguimiento de algunos indicadores.
ResultadosEn diciembre de 2014 el Servicio Madrileño de Salud prestaba asistencia sanitaria a 6.431.513 personas en 262 centros de salud distribuidos en 7 direcciones asistenciales. La población fue atendida por 11.550 profesionales, de los cuales 9.090 eran sanitarios.
Los resultados se clasificaron en los siguientes temas:
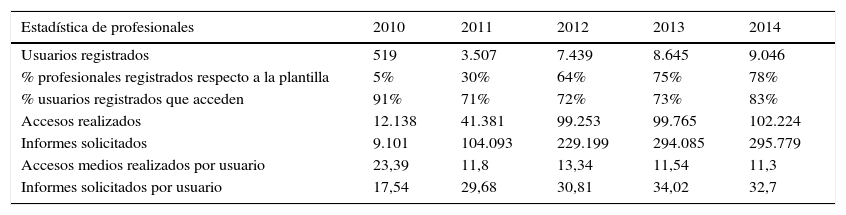
UsabilidadEn diciembre de 2014 estaban registrados en eSOAP 9.046 profesionales de AP, lo que supuso que un 78% de la plantilla tenía acceso a la información. De ellos el 83% (7.483/9.046) accedieron a lo largo del año al cuadro de mando, con 102.224 accesos en dicho periodo. La media de acceso por profesional registrado en este último año fue de 11,3. Solo en 2014 se solicitaron 295.779 informes, siendo la media de informes extraídos por profesional de 32,7.
Si se hace referencia solamente al personal sanitario, el 81% estaba registrado y la media de acceso por profesional sanitario fue de 13,9 (95 informes por profesional).
En la tabla 1 se recogen estos datos y su evolución a lo largo de los 5 últimos años en los que claramente se define su progresión.
Tendencia en la utilización de eSOAP: 2010-2014
| Estadística de profesionales | 2010 | 2011 | 2012 | 2013 | 2014 |
|---|---|---|---|---|---|
| Usuarios registrados | 519 | 3.507 | 7.439 | 8.645 | 9.046 |
| % profesionales registrados respecto a la plantilla | 5% | 30% | 64% | 75% | 78% |
| % usuarios registrados que acceden | 91% | 71% | 72% | 73% | 83% |
| Accesos realizados | 12.138 | 41.381 | 99.253 | 99.765 | 102.224 |
| Informes solicitados | 9.101 | 104.093 | 229.199 | 294.085 | 295.779 |
| Accesos medios realizados por usuario | 23,39 | 11,8 | 13,34 | 11,54 | 11,3 |
| Informes solicitados por usuario | 17,54 | 29,68 | 30,81 | 34,02 | 32,7 |
Se introdujo con eSOAP un nuevo modelo de gestión a partir del seguimiento de indicadores relevantes para la organización. En diciembre de 2014 estaban registrados 618 indicadores, de los que 381 eran activos y sujetos a seguimiento.
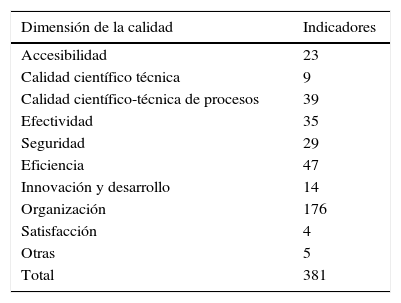
Los indicadores fueron clasificados con el modelo EFQM como referente y según dimensiones de la calidad. Un 36% (138/381) eran indicadores de resultados (criterios 6-9 modelo EFQM) y un 39,4% (150/381) de gestión clínica (calidad científico técnica de procesos, efectividad, eficiencia y seguridad) (tabla 2).
Número de indicadores clasificados según las dimensiones de la calidad y destacados los de gestión clínica
| Dimensión de la calidad | Indicadores |
|---|---|
| Accesibilidad | 23 |
| Calidad científico técnica | 9 |
| Calidad científico-técnica de procesos | 39 |
| Efectividad | 35 |
| Seguridad | 29 |
| Eficiencia | 47 |
| Innovación y desarrollo | 14 |
| Organización | 176 |
| Satisfacción | 4 |
| Otras | 5 |
| Total | 381 |
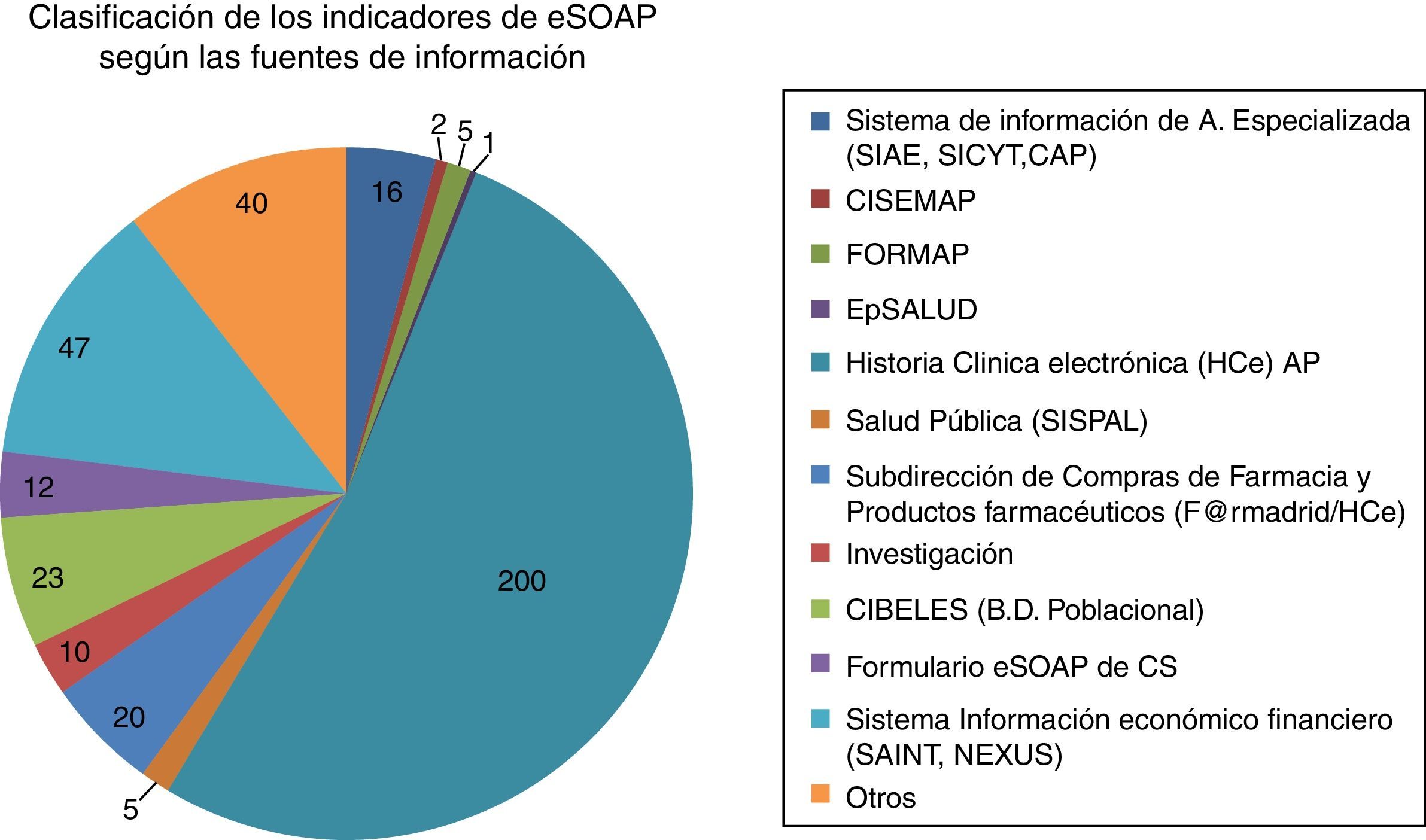
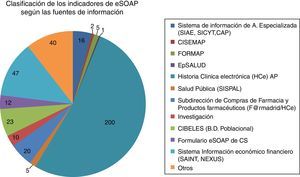
Los datos a diciembre de 2014 provenían de 16 fuentes de indicadores relevantes. Han aumentado desde 2010 en número y se han automatizado. Se pasó de 10 en sus orígenes a 16 en 2014. La historia clínica electrónica fue la principal fuente de datos (fig. 2)
Clasificación de los indicadores eSOAP según las fuentes de información.
Fuentes: sistemas de información de atención especializada (SIAE/SICYT/CAP); sistema de notificación de incidentes de seguridad y errores de medicación (CISEMAP); sistema de información de formación continuada de atención primaria (FORMAP); sistema de información de salud pública (SISPAL); datos de farmacia de la subdirección de compras de farmacia y productos farmacéuticos (F@rmadrid/Historia Clinica); base de datos de población (CIBELES); registro directo en eSOAP de los centros de salud (formulario eSOAP); sistema de información económico financiero (SAINT, NEXUS), Otros.
Desde el origen de eSOAP, y acorde con el alcance del proyecto, se pasó de ser un elemento de ayuda a la toma de decisiones de directivos (2009) con agregación de información a nivel de CM, DA y DC, a facilitar dicha toma de decisiones a los profesionales de los centros (CIAS), con agregación de la información por profesional de medicina y enfermería (2010). En 2012 se aportó por primera vez informes de la valoración individual del desempeño de cada profesional y, finalmente, en los indicadores de efectividad y seguridad en 2013 y de CSE en 2014 se ofertó información a nivel de paciente (fig. 3).
Evolución de la información por niveles de agregación: Comunidad de Madrid, dirección asistencial, centro de salud, profesional y paciente. Hitos de eSOAP.
CIAS: código con el que se identifica el puesto de trabajo de cada uno de los profesionales de atención primaria (AP); CSE: cartera de servicios estandarizados de AP; CPC: contrato programa de centro; eSOAP: cuadro de mando integral de AP. Estas siglas responden a la siguiente definición: seguimiento —electrónico— de objetivos de atención primaria.
En diciembre de 2014 se disponía de informes que agrupaban los diferentes indicadores. Los principales eran de población (adscrita, atendida y porcentaje de población atendida), de actividad (presión asistencial, frecuentación y ratios por profesional), inventario de recursos, de accesibilidad, cartera de servicios, informes de efectividad y seguridad, planes de cuidado, informes de farmacia, de incapacidad temporal, presupuestarios, informes de solicitud de continuidad asistencial, de Salud pública, presupuestarios, de CPC y de valoración individual del cumplimiento de objetivos.
También se facilitó la obtención de informes personalizados ajustados a las necesidades de información demandada.
En 2014 se generaron 295.779 informes, de los cuales un 60% (178.131/295.779) fueron de gestión clínica (53% en 2013). Desde su origen se ha evidenciado una tendencia creciente de solicitud de informes de CSE y RIS. Todos ellos tanto a nivel profesional como por paciente.
Resultados de indicadores de gestión clínicaDesde 2009 que nació eSOAP se produjo un importante cambio. Los indicadores pasaron de ser 262 (211 pertenecientes al CPC) en 2010 a 381 (79 pertenecientes al CPC) en 2014. Inicialmente el 80,5% de los indicadores estaban vinculados al CPC exclusivamente. En 2014 se ha extendido a otras líneas estratégicas, siendo el porcentaje de indicadores relacionados con CPC de 20,8%. Paralelamente, y en sentido opuesto, se ha producido un mayor foco en la gestión clínica.
En la fecha de corte había información sobre 42 procesos asistenciales incluidos en la CSE: 50 indicadores de cobertura y 130 indicadores de criterios de buena atención que hablaban de la calidad de la asistencia prestada.
En 10 procesos crónicos relevantes se aportó información RIS (control de enfermedad, control de parámetros clínicos y de seguridad). A través de estos indicadores de efectividad y seguridad se medía el impacto de nuestras actuaciones.
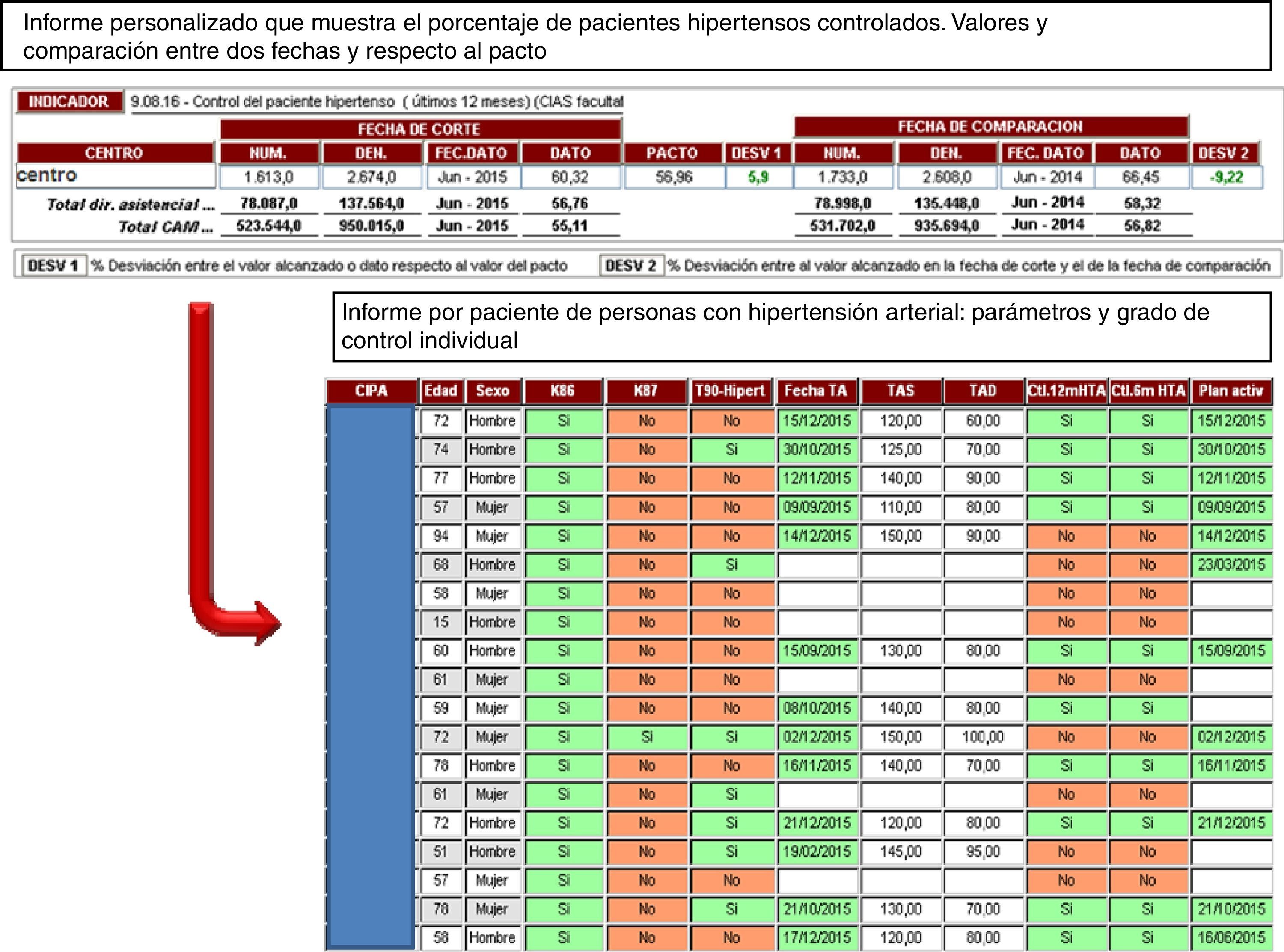
Gracias a los informes personalizados se pudo obtener información acorde a las necesidades del demandante: comparando datos entre niveles de agregación (CS con la CM), a fecha concreta, entre fechas para ver la tendencia, o con perspectiva de gestión para comparar con respecto al pacto si el indicador pertenecía al CPC (fig. 4) y a la consecución de las metas.
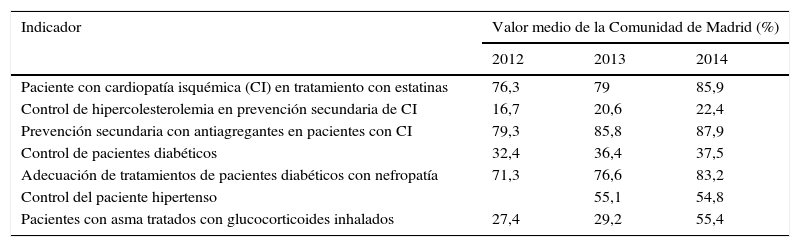
De esta manera, siguiendo el ejemplo traído entre 2 fechas de corte (tabla 3), se objetivó el incremento en algunos indicadores relevantes de efectividad: aumentó el porcentaje de pacientes hipertensos controlados en 12,6%, de pacientes diabéticos bajo control en 16%, de pacientes con cardiopatía isquémica con cifras de control de LDL en 34,1%, de pacientes con cardiopatía isquémica y tratamiento con estatinas en 12,3%, de pacientes con cardiopatía isquémica y tratamiento con antiagregantes en 10,8%, de pacientes diabéticos con nefropatía con adecuación del tratamiento en 16,7% y se duplicó el porcentaje de pacientes con asma tratados con glucocorticoides inhalados.
Evolución del valor medio alcanzado en la Comunidad de Madrid en una selección de indicadores de efectividad
| Indicador | Valor medio de la Comunidad de Madrid (%) | ||
|---|---|---|---|
| 2012 | 2013 | 2014 | |
| Paciente con cardiopatía isquémica (CI) en tratamiento con estatinas | 76,3 | 79 | 85,9 |
| Control de hipercolesterolemia en prevención secundaria de CI | 16,7 | 20,6 | 22,4 |
| Prevención secundaria con antiagregantes en pacientes con CI | 79,3 | 85,8 | 87,9 |
| Control de pacientes diabéticos | 32,4 | 36,4 | 37,5 |
| Adecuación de tratamientos de pacientes diabéticos con nefropatía | 71,3 | 76,6 | 83,2 |
| Control del paciente hipertenso | 55,1 | 54,8 | |
| Pacientes con asma tratados con glucocorticoides inhalados | 27,4 | 29,2 | 55,4 |
A partir del año 2012 se realizó el análisis de los resultados alcanzados a nivel individual por los profesionales de los centros de salud de AP. Se valoró de forma individual el cumplimiento de objetivos en 13.080 profesionales en 11 categorías profesionales diferentes.
DiscusiónEn AP de la Consejería de Sanidad de la Comunidad de Madrid, al igual que en otras comunidades6, en un momento de su proceso de madurez directiva y de gestión, se detectó la necesidad de diseñar un CMI como instrumento para la evaluación y el seguimiento de la estrategia en el ámbito sanitario7. En este trayecto se fueron aprendiendo lecciones fruto del estudio y la experiencia adquirida en el trabajo diario, que nos han valido para reforzar el proyecto actualmente en marcha que afianza un nuevo modelo de gestión.
El cuadro de mando de AP de la CM surgió vinculado al nuevo CPC de 2009. Este hecho permitió monitorizar y reforzar al CPC en sus características distintivas: descentralizado, con objetivos comunes y metas adaptadas a las circunstancias específicas de cada uno de los centros de salud. De igual manera, gracias a este documento contractual, el CMI se dotó desde su origen de la visión estratégica que se presupone en una organización sanitaria pública, tal y como se recoge en la literatura8.
Previo a su diseño, se hizo una exhaustiva revisión bibliográfica. Con la visión adquirida se diseñó el CMI. El método fue cuidadosamente aplicado en su diseño, de manera que el CMI adquirió progresivamente las especificidades esperadas: alineación con las líneas estratégicas y objetivos de la organización (matriz estratégica), exhaustividad en los indicadores revisados (modelo EFQM como referente), validez del arquetipo utilizado (con el mapa estratégico de Kaplan y Norton como referente) orientado a compartir información útil para la toma de decisiones en los niveles que se precisen, esto es, directivos, técnicos y profesionales (niveles de visualización), crecimiento TopDown (crecimiento en el tiempo de indicadores de efectividad y seguridad e informes por pacientes), enfoque territorial descentralizado (niveles de agregación), estandarizado y soportado por herramientas estratégicas de gestión (entorno tecnológico suficiente construido con recursos propios)9.
El arquetipo adoptado fue un punto controvertido. Si bien se valoró la matriz propuesta por Kaplan y Norton10, finalmente se optó por usar el formato de 9 criterios del modelo EFQM11 utilizado en el CPC por facilitar su seguimiento y monitorización a los usuarios y reforzar la implantación de la cultura de un modelo de excelencia.
El CMI construido en eSOAP es considerado un modelo de tercera generación12. Va más allá del mero control (primera generación), fue construido partiendo de una matriz estratégica (segunda generación) y desde su origen fue vinculado a planes de acción unidos a desempeño profesional e incentivos (tercera generación).
Los indicadores incluidos se diseñaron estableciendo alianzas sólidas con grupos de interés acorde a las recomendaciones encontradas en la bibliografía revisada13. Para ello se propició una amplia participación de directivos y miembros de sociedades científicas relevantes en AP, tanto de medicina como de enfermería. Aunque a diferentes niveles de trabajo, su participación fue fundamental para afianzar la inclusión de indicadores relevantes y el soporte en la evidencia científica en la construcción de los mismos. Se garantizó la representatividad de los criterios del modelo EFQM y de las dimensiones de la calidad (haciendo referencia al término inglés balance). Así mismo, se orientó el CMI a la obtención de indicadores agentes (fundamentalmente relacionados con la calidad científico técnica de los procesos internos) y de resultados (eficiencia, efectividad, satisfacción, accesibilidad, innovación y desarrollo). Esta visión apuntaló uno de los pilares básicos que, según la literatura facilita la adecuada progresión de los CMI como instrumento de medida del desempeño de una organización: extender el desarrollo de indicadores más allá de la dimensión financiera14, reforzar aquellos dirigidos a clientes, a los procesos internos (este punto está más desarrollado en los CMI asistenciales según la literatura consultada) y al aprendizaje y crecimiento (de escasa presencia en los CMI, inferior al 30% en revisiones publicadas sobre estos)15.
La identificación de las fuentes de información, las reuniones periódicas con sus responsables y la normalización de todos los procesos de extracción, carga y transformación han permitido obtener información válida y fiable a la hora de construir indicadores que reflejen adecuadamente lo que está ocurriendo16 y que resulten útiles para la mejorar, fin último de todo indicador17.
Las fichas de los indicadores se elaboraron con un doble enfoque, tal y como se espera de ellos según la literatura consultada, de un lado científico18 y de otro de gestión19.
La implantación se realizó con el apoyo de factores críticos de éxito destacados en la literatura20: equipo de trabajo (se definió un grupo guía de coordinación) Definición correcta (diseño de mapa de procesos), asignación de recursos que garanticen su mantenimiento en el tiempo (escaso coste y elaboración con personal propio), soporte de entorno informático adecuado, estrategia de implantación con formación (se dio formación descendente y progresiva: formación de formadores) y un plan de comunicación estudiado que dio datos útiles para la toma de decisiones.
El CMI, tal y como se define en la literatura21, permitió llevar a cabo un proceso en difusión en cascada de la información generada22, trasladando los objetivos estratégicos del nivel más alto hacia objetivos de direcciones asistenciales y centros de salud, y así sucesivamente (desempeño individual de profesionales) para contribuir a un cambio de la forma de trabajo gerencial. En este paso fue fundamental trabajar con niveles de visualización, ofrecer los datos con diferentes niveles de agregación de la información (desde comunidad a paciente para indicadores clínicos y profesionales sanitarios) y generar informes útiles que se han ido rediseñando acorde al nivel de consulta que de los mismos se hacía (informes evolutivos y por grupos de indicadores).
Siguiendo con este argumento, y como lección aprendida, destacamos la importancia de seguir innovando y la necesidad de acercar el CMI a los profesionales. Por ello, en estos momentos se está trabajando en nuevos modelos de evaluación como la triple AIM23 en el ámbito de la cronicidad y en el diseño de más de 50 nuevos indicadores, especialmente orientados a RIS (estilos de vida, control de enfermedades, medición de pruebas que determinen de forma indirecta el grado de control o evolución, impacto en hospitales o adherencia y efectividad del plan terapéutico) en procesos crónicos relevantes (EPOC, asma, cardiopatía isquémica, insuficiencia cardiaca, ictus, enfermedad renal crónica, diabetes, hipertensión arterial) agregados y en informes por pacientes.
La demanda de información de los profesionales trasladada a través de los cauces de escucha establecidos como cursos, correo electrónico, o el grupo asesor integrado por directivos y profesionales asistenciales, nos han abierto la mirada hacia nuevos indicadores y nuevos informes que se adapten mejor a las necesidades. En la actualidad se está trabajando en el diseño de cuadros de mando específicos para determinados grupos de riesgo o sectores de la población (ancianos, establecimientos residenciales, estilos de vida, procesos integrales o unidades de apoyo) en el seno del CMI, y siempre con la perspectiva de llegar a nivel de paciente en todos los indicadores clínicos.
El crecimiento en el sector salud, la necesidad de integrar niveles de atención y de obtener información centrada en el paciente, exige estar abiertos a cambios y a trabajar la mejora continua a través de la revisión y actualización periódica del CMI de AP. Ello se logra en eSOAP mediante la consolidación e integración de la información, la búsqueda incesante del consenso en necesidades de información entre todos los niveles asistenciales y el avance en la autonomía de acceso a la información por parte de los profesionales24.
Somos conscientes de las limitaciones para el desarrollo del CMI. Destacamos entre las más importantes la necesidad de contar con recursos tecnológicos que permitan gestionar grandes bases de datos optimizando tiempos, la dependencia de las fuentes de información cuya emisión puntual condiciona la presentación de los datos en la temporalidad esperada, y la necesidad de revisar cíclicamente la descripción de los indicadores para mantener una adaptación permanente a los consensos clínicos, preservando al mismo tiempo la trazabilidad de los indicadores.
Podemos concluir que estamos satisfechos del elevado uso de la aplicación de eSOAP por parte de los profesionales (segunda en uso tras la de formación en la Intranet de AP) y de su alcance, extendido a todos los trabajadores de AP, tanto directivos como asistenciales. Consideramos clave el papel del CMI en el despliegue de las líneas de estrategia a través del seguimiento de los principales parámetros que las evalúan y que generan planes de acción, como puede verse en la mejora significativa de los resultados de los indicadores relevantes en AP en el periodo analizado. Creemos que estamos en buen camino y el CMI nos permite el seguimiento y control del gasto, de la mejora de los informes de salud y de la experiencia del cliente, tal y como los modelos de gestión utilizados como referentes (EFQM y Kaplan y Norton) y los nuevos escenarios emergentes (Triple AIM)25 promueven.
FinanciaciónNo hemos recibido financiación externa.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los profesionales de AP que han hecho realidad el CMI y han contribuido con sus sugerencias a la mejora continua.