a) Evaluar la gestión de los programas de calidad (PC) de los servicios clínicos del Hospital Clínico Universitario Lozano Blesa (HCULB) y su impacto en la mejora del centro y de los servicios, y b) proponer recomendaciones para mejorar la gestión y el impacto de dichos programas.
Material y métodosSe ha realizado un estudio en dos etapas: 1) análisis de las memorias anuales del 2007 de los PC de los servicios clínicos del HCLUB y 2) entrevista estructurada sobre dichos programas a los responsables de calidad (RC).
ResultadosHubo una media de 5 objetivos en cada PC, el 76,1% de complejidad media (≤3 sobre 5) y que cubrían sobre todo aspectos relacionados con la efectividad y la eficiencia (62%). El 75,3% de los objetivos carecía de planificación, en el 95,4% no se hacía previsión de recursos y las actividades de control y seguimiento de los programas eran escasas (solo el 53% de los RC las realizaban). En el 37,7% no hubo evidencias de la mejora conseguida y en el 46% estas eran escasas. El 53% de los RC encontró dificultades para implantar los PC y consideraron que las actividades de planificación y seguimiento, así como la dotación adecuada de recursos (materiales, personal y tiempo) y la implicación de toda la organización con la calidad son esenciales.
ConclusionesEn las condiciones del estudio, se detectan problemas relacionados con la gestión de los PC (selección, planificación, recursos y seguimiento) y solo en pocos casos hay evidencias de que se estén logrando resultados tangibles. Se proponen recomendaciones para mejorar.
a) To evaluate the management of Quality Programs within the clinical services at Hospital Clínico Universitario Lozano Blesa (HCULB) and its impact on the improvement of the centre and its services.
b) To propose recommendations to improve the management and impact of these programs.
MethodA two-stage study was carried out:
1st stage: Analysis of the annual HCLUB Quality Program records for clinical services created in 2007.
2nd Stage: A structured interview with the physicians responsible for Quality Control regarding the aforementioned programs.
ResultsEach Quality Program had an average of 5 objectives with a mean of complexity level of 76.1% (≤3/5) and 62% of the objectives covered all aspects related to effectiveness and efficiency. A large majority (75.3%) of the objectives lacked adequate planning, 95.4% lacked the forecasting of resources, and the control and follow-up activities for the programs are limited (only 53% of the physicians responsible for Quality Control actually carry them out). There is no evidence of continuous improvement in 37.7% of objectives, and is limited in 46% of them. The majority of of the physicians responsible for Quality Control (53%) encountered difficulties implementing Quality Programs and believe that planning and follow-up activities, as well as the appropriate provision of resources (materials, staff and time) and the involvement of the whole organisation are all essential.
ConclusionsUnder the study conditions, there are issues related to the management of Quality programs (selection, planning, resources and follow-up) and only in a few cases there is evidence of the achievement of tangible results. Recommendations for improvement are made.
Una de las líneas de actuación que ayudan a hacer operativo el sistema de calidad del Servicio Aragonés de Salud (SALUD), y que se ha mantenido constante desde las transferencias, ha sido la de propiciar que cada servicio o unidad clínica desarrolle sus propios Programas de Calidad1, marcándose además orientaciones estratégicas para el contenido de esos programas en sintonía con las Estrategias de Salud 2003–20072, consistentes en prestar una atención más segura, efectiva y eficiente y que proporcione una mayor satisfacción de los pacientes.
El desarrollo de estos programas es, sin duda, una cuestión relevante, ya que las acciones a pequeña escala, desde la base, son imprescindibles para la mejora global del sistema, pues los servicios son los que realmente están en contacto con los pacientes.
Los objetivos de nuestro trabajo consistieron, en primer lugar, en evaluar la situación actual de la gestión de los programas de calidad de los servicios clínicos en uno de los grandes hospitales de la Comunidad Autónoma de Aragón, el Hospital Clínico Universitario Lozano Blesa (HCULB), y su impacto real en la mejora del centro y de los propios servicios; y, en segundo lugar, en proponer una serie de recomendaciones para mejorar la gestión e impacto de dichos programas.
Material y métodosEl HCULB es un hospital público de tercer nivel con 800 camas, que atiende a una población de referencia de 297.038 personas y cuenta en su cartera de servicios con 46 servicios clínicos.
El estudio se ha llevado a cabo en dos fases principales: en la primera se estudiaron las memorias de seguimiento existentes en la Unidad de Calidad sobre los Programas de Calidad llevados a cabo en 2007 por los diferentes servicios/unidades del hospital. Para cada uno de los programas se definieron y codificaron 12 variables que se consideraron apropiadas para la evaluación de los objetivos planteados: servicio, tipo de servicio, fuente de detección del objetivo, dimensión de la calidad involucrada, complejidad aparente del objetivo, impacto potencial de la mejora, formulación del objetivo, priorización del objetivo, planificación del objetivo, previsión de recursos, grado de desarrollo de los objetivos e impacto real que el objetivo ha tenido (anexo 1). Para evaluar el impacto potencial de la mejora en cada uno de los objetivos de calidad, así como la complejidad aparente de su consecución, se solicitó la opinión de los directores médicos de cada división asistencial, al entender que su conocimiento estratégico de la organización y de los propios servicios eran factores decisivos a la hora de determinar con mayor precisión los valores de esas variables. El resto de variables medidas fueron recogidas por los autores del estudio a partir del análisis de la documentación de los programas de calidad resolviendo las diferencias de apreciación que pudieron aparecer por consenso.
La segunda fase consistió en la realización de entrevistas estructuradas a los responsables de calidad de las unidades o servicios clínicos, por ser éstas las personas que trabajan directamente con los programas de calidad y planes de mejora y quienes están en contacto con la Unidad de Calidad y la dirección del centro. Para guiar las entrevistas se diseñó un cuestionario constituido por 15 preguntas cerradas de respuestas en escala tipo Lickert y 8 preguntas abiertas para recoger los diferentes matices que quisieron aportar los entrevistados (anexo 2). Las preguntas del cuestionario trataban de explorar cuatro aspectos considerados clave en la gestión de los PC: el grado de implantación e impacto de mejora de los objetivos de calidad, la metodología empleada para su identificación y selección, y el grado de planificación de actividades y previsión de recursos para su desarrollo. Todas las entrevistas fueron hechas por la misma persona entre el 15–30 de octubre de 2008 en las unidades o despachos de los servicios clínicos de los diferentes responsables de calidad.
Para analizar los datos se utilizó el programa estadístico SPSS 14.0. Como principales estadísticos descriptivos se han utilizado las frecuencias absolutas y relativas y la media con su desviación estándar (DE). En la comparación de variables cualitativas se utilizó la Chi cuadrado de Pearson como prueba de contraste, y en las cuantitativas la F de Snedecor o el test de Kruskal-Wallis cuando no se daban las condiciones para la prueba paramétrica. En todos los casos se estableció como límite para la significación estadística un error alfa ≤5%.
Se hizo también un análisis cualitativo de las diferentes opiniones expuestas por los clínicos entrevistados tratando de identificar las principales categorías y significados emergentes en sus comentarios a partir de la lectura de los mismos por 3 personas de la Unidad de Calidad y posterior consenso de los códigos identificados.
Resultados- a)
Evaluación de las memorias de seguimiento de los programas de calidad:
Se analizaron un total de 239 objetivos correspondientes a 46 programas de calidad de otros tantos servicios. Por término medio cada programa constaba de un mínimo de 5 objetivos.
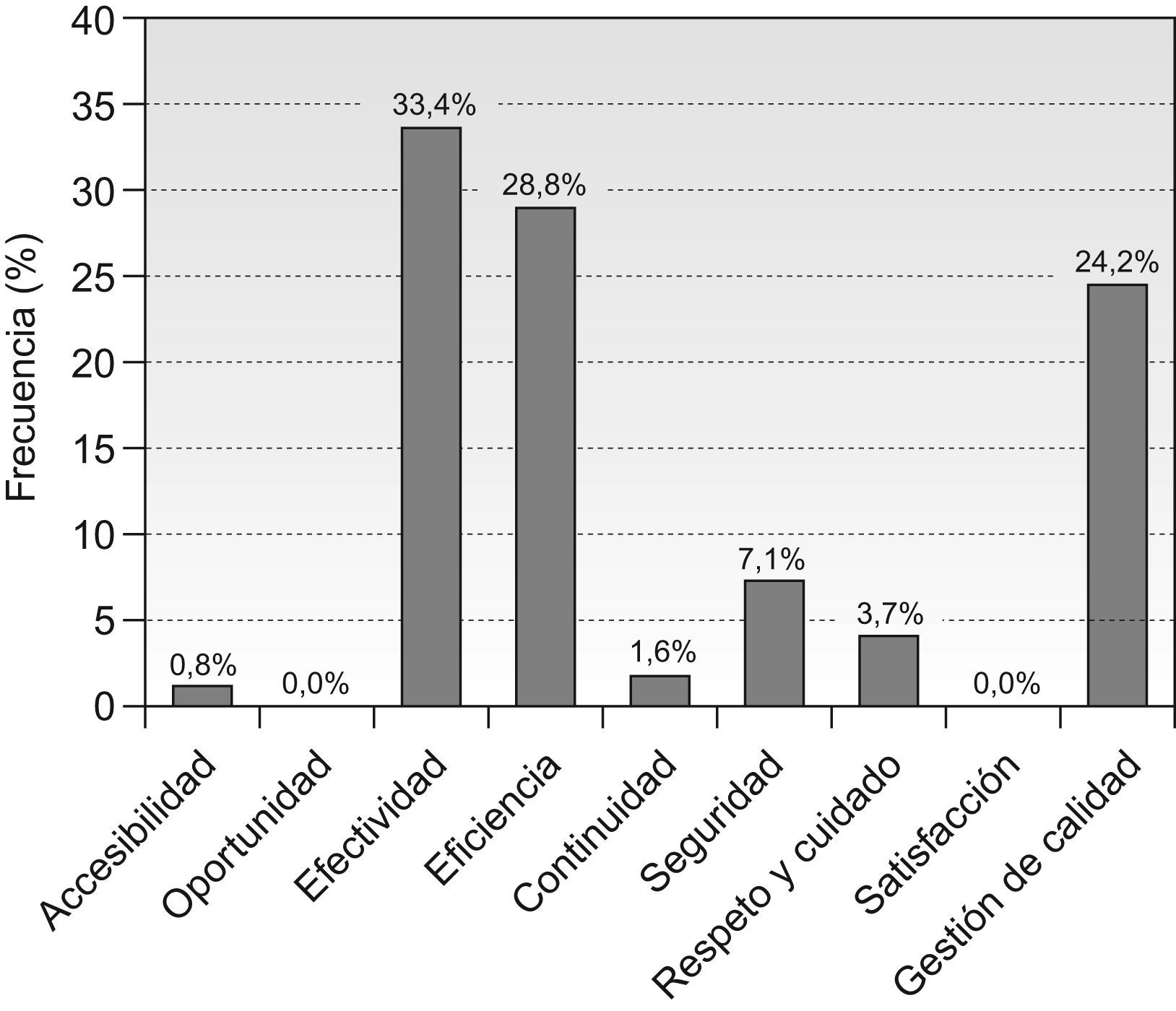
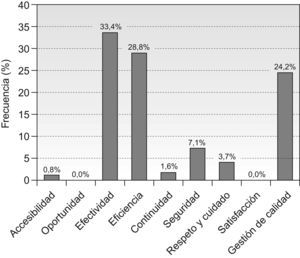
Las dimensiones de calidad que se verían mejoradas si se llevaban a cabo los objetivos serían fundamentalmente: efectividad, eficiencia y gestión global de la calidad (fig. 1).
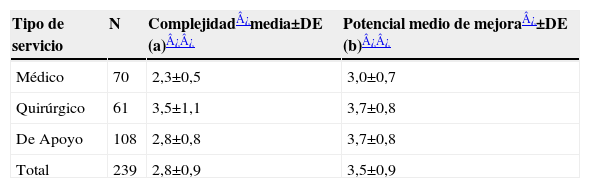
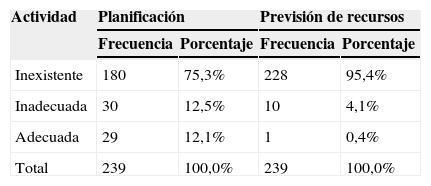
El 76,1% de los objetivos planteados tenía un nivel de dificultad medio (≤3 en una escala de 5). El impacto potencial de la mejora, definido como el grado de mejora que se lograría en la actividad del servicio si el objetivo se consiguiese, fue de 3,56, DE=0,91, medido en una escala de 1 a 5 (tabla 1). Tanto la complejidad como el potencial teórico de mejora parecían diferentes en función del tipo de servicio (p< 0,000) que proponía el objetivo. Además el 82,4% de los objetivos tenían una formulación imprecisa o poco precisa (indicadores solo sobreentendidos) y en el 68,6% de los casos no existía constancia de que se hubieran seleccionado por algún método de priorización explícito. Estos datos no parecían depender ni del tipo de servicio ni del origen de los objetivos (p>0,10).
Tabla 1.Nivel de complejidad aparente del objetivo e impacto potencial de la mejora
Tipo de servicio N Complejidad¿media±DE (a)¿¿ Potencial medio de mejora¿±DE (b)¿¿ Médico 70 2,3±0,5 3,0±0,7 Quirúrgico 61 3,5±1,1 3,7±0,8 De Apoyo 108 2,8±0,8 3,7±0,8 Total 239 2,8±0,9 3,5±0,9 DE: desviación estándar; N: n.° total de objetivos de calidad en cada tipo de servicios.
La planificación de actividades y la previsión de recursos para alcanzar los objetivos de calidad eran bastante escasas (tabla 2) e independientes del tipo de servicio implicado y de la fuente de identificación de los objetivos (p>0,15).
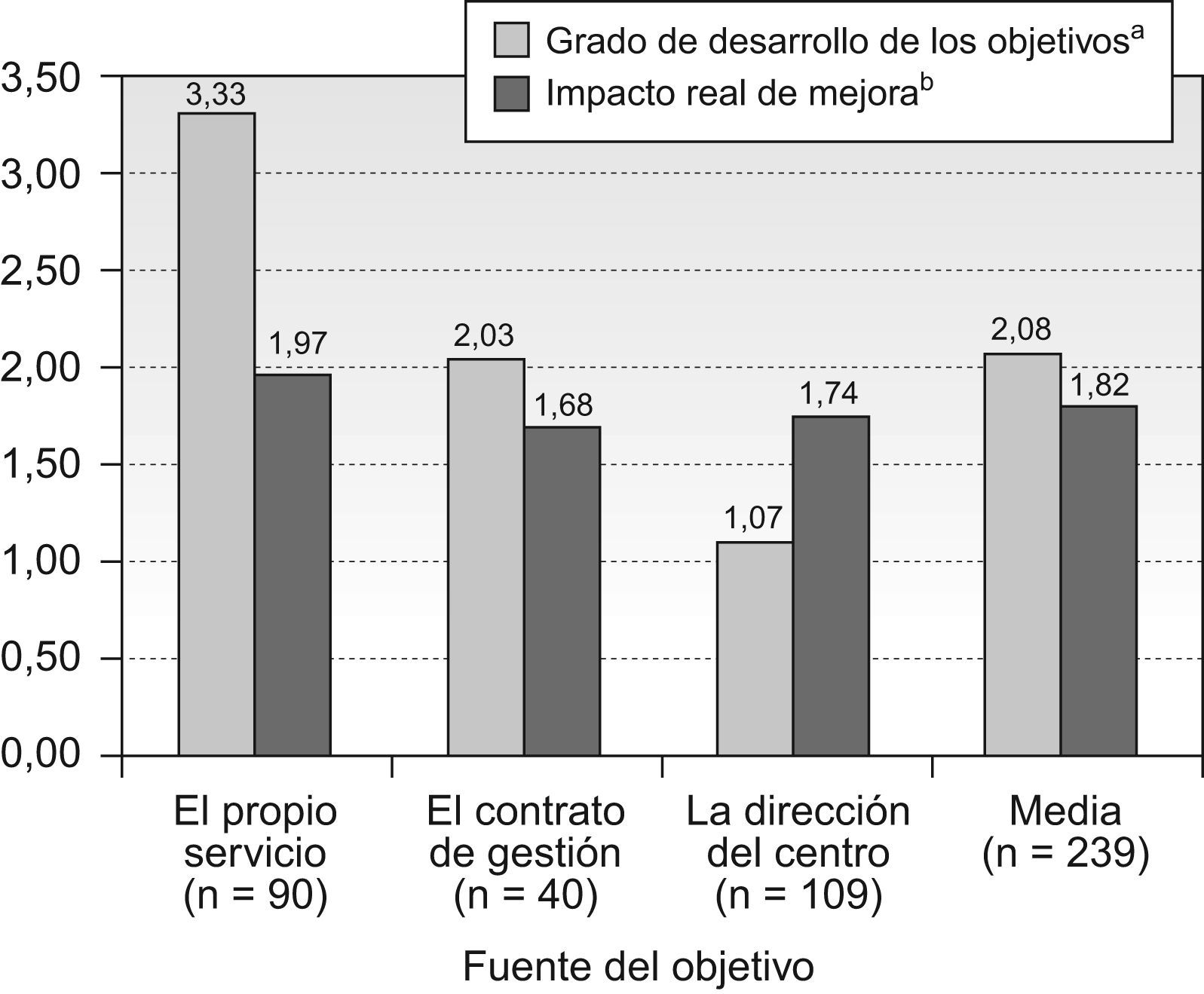
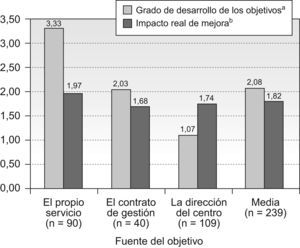
En cuanto al impacto real que los programas de calidad tuvieron en los servicios, en el 37,7% de las ocasiones no existía evidencia documentada de que se hubiera conseguido ninguna mejora y en el 46% el impacto real logrado fue muy pequeño, poco relevante o muy difícil de objetivar. No obstante fueron los servicios centrales los que alcanzaron un mayor grado de desarrollo (2,05 DE=0,83, dentro de una escala de 5 grados) y un impacto de mejora más alto. Es destacable que cuando los objetivos eran propuestos por los propios servicios, el grado de desarrollo (3,33 DE=2,35) e impacto real (1,97 DE=0,97) de dichos objetivos era mayor (p<0,001 y p=0,07, respectivamente), aunque no significativo desde el punto de vista estadístico en el segundo caso (Figura 2).
- b)
Evaluación de las encuestas realizadas a los responsables de calidad:
Se logró contactar y entrevistar a 30 de los 46 responsables de calidad de los servicios clínicos del HCLUB, es decir, la tasa de respuesta fue de 65,2%.
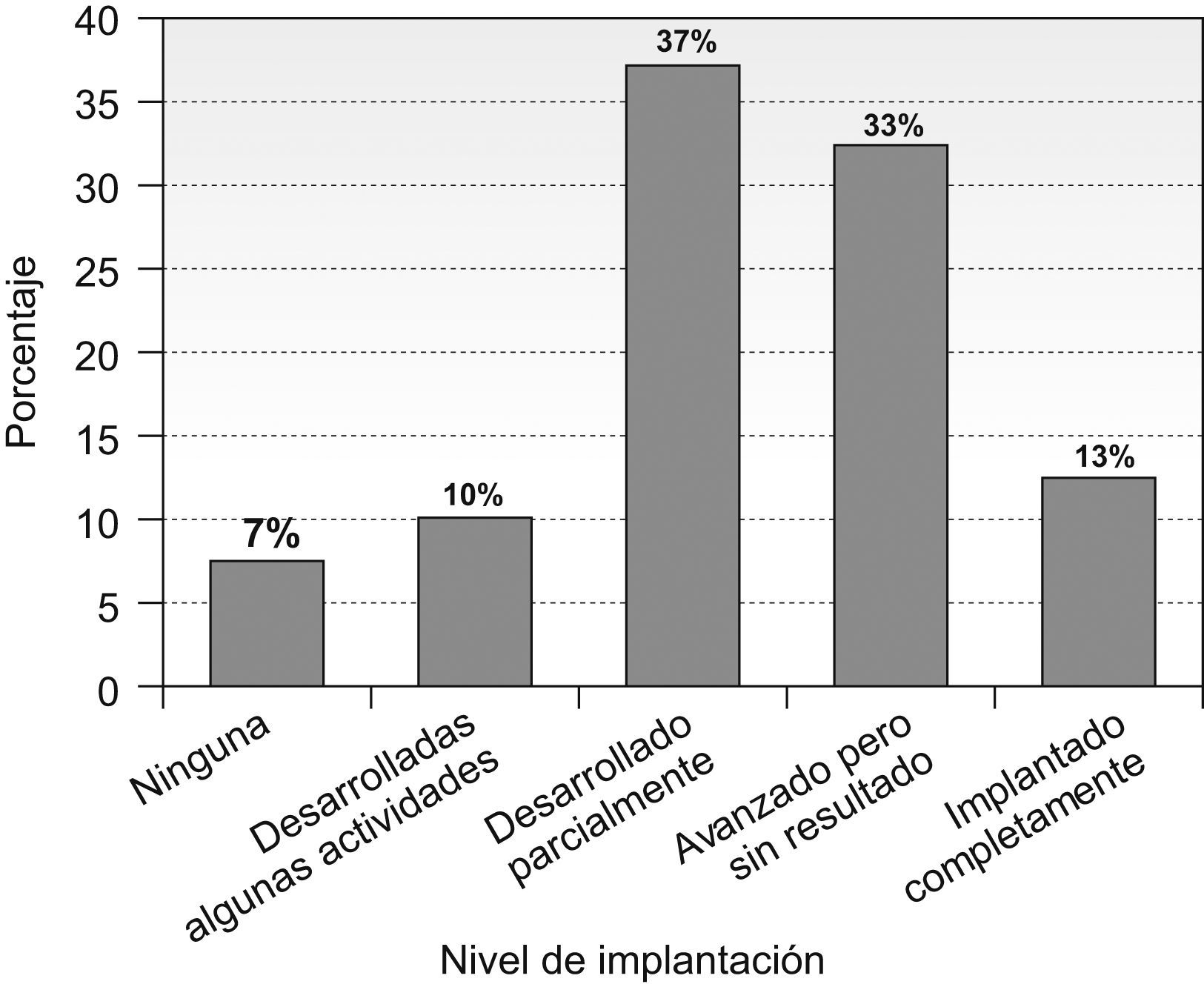
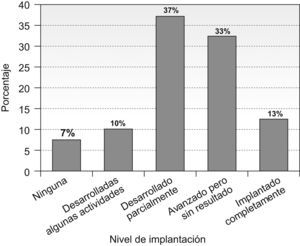
Según un 83% de los clínicos entrevistados (IC 95%=70–96%) la mayoría de los objetivos de calidad habían sido implantados en sus servicios en mayor o menor medida (Figura 3). El 53% (IC 95%=35–71%) de estos clínicos encontraron muchas o bastantes dificultades para tratar de implantar los objetivos de calidad. Pese a todo, al 63% (IC 95%=46–80%) de los facultativos les resultaba bastante estimulante ser el responsable de calidad de su servicio.
El 83% (IC 95%=70–96%) de los entrevistados estaba de acuerdo con la existencia de objetivos de calidad definidos por el contrato programa o la dirección siempre y cuando estos fueran consensuados previamente con los servicios.
Un 53% (IC 95%=35–71%) de los facultativos, que participaron en este estudio, consideró que la planificación de actividades que se hacía en el servicio para los programas de calidad era escasa y otro 7% (IC 95%=0–16%) nos indicó que esa tarea ni si quiera se realizaba. Sin embargo, todos opinaron de forma unánime que la planificación de actividades para alcanzar los objetivos establecidos permitiría una mejor implantación de los programas de calidad.
Solo en el 53% (IC 95%=35–71%) de los servicios se llevaba un control sobre el desarrollo del Programa de Calidad a lo largo del año. En cambio, un 96% (IC 95%=89–100%) de ellos consideraba que un seguimiento periódico de la planificación permitiría un mayor grado de desarrollo de estos programas. Los encargados de hacer estas labores de control o seguimiento deberían ser, según el 68% de los facultativos encuestados, los propios responsables de calidad de los servicios en colaboración con el jefe de servicio o con la Unidad de Calidad del centro.
En la mayoría de los casos o no se hacía (23%; IC95%=8–38%) previsión de recursos o su grado de previsión era bajo (30%; IC95%=14–46%). Sin embargo, el 90% (IC95%=79–100%) creía que éste era un factor limitante o favorecedor para poder desarrollar adecuadamente los programas de calidad.
Las tres cosas, por orden de importancia, con las que a juicio de los facultativos entrevistados se mejoraría la implantación y los resultados del Programa de Calidad de su servicio tenían que ver principalmente con la dotación de recursos suficientes, con la asignación de tiempo de dedicación y con la implicación de todo el personal de la organización con la calidad (tabla 3).
Tabla 3.Aspectos que según los responsables de calidad de los servicios clínicos mejorarían la implantación y resultados de los programas de calidad
Cosas que mejorarían la implantación y resultados de los programas de calidad Frecuencia 1. Adjudicar medios materiales (recursos) adecuados para el desarrollo de los objetivos 12 2. Disponer de tiempo específico para poder dedicar a calidad 9 3. Implicación por parte de TODOS los miembros del equipo 9 4. Mayor implicación por parte de la Unidad de Calidad 7 5. Disponer de un soporte informático adecuado, que funcione, para garantizar la calidad del servicio 5 6. Implicación y compromiso claro de la Dirección en el tema de calidad 5 7. Formación del personal en calidad 4 8. Planteamiento de los objetivos con tiempo suficiente (para poder planificar) 4 9. Plantear objetivos alcanzables o realizables 4
El principal objetivo de nuestro trabajo consistía en la evaluación de la situación actual de la gestión de los programas de calidad de los servicios clínicos del HCULB y su impacto real en la mejora del propio servicio y del centro, ya que hasta el momento, pese a ser uno de los componentes estratégicos para el despliegue del sistema de calidad del SALUD, no había sido sometido a ningún proceso de evaluación o auditoría.
Llama la atención en primer lugar que la media de objetivos de calidad por servicio es elevada teniendo en cuenta la escasez de recursos, especialmente de tipo organizativo y de tiempo, con los que cuentan para llevarlos a cabo3. La naturaleza de algunos de ellos (elaboración e implantación de vías clínicas y protocolos, de manuales de funcionamiento, de consultas de alta resolución, etc.) exige una importante carga de trabajo y coordinación que solo puede hacerse efectiva si se focalizan y concentran los esfuerzos. Existen, además, pocos métodos de priorización explícitos para la selección de los objetivos de calidad y la precisión en su formulación es escasa, lo que podría lastrar ya desde el inicio los resultados finales de los mismos.
Las dimensiones de la calidad que se verán mejoradas si se desarrollan los programas de calidad son básicamente efectividad y eficiencia, teniendo escasa presencia otras dimensiones como accesibilidad o seguridad en las que el paciente tiene un mayor protagonismo. Este hecho tiene relación con que los objetivos vienen determinados y firmados mayoritariamente por la Dirección del centro y por las unidades o servicios4, más polarizados por temas que tienen que ver con la optimización de recursos o por cuestiones científico-técnicas5.
Las actividades de planificación, previsión de recursos, y tareas de control y seguimiento para desarrollar los programas de calidad son también bastante escasas. Este resultado contrasta con la afirmación casi unánime de los responsables de calidad acerca de que una buena planificación de actividades, una adecuada previsión de recursos, acompañadas de la monitorización de estas tareas6 (con indicadores fiables)7 redundarían en un mejor desarrollo e implantación de los programas de calidad. En un trabajo desarrollado por la Fundación Cieza8 alcanzan el mismo resultado concluyendo que una buena planificación de la metodología de trabajo es una de las claves del éxito de la implantación de los procesos. Los responsables de calidad demandan además, para el adecuado desarrollo de los programas de calidad, más formación continuada9,10 y, mayor presencia en los servicios y apoyo metodológico por parte de la Unidad de Calidad.
Los resultados obtenidos y el grado de desarrollo de los objetivos propuestos mejoran notablemente cuando son los propios servicios quienes los definen y proponen. Este mayor grado de despliegue y de consecución de resultados en las propuestas provenientes de los propios servicios no hace sino subrayar que ésta debe ser la principal fuente para la elaboración de los programas de calidad, sin renunciar a incorporar de forma consensuada otros objetivos por iniciativa de la dirección11. El impacto de mejora que dichos programas están teniendo en los servicios es muy importante en opinión de los servicios implicados y, escaso según las evidencias documentales, lo que puede ser debido tanto a un defecto de óptica en la apreciación que tienen de dicho impacto los clínicos entrevistados, como a un problema con la documentación aportada por los servicios sobre los logros conseguidos.
Coordinación, motivación, implicación12,13 y tiempo13,14 parecen ser ingredientes básicos para el buen funcionamiento de los programas de calidad, y para el logro de ese «buen funcionamiento» es el liderazgo13,15,16, tanto en el centro como en las unidades, el que juega un papel decisivo por ser el principal catalizador de estos cuatro ingredientes.
Los clínicos encuestados solicitan que la figura del responsable de calidad esté respaldada por los líderes de la organización13,17,18 y que tengan un mínimo de autoridad para poder organizar y coordinar el trabajo del personal de su servicio en materia de calidad19. En otros trabajos13,20 ya se ha destacado que contar con el liderazgo de la Jefatura de Servicio es imprescindible para implementar los programas de mejora de la calidad asistencial. A pesar de ello, la mayoría de los facultativos entrevistados afirman que el hecho de ser responsables de calidad de su servicio supone un estímulo para su carrera profesional.
Las principales recomendaciones que se derivan del estudio para la mejora de la gestión de los programas de calidad podrían resumirse en las siguientes:
- •
En cuanto a los objetivos, parecería prudente disminuir el número de objetivos de calidad de manera que se puedan concentrar los esfuerzos de los servicios para lograr su consecución, ampliar el horizonte temporal para su desarrollo, establecer métodos de identificación y priorización explícitos, y promover la inclusión de objetivos que tengan en cuenta los intereses de los pacientes (accesibilidad, continuidad, seguridad, etc.).
- •
En cuanto a la planificación propiamente dicha de los programas de calidad, debería asegurarse el establecimiento de actividades de seguimiento periódicas llevadas a cabo de forma conjunta por el responsable de calidad y la Unidad de Calidad. Para ello los servicios deberían definir sus propios indicadores y/o hitos concretos a conseguir en un determinado período de tiempo, pero también facilitaría mucho las cosas concretar una metodología de trabajo, un cronograma de actividades y una previsión de recursos para desarrollar e implantar los programas de calidad.
- •
Asimismo los responsables de calidad deberían contar con un tiempo específico que pudieran dedicar de manera exclusiva a la calidad y facilitarles mayor acceso a formación continuada.
- •
Sería también importante reforzar el reconocimiento explícito de quienes participan en el desarrollo de programas de calidad (incluyendo, por ejemplo, en los baremos de concursos y oposiciones y de carrera profesional el desempeño de esta actividad), así como promover la comunicación interna y difusión de actividades desarrolladas en el área de calidad, procurando así la implicación de todo el personal con la calidad desde la dirección hasta los propios miembros de los servicios, incluyendo personal sanitario y no sanitario.
- •
Como motor para poner en marcha estos cambios, parece imprescindible un compromiso de la dirección y de los jefes de servicio con la calidad, visible, bien definido, permanente, activo y transmitido a toda la organización.
Los autores declaran no tener ningún conflicto de intereses.
| 1. Servicio/unidad: servicio/unidad que propone el objetivo |
| 2. Tipo de servicio: área de actividad principal del servicio: |
| 1. Actividad médica |
| 2. Actividad quirúrgica |
| 3. Actividad de apoyo (servicios centrales) |
| 3. Fuente de detección del objetivo: |
| 1. El propio servicio |
| 2. El contrato de gestión |
| 3. La dirección del centro |
| 4. Dimensión de la calidad involucrada: principal dimensión de la calidad que se verá mejorada si el objetivo se lleva a cabo: |
| 1. Accesibilidad: facilidad con la que un paciente podrá obtener la asistencia que necesita |
| 2. Oportunidad: grado en que se proporciona la asistencia cuando se necesita |
| 3. Efectividad: grado en que la asistencia se proporcionará de forma correcta según los conocimientos científicos actuales |
| 4. Eficiencia: grado en que la asistencia recibida tiene el efecto deseado con el mínimo esfuerzo, gasto o despilfarro |
| 5. Continuidad: grado en que la asistencia que necesita el paciente estará coordinada eficazmente entre diferentes profesionales y organizaciones con relación al tiempo |
| 6. Seguridad: ausencia de cualquier riesgo o peligro en el entorno de la asistencia del paciente |
| 7. Respeto y cuidado: implicación del paciente en las decisiones, sensibilidad a las expectativas y diferencias individuales de los pacientes. Respeto a los derechos de los pacientes |
| 8. Satisfacción del paciente |
| 5. Complejidad aparente: grado de complejidad aparente que tiene el desarrollo de la línea de mejora (puntuar entre 1–5): |
| 1=Poco complejo, no existen apenas barreras organizacionales, ni de recursos o de factores externos que dificulten la consecución del objetivo y la carga de trabajo que supone no es muy importante |
| 5=muy complejo. Existen grandes barreras organizacionales, de recursos o de factores externos que dificultan la consecución del objetivo, el objetivo es multidependiente o su carga de trabajo es muy importante |
| 6. Impacto potencial de la mejora: grado de mejora que se logrará en la actividad del servicio (eficiencia, efectividad, eficacia, satisfacción de pacientes, etc) si el objetivo se consigue (puntuar entre 1–5) |
| 1=muy poco: A pesar de que se desarrolle el objetivo completamente, la mejora que se consiga será pequeña. El objetivo por sí solo es incapaz de producir mejoras y necesita de acciones adicionales para que dichas mejoras se concreten. |
| 5=muy grande: El impacto de la mejora será muy grande y la actividad del servicio mejorará mucho en la dimensión de la calidad involucrada (efectividad, eficiencia, etc.) |
| 7. Formulación del objetivo: grado de concreción con el que está formulado el objetivo en cuanto a la posibilidad de determinar con claridad su grado de consecución |
| 1. La formulación del objetivo es muy imprecisa. No existe ningún indicador, ni siquiera implícito que pueda servir para determ inar su grado de consecución |
| 2. La formulación del objetivo es poco precisa. Es posible adivinar o sobreentender un indicador implícito con el que poder determiner su grado de consecución. Con los indicadores que se proponen no es posible medir el grado de consecución del objetivo |
| 3. La formulación del objetivo es precisa: Existe al menos un indicador explícito bien definido que va a permitir determinar el grado de consecución |
| 4. La formulación del objetivo es muy precisa. Existe un indicador explícito, bien definido y con una meta (estándar) que va a permitir determinar con buena precisión el grado de consecución del objetivo |
| 8. Priorización del objetivo: grado de priorización que se ha aplicado a los objetivos: |
| 1. Priorización inexistente: no existe o no consta método explícito de pri o rización de objetivos |
| 2. Priorización existente: sí se ha detallado método de priorización |
| 9. Planificación del objetivo: grado en que se han planificado las diferentes actividades y tareas para la consecución del objetivo: |
| 1. Planificación inexistente: no existe ningún tipo de planificación de actividades, ni tareas, ni cronogramas, ni responsables |
| 2. Planificación inadecuada: se han detallado algunas actividades o tareas para la consecución del objetivo, pero no tienen asignados ni responsables ni plazo de ejecución |
| 3. Planificación adecuada: se han detallado actividades o tareas con responsables y plazo de ejecución |
| 10. Previsión de recursos: grado en que se ha tenido en cuenta la necesidad de recursos para la consecución del objetivo: |
| 1. No existe previsión de recursos, pero el desarrollo del objetivo no parece necesitar recursos extraordinarios (salvo tiempo y materiales fungibles ya en disposición del centro) |
| 2. No existe previsión de recursos, aunque parece claro que se van a necesitar recursos extraordinarios (adquisición de materiales, equipos o contratación de personal) |
| 3. Previsión de recursos adecuada |
| 11. Resultados logrados: grado de consecución del objetivo a la luz del informe de seguimiento: |
| 0. No existe informe de seguimiento |
| 1. Se presentan resultados que no parecen obedecer a una acción planificada |
| 2. Por el informe de seguimiento se desprende que no se ha ejecutado prácticamente ninguna actividad o tarea relacionada con el objetivo |
| 3. Se ha ejecutado alguna de las tareas iniciales relacionadas con el objetivo |
| 4. Actividades muy avanzadas pero sin resultados |
| 5. Por el informe de seguimiento se desprende que ya hay resultados pero estos no se han medido |
| 6. Hay resultados que parecen consecuencia directa de la acción planificada y se han medido |
| 12. Impacto real que el objetivo ha tenido: grado de mejora que se ha conseguido con el desarrollo del objetivo: |
| 1. Ninguno o no se sabe |
| 2. Poco (la mejora lograda es muy pequeña, poco relevante o muy difícil de objetivar |
| 3. Bastante (se ha mejorado algo y esta mejora se podría comprobar en términos objetivos midiendo algún indicador) |
| 4. Mucho (el impacto de la mejora ha sido importante, es fácilmente objetivable y el servicio a partir de ahora va a mejorar sensiblemente en alguna de las dimensiones de la calidad (efectividad, eficiencia, etc.) |