La conciliación de la medicación es actualmente una de las principales estrategias para reducir los errores de medicación relacionados con la transición asistencial.
ObjetivoDescribir una metodología de trabajo que permita garantizar la continuidad asistencial del paciente en relación con la farmacoterapia, al ingreso y al alta hospitalaria.
Material y métodoSe describe la metodología implantada en un hospital de tercer nivel y los principales resultados de la conciliación de medicación al ingreso y alta de pacientes mayores de 75 años en el Servicio de Traumatología durante el año 2014.
ResultadosLas fases de la metodología fueron: 1. obtención de la historia farmacoterapéutica (al menos 2 fuentes de información); 2. análisis de discrepancias y validación de la medicación al ingreso: se realizó un check list para estandarizar el proceso; 3. comunicación del perfil farmacoterapéutico: se diseñó un formulario en la historia clínica electrónica; y 4. conciliación de la medicación al alta hospitalaria e información al paciente: entrega de esquema posológico y recomendaciones al paciente. Aplicando esta metodología, en 2014 se conciliaron 318 pacientes ingresados en traumatología (294 al ingreso y alta). El 35,5% presentó al menos un error de conciliación. La media de errores por paciente conciliado fue de 0,69. En el 74,1% de los pacientes se entregó información escrita al alta.
ConclusionesEsta metodología ha permitido establecer un flujo de trabajo que facilita la coordinación interprofesionales; disminuir los errores de medicación y dar respuesta a uno de los principales problemas de la continuidad asistencial.
Medication reconciliation is currently one of the main strategies to reduce medication errors related to transitional care.
ObjectiveTo describe a method that would ensure continuity of patient care as regards drug therapy from admission to discharge.
MethodsA description is presented on the methodology implemented in a tertiary hospital and the main results of medication reconciliation at admission and discharge of patients older than 75 years in the Trauma Unit during 2014.
ResultsThe phases of the methodology were: 1. Obtain medication history (at least two sources of information); 2. Analysis of discrepancies and validation of medication on admission: A checklist was made to standardise the process, 3. Report on the pharmacotherapeutic profile: a form was designed in electronic medical records, and 4. Medication reconciliation at discharge and patient information: presenting the dosing schedule and recommendations to the patient. The medication of 318 patients admitted to Trauma was reconciled (294 at admission and discharge) by applying this methodology during the study period. There was at least one medication reconciliation error in 35% of cases. The mean error per patient reconciled was 0.69. Written discharge information was given to 74.1% of patients.
ConclusionsThis methodology has allowed a workflow to be established that facilitates coordination between healthcare providers, in order to reduce medication errors and to respond to one of the main problems of continuity of care.
La integración de la atención sanitaria se ha convertido en una prioridad para los sistemas de salud, especialmente para resolver problemas en las enfermedades crónicas, en las que intervienen múltiples profesionales y servicios1.
La continuidad asistencial se asocia a una mayor satisfacción de los usuarios, mejor calidad de vida percibida, mayor utilización de los servicios preventivos, mayor tasa de adherencia a los tratamientos y disminución del índice de hospitalizaciones, siendo muchas de ellas relacionadas con el consumo de medicamentos2,3.
Los errores de medicación más frecuentes ocurren en las etapas de la prescripción y administración4. Estos errores con frecuencia se deben al desconocimiento, total o parcial, del tratamiento habitual de los pacientes, y en otras ocasiones se originan por la presión asistencial, por una incomunicación entre los profesionales, y por la falta de conciliación entre los tratamientos pautados por los diferentes clínicos5.
De forma general, se ha observado que la prevalencia de errores de medicación en relación con la conciliación de la medicación es elevada, siendo de entre el 27% y el 65% en los pacientes hospitalizados, con al menos una discrepancia no intencionada en la prescripción6–10.
Un error de medicación no siempre se traduce en un acontecimiento adverso; es decir, puede que no ocasione daño al paciente, sin embargo estos errores constituyen un indicador de baja calidad terapéutica11.
En este sentido, los programas de conciliación de la medicación han demostrado ser una estrategia útil y capaz de reducir errores de medicación relacionados con la transición asistencial en un 42-90%, así como reducir los eventos adversos que puedan derivar de estos, en un 15-18%12.
Sin embargo, para que un programa de conciliación de la medicación tenga impacto en la calidad de la farmacoterapia, es imprescindible un abordaje multidisciplinar, compartiendo la responsabilidad entre los diferentes profesionales de salud implicados13, además de tener continuidad en el tiempo.
El objetivo del estudio fue describir una metodología de trabajo que permita garantizar la continuidad asistencial del paciente en relación con la farmacoterapia, desde el ingreso hasta el alta hospitalaria.
Material y métodoEste trabajo se realizó en un hospital de tercer nivel, con 613 camas y aproximadamente 170 residencias de ancianos en el área de asistencia sanitaria al que da cobertura.
A finales del año 2011, promovido por la Consejería de Sanidad de la Comunidad de Madrid, y coordinado por el Servicio de Farmacia, en colaboración con el Servicio de Urgencias del hospital, comenzó el desarrollo del programa de conciliación de la medicación al ingreso hospitalario de pacientes mayores de 75 años. En 2014, una vez consolidada la etapa inicial de conciliación de la medicación al ingreso durante los años previos, con más de 1.000 pacientes conciliados y más de 500 errores subsanados, se decidió implementar la conciliación de la medicación al alta hospitalaria.
Esta nueva etapa se desarrolló dentro del Proyecto Europeo de Conciliación de la medicación, promovido por la European Union Network for Patient Safety of Quality of Care en 2013.
Los profesionales implicados en esta nueva etapa del proyecto fueron: los médicos del servicio de traumatología, como médicos responsables del paciente (diariamente en el turno de mañana intervienen por 2 traumatólogos en consulta de urgencias, y 2 o 3 en la planta de hospitalización), el internista encargado de optimizar el estado clínico del paciente durante el ingreso hospitalario y de adecuar el tratamiento al alta; el personal de enfermería de la planta de traumatología (2 enfermeras por turno), que colaboró en la entrega de la hoja de medicación al alta del paciente; y el farmacéutico, que contribuyó con el resto de profesionales sanitarios a que el paciente recibiera el tratamiento más adecuado a sus necesidades y expectativas de vida, tanto al ingreso como en el momento del alta. Además, el personal sanitario y administrativo de las residencias geriátricas de las que procedían muchos de nuestros pacientes, así como los familiares y/o cuidadores de estos, colaboraron proporcionando la información farmacoterapéutica y clínica de que disponían.
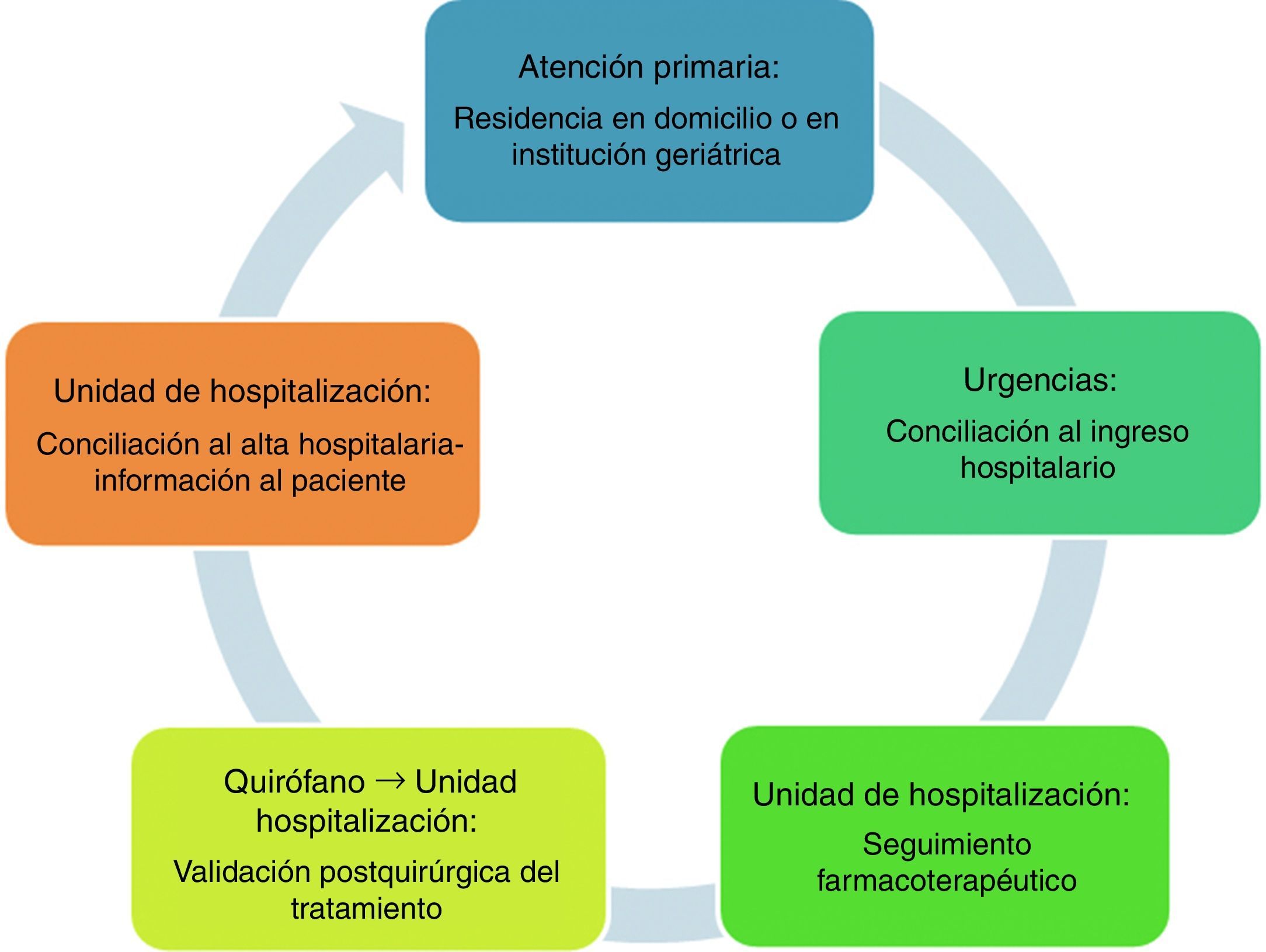
En la figura 1 se muestran las transiciones asistenciales del paciente y la intervención realizada.
Los criterios de inclusión de pacientes fueron: mayores de 75 años ingresados en el servicio de cirugía ortopédica y traumatología a través de urgencias.
Se excluyeron los pacientes dados de alta o trasladados a otros centros hospitalarios en las primeras 24h del ingreso, y/o aquellos cuya situación clínica era crítica o en los que nos era posible obtener un perfil farmacoterapéutico fiable.
Los indicadores definidos para medir la cobertura del programa, así como la calidad del mismo fueron:
- 1.
Indicadores de cobertura del programa:
- a)
Índice de cobertura sobre la población total.
- b)
Índice de cobertura sobre la población diana.
- c)
Número de procesos de conciliación por paciente.
- a)
- 2.
Indicadores de calidad:
- a)
Errores de conciliación por paciente conciliado.
- b)
Medicamentos con error de conciliación.
- c)
Pacientes con error de conciliación.
- d)
Discrepancias comunicadas no resueltas.
- e)
Pacientes con hoja de medicación al alta.
- a)
Toda la actividad del proyecto se registró en una base de datos Access 2007 (fig. 2).
Para la descripción de las variables cualitativas se calcularon las frecuencias absolutas (correspondientes al número de casos) y relativas (proporciones expresadas en porcentajes). Los resultados cuantitativos se expresaron como media y desviación estándar.
Al inicio del programa de conciliación se solicitó la revisión del proyecto por el comité ético de investigación clínica del hospital, y fue aprobado en febrero de 2012.
ResultadosA continuación se detalla la metodología implantada:
- 1)
Conciliación de la medicación al ingreso hospitalario: se realizó en las primeras 24-48h de asistencia en Urgencias (máximo de 72h en ingresos en fin de semana).
- a)
Obtención de la historia farmacoterapéutica: se utilizaron al menos 2 fuentes de información, siendo en la mayoría de los casos una de ellas la información proporcionada por el visor Horus (fuente de información de atención primaria o de otros centros de asistencia sanitaria de la Comunidad de Madrid). En el caso de los pacientes institucionalizados, la información se obtuvo fundamentalmente del informe de residencia, mientras que en los pacientes procedentes de su domicilio se realizó una entrevista clínica al paciente y/o familiares o cuidadores.
- b)
Análisis de discrepancias y validación de la medicación al ingreso hospitalario: las discrepancias analizadas fueron omisión, comisión, posología-vía, especialidad, medicamento innecesario/contraindicado, duplicidad. Además, se proporcionaron recomendaciones para optimizar la terapia farmacológica del paciente y minimizar otros posibles errores de prescripción (ajuste posológico a la función renal del paciente, detección de interacciones clínicamente relevantes, etc.). Para estandarizar el proceso de detección de discrepancias y otros errores de medicación se utilizó un check list elaborado en la etapa inicial del proyecto con los principales ítems a considerar (tabla 1).
Tabla 1.Check list para la conciliación y validación de tratamiento
Situación clínica y basal del paciente Consciente y/u orientado/deterioro cognitivo
Inestabilidad hemodinámica/impresiona de gravedad/mal pronóstico
Paciente estable/mejoría clínicaTolerancia oral Dieta absoluta
Previsión de iniciar tolerancia oral
SNG
Riesgo de broncoaspiraciónAnalítica Función renal
Niveles séricos de sodio y potasio
Glucemias
Niveles séricos de fármacos
Parámetros que determinen anemia: Hb, VCM, Fe, ferritina, IST
Plaquetas
INRCirugía INR
Administración de medicamentos en el perioperatorioMedicamentos no incluidos en la guía farmacoterapéutica del hospital Aplicación del protocolo de intercambio farmacoterapéutico Fármacos de alto riesgo Digoxina
Anticoagulación/antiagregación
Metotrexato oral
Opiáceos
Insulina…Criterios de prescripción inadecuada en el paciente anciano Criterios STOPP/START14
Criterios de Beers15
Lista PRISCUS16Profilaxis ETV17 Riesgo trombótico.
Riesgo de sangrado: trombocitopenia, alteración de la coagulación, hepatopatíaGastroprotección Antecedentes de úlcera/ERGE
AINE
Antiagregación/anticoagulación
Otros fármacos que favorecen el sangrado: ISRS, corticoides…Consideraciones específicas de algunos fármacos/enfermedades Antihipertensivos: control de la TA
Diabetes: control de glucemias
Laxantes (revisar frecuencia de deposiciones):
Antecedentes de estreñimiento
Tratamiento con fármacos que favorecen el estreñimiento (opiáceos, antagonistas de canales de calcio…), o por el contrario pueden producir diarrea (antibióticos)
Inmovilismo
Síndrome coronario agudo
Suplementos minerales:
Valorar el grado de estabilidad clínica, niveles analíticos y duración del tratamiento
Antidepresivos ISRS: síndrome de retirada, incrementan INR, favorecen hiponatremia
Antiparkinsonianos: reintroducir tan pronto como sea posible
Benzodiazepinas: no recomendadas si insuficiencia respiratoria
Antipsicóticos: valorar nivel de consciencia/agitación. Precaución con las interacciones
Interacciones farmacológicas: comunicar solo las clínicamente relevantesAINE: antiinflamatorios no esteroideos; ERGE: enfermedad por reflujo gastroesofágico; Fe: hierro; Hb: hemoglobina; INR: international normalized ratio; ISRS: inhibidores selectivos de la recaptación de serotonina; IST: índice de saturación de transferrina; SNG: sonda nasogástrica; TA: tensión arterial; VCM: volumen corpuscular medio.
- c)
La comunicación de las discrepancias o errores de prescripción se realizó en función de la repercusión clínica, mediante una nota en la historia clínica electrónica del paciente, vía telefónica o presencial.
Toda modificación de la prescripción motivada por la intervención farmacéutica en las 48h posteriores a esta se consideró como «intervención aceptada». En el caso de las discrepancias pasarían a denominarse «errores de conciliación».
- d)
Comunicación del perfil farmacoterapéutico: la historia farmacoterapéutica del paciente se registró en el formulario «Farmacia-conciliación», diseñado a tal efecto en la historia electrónica (Selene). En dicho formulario se indicaron, además, las fuentes de información, la fecha del informe o fecha en la que se obtuvo la información, el teléfono donde podía contactar con el farmacéutico, así como recomendaciones farmacoterapéuticas para que el médico prescriptor las tuviera en cuenta en el momento del alta hospitalaria (fig. 3).
- a)
- 2)
Conciliación de la medicación al alta hospitalaria:
- a)
Llegado el momento, el médico internista utilizó la información recogida en el formulario «Farmacia-conciliación» como punto de partida del tratamiento que indicaría al alta del paciente. El farmacéutico concilió el tratamiento al alta, resolviendo las discrepancias con el internista y/o traumatólogo. Posteriormente, las recomendaciones y el tratamiento indicado por el internista y farmacéutico fueron incorporados por los traumatólogos a su informe de alta, de forma que toda la información estuviera unificada.
- b)
Entrega de información escrita: con la información definitiva, el farmacéutico elaboró y entregó al paciente el esquema posológico y recomendaciones de administración que debería seguir al alta. Asimismo, en dicho documento se indicaron las modificaciones realizadas durante el ingreso y otras recomendaciones a valorar por su médico de atención primaria (fig. 4).
- a)
El personal de enfermería colaboró tanto en la entrega del esquema posológico, cuando no fue posible realizarla por el farmacéutico, como proporcionando información clínica y terapéutica al resto de profesionales sanitarios implicados en este proceso.
En el año 2014 se conciliaron un total de 527 pacientes al ingreso hospitalario, de acuerdo con el programa que ya se venía realizando, y además con la metodología descrita se conciliaron 318 pacientes más en el marco de esta nueva etapa del proyecto, lo que supuso un aumento del 44% con respecto al año anterior en el total de pacientes conciliados al ingreso. En 294 de los 318 pacientes (92,2%) se completaron ambos procesos (conciliación al ingreso y al alta). La media de edad de los pacientes conciliados fue de 86,2 años (DE: 6,4), siendo el 83% mujeres. El 47,9% se encontraban institucionalizados. En el 86,7% de los casos el motivo de ingreso fue la fractura de cadera. La media de fármacos crónicos consumidos por paciente en su domicilio o residencia fue de 7,6 (DE: 3,6). El total de fármacos analizados fue de 3.810. El número de errores de conciliación identificados y corregidos fue de 219 (90 errores identificados al ingreso y 129 al alta), presentes en 113 de los pacientes conciliados (1,94 errores por paciente de media, en aquellos que presentaron al menos uno).
La tabla 2 muestra los resultados de los indicadores medidos.
Indicadores de cobertura y calidad del programa de conciliación
| Cobertura del programa | ||
|---|---|---|
| Indicador | Cálculo | Resultado |
| Índice de cobertura sobre la población total | Pacientes conciliados×100/pacientes ingresados | 1,22% |
| Índice de cobertura sobre población diana | Pacientes conciliados/pacientes candidatos | 100% |
| Número de procesos de conciliación por paciente | (Pacientes conciliados al ingreso+pacientes conciliados al alta)/pacientes conciliados | 1,91 |
| Indicadores de calidad | ||
|---|---|---|
| Indicador | Cálculo | Resultado |
| Errores de conciliación por paciente conciliado | EC (al ingreso+al alta)/pacientes conciliados | 0,69 |
| Medicamentos con error de conciliación | EC×100/medicamentos analizados | 5,7% |
| Pacientes con error de conciliación | Pacientes con uno o más EC×100/pacientes conciliados. | 35,5% |
| Discrepancias no resueltas | discrepancias no resueltas×100/discrepancias que requieren aclaración | 6,9% |
| Pacientes con hoja de medicación al alta | - | 218 |
EC: error de conciliación.
La puesta en marcha de programas de conciliación constituye un desafío para los profesionales sanitarios por diversas razones: por el tiempo que requiere su implementación, por la dificultad de llevar a cabo una actuación coordinada y por la delicadeza que requiere la identificación y comunicación de errores de medicación al propio prescriptor. Por ello, lo esencial de este proceso es entender su finalidad, pues no trata de juzgar la práctica clínica médica ni de cuestionar las decisiones clínicas individuales, sino detectar y corregir los posibles errores de medicación que habrían pasado inadvertidos18.
Siendo conocedores de estos aspectos, una de las actividades llevadas a cabo al inicio del proyecto de conciliación en el año 2011 fue la difusión del mismo entre los servicios más implicados en la asistencia sanitaria del paciente anciano, lo que, sin duda, ha sido de gran ayuda en la acogida que tuvo posteriormente la implantación de la conciliación al alta.
Muchos proyectos de conciliación se han desarrollado en un único tránsito asistencial, y algunos en concreto al alta hospitalaria19–22. En nuestro caso, la decisión de iniciar el proyecto en la fase de ingreso hospitalario, y posteriormente ampliar a otros tránsitos asistenciales, se justifica claramente por los resultados publicados por Tam et al.8, en cuya revisión sistemática se observó cómo un tercio de los pacientes experimentaban un error en su historia farmacoterapéutica en el momento de su ingreso hospitalario, siendo más de la mitad de estos clínicamente significativos. Hay que tener en cuenta que durante la fase aguda de la enfermedad es cuando mayor riesgo de dependencia y mortalidad existe en el anciano, especialmente si este recibe algún tipo de tratamiento. Además, es sabido que una de las principales causas de morbilidad de los pacientes ingresados en un hospital son los errores de medicación, por ello, si en el momento del ingreso no se realiza una correcta y exhaustiva recogida del historial farmacoterapéutico, se pueden originar problemas relacionados con la medicación. Esto puede comprometer la efectividad del tratamiento y la seguridad del paciente, al mismo tiempo que suele producirse un consumo ineficiente de los recursos sanitarios y sociales23. Por otro lado, la complejidad de llevar a cabo la conciliación al alta hospitalaria se ve disminuida una vez realizada la conciliación al ingreso24.
A la hora de definir a los pacientes candidatos para la implantación de la conciliación al alta se valoró que la asistencia al paciente anciano traumatológico en nuestro hospital venía realizándose de forma coordinada entre los equipos de medicina interna y cirugía ortopédica y traumatología. Además, la implicación del servicio de medicina interna en los años previos del proyecto había sido notable, quedando demostrado, al igual que en otras publicaciones, el elevado interés que tiene esta especialidad médica en mejorar la seguridad y calidad del tratamiento farmacológico de sus pacientes mediante la conciliación de la medicación10,25–28. Este interés se debe principalmente al perfil de pacientes que atienden habitualmente, siendo en general pacientes con múltiples factores de riesgo asociados con la aparición de discrepancias no intencionadas, como la polifarmacia, las comorbilidades y, en muchos casos, las dificultades para la comunicación, bien por su edad bien por su situación clínica10.
Por otro lado, la bibliografía publicada avala la implementación de proyectos de conciliación de la medicación en servicios quirúrgicos29,30, destacando los realizados en servicios de cirugía ortopédica y traumatología, donde, a priori, el perfil de paciente puede parecer «sencillo» en lo que al manejo farmacológico se refiere. Sin embargo, el personal sanitario no suele estar familiarizado con la medicación habitual del paciente, ya que generalmente está más relacionada con las comorbilidades que con el motivo de ingreso, haciendo de estos servicios fuertes candidatos a implantar este tipo de programas.
Con respecto a las fases de la conciliación de la medicación cabe destacar 2 de ellas como claves, la primera, la obtención de la historia farmacoterapéutica, para lo cual es imprescindible disponer de varias fuentes de consulta y que estas sean fiables. En este sentido, es importante señalar el que el 47,9% de nuestros pacientes estuvieran institucionalizados, lo que nos facilitó la labor en estos pacientes. Hay que tener en cuenta que a pesar de las deficiencias encontradas en los informes que proporcionan este tipo de instituciones31, coincidimos con otros autores en que las residencias geriátricas son las fuentes de información más exactas y con mayor disponibilidad, lo que permite ahorrar tiempo32. Otra de las fases clave lo constituye la conciliación al alta hospitalaria en sí misma, pues en muchas ocasiones el periodo de tiempo desde que el médico responsable del paciente decide el alta hasta que se produce esta es demasiado corto como para poder realizar un buen análisis del tratamiento, resolver discrepancias y elaborar información escrita para el paciente. Este hecho justifica que no se completaran ambos procesos en la totalidad de los pacientes candidatos, y que solo en el 74,1% de los pacientes se entregara el esquema posológico con recomendaciones a la administración. De aquí deriva también la importancia de proporcionarle al médico el perfil farmacoterapéutico del paciente previo al ingreso, para que, aunque no llegue a entregarse el esquema posológico al paciente, al menos el tratamiento indicado en el informe médico de alta no contenga errores. En este sentido, el formulario de conciliación al ingreso recogido por el farmacéutico facilita al prescriptor no solo la información necesaria para una correcta prescripción durante el ingreso, sino también una fuente de información fiable para establecer el tratamiento al alta hospitalaria. Queremos recalcar que aun siendo importante la detección de posibles discrepancias no justificadas, o de otros tipos de errores de medicación, consideramos más importante el establecer mecanismos para una adecuada coordinación entre los profesionales sanitarios, de forma que una correcta transmisión de la información facilite y garantice la labor del siguiente proveedor de salud en la cadena de utilización del medicamento.
Como limitación de este trabajo cabe destacar el pequeño impacto de la intervención realizada en cifras absolutas, teniendo en cuenta la totalidad de ingresos y altas que se producen diariamente en un hospital de tercer nivel. Sin embargo, el impacto en la población seleccionada (92,5% de pacientes candidatos conciliados al ingreso y alta), y lo que es más importante, el calado entre los profesionales sanitarios de la necesidad de proporcionar una asistencia segura y de calidad, da cuenta de la importancia de la intervención. De hecho, algunos autores han sugerido que la reducción del ámbito de aplicación de la conciliación de tratamiento promete un «trabajo de calidad» en pacientes seleccionados y disminuye los «esfuerzos superfluos» en todos los pacientes33.
Por todo ello, y por la complejidad de instaurar un programa de conciliación de la medicación en la rutina de diferentes perfiles profesionales, previo a su puesta en marcha es necesario analizar y definir claramente cada uno de los aspectos del proceso (perfil del paciente candidato, transición asistencial, profesionales implicados, aplicaciones informáticas, documentos de soporte, vías de comunicación entre profesionales y con el paciente, etc.). Además, es fundamental informar y promover la participación de todos los profesionales sanitarios, así como consolidar cada una de las fases antes de iniciar una nueva.
Como conclusión, la metodología descrita ha permitido establecer un flujo de trabajo que facilita la coordinación interprofesionales, disminuir los errores de medicación y dar respuesta a uno de los principales problemas que supone la continuidad asistencial.
FinanciaciónDurante los años 2012-2014 este proyecto se llevó a cabo con fondos de la Fundación para la Investigación Biomédica del Hospital Universitario Puerta de Hierro-Majadahonda. Asimismo, el programa de conciliación al ingreso, dentro del proyecto «Atención integral al paciente institucionalizado» en el que participaron conjuntamente los Servicios de Farmacia y Urgencias del Hospital, fue galardonado con el v Premio Esteve. En la actualidad, para la implementación de una nueva fase del proyecto, contamos con la concesión de la beca Esteve 2015 en el área de inercia terapéutica.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
A la Dra. Amalia Torralba Arranz, Jefe de Servicio de Farmacia del Hospital Universitario Puerta de Hierro-Majadahonda hasta el año 2014, e impulsora de esta iniciativa.
Al personal sanitario y administrativo de las residencias geriátricas de la Dirección Asistencial Noroeste de la Comunidad de Madrid, por su colaboración en este proyecto.