La peritonitis por neumococo comprende un pequeño subconjunto de pacientes con enfermedad invasiva (ENI). Durante 15 años (2005-2020) de vigilancia de ENI en un hospital de pediatría, se detectaron 5 casos de peritonitis primaria. Los pacientes, 3niñas y 2niños con una media de edad de 5 años, experimentaron signos y síntomas peritoneales; 3de ellos presentaban síndrome nefrótico. En coincidencia con los perfiles locales, todos los aislamientos fueron sensibles a betalactámicos, una cepa expresó resistencia a tetraciclina y cotrimoxazol y otra solo a cotrimoxazol. Los serotipos encontrados en 4/5 cepas (una resultó no viable) fueron 1, 19F, 15C y 23A. Los niños fueron tratados con cefalosporinas de tercera generación o con ampicilina, gentamicina y metronidazol; todos evolucionaron favorablemente. Se destaca la importancia del hallazgo de Streptococcus pneumoniae en peritonitis primarias en niños. Este trabajo contribuye al conocimiento de esta enfermedad en particular y al de la epidemiología local de la ENI.
Pneumococcal peritonitis represents a small subset of patients suffering from invasive pneumococcal disease (IPD). We describe 5 cases of primary peritonitis documented in the pediatric hospital over 15 years (2005-2020) of IPD surveillance. The patients, 3girls and 2boys with a mean age of 5 years, experienced peritoneal signs and symptoms; 3of them suffered from nephrotic syndrome. Based on the local resistance profiles, all isolates were sensitive to beta-lactams, one strain showed resistance to cotrimoxazole and tetracycline while another strain, to cotrimoxazole only. Serotypes found in 4/5 strains (one was non-viable) were: 1, 19F, 15C and 23A. Children were treated with third-generation cephalosporins or ampicillin, gentamicin and metronidazole and all of them evolved favorably. Pneumococcal etiology should be included in the differential diagnosis of acute abdominal pain in children. Our study aims to contribute to the knowledge of this condition and to the local epidemiology of IPD.
La peritonitis primaria por neumococo (PPN) es una enfermedad reconocida desde hace casi 100 años, su máxima incidencia se sitúa entre los 2 y los 13 años de edad y, con frecuencia, afecta a pacientes con enfermedad de base subyacente1,7. La información disponible vinculada a las características clínicas, el tratamiento y la evolución de la PPN proviene, principalmente, de extensas series de casos publicadas en las décadas de los setenta a los noventa4, y, más recientemente, de series breves o casos aislados3,5,10,14,15. El objetivo del presente trabajo fue describir las características clínicas y microbiológicas de 5pacientes pediátricos con PPN, detectados en el contexto de la vigilancia de la enfermedad neumocócica invasiva en un hospital de pediatría.
A partir de una búsqueda retrospectiva en los registros del laboratorio de bacteriología y la posterior consulta de las historias clínicas, se documentaron 5casos de PPN en niños internados en el Hospital Provincial de Pediatría de Misiones desde enero de 2005 hasta diciembre de 2020. Se consideró peritonitis primaria en los casos en los que no se pudo evidenciar otro foco de infección7,13. Se estudiaron muestras de sangre y de líquido de punción peritoneal (LPPe) mediante técnicas microbiológicas convencionales. Se efectuó antibiograma por difusión con oxacilina, eritromicina, clindamicina, tetraciclina, trimetoprima/sulfametoxazol, rifampicina, levofloxacina y cloramfenicol. En aquellos aislados con halos de difusión ≤19mm frente a disco de oxacilina, se determinó la concentración inhibitoria mínima de penicilina y cefotaxima; se utilizaron tiras de E-test® (PG: 0,016-256μg/ml; CTL: 0,002-32μg/ml; BioMérieux). La interpretación del perfil de sensibilidad a los antimicrobianos se realizó conforme al Clinical and Laboratory Standards Institute2,15. La serotipificación se llevó a cabo en el Laboratorio de Referencia Nacional INEI-ANLIS Dr. Carlos G. Malbrán. Se realizó este estudio con el aval del Departamento de Docencia e Investigación y del Comité de Bioética del Hospital Provincial de Pediatría de Misiones para el acceso a las historias clínicas y el uso de datos, con la preservación de la identidad de los pacientes.
Caso 1En septiembre de 2008 fue admitida en el Hospital Provincial de Pediatría una niña de 7 años oriunda de Jardín América (Misiones). Según el relato materno, 10 días antes había consultado en su lugar de origen por un cuadro de vías aéreas superiores, que fue tratado de manera ambulatoria con amoxicilina/ácido clavulánico; por presentar proteinuria acompañante, se le indicaron glucocorticoides a dosis altas. Cuando la niña asistió al control, por continuar con proteinuria se decidió su derivación al hospital de Misiones, donde se la internó en el Servicio de Clínica Médica. A la edad de 2 años y en ausencia de antecedentes perinatológicos o heredofamiliares de destacar, se le diagnosticó síndrome nefrótico; la niña tuvo mala respuesta a corticoides y fue medicada con pulsos de ciclofosfamida. La madre refirió vacunación completa.
La niña ingresó al hospital con moderado compromiso del estado general, eutrófica, afebril, somnolienta, con extremidades frías, piel seca y película lagrimal y mucosas pastosas. Presentaba edema bipalpebral y bilateral de miembros inferiores y de manos (Godet +++). El abdomen se hallaba distendido, blando, depresible, con ruidos hidroaéreos positivos, doloroso a la palpación profunda, sin onda peristáltica. El resto de los parámetros eran normales. Se diagnosticó el cuadro como recaída de síndrome nefrótico, peritonitis primaria y deshidratación moderada. Se indicaron medidas generales: dieta con el agregado de suplementos, dipirona por única vez, hidrocortisona (30mg/kg al día) y cefotaxima (100mg/kg al día). El hemograma mostró leucocitosis (19.500/mm3) con neutrofilia (70%), eritrosedimentación (VSG, 40mm/h), coagulograma alterado y función renal normal, hipocalcemia (6,37mg/dl), magnesio (1,64mg/dl), fósforo (2,80mg/dl), desequilibrio hidroelectrolítico con hiponatremia (120 mEq/l), hipopotasemia (2,10 mEq/l), hipocloremia (88 mEq/l), C3 (81mg/dl) y ligera disminución de C4 (11mg/dl), antiestreptolisina (3 U/ml), marcada hipoproteinemia (2,86g/dl) e hipoalbuminemia (1,34g/dl). El citoquímico del LPPe resultó blanquecino, turbio; la glucosa: 0,07g/l; las proteínas: 1,15g/l, con abundantes polimorfonucleares. De hemocultivos y LPPe se recuperó Streptococcus pneumoniae serotipo 19F, sensible a penicilina y demás antimicrobianos ensayados. En el urocultivo no se obtuvo desarrollo microbiano. Tras el informe del antibiograma, se cambió la antibioticoterapia a penicilina G (300.000 UI/kg al día). Luego de 11 días de internación y por la buena evolución clínica, se le otorgó el alta hospitalaria con penicilina vía oral, metilprednisolona por 3días y control en 72h en el Servicio de Nefrología.
Caso 2En enero de 2010, ingresó por la Guardia de Emergencias una paciente de 6 años de Posadas (Misiones), con dolor abdominal, vómitos, hiporexia y diarrea semilíquida de 4 días de evolución. La persona responsable refirió vacunas incompletas, sin registros de vacuna antineumocócica.
Se trataba de una paciente eutrófica, sin antecedentes perinatológicos, heredofamiliares ni patológicos que destacar. Con regular estado general, se hallaba conectada, vigil, reactiva, afebril, compensada hemodinámicamente, normotensa y normohidratada. Aparato respiratorio y cardiovascular sin particularidades. Ausencia de organomegalia. Abdomen blando depresible, doloroso a la palpación profunda. Ruidos hidroaéreos presentes y diuresis positiva. La Rx de abdomen informó asas intestinales dilatadas. Por la clínica y los antecedentes, se diagnosticó como abdomen agudo quirúrgico con sospecha de apendicitis y peritonitis. El hemograma mostró leucocitosis (14.200/mm3) con neutrofilia (94%), presencia de granulaciones tóxicas, ligera anemia con moderada hipocromía, VSG acelerada (60mm/h), normoproteinemia (7,5g/l) con hipoalbuminemia (2,85g/l), función renal normal, parámetros de medio interno dentro de los valores de referencia. La paciente presentaba ligera hiponatremia (131 mEq/l), hipopotasemia (2,5 mEq/l) e hipocloremia (87 mEq/l).
Se indicaron las siguientes medidas generales: corrección con cloruro de potasio, colocación de sonda nasogástrica, plan de hidratación y oxígeno por máscara; ampicilina (100mg/kg al día), gentamicina (5mg/kg al día) y metronidazol (30mg/kg al día), diclofenaco y ranitidina. La paciente ingresó a quirófano, se le realizó apendicectomía típica y se enviaron muestras a los laboratorios de Anatomía Patológica y Bacteriología; pasó luego a Terapia Intermedia y posteriormente a Clínica Médica, donde evolucionó favorablemente. En los hemocultivos desarrolló S. pneumoniae serotipo 1, sensible a penicilina y demás antimicrobianos ensayados; en el LPPe no se obtuvo desarrollo microbiano. Al cuarto día de internación, por su buena evolución clínica, se le otorgó el alta hospitalaria con penicilina vía oral y control a las 72h por el Servicio de Consultorios Externos.
Caso 3En junio de 2010 se atendió en la Guardia de Emergencias a una paciente de 5 años oriunda de Posadas (Misiones), con 48h de evolución de vómitos alimentarios, luego biliosos, dolor abdominal generalizado, fiebre y diarrea pastosa, por lo cual la madre le administró un antiespasmódico. La paciente se encontraba eutrófica, sin antecedentes perinatológicos ni heredofamiliares que destacar. La madre refirió vacunas completas.
Ingresó afebril, con moderado compromiso general, reactiva, hemodinámicamente estable, con parámetros cardíacos, respiratorios y neurológicos normales. Presentaba abdomen blando, simétrico, depresible, doloroso a la palpación, ruidos hidroaéreos ausentes, catarsis negativa, diuresis positiva. Se detectó palidez generalizada en la piel y mucosas semipastosas. Se diagnosticó como deshidratación secundaria a vómitos y abdomen agudo.
Se le indicó metoclopramida, dipirona y plan alimentario. La Rx abdominal mostró escasos niveles hidroaéreos y asas dilatadas; en la ecografía, se constató hígado de aspecto congestivo, asas distendidas con edema de pared, líquido libre interasas de aspecto disperso, riñones y bazo normales. El hemograma mostró leucocitosis (20.000/mm3) con neutrofilia (91%); la química hemática, proteínas y albúmina eran normales, con ligera acidosis metabólica. El análisis de orina mostró proteinuria (+++), sin respuesta inflamatoria. Ingresó a quirófano, donde se le practicó laparotomía, lavado de cavidad y apendicectomía atípica. Se recuperó abundante material líquido purulento, que se envió para su análisis al área de Bacteriología y Anatomía Patológica. Luego, ingresó a Clínica Médica con diagnóstico de peritonitis primaria no apendicular. Se indicaron medidas generales, sonda nasogástrica e hidratación, ampicilina (100mg/kg al día), gentamicina (5mg/kg al día) y metronidazol (30mg/kg al día), diclofenaco (6mg/kg al día) y ranitidina (5mg/kg al día). Al tercer día, se rotó el antibiótico a cefotaxima (100mg/kg al día).
En el LPPe se obtuvo desarrollo de S. pneumoniae resistente a trimetoprima/sulfametoxazol y tetraciclina, sensible a penicilina y demás antimicrobianos ensayados; la cepa no estaba viable al momento del estudio de serotipos. En el par de hemocultivos no se produjo desarrollo microbiano. Al sexto día se indicó penicilina G (500.000 UI/kg al día) e ibuprofeno y al séptimo se le otorgó el alta hospitalaria con medicación oral y control a las 48h por Consultorios Externos.
Caso 4En junio de 2016 ingresó al Hospital Provincial de Pediatría un varón de 2 años derivado del Hospital SAMIC Oberá (Misiones), con edema marcado, generalizado y fiebre; con antecedente de neumonía no complicada a los 3 meses. En diciembre de 2015, se le diagnosticó síndrome nefrótico y fue tratado con corticoides. Presentaba vacunas completas, incluyendo 3 dosis de la vacuna antineumocócica conjugada 13-valente (VCN13). El paciente ingresó a Clínica Médica con regular estado general, afebril, activo, reactivo, con diuresis positiva, hemodinámicamente estable, compensado, eutrófico. Presentaba aparato cardiovascular y respiratorio normales. Se detectó palidez mucocutánea generalizada y edema bipalpebral, ascitis y edema en bota corta (Godet +) y en bolsa escrotal, con vómitos y dolor abdominal. Se diagnosticó síndrome nefrótico en recaída. El hemograma mostró leucocitosis (25.350/mm3), con neutrofilia (87%), anemia microcítica moderada (Hto: 30%; Hb: 10g/dl), VSG acelerada (95mm/h), uremia (69mg/dl), creatinina (0,40mg/dl), hipoproteinemia (5,40g/dl), con una marcada hipoalbuminemia (0,1g/dl) y ligera acidosis metabólica. El ionograma fue normal. Se registró hipocalcemia (7mg/dl), hiperfosfatemia (7,5mg/dl) e hipomagnesemia (1,10mg/dl). El análisis de orina mostró proteinuria (+++), sin respuesta inflamatoria.
Se indicaron medidas generales: sonda vesical, dieta metacalórica hiposódica por sonda nasogástrica, tratamiento farmacológico con prednisona, vitamina A, carbonato de calcio, sulfato ferroso y colestiramina. La Rx de tórax mostró infiltrado intersticial bilateral; la ecografía abdominal, líquido libre particulado y celulitis periumbilical y la ecografía escrotal, hidrocele bilateral, contenido particulado y engrosamiento de las capas escrotales. Al diagnóstico inicial, se agregó neumonía viral, hipoalbuminemia grave y peritonitis primaria. El niño pasó a Terapia Intermedia, donde permaneció 5 días y se le medicó con cefotaxima (50mg/kg al día) y oseltamivir (25mg cada 12h). En los hemocultivos desarrolló S. pneumoniae serotipo 23A, sensible a penicilina y demás antimicrobianos. Urocultivo sin desarrollo. Luego de 15 días de internación, por buena evolución clínica se le otorgó el alta hospitalaria, con tratamiento farmacológico y seguimiento por Nefrología.
Caso 5En julio de 2016 fue admitido en Emergencias un niño de 5 años procedente de Fachinal (Misiones) con edema bipalpebral, escrotal y generalizado, episodios febriles y deposiciones diarreicas líquidas, amarillas, de una semana de evolución. Ingresó al Servicio de Clínica Médica sin antecedentes perinatológicos ni heredofamiliares relevantes, con antecedente de síndrome nefrótico diagnosticado en diciembre de 2014 y con 5 recaídas, medicado con deltisona, vitamina D y calcio. El familiar refirió vacunas completas para la edad.
El niño se encontraba estable, activo, reactivo, afebril, normohidratado, hemodinámicamente compensado. El aparato cardiovascular y respiratorio eran normales. Mostraba abdomen blando, depresible, doloroso a la palpación-compresión, ascitis, deposiciones pastosas; con edema en miembros inferiores hasta la rodilla (Godet +++), en bota larga (+), escrotal y peneana. En la Rx y la ecografía de tórax se observó infiltrado difuso bilateral y derrame bilateral con predominio izquierdo, respectivamente. La ecografía abdominal mostró asas intestinales con edema de pared y líquido libre, demás órganos normales. El hemograma reveló leucocitosis (21.620/mm3) y neutrofilia (80%); la función renal era normal, con hipoproteinemia (3,9g/dl) y marcada hipoalbuminemia (0,6g/dl); el ionograma era normal, con hipocalcemia (7,6mg/dl). El análisis de orina mostró proteinuria (+++), sin respuesta inflamatoria. Se diagnosticó como síndrome nefrótico en recaída y peritonitis primaria.
Se indicaron las siguientes medidas generales: dieta hiposódica, deltisona, dipirona, vitamina D, calcio y ceftriaxona (100mg/kg al día). En los hemocultivos desarrolló S. pneumoniae serotipo 15C, resistente a trimetoprima/sulfametoxazol y sensible a penicilina y demás antimicrobianos. El urocultivo y el coprocultivo fueron negativos. Se cambió la medicación a penicilina G (500.000 UI/kg al día). Luego de 10 días de internación, se le otorgó el alta hospitalaria medicado con deltisona, vitamina D y calcio y se indicó control ambulatorio por Nefrología en 2 semanas.
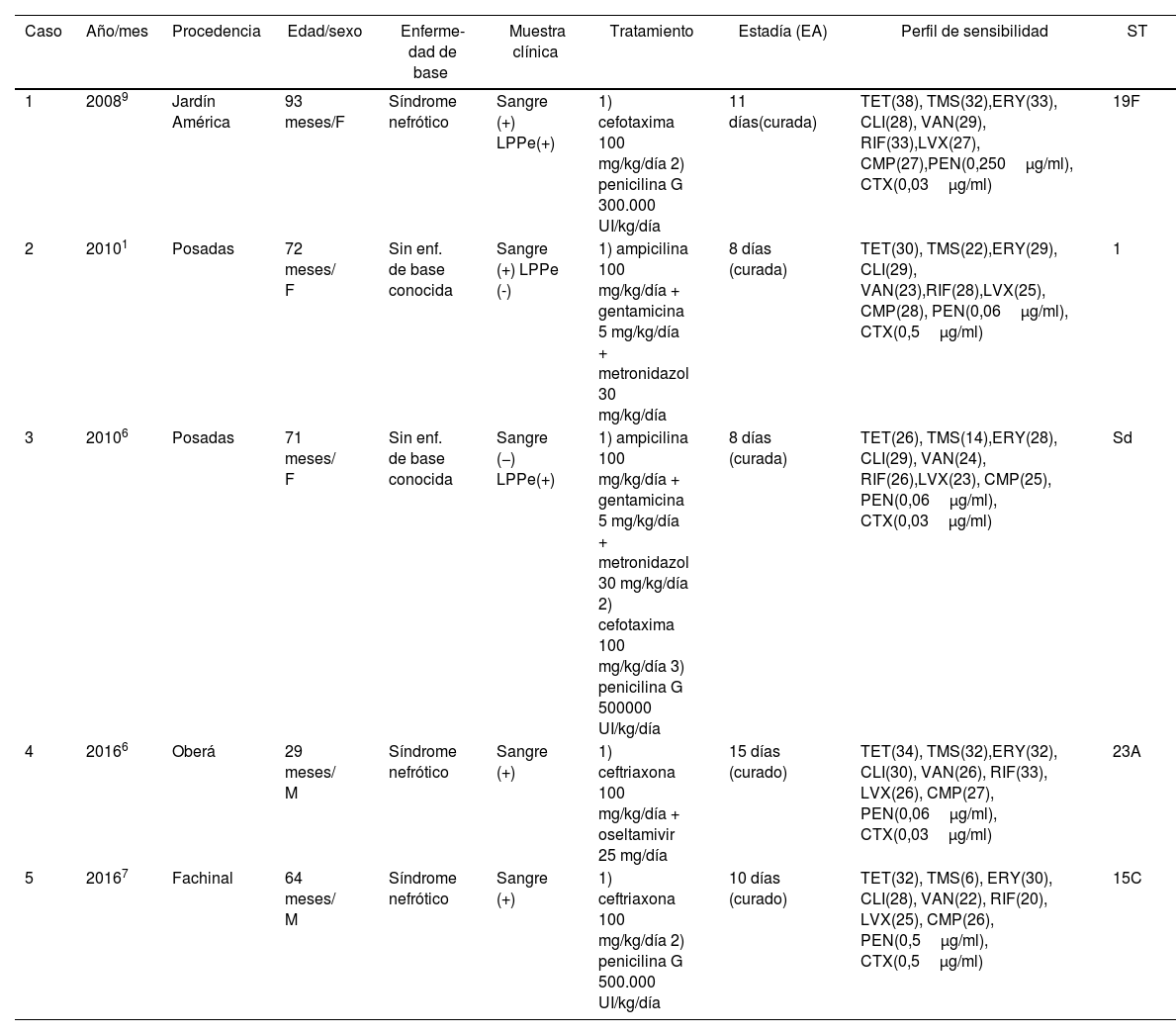
Las principales características observadas en esta serie de casos se resumen en una tabla 1.
Principales características clínicas y microbiológicas de los casos de peritonitis primaria por neumococo documentados en el Hospital Provincial de Pediatría de Misiones, 2005-2020
| Caso | Año/mes | Procedencia | Edad/sexo | Enferme-dad de base | Muestra clínica | Tratamiento | Estadía (EA) | Perfil de sensibilidad | ST |
|---|---|---|---|---|---|---|---|---|---|
| 1 | 20089 | Jardín América | 93 meses/F | Síndrome nefrótico | Sangre (+) LPPe(+) | 1) cefotaxima 100 mg/kg/día 2) penicilina G 300.000 UI/kg/día | 11 días(curada) | TET(38), TMS(32),ERY(33), CLI(28), VAN(29), RIF(33),LVX(27), CMP(27),PEN(0,250μg/ml), CTX(0,03μg/ml) | 19F |
| 2 | 20101 | Posadas | 72 meses/ F | Sin enf. de base conocida | Sangre (+) LPPe (-) | 1) ampicilina 100 mg/kg/día + gentamicina 5 mg/kg/día + metronidazol 30 mg/kg/día | 8 días (curada) | TET(30), TMS(22),ERY(29), CLI(29), VAN(23),RIF(28),LVX(25), CMP(28), PEN(0,06μg/ml), CTX(0,5μg/ml) | 1 |
| 3 | 20106 | Posadas | 71 meses/ F | Sin enf. de base conocida | Sangre (−) LPPe(+) | 1) ampicilina 100 mg/kg/día + gentamicina 5 mg/kg/día + metronidazol 30 mg/kg/día 2) cefotaxima 100 mg/kg/día 3) penicilina G 500000 UI/kg/día | 8 días (curada) | TET(26), TMS(14),ERY(28), CLI(29), VAN(24), RIF(26),LVX(23), CMP(25), PEN(0,06μg/ml), CTX(0,03μg/ml) | Sd |
| 4 | 20166 | Oberá | 29 meses/ M | Síndrome nefrótico | Sangre (+) | 1) ceftriaxona 100 mg/kg/día + oseltamivir 25 mg/día | 15 días (curado) | TET(34), TMS(32),ERY(32), CLI(30), VAN(26), RIF(33), LVX(26), CMP(27), PEN(0,06μg/ml), CTX(0,03μg/ml) | 23A |
| 5 | 20167 | Fachinal | 64 meses/ M | Síndrome nefrótico | Sangre (+) | 1) ceftriaxona 100 mg/kg/día 2) penicilina G 500.000 UI/kg/día | 10 días (curado) | TET(32), TMS(6), ERY(30), CLI(28), VAN(22), RIF(20), LVX(25), CMP(26), PEN(0,5μg/ml), CTX(0,5μg/ml) | 15C |
EA: estado al alta; M: masculino; F: femenino; LPPe: líquido de punción peritoneal; PEN: penicilina; CTX: cefotaxima; TET: tetraciclina; TMS: cotrimoxazol; ERY: eritromicina; CLI: clindamicina; VAN: vancomicina; RIF: rifampicina; LVX: levofloxacina; CMP: cloranfenicol; Sd: sin dato.
Streptococcus pneumoniae ha sido identificado desde hace tiempo como agente causal de una proporción variable de todas las peritonitis bacterianas primarias7,11. En nuestro centro, entre los pacientes con enfermedad invasiva, el 1,8% (5/268) tuvieron PPN, con una tasa de ataque similar a las registradas en otras investigaciones1,4,16; las que variaron al discriminar por grupo etario entre el 13,7% (36-59 meses) y el 23,6% (5-14 años)1.
La PPN se caracteriza por afectar, principalmente, a pacientes con comorbilidades como síndrome nefrótico, enfermedad hepática crónica o diálisis peritoneal crónica1,4,6,10,14,16 y, si bien está documentada3,5,8,11,12, suele ser infrecuente en niños sanos. Entre nuestros pacientes, 3tenían síndrome nefrótico como enfermedad de base y fueron tratados con corticoides a dosis inmunosupresoras. El uso de terapia con esteroides se relaciona con una síntesis defectuosa de IgG, lo que incrementa el riesgo de enfermedad invasiva o de falla vacunal6,10,14.
Es interesante destacar que en esta serie, 2de los 3LPPe procesados resultaron positivos por cultivo y tinción de Gram, a pesar de que la probabilidad de aislamiento de neumococo desde este tipo de muestras, por métodos microbiológicos convencionales, suele ser reducida debido a la baja carga bacteriana7,13. Por otra parte, el porcentaje de recuperación de neumococo desde hemocultivos fue del 80% (4/5), en concordancia con lo informado por otros autores para quienes la bacteriemia concomitante estuvo significativamente asociada a la PPN1,4,7,10,14,16. De igual manera, en las revisiones consultadas y de acuerdo con nuestros hallazgos, casi el 100% son monomicrobianas, independientemente del tipo de muestra3,4,6,8,10,11,14,16.
Todos nuestros pacientes desarrollaron fiebre, vómitos, diarrea, dolor difuso y distensión abdominal como signos y síntomas peritoneales, de modo similar a lo registrado en otras series de casos1,3,4,6-8,10,11,14. Estos signos y síntomas son clínicamente indistinguibles de cualquier otra causa de abdomen agudo y ponen en evidencia el desafío clínico que conlleva esta enfermedad.
Con frecuencia, la vía de entrada del neumococo no es evidente; si bien la teoría hematógena es la más aceptada, las otras hipótesis (linfógena, transmural o genitourinaria) nunca fueron refutadas de manera concluyente1,4,7,16. De hecho, en reportes recientes y a diferencia de los publicados en la época preantibiótica4, no se documenta otro sitio de infección simultáneo3,5,8,11,12,14. En este trabajo observamos que los 2pacientes varones tenían enfermedad de base y en uno de ellos se diagnosticó, además, neumonía viral. Entre las niñas, la paciente con síndrome nefrótico también presentó cuadro de vías aéreas superiores al ingreso, sin embargo, las otras 2no presentaron enfermedad previa ni otro sitio de infección simultáneo.
Las pautas terapéuticas observadas en la mayoría de los casos publicados3,4,6,10,11,12,14 y aplicadas a nuestros pacientes están de acuerdo con los regímenes antimicrobianos recomendados en pediatría13 para tratar infecciones intraabdominales complicadas. En 4 de los 5 casos se ajustó el tratamiento conforme a la evolución y los resultados del antibiograma. En el caso 3, la paciente presentaba una buena evolución; sin embargo, se rotó en primera instancia a cefotaxima y recién al sexto día se desescalonó a penicilina G.
En los trabajos consultados, predominaron los aislamientos sensibles a penicilina3,8,10,12,14,16; no obstante, se han reportado aislamientos que expresan resistencia a penicilina, eritromicina o cotrimoxazol10,16. Todos los neumococos aquí recuperados fueron sensibles a betalactámicos y la resistencia acompañante (rimetoprima/sulfametoxazol y tetraciclina) estuvo en consonancia con los perfiles detectados en el marco de la vigilancia local9, por lo que podemos concluir que la penicilina es una opción válida para el tratamiento empírico de estos cuadros15.
Se ha documentado que el porcentaje de cobertura de los serotipos vacunales en estos cuadros es menor16. Sin embargo, al tratarse frecuentemente de comunicaciones de casos aislados, algunos acontecidos hace más de 10 años, se dificulta concluir respecto de la representación de los serotipos registrados. En particular, en esta serie, los neumococos recuperados en el período anterior a la introducción de la VCN13 portaban serotipos vacunales (1 y 19F), mientras que aquellos tipificados en el período posvacunal (2016) portaban serotipos no vacunales (23A y 15C), por lo que podemos hipotetizar que estas 2últimas infecciones no se hubieran podido prevenir aun si los pacientes hubieran estado inmunizados.
La PPN se asocia significativamente con una evolución favorable y, en general, la respuesta al tratamiento es rápida1,3-5,7,10-14, incluso a pesar de la presencia de bacteriemia concomitante, un conocido factor de mal pronóstico13. En nuestra serie, todos los pacientes fueron dados de alta en buenas condiciones médicas. La estadía hospitalaria media fue de 12,45 días (IC 95%: 8,84-13,06), similar a la comunicada en otra serie de casos (12,8-13 días)16.
Todas las infecciones de este relevamiento fueron de origen comunitario; sin embargo, antes de que el organismo fuera aislado en el laboratorio, no se sospechó la etiología neumocócica, situación que ilustra el desafío clínico que representa la PPN.
En el plano microbiológico, es deseable profundizar mediante estudios moleculares, lo que permitirá analizar la relación genética entre los aislamientos y los clones circulantes a nivel regional e internacional. Nuestra presentación constituye un aporte al conocimiento de esta enfermedad en particular y de la epidemiología de la ENI en general, en un contexto marcado por la implementación de estrategias preventivas en nuestro país, como la vacunación de rutina contra el neumococo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.