El virus de la inmunodeficiencia humana VIH-1, más agresivo que el VIH-2, es responsable de la pandemia de sida que afecta al mundo. Ambos pertenecen al género de lentivirus de la familia Retroviridae, cuyo genoma se basa en ARN que se convierte en ADN por la acción de la enzima transcriptasa inversa. La característica principal de los retrovirus es que se integran en el genoma de la célula huésped y la infección tiende a ser permanente. Otras características son su evolución lenta y las mutaciones puntuales que experimentan. El sida es una enfermedad infecciosa-contagiosa causada por un retrovirus cuyo único huésped y reservorio es la especie humana y que afecta negativamente a la inmunidad celular y humoral.
Desde el primer momento en que el VIH infecta al individuo, se replica de forma continua y progresiva, de modo que en cada paciente alcanza un equilibrio que depende del tipo de cepa y del huésped, por lo que la progresión hasta el sida difiere según distintas variables de la persona infectada: edad, tabaquismo, etc.
El VIH produce una destrucción de los linfocitos T, responsables de la inmunidad celular, y altera la inmunidad humoral causando una alteración de las inmunoglobulinas en suero (IgA, IgC e IgM). Como consecuencia aparecen infecciones oportunistas, tanto bacterianas como virales, por hongos o por protozoos. Por tanto, en la infección por VIH se distinguen 3 fases:
a) Fase de primoinfección con marcada viremia. A pesar de mostrar unos valores de viremia elevados no es posible detectar anticuerpos específicos del VIH. El virus se disemina e invade todo el tejido linfoide, los ganglios linfáticos y el sistema nervioso. Los signos y síntomas de esta primera fase se presentan unos días o semanas después del contagio y son principalmente: fiebre alta, sudoración nocturna, artralgias, mialgias, linfoadenopatías, diarrea, picores, erupción cutánea. Son síntomas muy similares a los que causan las infecciones bacterianas o virales y en muchas ocasiones pasan inadvertidos para el médico. Duran de 10 a 20 días desde el contagio y, a continuación, el paciente permanece asintomático.
Muchas personas con una infección aguda por VIH-1 no parecen enfermas y la mayoría de los pacientes entra en un período de latencia clínica que dura varios años. Por este motivo es necesario un alto índice de sospecha y recurrir a las pruebas específicas de laboratorio para obtener un diagnóstico temprano de la enfermedad.
b) Fase intermedia o crónica. Dura entre 7 y 10 años, y en su transcurso los pacientes suelen permanecer asintomáticos, con o sin adenopatías o trastornos neurológicos mínimos.
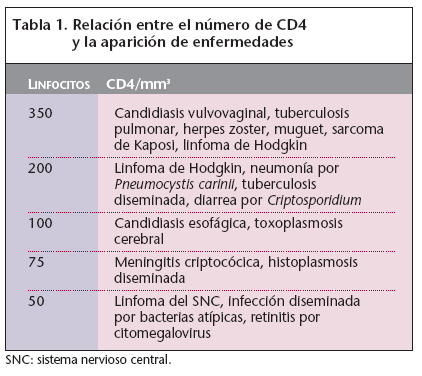
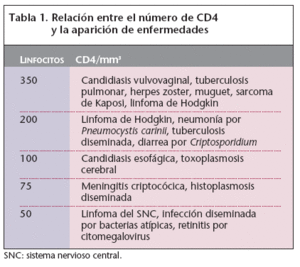
c) Fase final. La fase final o de crisis se desencadena por un aumento de la actividad replicativa del virus. Uno de cada 10 linfocitos CD4 está infectado y la concentración de virus circundante es altísima, la arquitectura de los ganglios linfáticos está destruida y el sistema inmunitario posiblemente ha agotado su capacidad para reproducir linfocitos CD4 y aclaramientos del virus. En este momento el paciente experimenta una grave alteración de su estado general, aparecen las infecciones oportunistas, ciertos tipos de neoplasias y trastornos inmunológicos (tabla 1). Es cuando se dice que el paciente tiene sida y su pronóstico sin tratamiento antirretroviral suele ser malo.
Tabla 1. Relación entre el número de CD4 y la aparición de enfermedades
OrígenesSu aparición se produjo en 1981 en Estados Unidos, cuando se empezaron a detectar casos de varones homosexuales que experimentaban infecciones respiratorias causadas por un patógeno poco común, Pneumocystis carinii, y un tumor poco frecuente, sarcoma de Kaposi. La causa parecía hallarse en un defecto en la inmunidad de causa desconocida, que en los centros para el control y prevención de enfermedades empezaron a denominar síndrome de inmunodeficiencia adquirida. Dos años después se descubrió el agente causal, el VIH.
El origen del retrovirus humano es desconocido, aunque parece haber una relación filogenética del VIH con otros lentivirus de primates que también causan inmunodeficiencia en varias especies de simios. Los mecanismos de transmisión del lentivirus de los simios al hombre son numerosos: el consumo de su carne, experimentos científicos en los que se inyectó sangre de mono a humanos (para demostrar la transmisión del paludismo), posibles contactos sexuales con monos infectados, etc. Con posterioridad, su gran propagación mundial se debe a las migraciones, la descolonización, los viajes intercontinentales, la liberación sexual, el uso compartido de jeringuillas y la distribución mundial de sangre. El único reservorio de este retrovirus es la especie humana.
El sida es uno de los principales problemas de salud pública y una de las primeras causas de muerte en la población joven en los países desarrollados. En el mundo se producen entre 2 y 3 millones de muertes cada año por esta enfermedad.
Vías de transmisiónEl VIH se ha aislado en diversos fluidos corporales además de en la sangre, aunque sólo se transmite a través de los fluidos en los que la concentración de virus es importante. Las vías de transmisión son las mismas desde el inicio de la epidemia: sangre o hemoderivados, fluidos serosanguinolentos y genitales, y vía mater-no-fetal. Desde el punto de vista descriptivo se pueden distinguir 2 mecanismos de contagio:
a) Horizontal: transfusiones de sangre y hemoderivados, trasplantes de órganos y tejidos; exposición parenteral, cutánea o mucosa accidental; transmisión sexual.
b) Vertical: infección intrauterina, infección durante el parto o durante la lactancia.
- Homosexual. Es históricamente la más conocida, ya que la epidemia se detectó en los varones jóvenes homosexuales. La práctica sexual de más riesgo (mayor para el receptor) es la relación genital anal entre varones. La transmisión oral genital es menos frecuente que la anterior, aunque también está documentada. Los factores asociados son los contactos con desconocidos, tener numerosas parejas, practicar irrigaciones anales previas al contacto sexual, las ulceraciones anales, la sífilis o las prácticas sexuales traumáticas.
En la homosexualidad femenina el riesgo de infección por VIH es muy bajo, aunque debe evitarse mantener relaciones sexuales durante la menstruación. - Heterosexual. De 35 millones de infectados en el mundo, las tres cuartas partes lo son por esta vía, que sigue aumentando. Aunque la transmisión es mayor en las fases aguda y final, en el primer estadio la viremia es muy elevada y no hay conciencia de infección, por lo que las personas afectadas difunden el virus con eficacia.
La susceptibilidad de la pareja depende de diversos factores que incrementan las posibilidades de transmisión:
- Presencia de otras enfermedades de transmisión sexual (sífilis, chancro blando, herpes).
- Las infecciones por gonococos o clamidia incrementan hasta 300 veces el riesgo de transmisión y las relaciones durante la menstruación multiplican el riesgo de contagio.
- Las lesiones inflamadas en la mucosa receptora aumentan el riesgo de infección.
- Las relaciones anales.
- La circuncisión masculina disminuye la capacidad contagiosa en el varón.
- La relación genital vaginal tiene más riesgo para la mujer, ya que la mayor cantidad de retrovirus del varón se localiza en el líquido y las células seminales, mientras que en el caso de las mujeres se localiza en las secreciones cervicales.
- Drogadicción intravenosa. La transmisión se produce a través de microtransfusiones de sangre infectada cuando se utilizan jeringuillas contaminadas. El riesgo es máximo durante los 3 primeros años de iniciar el hábito. Son factores coadyuvantes la prostitución, la promiscuidad, la marginalidad, el número de inyecciones mensuales, etc.
- Transfusión de sangre y hemoderivados. Este riesgo es inexistente en la actualidad, ya que la sangre donada se somete a toda clase de pruebas y tratamientos. Pero en los primeros años de la epidemia fueron muchos los hemofílicos infectados. En España, el riesgo de esta vía de infección desapareció en 1985 al hacerse obligatorio el tratamiento térmico de todos los hemoderivados para inactivar el VIH.
En cuanto a las transfusiones de sangre, el riesgo aumenta en los países menos desarrollados, donde prevalecen los donantes infectados con carácter retribuido en lugar de altruista y no se practican estudios serológicos.
En los trasplantes de órganos (corazón, córnea, riñón, etc.) y en casos de donaciones de semen se ha registrado algún caso anecdótico de aparición del VIH, aunque la infección es posible si el donante se encuentra en la fase alta de viremia de la enfermedad.
La transmisión parenteral se puede producir por exposición accidental, como es el caso del personal sanitario que está en contacto con enfermos y puede infectarse como consecuencia de un corte o pinchazo con una jeringuilla, dependiendo de la cantidad del inóculo, la concentración del virus, la profundidad del pinchazo, etc. Sin embargo, la mayoría del personal sanitario infectado en España se ha contagiado por el mecanismo común a la población no sanitaria.
Los pinchazos accidentales con agujas y jeringuillas abandonadas en parques, playas, etc. producen alarma social pero, aunque teóricamente es posible que se produzca la infección, se han documentado pocos casos.
Transmisión vertical o materno fetalEl incremento del número de mujeres que tienen VIH ha convertido la transmisión perinatal en un problema grave, ya que el 14-39% de las madres el parto, la ausencia en la gestante de anticuerpos transmite la infección a sus hijos. Entre los factores neutralizantes y las coinfecciones virales, como el que se deben tener en cuenta se encuentra el valor de VHB y VHC, así como otras enfermedades de transviremia plasmática de la madre durante el embarazo y misión sexual.
Huésped susceptibleLos seres humanos son muy susceptibles a la infección por VIH, aunque ya durante los primeros años de la epidemia se constató la existencia de individuos resistentes a la infección del virus, los llamados expuestos y no infectados, que, a pesar de haber realizado varias prácticas repetidas de riesgo, no se infectaron.
PrevenciónEste es el ámbito en el que la oficina de farmacia puede llevar a cabo una labor más extensa y positiva.
Hoy día, la epidemia es bien conocida, y se sabe con certeza que no hay riesgo de contagio laboral o familiar no sexual o parenteral. Los insectos no son vectores de la infección, como tampoco se puede producir contagio al estrechar la mano ni por usar los mismos fómites, siempre que se respete una norma fundamental: evitar el contacto con la superficie mucosa o cutánea con sangre o producto biológico del infectado. En cuanto a la transmisión a través de mordedura humana, en la actualidad sólo hay un caso documentado.
Otra posibilidad de transmisión del virus es a través de besos apasionados en los que se puede causar la rotura de mucosas. Si además sabemos que en los enfermos de sida las lesiones orales sangrantes son frecuentes, es razonable restringir ese tipo de besos cuando uno de los miembros de la pareja está infectado.
Prevención sexualLas distintas pautas de prevención ofrecen diferentes tipos de garantía profiláctica:
- Garantía absoluta. Abstinencia sexual, incluida relación sin penetración, o tener un único y mutuamente fiel compañero o compañera no infectado en el momento de iniciar la relación.
- Garantía dudosa, pero buena. Disminución del número de parejas, evitar las relaciones sexuales con desconocidos, evitar mantener relaciones sexuales con adictos a las drogas por vía intravenosa, utilizar preservativo.
- Falta de garantías. Mantener relaciones sexuales con una persona de la que se desconoce su serología respecto al VIH equivale a estar epidemiológicamente en contacto con todas las personas con las que haya mantenido relaciones en los últimos 10 años; la combinación drogas-sexo hace que aumente la posibilidad de olvidar las medidas preventivas necesarias; no se debe tragar el semen ni realizar prácticas sexuales que causen traumatismos; la garantía del preservativo no es absoluta, ya que puede romperse, estar mal conservado, o deteriorarse.
La prevención por vía parenteral incluye:
- Prevención en drogadicción. La mayoría de los adictos por vía parenteral se infectan durante el primer año por compartir el material de inyección o por vía sexual. Para este tipo de usuarios de drogas la única garantía absoluta se consigue con el abandono de las drogas inyectadas, con el uso de jeringuillas de un solo uso o evitando compartir las jeringuillas.
Puede lograrse una garantía elevada con la desinfección previa del material de inyección, y una garantía dudosa no compartiendo jeringuillas con personas infectadas por VIH o desconocidos o que presenten cualquier otra enfermedad de transmisión sexual. - Prevención en transmisión sanguínea. En la actualidad, éste es un problema totalmente superado, ya que se realizan suficientes controles en la sangre donada y se hace una selección rigurosa de los donantes.
En los hemoderivados (factores de coagulación), se emplea sangre diluida de muchos donantes y se practica un tratamiento viricida del preparado por 2 métodos consecutivos, de modo que se reducen los fallos al mínimo. El mismo proceso se sigue con los trasplantes de órganos.
Los concentrados del factor VIII se pausterizan durante 10 h, de modo que se inactiva el VIH por la acción de detergentes, beta propilactona y rayos ultravioleta.
En los trasplantes de órganos se hace una evaluación de los donantes estudiando los riesgos de infección y se analizan los anticuerpos.
Prevención de la transmisión verticalLa prevención vertical incluye:
- Prevención del embarazo en mujeres seropositivas, a pesar de que más del 75% de los fetos llegan al parto sin infectarse.
- En caso de embarazo debe recurrirse a tratamientos antirretrovirales cuya inocuidad para el feto se haya demostrado.
- La transmisión se produce durante el parto en la mayoría de los casos, pero se ha comprobado que cuando se realiza una cesárea los índices de infección disminuyen.
- Tras el parto se debe hacer un seguimiento de los niños expuestos a los antirretrovirales. En la actualidad los efectos adversos son escasos.
- Se desaconseja la lactancia materna, ya que el VIH se excreta por la leche materna.
La vacuna para prevenir la infección por VIH está en fase de experimentación y no se espera disponer de ella hasta dentro de 5 u 8 años.
Bibliografía general- Bartlett JG. The John Hopkins Hospital 2000-01. Guide to medical care of patients with HIV Infection. 9th ed. Philadelphia: Lippincott Wililians & Wilikins; 2000.
- Hirsch V, Dapolito G, Goeken R, Campbell B. Phylogeny and natural history of the primate lentivirus, SIV and HIV. Curr Opin Gen Develop. 1995;5:798-806.
- Holguín A, Soriano V. Origen y evolución del virus de la inmunodeficienca humana. Med Clin. 2000;115:775-8. Johnston S. Nutrition related to HIV-AIDS infection. Rev Enferm. 1998;21:71-8. Saleny M. Controversy on the origins of HIV. AIDS Reviews. 2000;2:119-20. Thuita FM, Mirie W. Nutrition in the management of acquired immunodeficiency syndrome. East Afr Med J. 1999;76:507-9.
- La causa más frecuente son los pinchazos con agujas infectadas de VIH y las salpicaduras de sangre. El tratamiento de emergencia consiste en lavar las manos con agua y jabón y dejar que la sangre fluya de la herida durante 2 o 3 min bajo el agua. Se puede usar asimismo un antiséptico local, como la clorhexidina en solución alcohólica o un antiséptico yodado.
- Cuando se ignora la viremia del infectante y el pinchazo lo ha causado una aguja hueca, se recomienda recurrir a un tratamiento antirretroviral sin esperar a la serología.
- La piel intacta se considera impermeable al VIH.
Los pacientes con sida tienen que controlar que no se produzca una disminución de la masa celular corporal para mejorar su supervivencia. Para ello es fundamental el aumento del aporte de proteínas en su dieta. Sin embargo, la malnutrición afecta a un 50-90% de los pacientes seropositvos, una deficiencia que puede influir en la distribución y metabolismo de los medicamentos.
Respecto a los requerimientos nutricionales, la enfermedad produce un descenso de las concentraciones séricas de cinc, vitamina B12 y vitaminas liposolubles.
Incremento de las proteínas en la dieta- Utilizar leche como bebida y para preparar cremas, purés o bechamel.
- Añadir un vaso de leche en polvo a 1 l de leche.
- Comer queso y añadirlo a las tortillas, hamburguesas, ensaladas o cremas.
- Añadir huevo troceado a ensaladas, sopas y purés.
- Utilizar claras de huevo.
- Añadir frutos secos a las salsas.
- Añadir trozos de carne a los platos de verdura y ensaladas.
- Usar carne picada como relleno de las empanadas, quiches, pizzas o patatas al horno.
- Añadir carne a los potajes.
- Aumentar el peso: consumir aceites, mantequillas, dulces, nata, patatas.
- Ingerir carnes, quesos magros, pescados y legumbres. Optar por frutas con más contenido calórico.
- Comer a menudo.
- Se aconseja el picoteo de alimentos hipercalóricos.
- Evitar los alimentos que desprendan mucho olor.
- Comer al aire libre aumenta el apetito.
- Utilizar suplementos dietéticos hipercalóricos y estimulantes del apetito.
- Evitar los productos integrales.
- Evitar las legumbres.
- Evitar verduras como guisantes, habas o maíz.
- No ingerir verduras ni frutas crudas. Mejor cocidas.
- Reducir la lactosa y beber leche de soja.
- Reducir las grasas, evitando tomar mayonesa, alimentos fritos, mantequilla o aceite.
- Consumir pollo, pavo, pescado blanco.
- Evitar el chocolate y los productos de pastelería.
- Comer poco y con frecuencia.
- Utilizar alimentos con el máximo valor proteico y calórico.
- Evitar los alimentos secos, las especias y los sabores ácidos.
- Comer alimentos blandos y fríos, batidos y suplementos dietéticos líquidos.
- Comer poco y a menudo. Evitar ingerir líquido con las comidas y dejarlos para antes o después.
- Las bebidas carbonadas sientan bien.
- Tomar helados y gelatinas, sorbetes de fruta.
- Se aconsejan los alimentos secos, bocadillos blandos poco condimentados y con poca grasa, con poco olor. A veces, los alimentos salados se toleran mejor. Añadir suplementos dietéticos.
- En el mundo hay 35 millones de infectados.
- El 75-80% de las infecciones han sido causadas por una relación sexual no protegida.
- En España, el uso de drogas por vía parenteral es la principal vía de adquisición del retrovirus, seguida de la transmisión heterosexual (en progresivo aumento).
- En 2007 se diagnosticaron en nuestro país 4.000 casos nuevos de sida (4 de cada 5 varones adultos en edad joven). Se estima que hay un elevado número de españoles infectados que desconocen este hecho.
- Las comunidades autónomas más afectadas son Madrid, Baleares, País Vasco y Cataluña.
- En España, la enfermedad diagnóstica de sida más frecuente es la tuberculosis, que afecta al 33% de los individuos.
- Evitar la transmisión a través de la sangre. En las prácticas que impliquen una penetración en la piel o causen pequeñas lesiones cutáneas, exigir garantías de esterilización y materiales no reutilizables.
- No compartir nunca maquinillas de afeitar, depiladoras eléctricas, cortaúñas, cepillos de dientes, tijeras, etc.
- Evitar las relaciones traumáticas.
- No mantener relaciones sexuales con penetración vaginal, anal o bucogenital sin protección.
- Prevenir la transmisión sexual evitando todo tipo de relaciones con desconocidos, o con personas de las que se sospeche que pueden ser seropositivos. Se puede reducir el riesgo en estas relaciones utilizando preservativo en las relaciones con penetración tanto vaginal como anal, y medidas preventivas para evitar el contacto con el semen y las secreciones vaginales.
- No tragar el semen.
- Evitar mantener relaciones sexuales cuando el compañero tenga una lesión
- o infección en la zona genital, anal u oral.
- Evitar mantener relaciones sexuales durante la menstruación.
- Evitar la combinación sexo-drogas.
- La monogamia es garantía absoluta de no padecer ni transmitir la enfermedad del VIH, si se cumplen los siguientes requisitos: que ambos sean seronegativos en el momento de iniciar la relación, que la fidelidad a partir de ese momento sea absoluta, que ningún miembro de la pareja comparta material de inyección con otra persona, y que ninguno de los dos se pueda haber contagiado por accidente.