Un número significativo de pacientes sufren recurrencia de ictus1,2. Parte de dichas recurrencias podrían ser debidas a resistencia al tratamiento antiplaquetario3. Describimos una paciente que sufrió varios ictus de repetición, que se achacaron a un mal control de los factores de riesgo, sin tener en cuenta la posibilidad de una resistencia al tratamiento antiplaquetario.
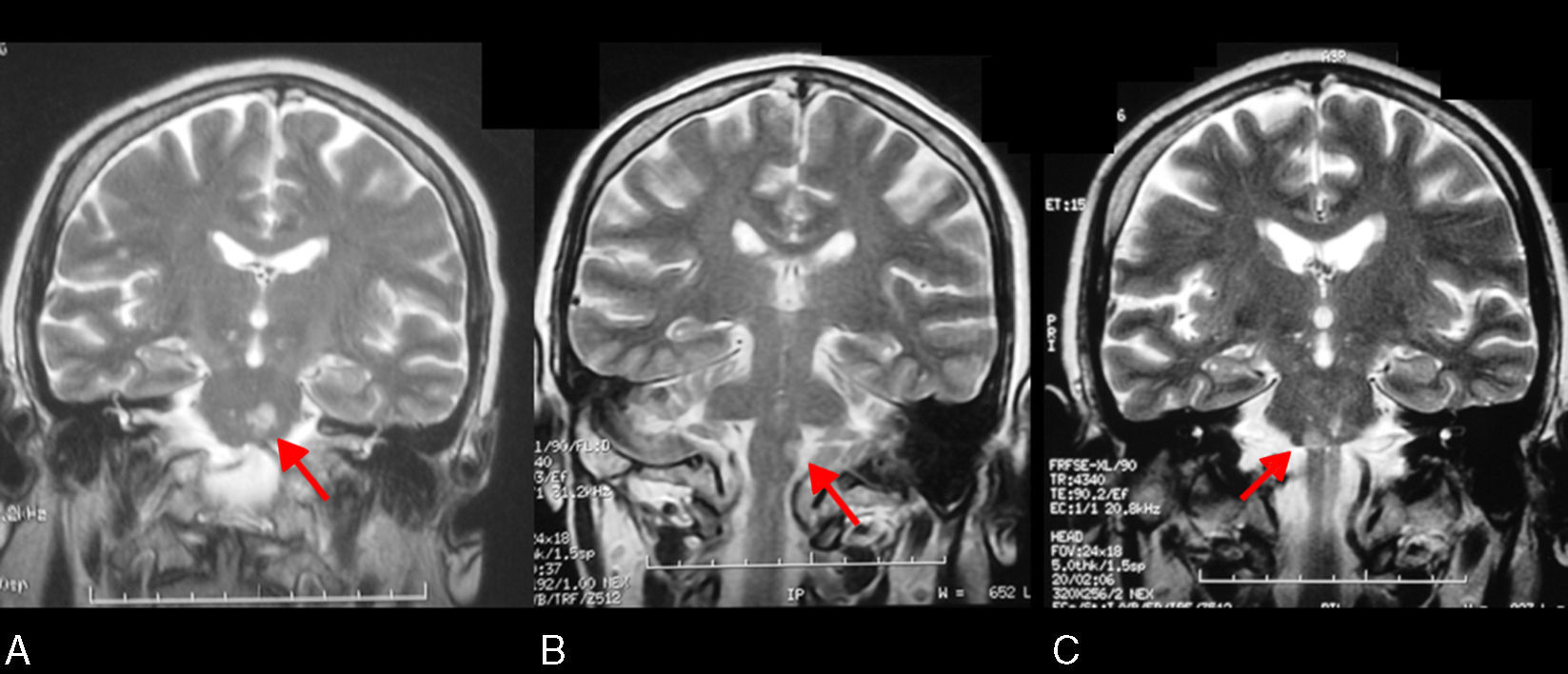
Mujer de 51 años de edad, que ingresa en octubre de 2006 por disartria. Refería como factores de riesgo cerebrovascular, tabaquismo importante (2 paquetes y medio de cigarrillos al día), diabetes (con retinopatía diabética), hipertensión arterial y dislipemia, sin otros antecedentes familiares ni personales. El tratamiento era atorvastatina 20mg, insulina y ácido acetilsalicílico (AAS) 500mg. Al ingreso la paciente mostró una hemiparesia derecha leve y disartria. La resonancia magnética (RM) craneal mostró un ictus pontino izquierdo (fig. 1A). El estudio neurovascular (angio-RM y dúplex carotídeo) mostró ateromatosis carotídea silente clínicamente difusa que originaba un 60% de estenosis en el lado derecho. El estudio cardiológico fue normal. El análisis sanguíneo mostró elevación de triglicéridos (190mg/dl) y glucémica (265mg/dl). Se consideró etiología microangiopática, ajustándose el tratamiento con inicio de clopidogrel e incrementando la dosis de estatinas a 80mg por día.
En septiembre de 2008, la paciente acudió al Servicio de Urgencias por hipoestesia derecha. La exploración neurológica mostró hipoestesia facio-braquio-crural derecha con leve paresia previa. El dúplex carotídeo mostró ateromatosis carotídea bilateral parecido a estudio previo. El dúplex transcraneal fue normal. El análisis sanguíneo (incluyendo el estudio microbiológico y la determinación de anticuerpos antifosfolípidos) fueron negativos. La RM craneal mostró un ictus bulbar izquierdo (fig. 1B). Se mantuvo clopidogrel, añadiendo heparinas de bajo peso molecular (nadroparina cálcica 0,6ml Sc al día), que se suspenderían tras completar el estudio cardiológico, que constató hipertrofia ventricular en ecografía transtorácica, donde se objetivó además discreta dilatación de la aurícula izquierda. Fue realizado de forma ambulatoria un angio-TC que mostró ateromatosis difusa sin otras alteraciones.
En abril de 2011 la paciente ingresó por hemiparesia izquierda. La exploración neurológica mostró empeoramiento de disartria previa, hemiparesia izquierda (3/5 brazo, 2/5 pierna), leve hemiparesia derecha y signo de Babinsky bilateral. La RM craneal mostró un ictus pontino derecho (fig. 1C) con ateromatosis difusa en angio-TC. Se objetivó en el ingreso elevación de tensión arterial y cifras glucémicas. Se mantuvo la impresión diagnóstica de etiología microangiopática y mal control de factores de riesgo cerebrovascular, manteniendo el tratamiento antiagregante.
En noviembre de 2011, la paciente fue admitida por empeoramiento clínico abandonando toda la medicación por dificultades en la deglución. La exploración neurológica fue superponible a previa con disfagia importante. La paciente era capaz de deambulación con apoyo, precisando ayuda para la mayoría de las tareas incluso básicas. Debido a la recurrencia de ictus y deterioro clínico, se sospechó etiología tumoral siendo realizado un estudio completo general que descartó dicha sospecha. Se solicitó determinación de efecto antiplaquetario, siendo realizado por el Servicio de Hematología, con los siguientes resultados: la Platelet Function Analyser (PFA) Collagen/Epi test 94s (85-165), PFA Collagen/ADP 86s (71-118) y el PFA P2Y 71s (0-106). Dichos test no mostraron efecto antiplaquetario ni con AAS ni con clopidogrel (incluso tras ajuste de dosis a 150mg/día). Fue iniciado tratamiento con cilostazol.
Previamente ya ha sido descrita la etiología lacunar como la responsable más frecuente de la hemiparesia motora pura, cuyas localizaciones principales son la capsular y la pontina, como en el caso de nuestra paciente1. La recurrencia en el ictus lacunar implica un deterioro motor y cognitivo progresivo. Estos pacientes finalmente son dependientes para la realización de las actividades básicas de la vida diaria, con un alto coste económico. Hoy en día el control estricto de los factores de riesgo cerebrovascular y el uso de antiplaquetarios son las piedras angulares del tratamiento del ictus lacunar. Sin embargo, a pesar del beneficio de dicho tratamiento, un número significativo de pacientes continúan experimentando ictus recurrentes2–4 que podría ser atribuido parcialmente a la resistencia al tratamiento antiplaquetario4, definido como fallo de un agente antiplaquetario en el bloqueo de su diana cuando se emplean las dosis correctas5,6. En nuestro centro, la detección de disfunción plaquetaria es determinada por el PFA Collagen/EPI test y el PFA Collagen/ADP test para el AAS y el PFA P2Y test para el clopidogrel. En nuestra paciente, los valores de todos estos test se encontraron por debajo de los límites del efecto antiplaquetario. Una dosis mayor de AAS (≥325mg/día) y un estricto cumplimiento del tratamiento puede hacer que se supere la resistencia al AAS en determinados pacientes5. El mantenimiento de clopidogrel de 150mg/día puede ser considerado en pacientes con resistencia al mismo6. En nuestro caso fueron ensayadas ambas posibilidades sin ningún tipo de respuesta. Por otra parte, los resultados del estudio SPS3 que mostraron que el doble tratamiento antiagregante plaquetario (AAS y clopidogrel) no fue superior al tratamiento simple con AAS en los pacientes con ictus lacunares, hizo que esta opción no fuese planteada en nuestra paciente7.
En opinión de los autores, este caso refleja la importancia, no solo de un buen control de los factores de riesgo cerebrovascular, sino también de un tratamiento antiplaquetario individualizado. La determinación de la respuesta antiplaquetaria debería ser considerada en la práctica clínica diaria de cara al establecimiento de un tratamiento antitrombótico efectivo, como mínimo en los pacientes con infartos cerebrales de repetición.