La salud funcional, parámetro adecuado de morbilidad, debería constituir un estándar pronóstico de las unidades de cuidados intensivos pediátricos (UCIP), siendo fundamental el desarrollo de escalas para su valoración. Las categorías de estado global y cerebral pediátrico (CEGP-CECP) se han empleado clásicamente en estudios pediátricos; el desarrollo de la nueva Escala de estado funcional (FSS) busca mejorar la objetividad. El objetivo del trabajo es comprobar si la escala FSS es un instrumento válido frente a la clásica CEGP-CECP, y si, incluso, posee mejores cualidades evaluadoras de la funcionalidad neurológica.
Pacientes y métodoEstudio retrospectivo descriptivo de los 266 niños con enfermedad neurológica ingresados en la UCIP durante 3 años (2012-2014). Se valora su salud funcional al alta y tras un año del ingreso en UCIP, según las categorías CEGP-CECP y la nueva FSS, comparando ambas escalas mediante análisis de correlación (Rho de Spearman).
ResultadosLa comparación de varianzas de FSSglobal en cada intervalo de CEGP muestra buena correlación para todas las comparaciones (p<0,001), excepto en la categoría «5=coma-vegetativo». La dispersión de FSSglobal aumenta a medida que lo hace la categoría CEGP. La correlación es similar en la versión neurológica de ambas escalas.
DiscusiónLa nueva escala FSS parece ser un método útil para evaluar salud funcional en nuestro medio, tras su comparación con las clásicas categorías CEGP-CECP. La dispersión de los valores de la escala FSS indica falta de precisión del sistema CEGP-CECP, comparado con la nueva escala FSS, más desglosada y objetiva.
Functional health, a reliable parameter of the impact of disease, should be used systematically to assess prognosis in paediatric intensive care units (PICU). Developing scales for the assessment of functional health is therefore essential. The Paediatric Overall and Cerebral Performance Category (POPC, PCPC) scales have traditionally been used in paediatric studies. The new Functional Status Scale (FSS) was designed to provide more objective results. This study aims to confirm the validity of the FSS compared to the classic POPC and PCPC scales, and to evaluate whether it may also be superior to the latter in assessing of neurological function.
Patients and methodWe conducted a retrospective descriptive study of 266 children with neurological diseases admitted to intensive care between 2012 and 2014. Functional health at discharge and at one year after discharge was evaluated using the PCPC and POPC scales and the new FSS.
ResultsGlobal FSS scores were found to be well correlated with all POPC scores (P<.001), except in category 5 (coma/vegetative state). Global FSS score dispersion increases with POPC category. The neurological versions of both scales show a similar correlation.
DiscussionComparison with classic POPC and PCPC categories suggests that the new FSS scale is a useful method for evaluating functional health in our setting. The dispersion of FSS values underlines the poor accuracy of POPC-PCPC compared to the new FSS scale, which is more disaggregated and objective.
Los pacientes con enfermedad neurológica, tanto primaria como secundaria, representan una parte importante de los ingresos en la unidad de cuidados intensivos pediátrica (UCIP). La afectación cerebral constituye una causa frecuente de morbimortalidad en estas unidades, y marcará de forma significativa su pronóstico funcional1,2.
El desarrollo y la evolución de los cuidados intensivos pediátricos ha conseguido mejorar las tasas de supervivencia3, de modo que las tasas brutas de mortalidad ya no son suficientes para definir los resultados de los cuidados intensivos pediátricos: su objetivo primordial ha pasado de «salvar vidas» a «salvar vidas funcionales, en situación óptima»4. Así, los estudios para valoración pronóstica de los niños que requieren cuidados intensivos han cambiado su «focalidad» en las últimas décadas: de la mortalidad al «estado funcional y calidad de vida»5,6.
Existen diferentes parámetros para valorar la morbilidad del niño crítico: calidad de vida, calidad de vida relacionada con la salud y salud funcional, cuya valoración al alta de UCIP y su seguimiento a corto-largo plazo, debería emplearse como estándar pronóstico de las UCIP. Los conceptos de calidad de vida y calidad de vida relacionada con la salud están limitados por representar la percepción individual sobre la propia salud y la enfermedad, y por tanto ser difícil de valorar por un gran número de niños. Por ello, se considera más adecuado el concepto de «salud funcional» para valorar el pronóstico de los niños que han requerido cuidados intensivos. La valoración del estado funcional pediátrico debe incorporar los cambios que se producen como consecuencia del crecimiento y desarrollo, e inevitablemente tiene carácter subjetivo. En un intento de acotar dicha subjetividad se desarrollan múltiples escalas de valoración funcional pediátrica. Las categorías CEGP-CECP son escalas globales basadas en las impresiones del observador, válidas y fidedignas, pese a sus limitaciones, y son múltiples los estudios en población pediátrica que las han empleado7–9. En 2009 Pollack et al. publican el desarrollo de una nueva escala pronóstica funcional: Escala de estado funcional (FSS), que permite una valoración más desglosada, bien definida y pertinente para todo tipo de pacientes10, con el objetivo de aumentar la objetividad11. Se contemplan 6 capacidades funcionales: estado mental, sensorial, comunicación, función motora, alimentación y respiración, estableciendo 6 niveles de funcionalidad: 1) normal; 2) disfunción leve; 3) disfunción moderada; 4) disfunción grave; 5) disfunción muy grave; y 6) exitus (añadido sobre la escala original, para equipararla a las clásicas CECP-CEGP).
El objetivo de este trabajo es comprobar si la nueva FSS es un instrumento válido frente a las clásicas CEGP-CECP, y si incluso posee mejores cualidades evaluadoras de la funcionalidad neurológica.
Material y métodoSe realiza un estudio retrospectivo descriptivo y analítico observacional de los 266 niños ingresados en una UCIP de nivel iii entre enero de 2012 y diciembre de 2014, con enfermedad neurológica primaria o secundaria. Se valora el pronóstico de estos pacientes, referida a mortalidad y morbilidad. La valoración de morbilidad se basa en la evaluación funcional a través de las escalas CEGP-CECP (tabla 1) y FSS en el plazo de un año tras el alta de UCIP. Los 6 ítems que constituyen la nueva escala FSS, que permiten una valoración más desglosada y por tanto objetiva, tienen el inconveniente de hacer más compleja la valoración y presentación de datos, por ello se decide su recodificación, de igual modo al estudio de Pollack et al.12. Se calcula la media de la puntuación de los 6 ítems, generando una nueva variable: FSSglobal, y la media de los ítems referidos a funciones neurológicas para calcular la escala FSSneurológica, obteniendo, a su vez, 2 opciones neurológicas: «FSSneuro1» que incluye los 4 primeros ítems de la escala, y «FSSneuro2» referida solo a los 3 primeros ítems, para constituir un valor puramente cognitivo. En función de ambas escalas, el resultado de su puntuación clasifica la situación en: 1) adecuada situación funcional (valoración normal o discapacidad leve); o 2) situación funcional desfavorable (discapacidad moderada, grave o muy grave, y muerte), tal y como establecen Bone et al.13. La valoración funcional se lleva a cabo en 3 fases de la evolución: 1) basal; 2) al alta de UCIP; y 3) transcurrido un año tras el alta de UCIP, ya que la mejoría y recuperación en muchos de los niños graves no es significativa hasta transcurrido cierto tiempo. Se compara la valoración al alta y tras un año del ingreso en UCIP con la situación basal, considerando empeoramiento funcional clínicamente significativo al paso de una situación de «adecuada» a «desfavorable salud funcional».
Categorías de estado cerebral y global pediátrico (CECP-CEGP)7
| Categoría CECP | Descripción |
|---|---|
| 1. Normal | Capacidades de acuerdo con la edad. Preescolar: desarrollo apropiado. Escolar: el niño acude regularmente a las clases. |
| 2. Incapacidad ligera | Capaz de actuar de acuerdo con su edad. Presenta enfermedad neurológica menor que está controlada y no interfiere con las funciones diarias (p. ej. convulsiones). Preescolar: puede presentar mínimos retrasos de desarrollo, pero más del 75% de las capacidades para realizar las actividades de la vida diaria están por encima del percentil 10. Escolar: el niño acude regularmente a clase pero su nivel no es el adecuado para su edad, o fracasa por dificultades cognitivas |
| 3. Incapacidad moderada | Capacidades por debajo de su edad. Presenta enfermedad neurológica no controlada que limita gravemente la actividad. Preescolar: muchas de las actividades presentan un desarrollo inferior al 75% del percentil 10. Escolar: puede desarrollar actividades de la vida diaria, pero acude a clases especiales por presentar dificultades cognitivas o de aprendizaje |
| 4. Incapacidad grave | Preescolar: el desarrollo de las actividades para la vida diaria están por debajo del 75% del percentil 10, el niño depende excesivamente de otras personas para realizar actividades de la vida diaria. Escolar: la disminución puede ser tal que sea incapaz de acudir a clase, o dependa de otros para realizar las actividades de la vida diaria. Tanto los preescolares como los escolares pueden presentar movimientos anormales, incluyendo movimientos involuntarios de decorticación o descerebración como repuesta al dolor |
| 5. Coma. Estado vegetativo | No está consciente. No conoce. No tiene contacto verbal ni psicológico con el ambiente |
| 6. Muerte | Muerte |
| Categoría CEGP | Descripción |
|---|---|
| 1. Normal | Actividades apropiadas a su edad. Los problemas médicos o físicos no interfieren con la actividad normal |
| 2. Incapacidad ligera | Problemas médicos o físicos menores que originan pequeñas limitaciones que son compatibles con una vida normal (p. ej. asma) Nivel preescolar: puede presentar incapacidades que son compatibles con una vida futura independiente (p. ej. amputación única), y es capaz de realizar más del 75% de las actividades de la vida diaria propias de su edad |
| 3. Incapacidad moderada | Las condiciones médicas y físicas son limitantes. Nivel preescolar: no es capaz de realizar algunas de las actividades de la vida diaria. Nivel escolar: es capaz de realizar muchas de las actividades de la vida diaria pero está físicamente incapacitado (p. ej. no puede participar en competiciones deportivas) |
| 4. Incapacidad grave | Nivel preescolar: es incapaz de realizar muchas de las actividades de la vida diaria. Nivel escolar: es dependiente de otros para muchas de las actividades de la vida diaria |
| 5. Coma. Estado vegetativo | No está consciente. No conoce. No tiene contacto verbal ni psicológico con el ambiente |
| 6. Muerte | Muerte |
Se comparan ambas escalas: la escala global CEGP con «FSSglobal», y la escala CECP con ambas versiones neurológicas de FSS (FSSneuro1 y 2), valorando la dispersión de la nueva escala FSS en cada una de las clásicas categorías.
En la estadística descriptiva las variables cuantitativas se presentan mediante indicadores de tendencia central (media o mediana) y de dispersión (desviación estándar o rango intercuartílico), previa comprobación de distribución normal mediante el test de Kolmogorov-Smirnov. Las variables cualitativas se presentan mediante distribución de frecuencias o porcentajes de cada categoría. La correlación entre ambas escalas se analiza mediante el test Rho de Spearman; tomándose las puntuaciones obtenidas en ambas escalas en la situación basal. Se compara la dispersión de la variable FSS total o global en cada una de las categorías de CEGP, y la de la variable FSSneuro1 y 2 en cada una de las categorías de CECP (normal, discapacidad leve, moderada, grave, coma-estado vegetativo). La dispersión se valora mediante la desviación estándar y los rangos de percentil del valor de FSSglobal y FSSneuro (p25-75; p10-90, y p9-95) en cada categoría de CEGP-CECP respectivamente.
El estudio es aprobado por el Comité de Ética de Investigación Clínica de Aragón. Los datos se codifican para que su análisis sea confidencial. El análisis estadístico de datos se lleva a cabo mediante el programa informático SPSS 18.0. El nivel de significación empleado en todos los análisis es 0,05 (α=0,05).
ResultadosDurante el periodo de recogida de datos, entre 1 de enero de 2012 y el 31 de diciembre de 2014, de los 1.178 episodios o ingresos recibidos en la UCIP de nuestro centro hospitalario terciario, 323 (27,5%) corresponden a los 266 niños que presentan enfermedad neurológica de base, como motivo de ingreso o a lo largo del ingreso en la UCIP. Para el análisis estadístico se hace referencia a pacientes. En caso de pacientes con varios episodios en UCIP se analiza el primer episodio. La mediana de edad es de 58 meses (4,8 años) (RQ 94). De los 266 pacientes 163 (61,3%) son varones y 103 (38,7%) mujeres. La estancia en UCIP presenta una mediana de 2 días (rango cuartílico (RQ 2).
La mortalidad general en UCIP en este periodo es de 2,1% (25 fallecidos del total de 1.178 ingresos), mientras que la mortalidad en la muestra del estudio es de 2,5% referido a episodios (8 fallecidos del total de 323 «episodios»), y del 3% referido a pacientes.
En cuanto a la evolución funcional global al alta de UCIP, clínicamente significativa, según la escala CEGP, el 73,7% de la muestra se mantiene igual-mejora y el 26,3% empeora. Respecto a la evolución funcional cerebral clínicamente significativa al alta de UCIP, mediante escala CECP, el 89,5% de la muestra se mantiene igual-mejora. Según la nueva escala FSS los resultados son más optimistas: al alta de UCIP, en el 96,2% de la muestra la salud funcional global (FSSglobal), la funcionalidad neurológica (FSSneuro1) y neurocognitiva (FSSneuro2) se mantienen igual o mejoran. En la evolución tras un año del alta de UCIP la salud funcional global (CEGP) se mantiene igual o mejora de forma clínicamente significativa en el 94,3% de la muestra, y la salud funcional cerebral en el 95,1%. En la valoración funcional global en este momento, según la nueva escala FSS (FSSglobal), el 89,5% de la muestra se mantiene igual o mejora. Respecto a la evolución funcional cerebral (FSSneuro1) y cognitiva (FSSneuro), el 89,1% y 89,5% se mantiene igual o mejora, respectivamente.
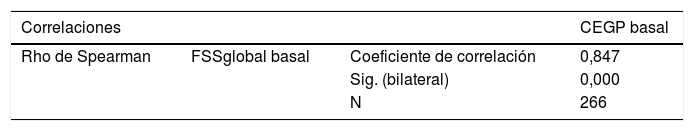
La tabla 2 muestra la correlación (Rho de Spearman) entre ambas escalas. Por un lado, se analiza la relación entre la versión global de ambas escalas funcionales: la escala recodificada FSSglobal y CEGP; y por otro lado, entre las versiones neurológicas: FSSneuro1 y FSSneuro2 y CECP. Por último, la tabla 3 presenta el estudio de dispersión de FSSglobal en cada intervalo de CEGP. Respecto a la comparativa de la versión neurológica, la relación entre CECP y la escala FSSneuro 1 y FSSneuro2 es paralela a la descrita.
Correlación entre FSSglobal y CEGP, y entre FSSneuro1/FSSneuro2 y CECP. Rho de Spearman
| Correlaciones | CEGP basal | ||
|---|---|---|---|
| Rho de Spearman | FSSglobal basal | Coeficiente de correlación | 0,847 |
| Sig. (bilateral) | 0,000 | ||
| N | 266 | ||
| Correlaciones | CECP basal | ||
|---|---|---|---|
| Rho de Spearman | FSSneuro1 basal | Coeficiente de correlación | 0,813 |
| Sig. (bilateral) | 0,000 | ||
| N | 266 | ||
| FSS neuro2 | Coeficiente de correlación | 0,804 | |
| Significación (bilateral) | 0,000 | ||
| N | 266 | ||
La correlación es significativa al nivel 0,01 (bilateral).
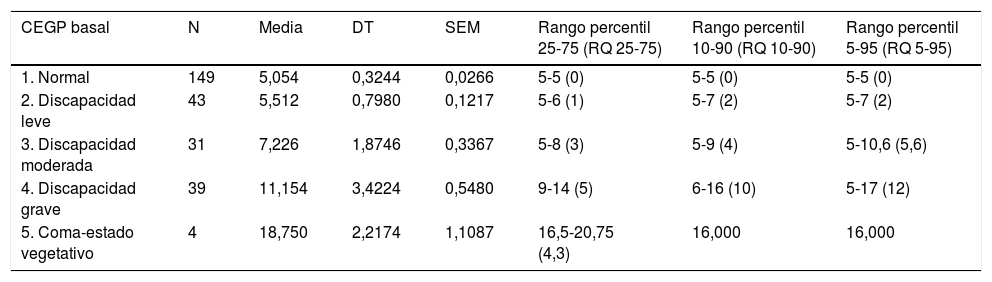
Estudio de dispersión entre FSSglobal y CEGP
| CEGP basal | N | Media | DT | SEM | Rango percentil 25-75 (RQ 25-75) | Rango percentil 10-90 (RQ 10-90) | Rango percentil 5-95 (RQ 5-95) |
|---|---|---|---|---|---|---|---|
| 1. Normal | 149 | 5,054 | 0,3244 | 0,0266 | 5-5 (0) | 5-5 (0) | 5-5 (0) |
| 2. Discapacidad leve | 43 | 5,512 | 0,7980 | 0,1217 | 5-6 (1) | 5-7 (2) | 5-7 (2) |
| 3. Discapacidad moderada | 31 | 7,226 | 1,8746 | 0,3367 | 5-8 (3) | 5-9 (4) | 5-10,6 (5,6) |
| 4. Discapacidad grave | 39 | 11,154 | 3,4224 | 0,5480 | 9-14 (5) | 6-16 (10) | 5-17 (12) |
| 5. Coma-estado vegetativo | 4 | 18,750 | 2,2174 | 1,1087 | 16,5-20,75 (4,3) | 16,000 | 16,000 |
La puntuación de FSS para las categorías «normal» y «discapacidad leve» de CEGP son similares, y aumenta 1,5-2 puntos para el cambio a CEGP moderada, 4 puntos para el paso de CEGP moderada a grave y 7 puntos para el cambio de grave a coma-estado vegetativo.
DT: desviación típica; SEM: error estándar de la media.
La enfermedad neurológica constituye un pilar fundamental en las unidades de cuidados intensivos pediátricos. Los pacientes que sobreviven tras recibir cuidados intensivos tienen riesgo de desarrollar lesiones físicas, cognitivas y mentales que pueden persistir durante meses o años, tras el episodio agudo. El daño cerebral es una de las causas predominantes de muerte en UCIP2, y además, responsable en gran parte de la morbilidad de estos niños. La lesión cerebral, tanto primaria como secundaria a afectación inicialmente extraneurológica, es un factor fundamental en la morbimortalidad del niño crítico. Los datos descritos en los resultados muestran una visión global de la asistencia neurocrítica en la UCIP del HUMS en los 3 años recogidos. Durante este periodo aproximadamente un tercio de los ingresos (27,5%) presentan enfermedad neurológica, aguda o crónica, primaria o secundaria, dando muestra de la importancia de la asistencia neurointensiva pediátrica1,14. Estos episodios corresponden a 266 niños que han requerido ingreso en UCIP en una o varias ocasiones. En este periodo la mortalidad en la muestra es del 3% referido a pacientes (2,5% referido a episodios), pero el objetivo primordial de los cuidados intensivos pediátricos ha pasado de «salvar vidas» a «salvar vidas funcionales, en situación óptima». Dado que los problemas neurológicos tienen un gran impacto en el desarrollo de la vida diaria, su evaluación estandarizada y el adecuado soporte y rehabilitación son de gran relevancia como parte fundamental para mejorar la salud funcional. La bibliografía al respecto constituye una «llamada de atención» a neuropediatras y pediatras intensivistas por la necesidad de desarrollar estrategias de neuroprotección para todo niño crítico, tarea en la que es fundamental el desarrollo de grupos multidisciplinares de asistencia neurointensiva pediátrica para optimizar la labor investigadora y asistencial en UCIP y a medio-largo plazo tras el alta4.
Son múltiples las escalas que se han propuesto para dicha valoración. Un reto importante en pediatría es desarrollar una medida de resultado funcional que esté bien definida, cuantitativa, lo suficientemente rápida y fiable, mínimamente dependiente de evaluaciones subjetivas, aplicable a tan amplio rango de edad como sea posible y pertinente, para pacientes hospitalizados en todos los ambientes de hospitalización como sea posible. Muchas medidas existentes para los niños están limitadas por el excesivo consumo de tiempo al aplicarlas, la disposición o validación para un espectro de edad limitada, o simplemente requerir evaluación demasiado subjetiva y proyección futura de los evaluadores. Las clásicas categorías CEGP-CECP de Glasgow-Pittsburgh modificadas para pediatría son escalas derivadas de la escala pronóstica de Glasgow (Glasgow Outcome Scale [GOS]), que se desarrolla inicialmente para valorar el pronóstico del paciente adulto tras un ictus cerebral. La versión pediátrica de la escala GOS (ped-GOS), diseñada para la valoración pronóstica tras lesión cerebral traumática15, ha sido empleada en varios estudios, pero con peor precisión, por lo que no se utiliza actualmente16. Fiser valida su utilidad en la edad pediátrica mediante el desarrollo de las cateogrías CEGP-CECP, escalas globales basadas en las impresiones del observador. Su desarrollo supone la estandarización y validación, en 1992, de la valoración de las capacidades cerebrales y extracerebrales (o funcionalidad cognitiva y física) de los niños que sobreviven tras su estancia en UCIP8. Pese a valorar la funcionalidad global y cognitiva de forma aproximada, estas categorías están validadas y muestran asociación con las medidas obtenidas mediante el Índice de desarrollo psicomotor de Bayley, el Stanford-Binet Intelligence Quotients9 y la Escala de comportamiento adaptativo de Vineland, por lo que son instrumentos válidos y fidedignos para estimar el pronóstico de los niños que requieren UCIP7. Pese a las limitaciones de la escala CEGP-CECP, y al sesgo de memoria de la medición basal, son múltiples los estudios en población pediátrica en los que se han empleado estas escalas CEGP-CECP para la valoración pronóstica tras un ingreso en UCIP, y los resultados de muchos de ellos son convincentes17,18.
Más recientemente, en 2009, Pollack et al. publican el desarrollo de una nueva escala pronóstica funcional: FSS, que permite una valoración más desglosada, bien definida y pertinente para todo tipo de pacientes10, con el objetivo de aumentar la objetividad, comparado con el sistema CEGP-CECP11.
Este estudio valora 2 posibilidades de evolución tras el ingreso en UCIP, mantenerse igual o mejorar respecto a la situación basal, y por otro lado, empeorar; y se estudia dicha evolución al alta de UCIP y transcurrido un año tras el alta de UCIP. Se considera, para el análisis, el empeoramiento clínicamente significativo, es decir, pasar de una adecuada situación funcional a una desfavorable. Así pues, se valora la situación funcional global y neurológica mediante las escalas CEGP-CECP y la escala FSS recodificada: FSSglobal, FSSneuro1 y FSSneuro2. Si bien, más del 70% de la muestra total, según la CEGP, e incluso del 85% según la CECP, presenta una adecuada evolución funcional, global y cerebral respectivamente, al alta de UCIP, el intento de optimizar el tratamiento intensivo pediátrico debe focalizarse en ese porcentaje, aunque pequeño, importante de pacientes, para los que el ingreso en UCIP supone un empeoramiento funcional clínicamente significativo, dada la importante repercusión en los años de vida salvados. La escala FSS recodificada (FSS global, FSS neuro 1 y 2) muestra una valoración más optimista, mostrando una adecuada evolución funcional clínicamente significativa en más del 95% de la muestra. Ahora bien, lo importante es conocer la evolución a medio-largo plazo. Transcurrido un año del alta de UCIP la evolución presenta una mejoría funcional según las escalas CEGP/CECP, aunque sin llegar a un 100% de evolución favorable respecto a la situación basal. Más del 90% de pacientes de la muestra completa evidencian adecuada evolución funcional, global y cerebral, clínicamente significativa, reflejo de la plasticidad, capacidad de recuperación cerebral y la importancia del tratamiento rehabilitador19. Al emplear la escala FSS en este momento, y pese a ser más optimista en la evolución al alta de UCIP, el porcentaje de adecuada evolución funcional es discretamente menor que al alta de UCIP, fundamentalmente a base de los pacientes con enfermedad neurológica de base, posiblemente como consecuencia su evolución natural, con carácter degenerativo.
En la comparativa de ambas escalas CEGP-CECP y FSS en situación basal, se objetiva que ambos sistemas están estrechamente asociados. El análisis muestra una correlación significativa muy alta (0,847) y positiva de CEGP y FSSglobal (p<0,001), así como entre CECP y FSSneuro1 (correlación 0,813) y FSSneuro2 (correlación 0,804) (p<0,001). Los valores de FSS aumentan con cada rango que aumenta la puntuación CEGP y con mayor magnitud de cambio a medida que aumenta la gravedad. Siguiendo la línea de investigación de Pollack en su estudio publicado en 2014 (multicéntrico que incluye más de 5.000 pacientes), se valora la dispersión de la variable FSS total o global en cada una de las categorías de CEGP, y la de la variable FSSneuro1 y FSSneuro2 en cada una de las categorías de CECP, objetivándose una falta de precisión del sistema CEGP-CECP, cuando se compara con la nueva escala FSS, más objetiva y desglosada. El estudio de dispersión de FSSglobal en cada intervalo de CEGP muestra buena relación (p<0,001) para todas las comparaciones excepto en la categoría «5=coma-estado vegetativo», debido al escaso número de sujetos en esta categoría, que impide establecer dicha relación. La dispersión de FSSglobal va aumentando a medida que se aumenta de categoría en CEGP, fenómeno que se explica por el descenso progresivo del tamaño muestral a medida que aumenta de categoría (siempre existe menor dispersión a medida que aumenta el tamaño muestral). Respecto a la valoración neurológica, la relación entre CECP y la escala FSSneuro 1 y FSSneuro2 es paralela a la descrita.
La capacidad de los cuidados intensivos pediátricos en nuestro medio, para mantenerse actualizado con esta transición en la escala a emplear para valorar funcionalidad, se relaciona directamente con la capacidad que tengamos para medir este resultado de forma correcta. En este estudio, al igual que en el presentado por Pollack et al.12, la puntuación FSS aumenta significativamente con cada nivel de la escala CEGP-CECP; es más, el aumento es mayor a medida que las categorías van aumentando de gravedad, indicando que la escala FSS es un método útil, para detectar cambios en el estado funcional en los estudios descriptivos o intervencionistas llevados a cabo en nuestro medio. Por otro lado, la escala FSS, dada su determinación más desglosada y concreta, muestra mayor objetividad, y por tanto mayor fiabilidad en la capacidad para la valoración funcional de los pacientes pediátricos con enfermedad neurológica. Ambos motivos nos permiten considerar que se debería emplear esta nueva escala para la valoración funcional de nuestros pacientes.
La mínima diferencia observada al emplear la escala FSS, entre la evolución funcional al alta y transcurrido un año tras el alta, puede estar poniendo de manifiesto la utilidad de la escala FSS valorada al alta de UCIP como buen predictor de la situación funcional a medio-largo plazo, tal como muestran Fiser et al. en su estudio empleando la escala CEGP-CECP8.
Conflicto de interesesLos autores declaran no tener ningún tipo de conflicto de intereses.